Тема занятия «Cиндром повреждения мягких тканей.
Основы травматологии»
Терминологический словарь
Ампутация – отнятие части тела (верхней конечности, нижней конечности, матки).
Иммобилизация – приведение какой-либо части тела при переломах, вывихах в неподвижное состояние.
Контрактура – стойкое ограничение движения в суставе (кожная, мышечная, суставная).
Крепитация – треск, звук, напоминающий трение волос
Культя – часть конечности или органа, оставшегося после ампутации.
Кифоз – искривление позвоночника выпуклостью кзади с образованием горба.
Лордоз – искривление позвоночника кпереди.
Ортопедия – область медицины, изучающая болезни опорно-двигательного аппарата и разрабатывающая методы из диагностики, лечения и профилактики.
Остеосинтез - оперативное соединение отломков кости с помощью фиксирующих приспособлений.
Протез – приспособление, служащее для замещения отсутствующей части тела или органа.
Репозиция – сопоставление
Ротация – движение конечности или её части вокруг продольной оси.
Шок - типовой, фазово - развивающийся процесс, возникающий в организме под действием повреждения, характеризующийся расстройством нейрогуморальной регуляции, резким уменьшением кровоснабжения тканей, снижением обменных процессов, гипоксией и угнетением функций органов.
Фармакологический словарь
Анальгетики:
Наркотические анальгетики: - промедол, фентанил, омнопон, морфин.
Ненаркотические анальгетики:- анальгин, кетамин (кеталар).
Нейролептоналгезия : дроперидол + фентанил (таламонал) или аминазин + промедол.
Анестетики:
- Наркотические:
Ингаляционные анальгетики: - закись азота,
Неингаляционные анальгетики: – гексенал, тиопентал натрия.
Ненаркотические анальгетики: новокаин, лидокаин, глюкозо - новакоиновая смесь, хлорэтил.
Гормональные препараты:
- Кортикостероиды - гидрокортизон, преднизалон, дексаметазон
- Адреномиметические средства: - допамин, дофамин, адреналин, норадреналин, мезатон.
Классификация повреждений
Механические
Термические (ожоги, ожоговая болезнь, отморожения, патологическая гипотермия).
Электрические.
Химические (ожоги, отравления).
Лучевые (ожоги, лучевая болезнь).
Травматизм – совокупность травм, возникающих в определённой группе населения за ограниченный промежуток времени.
Вычисляется в процентах на душу населения.
Классификация травматизма.
Бытовой.
Уличный.
Спортивный.
Промышленный.
Сельскохозяйственный.
Военный.
Травму легче предупредить, чем вылечить!!!
Этапы лечения пострадавших .
- Само- и взаимопомощь.
- Первая медицинская помощь (ПМП).
- Скорая врачебная помощь.
- Травматологический пункт.
- Травматологическое отделение стационара (ожоговое отделение).
- Травматологические институты (ожоговые центры), (ЦИТО в Москве).
Механические повреждения
Классификация.
1. По отношению к внешней среде:
Открытые повреждения – с повреждением кожных покровов или слизистых (раны).
Закрытые повреждения – без повреждения кожных покровов и слизистых
2. По характеру повреждений:
Изолированные повреждения (единичные) – перелом луча в типичном месте.
Множественные повреждения (перелом нескольких костей) – перелом лучевой и бедренной кости.
Сочетанные (перелом кости и разрыв органа) – перелом костей таза и разрыв мочевого пузыря.
Комбинированные (перелом и термическое или лучевое поражение) – перелом плечевой кости и отморожение пальцев кисти.
3. По виду поврежденных тканей:
травма мягких тканей (ушиб, растяжение, разрыв сотрясение, раздавливание – кратковременное и длительное, позиционное сдавление тканей).
травма костно-суставного аппарата (вывихи, переломы, переломо - вывихи) – всегда сопровождается травмой мягких тканей.
Методика обследования пострадавших с повреждениями конечностей
Расспрос.
Выясняют точную локализацию боли, деформаций суставов, костей, мышц, ограничения движений.
Осмотр.
Начинают с повреждённой конечности.
Выявляют:
- наличие повреждений кожи (раны, кровоподтёки, покраснение, отёк);
- деформацию костей и суставов,
- активные движения в суставах (просят пострадавшего осторожно подвигать конечностью).
Обнаружив грубую патологию, приступают к сравнительному осмотру поврежденной и здоровой конечности.
Начинают осмотр с мышц и суставов:
- наличие деформации и ассиметрии мышц и суставов;
- наличие атрофии мышц или патологического подёргивания отдельных - мышечных пучков (указывает на нарушение иннервации),
- возможность выполнять активные и пассивные движения в каждом суставе
- боль и ограничения движения в суставе,
- наличие контрактуры и её характер (кожной, мышечной, суставной),
- оценивают мышечную силу.
Сравнивают длину конечностей, есть ли удлинение или укорочение, оно абсолютное или относительное.
Это в совокупности с другими признаками позволяет сделать вывод о наличии повреждения мягких тканей, вывиха или перелома.
Для исключения сочетанного повреждения сосудов и нервов проводят:
- исследование пульса на периферических артериях (лучевой, локтевой, тыльной артерии стопы);
- наличие сухожильных рефлексов и чувствительности кожи (покалывание иглой различных участков кожи).
Отсутствие пульса и чувствительности указывает на повреждение сосудисто-нервного пучка.
Это требует от медицинской сестры максимально ускорить транспортировку пострадавшего в специализированный стационар.
Длительное нарушение кровообращения может привести к омертвению тканей вплоть до гангрены конечности, а сдавление нерва – к его гибели и развитию паралича соответствующих мышц.
Кроме выявления местных изменений проводят оценку общего состояния, прежде всего гемодинамики, которая указывает на степень тяжести пострадавшего, наличие у него травматического (гиповолемического) шока.
По возможности измеряют артериальное давление и исследуют пульс, вычисляют шоковый индекс Альговера.
Шок требует от медицинской сестры начать противошоковых мероприятий (см. ниже) и максимально ускорить транспортировку пострадавшего в специализированный стационар.
Травма мягких тканей
Ушиб
Ушиб – это закрытое повреждение тканей и органов без видимых анатомических нарушений, которое возникает в результате прямого механического воздействия.
Причина – кратковременное воздействие тупым предметом.
Клинические признаки – боль, отёк, кровоподтёк или гематома, нарушение функции.
Растяжение и разрыв .
Причина – приложение чрезмерной силы или нехарактерное направление этой силы для данного сустава или мышцы.
Клинические признаки - те же, что и при ушибе, болезненность при пальпации, по ходу повреждённой мышцы или сустава, нарушение функции сустава (увеличение или уменьшение объёма движений), нарушение функционального движения мышцы.
Сотрясение
Сотрясение – механическое повреждение органов и тканей, или всего организма, характеризующееся нарушением их функции, без грубых морфологических (анатомических) изменений.
Клинические признаки зависят от функции повреждённого органа.
Чем выше функциональное значение органа, тем тяжелее клиника.
Например. Сотрясение головного мозга сопровождается потерей сознания, головокружением, тошнотой, рвотой, слабостью, недомоганием.
Общие принципы лечения повреждений мягких тканей.
Первая помощь
- иммобилизация,
- давящая повязка,
- обезболивание,
- охлаждение места повреждения (пузырь со льдом, орошение хлорэтилом).
2 . Стационарное обследование и лечение:
- исключить перелом – рентгенография повреждённого органа,
- лечебная иммобилизация,
- адекватное обезболивание.
Местное лечение
- холод первые 3 дня, затем УВЧ, сухое тепло,
- проведение пункции, эвакуации крови и наложение давящей повязки при наличии гематомы,
- смазывание повреждённого участка мазью троксевазин для уменьшения отёка,
- смазывание повреждённого участка гепариновой мазью для ускорения рассасывания кровоподтёка.
Шок
Шок – типовой, фазово-развивающийся патологический процесс, в ответ на чрезмерное болевое раздражение, характеризующееся резким снижением кровоснабжения тканей и угнетением функции организма.
Н.Н.Бурденко: «Шок следует рассматривать не как этап умирания, а как реакция организма способного жить»
В течение шока выделяют – эректильную и торпидную фазу.
Эректильная фаза развивается сразу за патологическим воздействием и характеризуется возбуждением ЦНС.
- Резкое речевое и двигательное возбуждение при сохранении сознания, отсутствие критики.
- Учащение пульса и дыхания, повышение АД.
Эта фаза очень кратковременная и переходит во вторую фазу торможения ЦНС.
Торпидная фаза характеризуется снижением функций всех органов: снижением АД, диуреза и температуры тела, тахикардией и тахипноэ.
Шок – это синдром сопровождающийся нарушением микроциркуляции крови, с нарушением перфузии тканей, возникающий в ответ на механические повреждения и другие патологические воздействия, а также их непосредственные осложнения, приводящие к декомпенсации жизненно важных функций.
В основе шоковых реакций лежит, либо абсолютная или относительная гиповолемия .
Гиповолемия абсолютная возникает вследствие выхода крови за пределы сосудистого русла (кровотечение или интерстициальный отек).
Гиповолемия относительная – вследствие депонирования крови в периферических сосудах в результате блокады микроциркуляторного русла продуктами распада или бактериями, а также вазодилятации (расширения мелких сосудов).
Гиповолемия приводит к развитию «синдрома малого выброса» – резкому снижению систолического объема левого желудочка независимо от вызвавших его причин.
Протекает по типу левожелудочковой недостаточности, которая может закончиться внезапной остановкой сердца.
Причины «синдрома малого выброса»:
внезапное ухудшение сократительной функции миокарда;
внезапное уменьшение ОЦК;
внезапное снижение сосудистого тонуса.
Возможно и сочетание этих причин.
Клинические проявления шока
Компенсированный шок.
- сознание сохранено (отсутствие признаков гипоксии мозга),
- тахикардия,
- холодная, влажная кожа,
- бледность слизистых оболочек,
- запустевшие, нитевидные вены на руках,
- ректально–кожный градиент температуры более 7оС,
- олигурия,
- нормальное или несколько сниженное ЦВД.
Первая помощь при шоке
- вызвать «скорую помощь»,
- дать ненаркотические анальгетики;
- дать антигистаминные препараты (димедрол, супрастин);
- иммобилизировать подручными средствами;
- обложить конечности льдом, пакетами с холодной водой;
- дать обильное питьё (дробно по 30 мл, каждые 10-15 мин. - солевые растворы, чай) с целью коррекции ОЦК;
- тепло укрыть пострадавшего;
- дождаться приезда «скорой помощи».
Противошоковая терапия.
1. Положение пациента горизонтальное.
2. Инфузия плазмозаменителей гемодинамического действия (полиглюкин, солевые растворы).
Их необходимо вводить быстро, до 2 литров, под контролем ЦВД.
3. Введение наркотического анальгетика или проведение нейролептаналгезии.
4. Гемотрансфузия при снижении гемоглобина крови ниже 8г % после определение группы крови пациента по системе АВО и резус-фактору, и проведения проб на совместимость крови донора и реципиента.
5. Введение кортикостероидов, по показаниям, адреномиметиков (препарат выбор – допамин).
6. Ингаляция увлажненного кислорода, по показаниям ИВЛ.
7. Иммобилизация поврежденного органа.
Раздавливание.
Краш-синдром - синдром длительного сдавления (СДС).
СДС - патологическое состояние, которое развивается у пострадавших в результате длительного (4 – 8 часов и более) раздавливания мягких тканей конечностей обломками зданий, строений, глыбами грунта при завалах в шахтах, землетрясениях.
Чаще всего пострадавшие с СДС лечатся в стационарах с повреждениями конечностей.
При другой локализации сдавления, они погибают из-за повреждения жизненно-важных органов (сердце, лёгкие, головной мозг) или внутреннего кровотечения (разрыв печени, селезёнки).
Летальность при СДС до 30%, даже при адекватном лечении.
Причина столь тяжелого течения СДС связана с сочетанием нескольких патологических процессов: гиповолемией из-за шока и потери плазмы в область травматического отёка, и блоком почек миоглобином, разрушенных из-за длительной гипоксии мышц.
Все эти процессы быстро приводят к ОПН.
Поэтому при оказании первой помощи необходимо проводить противошоковые мероприятия, профилактику отёка конечностей и транспортировку пострадавших в стационары, оснащённые гемодиализом.
Клинические периоды
1. Ранний период – характеризуется преобладанием явлений шока (до 3 дней).
2. Промежуточный период – преобладает ОПН.
Длительность с 3 по 12 день.
3.Период выздоровления – преобладают местные явления (отторжение некрозов, при присоединении инфекции – развитие анаэробной флегмоны или гангрены) и их влияние на организм – интоксикация.
Клинические признаки
Общее состояние пациентов во все периоды тяжёлое.
Ранний период : снижение артериального давления, тахикардия, олигурия, вплоть до анурии.
Промежуточный период : возможно повышение артериального давления (на фоне массивной инфузионной терапии), развитие сердечно-лёгочной недостаточности (отёк лёгких), острая почечная недостаточность (анурия с развитием уремии).
Если больной переживёт первые два периода, произойдёт восстановление диуреза, исчезнут признаки уремии, а в клинике начнут преобладать местные явления и интоксикация.
Местные признаки СДС
В первый час:
- отёк конечности до деревянистой плотности,
- на коже кровоподтёки, ссадины, отслойка эпидермиса в виде пузырей, наполненных серозной или геморрагической жидкостью;
- симптомы переломов соответствующих костей,
- боль и мышечная контрактура приводят к ограничению движений в суставах.
На 2- 3 сутки появляются признаки некроза участков кожи
Через 5-7 суток происходит отторжение некрозов с образованием ран или язв, или развитие влажной (анаэробной) гангрены.
Принцип лечения
Стационарное лечение направленно на:
- Борьбу с шоком
- Профилактика и борьба с ОПН.
- Местное лечение проводят после выведения пострадавшего из шока: рассечение фасций, некрэктомия, при переломах наложение компрессионно-дистракционного аппарата, борьба с анаэробной инфекцией, в запущенных случаях – ампутация.
Гемартроз
Гемартроз – скопление крови в полости сустава.
Причина – удар в область сустава, падение с высоты.
Клинические признаки
● Боль в поврежденном суставе при активных и пассивных движениях.
● Ограничение движений
● Нарушение конфигурации сустава (сглаживание контуров) и увеличение его объема. При коленном гемартрозе – баллотация надколенника.
Первая помощь
- Уложить или усадить пострадавшего.
- Иммобилизировать конечность в физиологическом положении.
- Охладить область поврежденного сустава (орошение хлорэтлом, пузырь со льдом).
- Дать ненаркотический анальгетик.
Принцип лечения
Лечение амбулаторное.
● Пункции сустава с эвакуацией содержимого
● Иммобилизация (лонгета на 4-6 недель)
● УВЧ (с 3 дня).
Перелом
Перелом – нарушение целостности кости, вызванное насилием, переходящим пределы ее прочности.
Классификация
● По отношению к окружающей среде
- закрытые - без повреждения кожи и слизистых.
- открытые – костные фрагменты, через дефект кожи или слизистых, сообщаются с внешней средой,
● По взаимному расположению костных фрагментов
- со смещением,
- без смещения
- поперечные, косые, винтообразные, раздробленные
● В зависимости от механизма действия внешней силы
- от сгибания, от сдвига,
- от сжатия конечности – компрессионные,
- от вращения – торзионные.
Клинические признаки
● Боль в области перелома
● Припухлость и кровоподтёк – результат кровоизлияния и отека окружающих тканей
В машине «скорой помощи»
- НЕ перемещать пострадавшего до проведения иммобилизации!
- Провести временную остановку кровотечения.
- Наложить асептическую повязку.
- Начать инфузию плазмозаменителей, гемодинамического действия, при шоке.
- Ввести ненаркотические, а при шоке наркотические анальгетики, или провести инфузию глюкозо - новокаиновой смеси.
- Провести транспортную иммобилизацию (шинирование).
- Положить пузырь со льдом или гипотермический пакет на место перелома.
- Дать тёплое питьё.
- Тепло укрыть.
- Транспортировать при шоке в горизонтальном положении.
- Начать ингаляцию кислорода, а при шоке с закисью азота.
Принципы лечения переломов
Репозиция (сопоставление) отломков:
- одномоментная ручная
- одномоментная аппаратная (наружный остеосинтез)
- постоянным вытяжением (скелетное или пластырное вытяжение)
- открытым вправлением отломков (внутренний остеосинтез)
Вывих
Вывих – полное разъединение суставных концов сочленяющихся между собой костей, сопровождающееся разрывом капсулы и связочного аппарата сустава.
Чаще всего встречается у взрослых вывих плечевой кости, а у детей лучевой кости.
По отношению к окружающей среде вывихи бывают открытые и закрытые.
Клинические признаки
● Изменение формы сустава из-за смещения костей и кровоизлияния.
● Вынужденное положение конечности, характерное для каждого вида вывиха.
● Определение вывихнутого конца кости на необычном месте
● Укорочение или удлинение конечности (кажущееся).
● Отсутствие активных движений в суставе.
● Пассивные движения в суставе резко болезненны.
● Симптомы «пружинящей» фиксации.
Методы исследования
Рентгенография в двух проекциях
Первая помощь
- Вызвать «скорую помощь»
- Не вправлять вывих!!!
- Уложить или усадить пострадавшего.
- Провести обезболивание (ненаркотические анальгетики, холод).
- Провести транспортную иммобилизацию (шины, подручный материал).
- Дать тёплое питьё.
- Тепло укрыть, успокоить.
- Дождаться приезда «скорой помощи».
Принцип лечения
● Неотложное вправление вывиха (задержка с вправлением вывиха приводит к отёку окружающих тканей, который препятствует вправлению)
● Иммобилизация лечебная (чаще гипсовая повязка)
● ЛФК, массаж, физиотерапия.
● Симптоматическая терапия
При открытом вывихе, вывихе, осложненном переломом, застарелом вывихе (не вправленном более 2-х недель) – пострадавшему показана хирургическая операция.
Повреждения костей таза
Причины.
Наиболее частой причиной переломов костей таза является непрямое воздействие:
Сдавление в передне - заднем направлении или с боков, падение с высоты на ноги или ягодицы.
Клинические признаки.
1. Краевые переломы возникают при прямом механизме травмы: удар по крыльям подвздошной кости, падение на ягодицы с повреждением копчика или седалищных бугров.
Основные симптомы – боль в области перелома и кровоподтек, который появляется через несколько часов или суток.
Пациенты чувствуют себя настолько хорошо, что приходят к врачу на своих ногах.
2. Переломы тазового кольца без нарушения его непрерывности: чаще возникают при прямом механизме травмы.
Прочность тазового кольца снижается, но опорная функция сохраняется.
Общее состояние пациентов остается удовлетворительным.
Беспокоит боль в области лобка (при переломе лонной кости) или в промежности (при переломе седалищной кости).
Боль усиливается при попытке движения ногой на стороне повреждения.
пальпация лонной или седалищной костей вызывает боль.
Надавливание с двух сторон на крылья подвздошных костей (симптом Вернейля) вызывает боль в месте перелома.
Положительный симптом «прилипшей пятки» (пациент не может оторвать от опоры прямую ногу).
3. Повреждения с нарушением непрерывности тазового кольца возникают при непрямом механизме травмы: передне - заднем и боковом сдавлении таза,
падение с большой высоты на ноги или ягодицы.
Эта группа повреждений встречается наиболее часто (до 50%), и сопровождается резким нарушением опорной функции таза, шоком, повреждением тазовых органов.
При повреждении верхней ветви лонной и седалищной костей ноги слегка согнуты в тазобедренных и коленных суставах, разведены (поза «лягушки»).
При переломе вблизи симфиза и при его разрыве ноги сведены в области согнутых коленных суставов.
Пальпация лонной и седалищной костей болезненна.
Симптом Вернейля резко положительный.
При разрыве крестцово-подвздошного сочленения положение пострадавшего вынужденное: таз повернут так, что пациент лежит на здоровой половине таза.
Пальпация в месте повреждения болезненна.
4. Перелом типа Мальгеня сопровождается смещением поврежденной половины таза вверх на 2-3см. за счет чего выявляется относительное укорочение нижней конечности на стороне поражения.
В первый час, после травмы появляются кровоподтеки, в области мошонки, промежности и пупартовой связки.
Боль в животе и положительные симптомы раздражения брюшины возникают из-за обширной забрюшинной гематомы, поднимающейся до уровня околопочечной клетчатки.
Принцип лечения.
1. При не осложненных переломах костей таза с сохранением целостности тазового кольца лечение консервативное:
новокаиновая блокада по Школьникову,
строгий постельный режим до исчезновения боли в месте перелома,
анальгетики.
ЛФК.
2. При переломах, с нарушением целостности тазового кольца, лечение включает:
противошоковую терапию (новокаиновую блокаду по Школьникову, инфузию плазмозаменителей гемодинамического действия, нейролептаналгезию, гормонотерапию);
консервативное лечение - скелетное вытяжение за мыщелки бедра, на шинах Белера или в гамаке в течение 8-10 недель, с последующим использованием костылей, ЛФК.
Полная нагрузка на таз разрешается только через 3,5-4 месяца.
оперативное лечение (внеочаговый остеосинтез, при помощи стержневого аппарата, накостный остеосинтез).
Эти методы позволяют активизировать пациентов через 10-14 дней после операции.
3. При осложненных переломах костей таза лечат и возникшие осложнения:
при внутрибрюшинном разрыве мочевого пузыря - ушивание ран мочевого пузыря, эпицистостомия, дренирование околопузырной клетчатки;
при разрыве прямой кишки – ушивание ран прямой кишки, колостомия, дренирование параректальной клетчатки.
Первая помощь
Вызвать скорую помощь.
Уложить пострадавшего на щит (столешницу) на спину втроем: один удерживает плечевой пояс, другой – таз, третий – ноги.
Положить под ноги валик из одежды.
Укрыть тепло пострадавшего.
Дать теплое питье, анальгетики (если нет боли в животе!).
Дождаться приезда скорой помощи.
Сестринская помощь пациенту после репозиции и фиксации места перелома
Сестринская помощь пациенту после одномоментной репозиции и фиксации гипсовой повязкой.
Сестринская помощь пациентам после фиксации места перелома костей бедра и голени методом скелетного вытяжения
1. Четко выполнять все назначения врача (противошоковую, антибактериальную терапию и т.д.).
Первая врачебная помощь.
При выборочной сортировке выделяются раненые с продолжающимся кровотечением из ран; с повязками, промокшими кровью, и с наложенными жгутами.
Они направляются в перевязочную в первую очередь для остановки кровотечения, контроля жгута и продолжения внутривенного вливания плазмозамещающих растворов (при признаках острой кровопотери).
В условиях перевязочной применяются следующие способы временной остановки наружного кровотечения:
• наложение зажима на кровоточащий сосуд, видимый в ране, с последующей его перевязкой или прошиванием; если прошивание сосуда затруднено, то зажим не снимается, бранши зажима прочно связываются бинтом и фиксируются к телу.
Применение этого метода реально при поверхностных ранах, при ранениях головы и дистальных отделов конечностей.
Ни в коем случае нельзя пытаться остановить кровотечение вслепую в глубине раны;
•наложение давящей повязки из сложенных салфеток 1-2 перевязочных пакетов; если давящая повязка промокает, поверх нее следует наложить еще одну с дополнительным пелотом;
•тугая тампонада раны, которая производится марлевыми тампонами, начиная из глубины раны (от места кровотечения из сосуда) до краев; края раны стягиваются над тампоном узловыми швами (рис. 23.23); при наличии местных, гемостатических средств (губка «Гемасепт» и др.) следует их вводить в рану вместе с тампонами;
•наложение жгута, которое производится только при невозможности остановки кровотечения другими способами; выше уровня наложенного жгута производится местное обезболивание (проводниковая или футлярная анестезия); конечность фиксируется стандартными шинами.
У раненых, с ранее наложенными жгутами, в условиях перевязочного кабинета контролируется обоснованность и правильность их применения (контроль жгута).
Цель контроля жгута - обеспечить временную остановку кровотечения менее травматичными способами.
Как известно, половина жгутов накладывается не по показаниям, а в 25% оставшихся случаев - жгуты накладываются с грубыми ошибками.
У раненых с признаками необратимой ишемии конечности снятие жгута строго противопоказано!
Контроль жгута осуществляется в следующей последовательности: после обезболивания повязка с раны снимается, помощник производит прижатие артерии выше жгута, затем жгут расслабляется.
При отсутствии наружного кровотечения и признаков повреждения магистральных сосудов - жгут снимается.
В сомнительных случаях, даже если после снятия жгута кровотечение не возобновляется - на рану накладывается давящая повязка, а жгут оставляется на конечности незатянутым (провизорный жгут).
При возобновлении кровотечения - следует попытаться остановить его без жгута (перевязка сосуда, давящая повязка, тугая тампонада раны).
Если же это не удается, то вновь накладывается жгут.
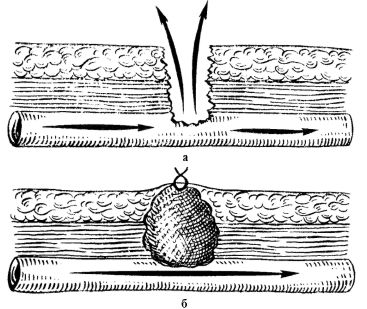
Рис. 23.23.Методика тугой тампонады раны при повреждении артерии
Перед повторным затягиванием жгута, уже длительное время лежавшего на конечности, следует в течение 10-15 мин произвести рециркуляцию крови в конечности по коллатеральным сосудам при пережатой поврежденной артерии.
После этой манипуляции сроки относительно безопасного нахождения жгута на конечности удлиняются на 1-1,5 ч (время проведения контроля жгута отмечается в первичной медицинской карточке).
Повторное наложение жгута на конечность при оказании первой врачебной помощи является ответственным решением, поскольку в условиях этапного лечения задержка эвакуации такого раненого неминуемо приведет к тяжелой инвалидности.
Все раненые с временно остановленным кровотечением подлежат эвакуации в первую очередь в положении лежа.
Раненые с провизорными жгутами эвакуируются с сопровождающими.
При возможности эвакуации воздушным транспортом раненых с повреждением магистральных сосудов целесообразно направлять непосредственно в ВГ, где оказывается специализированная ангио травматологическая помощь (минуя этап оказания квалифицированной медицинской помощи).
Примеры диагнозов.
1.Тяжелая сочетанная взрывная травма головы, живота, конечностей.
Открытая проникающая черепно-мозговая травма.
Ушиб головного мозга средней степени тяжести.
Субарахноидальное кровоизлияние.
Открытый перелом костей основания черепа.
Левосторонняя отоликворея.
Закрытая травма живота с повреждением селезенки.
Продолжающееся внутрибрюшное кровотечение.
Закрытая множественная травма конечностей.
Закрытый перелом правой бедренной кости в средней трети.
Закрытый, многооскольчатый перелом костей правой голени в верхней трети с повреждением магистральных артерий голени и малоберцового нерва. Некомпенсированная ишемия правой голени и стопы.
Острая массивная кровопотеря.
Травматический шок III степени.
2.Осколочное слепое ранение мягких тканей верхней трети левого бедра
3.Пулевое, сквозное ранение левой голени с переломом обеих костей в средней трети и обширным повреждением мягких тканей.
4.Пулевое сквозное ранение правого плеча с переломом плечевой кости в средней трети, повреждением плечевой артерии и лучевого нерва. Компенсированная ишемия правой, верхней конечности.
Травматический шок I степени.
5.Минно-взрывное ранение.
Отрыв левой голени в средней трети с обширным разрушением мягких тканей до нижней трети бедра.
Острая массивная кровопотеря.
Травматический шок II степени.
6.Осколочное, слепое, проникающее ранение правого коленного сустава с незначительным повреждением костей.
Гемартроз коленного сустава.
7.Закрытый, оскольчатый перелом обеих костей левой голени в верхней трети, со смещением отломков.
Повреждение малоберцового нерва.



Тема занятия «Cиндром повреждения мягких тканей.
Основы травматологии»
Терминологический словарь
Ампутация – отнятие части тела (верхней конечности, нижней конечности, матки).
Иммобилизация – приведение какой-либо части тела при переломах, вывихах в неподвижное состояние.
Контрактура – стойкое ограничение движения в суставе (кожная, мышечная, суставная).
Крепитация – треск, звук, напоминающий трение волос
Культя – часть конечности или органа, оставшегося после ампутации.
Кифоз – искривление позвоночника выпуклостью кзади с образованием горба.
Лордоз – искривление позвоночника кпереди.
Ортопедия – область медицины, изучающая болезни опорно-двигательного аппарата и разрабатывающая методы из диагностики, лечения и профилактики.
Остеосинтез - оперативное соединение отломков кости с помощью фиксирующих приспособлений.
Протез – приспособление, служащее для замещения отсутствующей части тела или органа.
Репозиция – сопоставление
Ротация – движение конечности или её части вокруг продольной оси.
Шок - типовой, фазово - развивающийся процесс, возникающий в организме под действием повреждения, характеризующийся расстройством нейрогуморальной регуляции, резким уменьшением кровоснабжения тканей, снижением обменных процессов, гипоксией и угнетением функций органов.
Фармакологический словарь
Анальгетики:
Наркотические анальгетики: - промедол, фентанил, омнопон, морфин.
Ненаркотические анальгетики:- анальгин, кетамин (кеталар).
Нейролептоналгезия : дроперидол + фентанил (таламонал) или аминазин + промедол.
Анестетики:
- Наркотические:
Ингаляционные анальгетики: - закись азота,
Неингаляционные анальгетики: – гексенал, тиопентал натрия.
Ненаркотические анальгетики: новокаин, лидокаин, глюкозо - новакоиновая смесь, хлорэтил.
Гормональные препараты:
- Кортикостероиды - гидрокортизон, преднизалон, дексаметазон
- Адреномиметические средства: - допамин, дофамин, адреналин, норадреналин, мезатон.
Классификация повреждений
Механические
Термические (ожоги, ожоговая болезнь, отморожения, патологическая гипотермия).
Электрические.
Химические (ожоги, отравления).
Лучевые (ожоги, лучевая болезнь).
Травматизм – совокупность травм, возникающих в определённой группе населения за ограниченный промежуток времени.
Вычисляется в процентах на душу населения.
Классификация травматизма.
Бытовой.
Уличный.
Спортивный.
Промышленный.
Сельскохозяйственный.
Военный.
Травму легче предупредить, чем вылечить!!!
Дата: 2018-12-21, просмотров: 447.