Содержание
Введение
1. Бюджетные расходы
1.1 Реформирование в здравоохранении
1.2 Бюджетные расходы на содержание учреждений Здравоохранения
1.3 Планирование бюджетных расходов на здравоохранение
1.3.1 Общие расходы на здравоохранение
1.3.2 Статьи расходов
1.3.3 Важнейшие модели (методы) финансирования медицинских учреждений
1.3.4 Страховые отношения в здравоохранении
2. Гарантии государства и расходы на медицинскую помощь
2.1 Расходы населения на медицинскую помощь
2.2 Расчет тарифов на медицинские услуги
Заключение
Список литературы
Приложение 1 - Лечебно-профилактические учреждения различного уровня и их финансирование
Приложение 2 - Государственные расходы на здравоохранение в странах Центральной и Восточной Европы в расчете на одного жителя (данные на 2002 год)
Введение
Здоровье граждан, как социально – экономическая категория, представляет собой важнейший элемент национального богатства. Для поддержания здоровья не только потребляется определенная часть валового национального продукта, но и само здоровье человека должно рассматриваться как ресурс, необходимый для производства материальных благ. В известной мере, здоровье есть функция таких переменных, как производство и окружающая среда, поведение людей и качество продуктов питания. В соответствии, с этим негативные стороны социально- экономической и политической ситуации в стране, кризис системы здравоохранения отрицательно сказывается на состоянии здоровья населения. Очень тревожна демографическая ситуация растет смертность, падает рождаемость, вследствие чего наблюдается естественная убыль населения.
С 1993 г. в соответствии с действующим законодательством происходит поэтапное реформирование систем организации, финансирования и управления здравоохранением на основе программно-целевых методов планирования с постепенным внедрением механизма медицинского страхования. В современных условиях развитию и совершенствованию оптимальной модели управления и финансирования здравоохранения, соединяющей в себе социальную направленность и элементы рыночных отношений посредством медицинского страхования, придается особое значение.
В соответствии с Конституцией Российской Федерации государство гарантирует равенство прав и свобод человека и гражданина, равные возможности для их реализации. В России материнство и детство, семья находятся под защитой государства, каждый имеет право на охрану здоровья и бесплатную медицинскую помощь в государственных и муниципальных учреждениях здравоохранения. Однако в реальной жизни эти гарантии часто не соблюдаются ни на федеральном, ни на региональном, ни на муниципальном уровнях.
Мировая практика свидетельствует, что государство, вложив дополнительные средства в здравоохранение, получает ощутимый социальный эффект в виде снижения заболеваемости и смертности населения. Это незамедлительно сказывается на экономике.
В настоящее время вопросы охраны здоровья населения регулируются более чем 40 федеральными законами. Основополагающие законодательные акты определяют принципы деятельности и пути развития всей национальной системы здравоохранения.
Правовое регулирование здравоохранения в Российской Федерации имеет два уровня: федеральный и региональный. Это закреплено в Конституции Российской Федерации.
Заметный импульс реформам на региональном и муниципальном уровнях дает центр. Если принимаются федеральные законы или федеральные целевые программы в сфере здравоохранения, то, как правило, они непосредственно затрагивают региональный и муниципальный уровень. Но есть и другие примеры. Если на федеральном уровне затягивается решение тех или иных острых проблем, то многие регионы в силу своих возможностей пытаются решить их путем принятия региональных законов, целевых программ. В ряде субъектов Российской Федерации приняты законы о здравоохранении, об охране здоровья населения, о частном здравоохранении и другие.
Но и здесь имеются проблемы. Если говорить обобщенно, то они заключаются в том, что региональное законодательство не должно противоречить федеральному. Задача региональных властей – привести "свое законодательство" в соответствие с федеральным. Только в этом случае можно говорить о единой системе законодательства, регулирующей вопросы здравоохранения.
Из года в год принимали федеральный бюджет, который не содержал мер, направленных на модернизацию системы здравоохранения. Следовательно, последовательно консервировали и усугубляли старые проблемы. А они назрели по всем направлениям – нуждается в реформировании система финансирования учреждений здравоохранения, оплаты медицинских услуг, система оплаты труда медицинских работников, подготовки медицинских кадров, обеспечения учреждений лекарствами, медицинским оборудованием и др.
Цель курсовой работы – дать целостную картину планирования расходов медицинских учреждений. Задачи курсовой работы – исследовать и изучить расходы медицинских учреждений, выявить источники формирования финансовых ресурсов, направляемых в здравоохранение. Объектом исследования являются медицинские учреждения.
Данная работа состоит из двух больших глав: бюджетные расходы и гарантии государства, расходы на медицинскую помощь, и нескольких подглав, а также приложений.
При написании курсовой работы использовались следующие виды источников: нормативная литература (бюджетный кодекс РФ), учебная литература, статьи из журналов.
Бюджетные расходы
Планирование бюджетных расходов на здравоохранение
Статьи расходов
1) Заработная плата (ст. 1) занимает особое место, так как составляет 60% затрат на содержание медицинского учреждения. В настоящее время она устанавливается в соответствии с Единой тарифной сеткой по оплате труда работников бюджетной сферы.
2) Начисления на оплату труда (ст. 20 в размере 39-40% направляются во внебюджетные фонды.
3) Административно-хозяйственные расходы (ст. 3) включают широкий перечень затрат по обслуживанию лечебного процесса.
4) Командировочные расходы (ст. 4) определяются в соответствии с действующими нормами.
5) В стационарах большое внимание уделяется расходам на питание больных (ст. 9), определяемым умножением норм затрат на количество койко-дней, планируемых в каждом отделении.
6) В таком же порядке осуществляется планирование расходов на приобретение медикаментов и перевязочных средств (ст. 10). С целью контроля за стоимостью медицинских услуг в расчет цен принимаются наиболее дешевые медикаменты.
7) Расходы на приобретение медицинского оборудования и расходы на приобретение мягкого инвентаря (ст. 12 и ст. 14) планируются в пределах выделенных ассигнований и по дифференцированным нормам в зависимости от профиля отделений.
8) Затраты на капитальный ремонт зданий (ст. 16) медицинских учреждений определяются на основе финансово-сметных расчетов в пределах выделяемых бюджетных ассигнований. Прочие расходы (оплата летных часов санитарной авиации, организация и проведение культурно-массовых мероприятий среди больных и др.) планируются на уровне прошлых лет с учетом экономии.
К бюджетным ассигнованиям медицинские учреждения вправе привлекать средства, полученные в ходе оказания платных медицинских услуг, в том числе по договорам добровольного медицинского страхования.
Итог сметы – свод затрат по всем статьям расходов.
При составлении сметы медицинского учреждения используются материалы экономического анализа исполнения смет за предшествующие один-три года. Выводы по материалам анализа позволяют уточнить размеры отдельных расходов, некоторые расчетные нормы, выявить динамику показателей и установить влияние различных факторов на отклонения по статьям сметы расходов. При условии инфляционного роста размер показателей может корректироваться на коэффициент инфляционных ожиданий по согласованию с вышестоящими органами управления здравоохранением.
1.3.3 Важнейшие модели (методы) финансирования медицинских учреждений
1) цена конкретной медицинской услуги при бюджетно-страховой модели, определяемая на базе сметы расходов;
2) оплата средней стоимости пролеченного больного (в целом по стационару или в среднем по отделению);
3) оплата одного законченного случая лечения на основе клинико-статистических групп или медико-экономических стандартов;
4) среднедушевой норматив финансирования на работающее и неработающее население.
Может применяться и комбинация этих методов. При этом конкретный выбор модели финансирования осуществляется местным органом исполнительной власти.
До 1993 года в процессе сводного бюджетного планирования расходов на здравоохранение применялись среднегодовые показатели по сети, штатам и контингентам по видам учреждений, средней ставке заработной платы на одну должность, средние расчетные нормы по статьям затрат на текущее содержание.
Сводное планирование основано на анализе предыдущего периода и осуществляется в два этапа:
1) расчеты к проекту бюджета Федерации, области, края;
2) разработка расчетных показателей по здравоохранению для бюджетов районов, городов областного, краевого подчинения и определение объема расходов для учреждений, состоящих на областном (краевом) бюджете и нижестоящих бюджетов и учреждений.
Расчетные показатели сообщались финансовым отделам районов (городов), анализировались, уточнялись в областных (краевых) финансовых управлениях. С учетом этих корректировок составлен бюджет города (района) по расходам на здравоохранение. В таком же порядке районные (городские) финансовые отделы разрабатывали расчетные показатели по здравоохранению по бюджетам городов районного подчинения и т.д.
Главная проблема состоит не в правильности определения цены конкретного медицинского случая, а в порождении механизмов, которые ориентировали медицинские учреждения на проявление инициатив, полезных для расширения перечня и качества медицинских услуг.
Заключение
Российской системе здравоохранения требуется стратегическая ориентация со стороны федеральных властей на общие для всей Федерации цели в области здравоохранения и консультационная поддержка по эффективному управлению здравоохранением, а также четкое разделение прав и обязанностей между органами управления здравоохранением на федеральном, региональном и муниципальном уровнях. Минздравсоцразвития России должен быть основным федеральным органом, направляющим свои усилия на разработку политики и стратегии развития сектора, а не на оперативное управление. Должна быть сформулирована национальная политика в области здравоохранения, отражающая конкретные цели и средства их достижения.
Ресурсы здравоохранения в любом обществе всегда ограничены, поэтому вопросы их более эффективного использования являются ключевыми. В настоящее время в Российской Федерации имеет место ситуация, когда государственные обязательства по оказанию населению бесплатной медицинской помощи необходимого объема и качества обеспечены финансовыми ресурсами не более чем наполовину.
Дефицит финансовых и иных ресурсов в ближайшее время преодолеть не удастся. В этих условиях возрастает роль методов финансового планирования в здравоохранении как процедуры приведения уровня потребления населением ресурсов здравоохранения в соответствие с имеющимися ограниченными экономическими возможностями.
Государственные и муниципальные медицинские учреждения существуют исключительно за счет планируемых в бюджетах всех уровней расходов на здравоохранение и средств обязательного медицинского страхования. Правильное сочетание этих источников, использование наиболее эффективных, оптимальных механизмов доведения этих средств в медицинские учреждения являются одними из важнейших задач организаторов здравоохранения.
В среднем по Российской Федерации в общих расходах на здравоохранение бюджетные средства составляют превалирующую долю – 60% и более. Использование этих средств осуществляется по порочному (что признается всеми) бюджетно-сметному принципу. Вдвойне порочно то, что механизмы использования средств из двух основных источников (бюджет и ОМС) различны. При всей очевидности большей эффективности и целесообразности страхового принципа расходования средств на оплату медицинской помощи продолжает сохраняться и бюджетно-сметный принцип. В то же время очевидно и то, что при недостатке средств в любой отрасли в любой сфере деятельности необходима консолидация средств, использование их в направлении "главного удара", для решения наиболее значимых в тактическом и стратегическом плане задач.
Реализация этих принципов возможна посредством расширения грамотного финансового планирования в здравоохранении.
Рациональное планирование позволяет не только концентрировать ресурсы на приоритетных направлениях, но и осуществлять комплексный подход к решению наиболее актуальных проблем здравоохранения на основе межотраслевого взаимодействия.
В данной работе было рассмотрено реформирование в здравоохранении, бюджетные расходы, расходы населения на здравоохранение, планирование расходов, статьи расходов и страховые отношения.
Итак, в результате проделанной работы можно сделать вывод о том, что система здравоохранения, которая обеспечивает стабильность человеческого потенциала, в настоящее время испытывает дефицит финансирования.
Список литературы
1. Бюджетный кодекс РФ. Текст и справочные материалы с изменениями и дополнениями 2007 года. – М.: Эксмо, 2007
2. Бюджетная система России: Учебник для вузов/Под ред. Проф. Г.Б. Поляка. – М.: ЮНИТИ-ДАНА, 2003
3. Клямкин И., Тимофеев Л. Теневая Россия. Экономико-социологическое исследование. М.: РГГУ, 2000
4. Ложников И.Н. Методика расчета тарифов на медицинские
услуги. //Аудиторские ведомости. – 2006. - №8 – с. 11-16
5. Планирование расходов лечебно-профилактического учреждения.//Советник бухгалтера в здравоохранении. – 2005. - №8 – с.3-5
6. Шищкин С.В., Богатова Т.В. Население и общество.// Гарантии государства и расходы населения на медицинскую помощь. – 2003 - №107 – с.13-23
Приложение 1 - Лечебно-профилактические учреждения различного уровня и их финансирование
| Показатели | Федеральные | Региональные | Муниципальные |
| Амбулаторно-поликлинические учреждения: % от общего числа учреждений % от общего числа врачей (физических лиц) | 1,5 2,5 | 17,3 35,4 | 81,2 62,1 |
| Больничные учреждения: % от общего числа учреждений % от общего числа врачей (физических лиц | 4,7 5,6 | 30,6 26,2 | 64,7 68,2 |
| Бюджетные расходы на 1 человека в год: % от общей суммы расходов | 18,2 | 52,1 | 29,7 |
Приложение 2 - Государственные расходы на здравоохранение в странах Центральной и Восточной Европы в расчете на одного жителя (данные на 2002 год)
| Страна | Руб. |
| Латвия | 8 256 |
| Литва | 10 762 |
| Эстония | 12 444 |
| Венгрия | 20 433 |
| Польша | 12 825 |
| Чехия | 27 591 |
| Франция | 56 133 |
| Германия | 59 697 |
| Италия | 44 212 |
Содержание
Введение
1. Бюджетные расходы
1.1 Реформирование в здравоохранении
1.2 Бюджетные расходы на содержание учреждений Здравоохранения
1.3 Планирование бюджетных расходов на здравоохранение
1.3.1 Общие расходы на здравоохранение
1.3.2 Статьи расходов
1.3.3 Важнейшие модели (методы) финансирования медицинских учреждений
1.3.4 Страховые отношения в здравоохранении
2. Гарантии государства и расходы на медицинскую помощь
2.1 Расходы населения на медицинскую помощь
2.2 Расчет тарифов на медицинские услуги
Заключение
Список литературы
Приложение 1 - Лечебно-профилактические учреждения различного уровня и их финансирование
Приложение 2 - Государственные расходы на здравоохранение в странах Центральной и Восточной Европы в расчете на одного жителя (данные на 2002 год)
Введение
Здоровье граждан, как социально – экономическая категория, представляет собой важнейший элемент национального богатства. Для поддержания здоровья не только потребляется определенная часть валового национального продукта, но и само здоровье человека должно рассматриваться как ресурс, необходимый для производства материальных благ. В известной мере, здоровье есть функция таких переменных, как производство и окружающая среда, поведение людей и качество продуктов питания. В соответствии, с этим негативные стороны социально- экономической и политической ситуации в стране, кризис системы здравоохранения отрицательно сказывается на состоянии здоровья населения. Очень тревожна демографическая ситуация растет смертность, падает рождаемость, вследствие чего наблюдается естественная убыль населения.
С 1993 г. в соответствии с действующим законодательством происходит поэтапное реформирование систем организации, финансирования и управления здравоохранением на основе программно-целевых методов планирования с постепенным внедрением механизма медицинского страхования. В современных условиях развитию и совершенствованию оптимальной модели управления и финансирования здравоохранения, соединяющей в себе социальную направленность и элементы рыночных отношений посредством медицинского страхования, придается особое значение.
В соответствии с Конституцией Российской Федерации государство гарантирует равенство прав и свобод человека и гражданина, равные возможности для их реализации. В России материнство и детство, семья находятся под защитой государства, каждый имеет право на охрану здоровья и бесплатную медицинскую помощь в государственных и муниципальных учреждениях здравоохранения. Однако в реальной жизни эти гарантии часто не соблюдаются ни на федеральном, ни на региональном, ни на муниципальном уровнях.
Мировая практика свидетельствует, что государство, вложив дополнительные средства в здравоохранение, получает ощутимый социальный эффект в виде снижения заболеваемости и смертности населения. Это незамедлительно сказывается на экономике.
В настоящее время вопросы охраны здоровья населения регулируются более чем 40 федеральными законами. Основополагающие законодательные акты определяют принципы деятельности и пути развития всей национальной системы здравоохранения.
Правовое регулирование здравоохранения в Российской Федерации имеет два уровня: федеральный и региональный. Это закреплено в Конституции Российской Федерации.
Заметный импульс реформам на региональном и муниципальном уровнях дает центр. Если принимаются федеральные законы или федеральные целевые программы в сфере здравоохранения, то, как правило, они непосредственно затрагивают региональный и муниципальный уровень. Но есть и другие примеры. Если на федеральном уровне затягивается решение тех или иных острых проблем, то многие регионы в силу своих возможностей пытаются решить их путем принятия региональных законов, целевых программ. В ряде субъектов Российской Федерации приняты законы о здравоохранении, об охране здоровья населения, о частном здравоохранении и другие.
Но и здесь имеются проблемы. Если говорить обобщенно, то они заключаются в том, что региональное законодательство не должно противоречить федеральному. Задача региональных властей – привести "свое законодательство" в соответствие с федеральным. Только в этом случае можно говорить о единой системе законодательства, регулирующей вопросы здравоохранения.
Из года в год принимали федеральный бюджет, который не содержал мер, направленных на модернизацию системы здравоохранения. Следовательно, последовательно консервировали и усугубляли старые проблемы. А они назрели по всем направлениям – нуждается в реформировании система финансирования учреждений здравоохранения, оплаты медицинских услуг, система оплаты труда медицинских работников, подготовки медицинских кадров, обеспечения учреждений лекарствами, медицинским оборудованием и др.
Цель курсовой работы – дать целостную картину планирования расходов медицинских учреждений. Задачи курсовой работы – исследовать и изучить расходы медицинских учреждений, выявить источники формирования финансовых ресурсов, направляемых в здравоохранение. Объектом исследования являются медицинские учреждения.
Данная работа состоит из двух больших глав: бюджетные расходы и гарантии государства, расходы на медицинскую помощь, и нескольких подглав, а также приложений.
При написании курсовой работы использовались следующие виды источников: нормативная литература (бюджетный кодекс РФ), учебная литература, статьи из журналов.
Бюджетные расходы
Реформирование в здравоохранении
В настоящее время модель финансового обеспечения здравоохранения включает бюджетные ресурсы, ресурсы фондов обязательного медицинского страхования (ОМС), фондов медицинских страховых организаций и другие источники (рисунок 1).
Рисунок 1 – Источники формирования и использования финансовых ресурсов, направляемых в здравоохранение
| ||||||||||||||||
|
|
|
|
| ||||||||||||
 | ||||||||||||||||
Реформа предполагает разработку и реализацию на региональном, городском уровнях целевых программ обеспечения населения медицинской помощью.
Ведущими направлениями таких программ определены:
· обеспечение гарантированных объемов и повышение качества медицинской помощи;
· развитие высокоспециализированных видов медицинской помощи;
· оптимизация существующих и внедрение новых организационно-хозяйственных форм деятельности медицинских организаций в условиях бюджетно-страхового финансирования отрасли и формирование рынка медицинских услуг с участием негосударственных медицинских учреждений.
В финансировании и управлении здравоохранением существует большое число проблем, требующих решения. Необходимо дальнейшее реформирование систем функционирования и финансирования здравоохранения с привлечением механизма медицинского страхования.
1.2 Бюджетные расходы на содержание учреждений здравоохранения
До внедрения в здравоохранение механизма медицинского страхования существовал следующий порядок планирования расходов на здравоохранение, который частично применяется и в настоящее время:
1) составление индивидуальных и общих смет медицинских учреждений;
2) составление сводных смет расходов на здравоохранение к проекту территориального бюджета;
3) разработка расчетных показателей Министерством финансов республики, областным (краевым) финансовым управлением.
Планирование расходов на каждом уровне бюджетной системы имело свои особенности в расчетах показателей, систем нормирования расходов на текущее содержание.
Составление индивидуальной сметы медицинского учреждения начиналось с расчета оперативно-сетевых показателей среднегодового количества коек, количество койко-дней, среднегодового числа должностей медицинского и административно-хозяйственного персонала, количества поликлинических посещений и других показателей, характеризующих объем работы каждого подразделения.
Использовались следующие показатели планирования расходов на здравоохранение:
1) по амбулаторно-поликлинической помощи – число врачебных посещений в поликлинике, консультации и помощь на дому, приходящиеся на одного жителя в год (примерно 12 посещений в год);
2) по стационарной помощи: количество – койко-мест, занятость больничной койки в году:
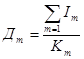 ,
,
где Im – число проведенных койко-дней по m-й специальности;
Дm – показатель числа дней использования койки в году не m-й специальности;
Кm – среднегодовое количество коек по m-й специальности.
Оборачиваемость койки характеризует величину среднего числа больных по каждой больничной койке в течение года:
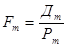 ,
,
где Рm – среднее пребывание больного на койке.
Среднее использование больничных коек в год Д зависит от среднедневного количества больных N или от мощности больницы:
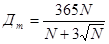 ,
,
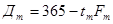 ,
,
где tm – среднее время простоя койки в год по m-й специальности.
Контроль за эффективностью использования выделенных бюджетных ассигнований осуществлялся в ходе ревизий и тематических проверок финансовыми органами территориальных и местных органов самоуправления, отделениями контрольно-ревизионного управления и счетными палатами регионов.
Проверке подлежали: правильность расчета плановых показателей деятельности учреждений здравоохранения, их соответствие фактическим объемам выполненных работ, оказанных медицинских услуг, целесообразность использования выделенных бюджетных ресурсов.
Таким образом, чем выше показатель использования больничных коек, тем выше показатель оборачиваемости коек и тем меньше средств необходимо выделить из бюджета на содержание коечного фонда, развертывания новой сети коек, строительства новых стационаров (меньше текущие и капитальные затраты на здравоохранение в бюджетах всех уровней).
Планирование бюджетных расходов на здравоохранение
Дата: 2019-07-24, просмотров: 348.