Невынашиванием беременности считают самопроизвольное прерывание ее от начала до 37 нед. Если прерывание беременности происходит более 2 раз, то оно считается привычным. В зависимости от срока прерывания беременности различают самопроизвольный выкидыш и преждевременные роды.
Самопроизвольным выкидышем (абортом)принято считать прерывание беременности в первые 28 нед. беременности. Масса плода в этих случаях не превышает 1000 г, а рост — 35 см.
Преждевременными родами называют прерывание беременности от 29 нед. до 37 нед. В эти сроки рождается недоношенный ребенок массой 1000-2500 г, ростом 35-45 см.
Этиология.
1) патология матки;
2) аномалии хромосомного аппарата;
3) иммунологические нарушения;
4) эндокринная патология;
5) инфекционные факторы;
6) соматические заболевания и интоксикации;
7) психогенные факторы;
8) осложненное течение беременности.
К патологии матки, способствующей самопроизвольному прерыванию, относят аномалии развития мюллерова протока (перегородка, седловидная, двурогая матка), синехии в полости матки, истмико-цервикальную недостаточность, гипоплазию матки и миому.
Эндокринная патология с глубокими изменениями функций органов чаще приводит к бесплодию, чем к невынашиванию. Самопроизвольные выкидыши обычно происходят у женщин со стертыми формами гормональных нарушений. Это относится к гипофункции яичников, как правило, выражающейся лютеиновой недостаточностью, а также андрогенемией надпочечникового и яичникового генеза.
Частой причиной невынашивания является инфекция материнского организма.
В эту группу этиологических факторов относят как общие острые и хронические инфекционные заболевания матери, так и местные поражения полового аппарата, вызванные бактериальной флорой,
микоплазмами, хламидиями, токсоплазмами, листериями, вирусами, грибами.
Патогенез. При самопроизвольных выкидышах любая из вышеперечисленных причин в конечном счете приводит к усилению сократительной активности матки, отделению плодного яйца от стенки матки и его изгнанию. В I и начале II триместра (до полного формирования плаценты) плодное яйцо отделяется и выделяется из матки без вскрытия плодного пузыря. В более поздние сроки при сформировавшейся плаценте прерывание беременности происходит по типу родового акта: раскрывается шейка матки, изливаются околоплодные воды, рождается плод, а затем послед.
Клиническая картина.
В клиническом течении самопроизвольного выкидыша различают следующие стадии, или формы: угрожающий выкидыш, начинающийся выкидыш, аборт «в ходу», полный и неполный аборты.
Для угрожающего выкидыша характерно усиление сократительной активности мышц матки, однако плодное яйцо полностью сохраняет связь с маткой.
Клинически данная форма выкидыша проявляется слабыми ноющими болями в нижних отделах живота и(или) в крестце. Кровотечение отсутствует.
При начавшемся выкидыше повышенная сократительная активность миометрия приводит к частичной отслойке плодного яйца и появлению небольших кровянистых выделений из шеечного канала. Боли усиливаются, иногда приобретают характер слабых схваток. Начавшийся выкидыш во II триместре может проявляться болевым симптомом без кровянистых выделений. При влагалищном исследовании можно обнаружить укорочение шейки матки и небольшое открытие наружного зева.
Дальнейшее прогрессирование прерывания беременности обозначается как аборт «в ходу». Плодное яйцо теряет связь с плодовместилищем и опускается в нижний отдел матки или в шеечный канал. Аборт «в ходу» сопровождается сильными схваткообразными болями в нижних отделах живота и значительным и обильным кровотечением. При ригидном наружном зеве плодное яйцо может целиком изгоняться из полости матки в шеечный канал. Шейка матки значительно увеличивается в объеме, а тело — сокращается. Данная разновидность аборта «в ходу» называется шеечным абортом.
Если часть плодного яйца вышла за пределы матки, а в полости матки содержатся лишь его остатки, то такой аборт называется неполным. Ведущим симптомом данного этапа прерывания беременности является кровотечение разной степени выраженности: от небольшого до обильного, приводящего к развитию геморрагического шока.
При полном аборте плодное яйцо отторгается целиком, в матке могут оставаться только части децидуальной оболочки. Подобная форма аборта наблюдается чрезвычайно редко, а если и встречается, то, как правило, в конце II триместра.
Клинические проявления самопроизвольного аборта зависят от срока беременности, формы аборта и причины, вызвавшей прерывание беременности.
В I триместре для выкидыша характерно сочетание болевого симптома и кровянистых выделений. Во II триместре начальными проявлениями аборта являются схваткообразные боли в нижних отделах живота, кровотечение присоединяется после рождения плода.
Исключение составляет прерывание беременности на фоне предлежания плаценты, когда ведущим симптомом становится кровотечение обильное.
Угрожающий выкидыш проявляется незначительными болями внизу живота.
Начавшийся выкидыш сопровождается усилением болей и возможным появлением скудных кровянистых выделений. Для аборта «в ходу» характерно резкое усиление болей схваткообразного характера и обильное кровотечение.
Для неполного аборта типично уменьшение болей на фоне продолжающегося кровотечения разной степени выраженности. При полном аборте затихают боли и прекращается кровотечение.
Особенности клинических проявлений самопроизвольного выкидыша могут быть обусловлены этиологическим фактором, вызвавшим его. Так, генетические факторы приводят к выкидышу в ранние сроки беременности. Аборт, причиной которого является истмико-цервикальная недостаточность, происходит во II триместре беременности, начинается с излития околоплодных вод и заканчивается быстрым рождением плода на фоне слабых малоболезненных схваток.
Прерывание беременности при антифосфолипидном синдроме (АФС) реализуется через развитие хронической формы ДВС-синдрома. Гибель эмбриона или плода часто связана с тромбозом децидуальных и/или плацентарных сосудов. Возможно формирование синдрома неразвивающейся беременности.
В анамнезе у женщин с антифосфолипидным синдромом имеются привычное невынашивание, антенатальная гибель плода. Для АФС характерны тромбозы глубоких и поверхностных вен, артериальные тромбозы в мозговых, коронарных, мезентериальных сосудах, в артериолах сетчатки и гломерул почек.
Аборты на фоне андрогенемии в ранние сроки начинаются с кровянистых выделений, затем присоединяется болевой симптом, нередко в подобных случаях формируется синдром неразвивающейся беременности; в поздние сроки может наступить внутриутробная гибель плода.
Гибель плодного яйца с последующим изгнанием его из матки может наблюдаться при наличии хронической и острой инфекции, кровотечение при этом редко бывает обильным.
Диагностика. Диагноз самопроизвольного выкидыша обычно не вызывает затруднений. Он основывается на жалобах, предъявляемых больной; данных общего и гинекологического обследования; результатах кольпоцитологического, гормонального и ультразвукового методов исследования.
Общее состояние больной может быть обусловлено как наличием самой беременности, так и степенью кровопотери, связанной с формой самопроизвольного выкидыша. При угрожающем и начавшемся выкидышах состояние женщин обычно удовлетворительное, если не наслаивается ранний гестоз и если выкидыш не провоцируется тяжелой соматической патологией.
При аборте «в ходу», неполном и полном абортах состояние больной зависит от продолжительности, интенсивности и степени кровопотери. Длительные, небольшие кровотечения приводят к анемизации больной, выраженность которой обусловливает состояние женщины. Острая кровопотеря может приводить к шоковому состоянию.
Данные гинекологигеского исследования при угрожающем выкидыше свидетельствуют о соответствии размеров матки сроку задержки месячных.
· Матка реагирует на пальпацию сокращением.
· Структурных изменений со стороны шейки матки нет.
· шейка матки может быть несколько укороченной со слегка зияющим наружным зевом.
· Спазмированное тело матки, соответствующее сроку беременности,
· нижний полюс плодного яйца, легко дотигаемый через шеечный канал, свидетельствуют об аборте «в ходу».
При неполном аборте размеры матки не соответствуют (меньше) сроку беременности, а шеечный канал или наружный зев приоткрыт.
Лабораторные и аппаратные методы применяются для ранней диагностики и динамического наблюдения начальных этапов прерывания беременности.
Кольпоцитологическое исследование помогает выявлять угрозу прерывания беременности задолго до появления клинических симптомов. Известно, что кариопикнотический индекс (КПИ) в первые 12 нед. беременности не должен превышать 10%, в 13—16 нед. он равняется 3—9%, в более поздние сроки КПИ держится в пределах 5%. Повышение КПИ свидетельствует об угрозе прерывания беременности.
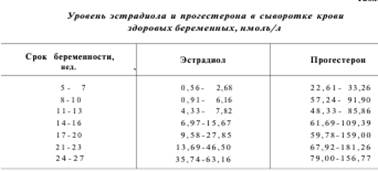
Прогностическую ценность имеет определение в плазме крови содержания хориогонина, эстрадиола и прогестерона.
Хориогонический гонадотропин человека в сыворотке крови беременной составляет в I триместре — 45 ООО— 200 000 МЕ/л, во II триместре - 70 000-100 000 МЕ/л. мочи. Если количество 17-КС превышает 42 мкмоль/л, то угроза самопроизвольного выкидыша становится реальной. У беременных с АФС в венозной крови выявляют волчаночный антикоагулянт и антитела к кардиолипину, тромбоцитопению.
Эхографическими признаками угрожающего выкидыша в ранние сроки беременности являются
· расположение плодного яйца в нижних отделах матки,
· появление нечетких контуров,
· деформации, перетяжек плодного яйца,
· локального напряжения миометрия.
С конца I триместра беременности при угрозе ее прерывания можно выявить участки отслойки плаценты, измерить диаметр перешейка, который не должен превышать 5 мм.
Лечение. При угрозе самопроизвольного выкидыша лечение следует проводить с учетом срока беременности, стадии клинического течения и причины заболевания. Начинать терапию необходимо как можно раньше, ибо сохранить беременность легче в стадии угрожающего выкидыша, труднее — в стадии начавшегося и невозможно — во всех последующих. Назначая лечение и подбирая дозу медикаментозных препаратов, в I триместре беременности нужно помнить об их возможном эмбриотоксическом и тератогенном действии.
Лечение женщин с угрожающим и начавшимся самопроизвольным выкидышем должно осуществляться только в стационарных условиях.
Лечение состоит из следующего комплекса мероприятий:
1) полноценная, сбалансированная, богатая витаминами диета;
2) постельный режим;
3) немедикаментозные методы воздействия;
4) лекарственные средства, снижающие психоэмоциональное напряжение и расслабляющие гладкую мускулатуру тела матки.
В качестве седативных средств в I триместре лучше ограничиться настоем корня валерианы, травы пустырника. Во II триместре можно применять транквилизаторы (сибазон, реланиум).
В качестве спазмолитических средств используют папаверин, но-шпу, метацин, баралгин. Расслаблению мускулатуры матки может способствовать внутримышечное введение 25% раствора магния сульфата по 10 мл с интервалом 12 ч.
Тормозящее действие на сократительную активность миометрия оказывают некоторые В-адреномиметики: партусистен, ритодрин, алупент. Их используют начиная с 20-недельного срока беременности.
Гестагены (туринал, прогестерон, дюфастон, утрожестан) применяют в I триместре беременности в случае ранее диагностированной недостаточности функции желтого тела.
У женщин с гипоплазией и пороками развития матки, с установленной до наступления беременности гипофункцией яичников, при появлении кровянистых выделений гестагены сочетают с эстрогенами. В качестве эстрогенных средств используют этинилэстрадиол (микрофоллин), фолликулин или препа
раты 17-В-эстрадиола и эстрадиола валерата. Эстрогены можно назначать с 5-й недели беременности. У женщин с потенциально корригируемой гипофункцией яичников положительный результат дает включение в комплекс лечебных средств хориогонина. Одновременно продолжается прием эстрогенов и гестагенов.
Женщинам с угрожающим и начавшимся выкидышем, страдающим гиперандрогенией надпочечникового генеза, патогенетически обосновано назначение малых доз кортикостероидов (предйизолон или дексаметазон). Лечение проводят под контролем экскреции 17-КС в суточном количестве мочи. Во всех случаях начавшегося выкидыша, сопровождающегося кровотечением, не исключается прием симптоматических средств: аскорутин, этамзилат.
С целью снижения медикаментозной нагрузки на организм матери и развивающегося плода в комплекс лечебных мероприятий, направленных на ликвидацию угрозы прерывания беременности, рекомендуется включать физические факторы.
Наибольшее распространение находят следующие физиотерапевтические процедуры, оказывающие действие на центральные или периферические механизмы, регулирующие сократительную деятельность матки: эндоназальная гальванизация; электрофорез магния синусоидальным модулированным током; индуктотермия области почек; электрорелаксация матки с помощью переменного синусоидального тока.
Для торможения сократительной деятельности матки можно использовать различные методы рефлексотерапии.
При истмико-цервикальной недостаточности медикаментозные и физические методы лечения являются вспомогательными. Основным методом терапии в подобных случаях признана хирургическая коррекция, которую целесообразно проводить в 12—13 нед. беременности. Коррекцию истмико-цервикальной недостаточности можно осуществлять без хирургического вмешательства с помощью акушерского разгружающего пессария, который уменьшает нагрузку на несостоятельную шейку и приводит к ее замыканию.
Для лечения беременных с АФС используют антиагреганты (трентал, курантил), малые дозы аспирина и гепарина (фраксипарина), эфферентные методы терапии (плазмаферез).
Неполный медицинский аборт.
Неполный аборт — состояние, при котором происходит задержка отслоившегося плодного яйца в полости матки. Эмбрион может спровоцировать инфицирование и развитие мясистого заноса. Патология обычно возникает после 12 недель беременности. Если имело место медикаментозное прерывание беременности, признакинесостоявшегося аборта возникают спустя несколько недель после приема препаратов.
95. Перфорация матки, как осложнение искусственного аборта: клиника,
диагностика, лечение, профилактика.
Наиболее тяжелым осложнением искусственного аборта является перфорация стенок матки, которая может быть произведена любым инструментом, использующимся для выскабливания матки: маточным зондом, расширителями, кюреткой и реже — абортцангом.
При подозрении на перфорацию матки врач обязан прекратить дальнейшие манипуляции и, не извлекая инструмента, которым произведена перфорация, оценить ситуацию с помощью более опытного специалиста. Если врач вовремя не заметил перфорацию, существует опасность повреждения органов брюшной полости (особенно опасны перфорации, при которых происходит захватывание органов брюшной полости абортцангом). При перфорации матки, независимо от ее размеров, локализации и самочувствия больной, показано чревосечение.
Объем хирургического вмешательства зависит от размеров и локализации перфорационного отверстия и обязательно включает ревизию соседних органов.
Свежие и небольшие повреждения матки обычно зашивают; при значительном повреждении матки, а также перфорации в области сосудистого пучка производится надвлагалищная ампутация или экстирпация матки.
Неполное удаление плодного яйца является одним из наиболее частых осложнений искусственного аборта. В послеоперационном периоде наблюдаются длительные кровянистые выделения, схваткообразные боли внизу живота, в дальнейшем присоединяются инфекционные осложнения. Диагноз подтверждается при бимануальном обследовании, при котором обнаруживается приоткрытый наружный зев цервикального канала, увеличенная, мягковатой консистенции матка. Существенную помощь в диагностике остатков плодного яйца может оказать ультразвуковое исследование. При подтверждении диагноза показано повторное выскабливание полости матки.
Дата: 2019-07-24, просмотров: 426.