Может произойти перелом как обеих костей, так и одной (локтевой или лучевой). Перелом наступает вследствие прямого удара по предплечью, затягивания предплечья и кисти в движущиеся части станков, при автомобильной аварии. Перелом одной кости предплечья может сопровождаться вывихом другой.
Симптомы:
При переломах обеих костей отмечаются деформация предплечья, патологическая подвижность, боль, крепитация отломков. При переломах одной кости деформация выражена меньше, пальпаторно можно определить место наибольшей болезненности, смещение отломков.
Помощь:
 Предплечье иммобилизуют лестничной или деревянной шиной (рисунок 7.31), накладывая ее от нижней трети плеча до основания пальцев кисти. Руку сгибают в локтевом суставе под прямым углом. Вводят обезболивающие (50 % раствор анальгина – 2 мл). При необходимости вводят наркотические анальгетики.
Предплечье иммобилизуют лестничной или деревянной шиной (рисунок 7.31), накладывая ее от нижней трети плеча до основания пальцев кисти. Руку сгибают в локтевом суставе под прямым углом. Вводят обезболивающие (50 % раствор анальгина – 2 мл). При необходимости вводят наркотические анальгетики.
 Перелом диафиза бедра происходит в результате приложения большой силы, чаще всего вследствие автомобильной травмы (наезд на пешехода), падения с высоты, у грузных людей – в результате резкого поворота туловища при фиксированной голени. Большинство переломов сопровождается смещением отломков. Перелом бедра может осложниться шоком.
Перелом диафиза бедра происходит в результате приложения большой силы, чаще всего вследствие автомобильной травмы (наезд на пешехода), падения с высоты, у грузных людей – в результате резкого поворота туловища при фиксированной голени. Большинство переломов сопровождается смещением отломков. Перелом бедра может осложниться шоком.
Симптомы:
Бедро укорочено, деформировано, ротировано кнаружи; определяется ненормальная подвижность, боль, крепитация отломков.
Помощь:
Вводят обезболивающие средства (2 мл 50 % анальгина). Перелом необходимо правильно шинировать. Для этого пользуются стандартной деревянной шиной типа Дитерихса (рисунок 7.32), лестничными шинами, надувными шинами. Шину Дитерихса накладывают вдвоем с помощником. Помощник приподнимает сломанную ногу, положив руки под коленный сустав и нижнюю треть голени. Обувь можно не снимать. У мужчин шину накладывают поверх брюк, у женщин обкладывают ватой область коленного и голеностопного суставов, снимают туфли на высоких каблуках, затем прибинтовывают подстопник. По внутренней и наружной стороне бедра укладывают внутренний и наружный костыль, которые соединяют с подстопником. Костыли раздвигают таким образом, чтобы внутренний упирался в пах, а наружный – в подмышечную впадину. Создают умеренное вытяжение конечности. Не нужно добиваться выравнивания длины конечностей, так как это несет дополнительную травму пострадавшему. Костыли соединяют между собой ремнями, подложив под них вату.
Надувную шину разворачивают, помощник производит вытяжение ноги за стопу и слегка ее приподнимает, а врач протягивает полотнище шины под ногой до ягодицы. Шину застегивают на молнию и надувают. После шинирования переносят пострадавшего на носилки. При отсутствии стандартных транспортных шин используют приспособленные из досок, труб и т. п. Можно также прибинтовать поврежденную ногу к здоровой. Между коленями и лодыжками прокладывают мягкий материал (вата, мягкая одежда и т. д.). Помощник соединяет обе ноги и приподнимает их. Связывают бинтами или косынками обе ноги вместе в области лодыжек и коленных суставов. Затем связывают в области бедер так, чтобы одна косынка была выше перелома, а другая ниже. Все узлы должны быть спереди на стороне неповрежденной конечности.

Рисунок 7.32– Шинирование перелома диафиза бедра стандартной
деревянной шиной.
При наличии шока проводят противошоковую терапию. Производят инъекцию 2 % раствора промедола (1 мл), сердечно-сосудистых средств (кордиамин – 2 мл).
Переломы костей таза
Наблюдаются при сдавливании таза, падениях с высоты.
Симптомы:
Боли в области крестца и промежности. Если пострадавшего положить в положение "лягушки" и оказывающий помощь попытается сводить или разводить колени пострадавшему, а пострадавший усилиями ног будет этому препятствовать, то возникнет резкая боль в области перелома.
Помощь:
Пострадавшего уложить в положение "лягушки", подложить валик под колени. При сильной боли рекомендуется ввести обезболивающее – 2 мл 50% раствора анальгина внутримышечно. Наркотическое обезболивание можно проводить только при исключении возможности повреждения внутренних органов. Транспортировка на носилках в положении «лягушки».
Переломы свода черепа
Могут быть закрытыми и открытыми. Наблюдаются вследствие бытовых эксцессов (драки, особенно удары по Голове различными тяжелыми предметами), автодорожных травм, падений с высоты, нередко в алкогольном опьянении, производственных травм. Кости свода черепа могут повреждаться по типу неполного перелома, трещины, оскольчатого перелома без смещения, вдавленного перелома.
Симптомы:
Местные проявления – гематома в области волосистой части головы, рана при открытом повреждении, вдавления, видимые или выявляемые при пальпации. Общие признаки зависят от степени повреждения головного мозга и могут проявляться в виде нарушений сознания от кратковременной потери его в момент травмы до глубокой комы, поражений черепных нервов, дыхательных расстройств, параличей.
Помощь:
Если пострадавший в сознании и удовлетворительном состоянии, то его укладывают на спину на носилки без подушки. На рану головы накладывают асептическую повязку. При бессознательном состоянии больного необходимо уложить на носилки на спину в положении полуоборота, для чего под одну из сторон туловища подкладывают валик из верхней одежды. Голову поворачивают в сторону, чтобы в случае возникновения рвоты рвотные массы не попадали в дыхательные пути, а вытекали наружу. Расстегивают всю стягивающую одежду.
Перелом основания черепа
Часто наблюдается при падении с высоты на голову, автотравмах, бытовых травмах.
Симптомы:
В раннем периоде отмечаются кровотечения из ушей, носовое кровотечение, общемозговые симптомы. В более позднем периоде появляются симптом очков (кровоизлияние в области глазниц), кровоизлияние под склеры и коньюктивы, ликворея из носа и ушей, явления менингизма (ригидность затылочных мышц не проверять!)
Помощь:
Тампонада носа, ушей. интубация при кровотечении в носоглотку. общее лечение травмы головного мозга. При задержке госпитализации – антибиотики широкого спектра.
Челюсти.
Под действием прямой механической травмы переломы в области тела нижней челюсти встречаются наиболее часто. Перелом происходит, как правило, в так называемых местах слабости: по средней линии, на уровне клыков или подбородочных отверстий, в области нижнего восьмого зуба и угла нижней челюсти. Переломы могут быть одинарные, двойные, тройные, множественные. Смещение костных отломков происходит в зависимости от направления удара, тяги мышц, прикрепляющихся к челюсти, и расположения щели перелома. В связи с тем что переломы нижней челюсти в пределах зубного ряда всегда сопровождаются повреждением слизистой оболочки, их следует считать открытыми, а следовательно, и первично инфицированными.
Симптомы:
Учитывают данные анамнеза и внешний вид пострадавшего (наличие кровоизлияний на коже лица и шеи, отек тканей). Больные жалуются на боль в месте повреждения челюсти, усиливающуюся при речи, открывании рта, приеме пищи, невозможность плотно сомкнуть зубы. При осмотре полости рта отмечается ограничение открывания рта, кровотечение из поврежденной слизистой оболочки, обильное выделение слюны, нарушение прикуса. Пальпаторно определяется подвижность отломков челюсти, резкая болезненность, иногда крепитация. При множественных переломах нижней челюсти возможно западение языка, что чревато угрозой дислокационной асфиксии. Нередко повреждение нижней челюсти сопровождается кратковременной потерей сознания, тошнотой или рвотой, ретроградной амнезией, что свидетельствует о сочетании перелома с сотрясением головного мозга.
При позднем обращении больного за помощью (более 2-3 дней после травмы) из щели перелома может выделяться гной. Для точного определения локализации перелома и степени смещения отломков обязательно рентгенологическое исследование в переднезадней и боковых проекциях.
Помощь:
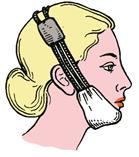
При переломах нижней челюсти в области тела помощь должна предусматривать борьбу с болью, создание покоя поврежденному органу и профилактику воспалительных осложнений. Пострадавшему производят иммобилизацию отломков челюсти при помощи подбородочной, пращевидной или стандартной транспортной повязки, повязки Померанцевой - Урбанской или лигатурного связывания зубов бронзо-алюминиевой проволокой сечением 0,5 мм (рисунки 7.33, 7.34).
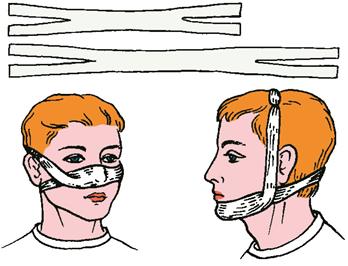
Рисунок 7.33– Пращевидные повязки
При наличии квалифицированного специалиста (стоматолога или зубного врача), особенно если транспортировка пострадавшего предстоит длительная и на большое расстояние, целесообразно осуществить межчелюстную фиксацию назубными проволочными или ленточными шинами с резиновой тягой. Противопоказанием к такому виду иммобилизации является транспортировка раненого воздушным транспортом или водным путем, а также в случае сочетания с закрытой травмой головного мозга (возможна рвота и асфиксия). При западении языка его следует прошить лигатурой, сместив его до касания кончиком передних зубов нижней челюсти, и фиксировать к шее или одежде, пропустив лигатуру между зубами. С целью обезболивания больному подкожно вводят 1 мл 2 % раствора про-медола, внутримышечно – 2 мл 50 % раствора анальгина, внутрь – сульфадимезин по 1 г 4 раза в день.

а б
Рисунок 7.34 – Подбородочные повязки:
а) транспортная стандартная, б) Померанцевой – Урбанской
7.7.10 Повреждение плечевого сустава и плеча. Вывихи плеча
Наблюдаются при падении на вытянутую и отведенную кзади руку.
Симптомы:
Рука находится в положении отведения в сторону. Попытка опустить руку вызывает резкую боль. Поврежденное плечо удлинено по сравнению со здоровым. На месте головки плеча определяется за падение, головка пальпируется в подмышечной впадине или (редко) спереди под клювовидным отростком.
Привычный вывих плеча наблюдается у лиц, ранее имевших травматический вывих. Возникает от небольшой травмы, иногда по нескольку раз в день. Внешние признаки травмы (боль, отек, кровоизлияние) обычно отсутствуют. Многие больные вправляют вывих самостоятельно.
Лица преклонного возраста иногда не обращаются за медицинской помощью в ближайшем периоде после травмы. Появляющаяся через 6-8 дней имбибиция гематомой кожи клетчатки в области предплечья и локтевого сустава вызывает у них беспокойство и является поводом для обращения за помощью. К этому времени невправленный свежий вывих плеча превращается в застарелый. Закрытое вправление в таких случаях нередко не удается, требуется оперативное вмешательство.
Помощь:
Обычно больные сами находят такое положение, при котором уменьшается боль в плечевом суставе. Они поднимают и поддерживают руку здоровой рукой. Не нужно пытаться насильственно опустить руку. При необходимости иммобилизации в подмышечную впадину вкладывают большой ватно-марлевый валик и руку прибинтовывают к туловищу. Кисть и предплечье подвешивают на косынку. Вводят обезболивающие средства (50 % раствор анальгина – 2 мл). Вправление вывиха в амбулаторных условиях лучше не производить, за исключением привычного вывиха, который вправляют часто сами пострадавшие. При задержке госпитализации необходимо вывих вправить после анестезии. За 20- 30 мин до вправления подкожно вводят 1 % раствор морфина – 1 мл и 0,1 % раствор атропина – 0,5 мл. В полость плечевого сустава длинной иглой инъецируют 30 мл 1 % раствора новокаина. Через 10 мин по достижении хорошей анестезии вправляют вывих. Нельзя производить никаких насильственных действий, помня, что основное условие вправления – хорошее расслабление мышц пострадавшего.
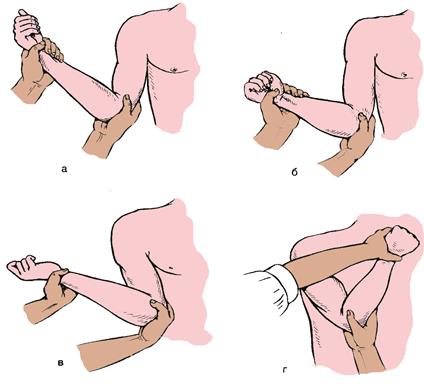
Рисунок 7.35 – Вправление вывиха плеча по Кохеру.
а, б, в, г – этапы вправления.
Вправление вывиха плеча по Кохеру (рисунок 7.35) выполняют следующим образом. Пострадавшего укладывают на спину на кушетку, производят анестезию плечевого сустава. Правой рукой охватывают локтевой сустав правой руки больного (при правостороннем вывихе), а левой рукой – лучезапястный сустав и постепенно сильно натягивают плечо.
Также постепенно поворачивают плечо кнаружи таким образом, что предплечье больного оказывается во фронтальной плоскости. Локоть выводят кпереди. Не меняя положение локтя, ротируют плечо внутрь и руку кладут на левое (здоровое) плечо. Вправление может произойти в любой момент нередко со «щелчком». Плечо принимает обычную форму, движения становятся свободными и безболезненными. После вправления накладывают повязку Дезо.
Повреждения мягких тканей в области плечевого сустава и плеча
Нередко встречаются в быту и возникают вследствие падения и прямого удара в области плечевого сустава, подъема больших тяжестей. К их числу относятся ушибы плечевого сустава, растяжение и разрыв связок плечевого сустава, разрыв сухожилия длинной головки двуглавой мышцы плеча.
Симптомы:
При ушибах плечевого сустава травма возникает вследствие прямого удара. Имеются гематомы и ссадины; отведение плеча в сторону болезненно. Растяжение и разрыв связок возникают чаще от непрямой травмы (падение на локоть, на вытянутую и отведенную кзади руку). Внешних проявлений травмы нет, отмечается болезненность при пальпации головки плеча и при отведении руки в сторону. Часто в первые дни после травмы боль незначительная или умеренная, но резко усиливается после повторной небольшой травмы сустава, при неловком повороте руки, надевании одежды и т. д. Отведение руки в сторону значительно ограничено и сопровождается болью. Нередко травма связок принимает хроническое течение и переходит в плече-лопаточный периартрит.
Разрыв сухожилия длинной головки двуглавой мышцы происходит при подъеме больших тяжестей. Больные чувствуют «треск» в области плечевого сустава, сила сгибания в локтевом суставе значительно уменьшается, изменяется форма двуглавой мышцы. Через 3-4 дня появляется небольшая гематома в верхней трети плеча по наружнопередней поверхности.
Помощь:
Производят иммобилизацию руки на косынке.
7.7.11 Повреждения позвоночника
Повреждения шейных позвонков
Возникают при резком сгибании или переразгибании шеи. Наблюдаются при падении на голову, у ныряльщиков, при автомобильных травмах, особенно в тех случаях, когда сиденья в автомашине не оборудованы подголовниками. У части пострадавших осложняются повреждением спинного мозга различной степени тяжести.
Симптомы:
Характерна резкая боль в области шеи. Пострадавший нередко придерживает голову руками. При необходимости посмотреть в сторону поворачивается всем туловищем. Пальпаторно определяется выстояние остистого отростка поврежденного позвонка, резкая боль при надавливании. При переломах и вывихах шейных позвонков может быть поврежден спинной мозг. При полном перерыве его наступает паралич верхних и нижних конечностей с отсутствием рефлексов, всех видов чувствительности, острая задержка мочи. Паралич вначале вялый и только через 2-3 суток переходит в спастический. При частичном повреждении спинного мозга пострадавший может ощущать онемение, покалывание и слабость в одной или обеих руках.
Помощь:
Нельзя переводить больного в сидячее и вертикальное положение, пытаться наклонить или переразогнуть голову. Больного осторожно перекладывают на носилки на спину, голову помещают на плотный валик, сделанный из одежды, или резиновый круг. Сложное шинирование шеи, которое предлагалось ранее, в случаях острой травмы осуществить невозможно и польза от него сомнительна. При наличии специальных самоотвердевающих носилок фиксируют голову и шею пострадавшего. Высокие повреждения спинного мозга могут привести к быстрому распространению отека на продолговатый мозг с остановкой дыхания. В этих случаях необходимо искусственное дыхание через маску (интубация противопоказана!), при наличии спинального шока – переливание кровезаменителей, сердечные средства (см. Шок травматический).
Сочетание утопления и травмы шейных позвонков наблюдается у ныряльщиков. Классические приемы оживления непригодны. Пострадавшего укладывают на спину, освобождают полость рта от тины и ила, отсасывают шприцем из полости рта и трахеи воду, начинают искусственное дыхание маской.
Повреждения грудных и поясничных позвонков
Наблюдаются при падении на спину, реже при прямом ударе (наезд поезда, автомашины), падения с высоты, автомобильных авариях, при резком сгибании туловища.
Симптомы:
Боль в области сломанного позвонка, особенно при надавливании на остистый отросток, нагрузке по оси позвоночника при давлении на голову, выстояние кзади остистого отростка сломанного позвонка (пуговчатый кифоз). У худых субъектов можно видеть напряжение мышц спины и поясницы (симптом вожжей).
Помощь:
Осмотр больного и транспортировку осуществляют с максимальной осторожностью. Больным, находящимся в состоянии возбуждения вследствие опьянения или черепно-мозговой травмы, нельзя разрешать садиться, вставать, резко поворачивать туловище.
При подозрении на перелом позвоночника передвигать или поворачивать пострадавшего можно только одним приемом; нельзя поворачивать больного только за туловище или конечности; голова и шея должны оставаться строго во фронтальной плоскости во время поворота или перекладывания. Это особенно важно для пострадавших, находящихся в бессознательном состоянии, которые получили травму при падении с высоты. Для того чтобы переложить пострадавшего, нужно не менее 3 человек: один располагается на уровне головы и шеи, второй – туловища, третий – ног. Подложив руки, поворачивают пострадавшего на спину по команде («повернули»), после укладывания на спину связывают руки на груди за запястья, а ноги – в области коленных суставов и лодыжек (рисунок 7.36).

Рисунок 7.36 – Пострадавший с переломом позвоночника подготовлен к транспортировке. Под плечи и поясницу положены подушки.
У головы пострадавшего устанавливают носилки, на которые на уровне поясницы кладут валик из полотенца или одежды. Приподнимают больного по команде («подняли»), обращая внимание на то, чтобы не было прогиба в области спины. Четвертый помощник продвигает носилки под пострадавшего, которого опускают на них по команде («положили») (рисунок 7.37).

Рисунок 7.37 – Перекладывание пострадавшего с переломом
позвоночника на носилки.
При наличии шока проводят противошоковую терапию (см. Шок травматический), вводят наркотические анальгетики (омнопон, промедол).
7.7.12 Сотрясение головного мозга
Может произойти при жесткой посадке, падении или при старте в сильный ветер, от удара головой даже при наличии защитного шлема.
Симптомы:
Пострадавший может потерять сознание. Возможны рвота, головная боль, головокружение. Характерным признаком является потеря пострадавшим памяти на момент удара. Если после падения с высоты пострадавший теряет сознание, то ему следует оказывать помощь, предполагая перелом позвоночника.
Помощь:
Пострадавшего следует немедленно уложить, создать ему полный покой, запретить какие-либо движения. На голову положить пузырь со льдом или сделать холодные примочки (полотенце или кусок материи смочить холодной водой). Пострадавшему нельзя разрешать садиться и тем более вставать. В бессознательном состоянии у него может начаться рвота. Чтобы рвотные массы не попали в дыхательные пути и пострадавший не задохнулся, нужно повернуть его голову набок и пальцем, обмотанным полотенцем или куском марли, освободить полость рта. Транспортировка осуществляется только на носилках.
7.7.13 Раны
Повреждения тела с нарушением целостности кожи или слизистой оболочки, а также глубже лежащих тканей.
Помощь:
При наличии артериального или венозного кровотечения осуществляют мероприятия по временной остановке кровотечения. При наличии пинцета, пинцетом (не руками!!!) удаляют из раны куски одежды, волосы, крупные инородные тела. Волосы вокруг раны выстригают ножницами или раздвигают в стороны при отсутствии инструмента. Выстригание волос выполняется в направлении "от раны". Для защиты раны от инфицирования кожу вокруг раны обрабатывают 2-3 раза раствором йода или перекисью водорода. Запрещается заливать йод внутрь раны. Накладывают стерильную ватно-марлевую повязку из индивидуального пакета. Для укрепления повязки на голове удобно пользоваться сетчатым бинтом. Повязки на туловище и животе лучше делать по типу повязок - наклеек, укрепляя ее полосками лейкопластыря.
Раненой части тела создают максимальный покой. При наличии сильной боли вводят обезболивающее – 2 мл 50% раствора анальгина внутримышечно. Далее пострадавший должен быть доставлен в стационар или травматологический пункт.
7.7.14 Травмы носа
Повреждения наружного носа весьма часты. Степень повреждения мягких тканей, костного и хрящевого скелета зависит от характера травмы, направления и силы удара. Наиболее часто повреждаются носовые кости и перегородка, реже происходит перелом лобных отростков верхней челюсти и стенок околоносовых пазух. Иногда встречаются повреждения носа с отрывом его кончика или крыла. Травмы носа всегда сопровождаются обильным кровотечением.
Симптомы:
Основные жалобы: боль в области носа, кровотечение, при формировании гематомы перегородки носа – затрудненное носовое дыхание. В случаях перелома костей носа со смещением костных отломков отмечается деформация наружного носа. При ударе, нанесенном спереди, происходит разъединение носовых костей или их перелом в продольном направлении. В этих случаях спинка носа западает. Боковые удары приводят к разъединению шва между носовой костью и лобным отростком на стороне удара и перелому лобного отростка на противоположной стороне, что приводит к сколиозу спинки носа, почти всегда при этом наблюдается перелом или вывих перегородки носа. Появление подкожной эмфиземы лица при сморкании указывает на наличие разрывов слизистой оболочки носа. В случае перелома решетчатой пластинки наблюдается ликворея.
Помощь:
Заключается в остановке кровотечения и репозиции костных отломков с их последующей фиксацией. Целесообразно производить вправление костных отломков в возможно ранний срок. При наличии противопоказаний (сотрясение головного мозга, выраженная отечность мягких тканей наружного носа и др.) манипуляция может быть отсрочена на несколько дней. Репозиция костей носа осуществляется с помощью носового элеватора под местной анестезией (слизистая оболочка смазывается 3 % раствором дикаина и в зону перелома вводят 5-10 мл 1 % раствора новокаина) или кратковременным наркозом. Фиксация отломков обеспечивается тампонадой полости носа марлевой турундой, пропитанной парафином. В отдельных случаях (многооскольчатые переломы) целесообразно дополнительное использование фиксирующих валиков и повязок. При дефектах наружного носа предпочтительна пластика аутотканями, если с момента травмы прошло не более 24 ч. При поверхностных дефектах хороший результат можно получить, используя метод свободной пересадки кожи по Тиршу. В случае утраты аутотканей возможно формирование недостающих отделов носа из щечного лоскута.
7.7.15 Травмы уха
Повреждения различных отделов уха наблюдаются при воздействии ряда факторов – механических, химических, термических и лучевых. Разрушения могут быть поверхностными и глубокими, в ряде случаев носят сочетанный характер.
Повреждения ушной раковины. Тупая травма ушной раковины или длительное давление может привести к образованию отогематомы – кровоизлияния между надхрящницей и хрящом.
Симптомы:
Появление флюктуирующей припухлости синеватого цвета в области ушной раковины. Небольшие отогематомы рассасываются самостоятельно.
Помощь:
Обширные отогематомы следует пунктировать, эвакуировать содержимое, наложить давящую повязку на несколько дней. При механических повреждениях наружного уха с нарушением целостности тканей требуются остановка кровотечения, хирургическая обработка раны, наложение швов, назначение противовоспалительных средств. Для предупреждения атрезии наружного слухового прохода при повреждении его стенок необходима тампонада стерильными турундами, возможно применение дилататоров.
В основном наблюдаются резаные и колотые раны шеи различной локализации. В области шеи находится ряд жизненно важных структур (сонные артерии, трахея, пищевод, щитовидная железа), повреждение которых может представить угрозу жизни и здоровью пострадавшего. Закрытые травмы редки и обычно обусловлены прямым воздействием (например, удар натянутой проволокой в шею мотоциклиста, едущего с большой скоростью). Травмы шеи нередки при самоповешении, при этом видна странгуляционная борозда.
Симптомы:
Ранение может сопровождаться сильным кровотечением, так как область шеи хорошо васкуляризована. При повреждении трахеи возникает кровохарканье, нарушается фонация, быстро нарастает подкожная эмфизема. При ранении пищевода подкожная эмфизема бывает незначительной и определяется лишь при ощупывании шеи; отмечается боль при глотании.
Неотложная помощь при ранении сонной артерии – тугая тампонада раны стерильными салфетками (предварительно прижать артерию пальцем). При ранении или закрытых повреждениях трахеи с асфиксией – интубация через рот; если она не удается, а рана в области трахеи достаточно большая, проводят интубацию через рану. Кислород, обезболивающие (омнопон – 2 % раствор 2 мл), сердечно-сосудистые средства (кордиамин – 2 мл подкожно). При ранении пищевода ничего не давать через рот. Наложить повязку на рану.
7.7.16 Травматический шок
Возникает вследствие сильной боли при ранениях, ожогах, переломах или при значительной кровопотере.
Симптомы:
В начальном периоде, особенно если травме предшествовало сильное нервное перенапряжение, пострадавший может быть возбужден, и не сознавать тяжести своего состояния. Затем происходит резкое угнетение всех жизненных процессов. Человек становится бледен, неподвижен, не жалуется на боль. В отличие от обморока сознание при шоке обычно сохраняется.
Помощь:
На начальном периоде возбуждения пострадавшего необходимо уложить и создать ему полный покой, для того чтобы он неосознанно резкими движениями не осложнил бы своего положения. Важнейшими мероприятиями по предупреждению шока являются борьба с болью и быстрая остановка кровотечения (смотри ниже). При исключении повреждения внутренних органов и внутреннего кровотечения рекомендуется дать пострадавшему горячий чай с сахаром, допустимо также проведение наркотического обезболивания. При наличии тяжелой травмы пострадавший должен быть, как можно скорее доставлен в стационар, но транспортировка пострадавшего в шоковом состоянии должна выполняться с максимальной осторожностью. Перед началом транспортировки желательно хотя бы частично восстановить кровопотерю.
7.7.17 Утопление
Помощь:
Пострадавшего извлекают из воды. После доставки на берег или подъема в спасательную лодку выливают воду из легких и желудка. Оказывающий помощь становится на одно колено, пострадавшего кладет на бедро другой ноги и резкими толчкообразными движениями сжимает боковые поверхности грудной клетки в течение 10-15 секунд. Является ошибкой попытки удалять "всю" воду из легких. После этого пострадавшего поворачивают на спину, очищают полость рта пальцем, обернутым платком или марлей и проводят искусственное дыхание и непрямой массаж сердца. Одной из наиболее частых ошибок является преждевременное прекращение искусственного дыхания. Наличие у пострадавшего дыхательных движений, как правило, не свидетельствует о восстановлении полноценной вентиляции легких. Если у пострадавшего отсутствует сознание, необходимо проводить искусственное дыхание. Искусственное дыхание необходимо также в том случае, если у пострадавшего имеются нарушения ритма дыхания, учащение дыхания более 40 в 1 минуту. При сохранении дыхания дать нюхать нашатырный спирт. При ознобе необходимо тщательно растереть кожные покровы, обернуть пострадавшего в теплые одеяла. Применение грелки противопоказано, если сознание отсутствует или нарушено.
7.7.18 Ожоги
Ожоги кожи
Ожоги происходят в результате воздействия на кожу высокой температуры, едких кислот и едких щелочей.
Симптомы:
В зависимости от силы ожогов последние разделяются на три группы: ожог первой степени характеризуется покраснением и болезненностью кожи, ожог второй степени – образование пузырей и ожог третей степени – омертвением кожи и частично более глубокий тканей. Наиболее опасны ожоги второй и третей степени, но и ожоги первой степени могут быть смертельными, если они захватывают более 1/3 всей поверхности тела.
Помощь:
При ожогах надо, прежде всего, освободить от одежды пострадавшую часть тела. Отрывать приставшую к телу одежду и белье нельзя. Приставшие части нужно оставить на месте, лишь обрезав их вокруг. Пузыри срывать не нужно, так как кожица их служит защитой для обожженных частей. Поверхность ожога следует обработать специальными средствами для ожогов.
Если их нет, то поверхность ожога надо накрыть стерильной салфеткой и не туго перевязать. Поверх сухой ткани обязательно приложить холод. При обширных ожогах надо осторожно снять с пострадавшего одежду или разрезать ее, обернуть его чистой простыней и направить в больницу. В целях предупреждения шока вводят обезболивающее, сердечные средства.
Термические ожоги кожи
От воздействия высоких температур происходит коагуляция белков кожи. Кожные клетки погибают и подвергаются некрозу. Чем выше температура травмирующего агента и длительнее его воздействие, тем глубже поражение кожи. Различают четыре степени ожогов: I степень — стойкая гиперемия, II степень — отслаивание эпидермиса и образование пузырей, III степень — выгорание собственно кожи (дерма). Ожоги III степени разделяют на поверхностные — III а степени и глубокие — III б степени; IV степень — выгорание кожи, подкожной клетчатки и глубжележащих структур. Ожоги I—II степени относятся к поверхностным и заживают без образования рубцов. Ожоги степени являются глубокими, сопровождаются рубцеванием. Для их заживления нередко приходится прибегать к свободной пластике кожи.
Помощь:
При наличии резкой боли вводят внутримышечно обезболивающие средства (1-2 мл 1 % раствора морфина, 1 мл 2 % раствора пантопона или промедола), при возбуждении – 2 мл седуксена. Внутримышечно или внутривенно вводят анти-гистаминные препараты (димедрол, супрастин).
Ожоги I степени обрабатывают 33 % раствором спирта, II - III - IV степени – 33 % спиртом и накладывают стерильные повязки. Вскрывать или срезать пузыри не следует. Небольшие поверхностные ожоги кистей рук, стоп площадью не более 1-2% можно лечить амбулаторно. После туалета ожоговой поверхности накладывают стерильную повязку с 0,2 % фурацилиновой мазью и направляют пострадавшего в поликлинику по месту жительства. При задержке госпитализации на ожоговые поверхности накладывают повязки с 0,2 % фурацилиновой мазью, 5 % стрептоцидовой мазью или 1 % синтомициновой эмульсией. При сильной боли перед наложением мази ожоговые поверхности в местах, где вскрыты пузыри, опрыскивают 0,5 % раствором новокаина из шприца через тонкую иглу. Орошение производят в течение 5—10 мин до стихания боли.
При обширных ожогах и ожоговом шоке внутривенно переливают кровезаменители, солевые растворы и глюкозу, рассчитывая объем жидкостей по формуле «двойного нуля». В первые 8 ч после травмы объем вливаемой жидкости определяют путем прибавления двух нулей к площади ожога, причем половину объема составляют 5 % раствор глюкозы и солевые растворы.
Пострадавшие с глубокими ожогами любой локализации должны быть направлены в ожоговое отделение или ожоговый центр.
Ожоги глаз
Ожоги – один из самых тяжелых видов поражения глаза. Возникают в быту и на производстве от различных причин; физических (высокая температура, лучистая энергия) и химических (щелочи, кислоты, различные химически активные вещества и смеси). По тяжести, глубине и площади поражения ожоги глаз, как и ожоги кожи, делят на 4 степени.
Симптомы:
Светобоязнь, боль в глазу, спазм век, покраснение, отек кожи век и конъюнктивы, снижение зрения при всех степенях ожога.
Помощь:
Доврачебная помощь заключается в быстром охлаждении глаза холодной водой и устранении повреждающего агента водой, ватными тампонами, пинцетами. Медицинская помощь включает противошоковые мероприятия: местную и общую аналгезию (дикаин, новокаин, промедол, анальгин), введение жидкостей внутривенно или подкожно, капельно. Проводится профилактика инфекции. Обработка кожи спиртом, введение антибиотиков и сульфаниламидов в конъюнктивальную полость в виде капель, внутрь и внутримышечно. Закладывание в конъюнктивальную полость глазных лекарственных пленок с антибактериальными препаратами широкого спектра действия (сульфапиридазин, гентамицин и др.). При обширных и загрязненных повреждениях вводят столбнячный анатоксин и противостолбнячную сыворотку.
Ожоги носа и ушей
При воздействии горячих жидкостей (вода, масло, смола), пламени, пара, расплавленного металла возникают термические поражения наружных ЛОР-органов, преимущественно кожи носа и ушей.
Симптомы см. Термические ожоги кожи.
Помощь:
Производят первичную обработку поврежденной поверхности: марлевыми тампонами обмывают кожу вокруг места ожога 0,5 % теплым раствором нашатырного спирта или мыльной водой. При ожогах I степени ожоговую поверхность обрабатывают спиртом или 2-5 % раствором перманганата калия. При ожогах II степени после первичной обработки накладывают повязки с антисептическими мазями: бальзамом Шостаковского, стрептоцидовой мазью, синтомициновой эмульсией, фурацилиновой мазью. Ожоговую поверхность можно обработать аэрозольным препаратом ливианом. Иссечение пузырей целесообразно производить в условиях стационара.
Больные с ожогами III и IV степени подлежат срочной госпитализации в хирургическое или ожоговое отделение.
7.7.19 Остановка кровотечений
Интенсивность кровотечения зависит от величины и типа поврежденного сосуда. Различают артериальное, венозное, капиллярное и внутреннее кровотечения, в зависимости от поврежденного сосуда - артерия, вена, капилляр или внутренние магистральные сосуды. Наиболее опасны артериальное и внутреннее кровотечения.
Артериальное кровотечение
Симптомы:
Кровь из раны идет под сильным напором, пульсирующей струйкой. Обычно она ярко-красного цвета.
Помощь:
Необходимо быстро остановить кровотечение, ибо от этого зависит жизнь пострадавшего. Следует пережать артерию, снабжающую раненый участок тела кровью. Обычно артерию прижимают пальцами к кости, у которой она проходит, затем на рану накладывают давящую стерильную повязку. Прижимают ту часть артерии, которая находится ближе к сердцу. Если давящая повязка при сильном кровотечении не останавливает его, то необходимо наложить жгут или закрутку. Эта мера рассчитана на временную остановку кровотечения до врачебного вмешательства. Жгут накладывают выше места ранения. Чтобы не повреждать ткани тела, под жгут следует положить что-нибудь мягкое. Жгут должен находиться на конечности не более 2 часов, так как отсутствие притока крови может привести к омертвению конечности. Если по истечении этого срока не будет оказана медицинская помощь и кровотечение не будет остановлено, то жгут ослабляют на 3-5 минут и снова затягивают его, но теперь не более чем на 45 минут. К жгуту следует прикрепить бумажку и на ней отмечать время каждой затяжки.
Внутреннее кровотечение
Наблюдается при закрытых ранах грудной или брюшной полости в случае повреждения внутренних магистральных сосудов.
Симптомы:
Пострадавший бледен, покрыт холодным потом, губы бледные. Пострадавший жалуется на головокружение, шум в голове, мелькание "мушек перед глазами", просит пить. Головокружение усиливается в вертикальном положении.
Помощь:
При внутригрудном кровотечении пострадавшему придают положение с приподнятым изголовьем, чтобы облегчить дыхание. При внутрибрюшном кровотечении дают холод на живот. Наркотическое обезболивание вводить нельзя. Транспортировка на носилках. Если пострадавший находится в тяжелом состоянии и диагноз внутреннего кровотечения не вызывает сомнения, необходимо оповестить дежурную бригаду стационара через диспетчера Скорой Мед. Помощи (или любым другим образом) и доставить пострадавшего непосредственно в операционную, минуя приемное отделение стационара.
Венозное кровотечение
Симптомы:
Кровь из раны идет ровным потоком. Обычно она темно-красного цвета.
Помощь:
Следует наложить на рану давящую стерильную повязку.
Бинтовать начинают ниже места ранения (дальше от сердца).
Капиллярное кровотечение
Симптомы:
Кровь сочится из раны.
Помощь:
Кровь легко останавливается стерильной повязкой.
7.7.20 Искусственное дыхание и непрямой массаж сердца
Показания:
Пострадавший находится в бессознательном состоянии. Зрачки расширены, не реагируют на свет. Дыхание отсутствует. Пульс нитевидный или не прощупывается. Пульс лучше определять на сонных артериях или выявить наличие сердцебиений, приложив ухо к грудной клетке (слева от грудины) пострадавшего. Искусственное дыхание и непрямой массаж сердца выполняются одновременно. Если помощь оказывают два человека, то после одного «вдоха» выполняемого первым, производится 5 надавливающих движения на грудину вторым. Если помощь оказывается одним человеком, то выполняется 2 "вдоха" и далее 15 качков сердца. Признаком эффекта массажа является сужение расширенных ранее зрачков, появление сначала редких, а затем регулярных сокращений сердца, восстановление дыхания. Массаж сердца продолжают до полного восстановления сердечной деятельности и появления пульса на периферических артериях.
Искусственное дыхание
Помощь:
Перед началом искусственного дыхания следует снять с пострадавшего стесняющую одежду, очистить ему рот и нос от слизи и крови (обернуть указательный палец марлей, ввести в рот пострадавшего до корня языка и очистить дыхательные пути от имеющихся масс), вынуть искусственные зубы (если есть) и вытянуть язык. Язык следует приколоть булавкой к щеке либо вывести вперед нижнюю челюсть, введя указательный и средний пальцы с обеих сторон в ямки, расположенные за мочками ушей, и потянув челюсти на себя, что автоматически зафиксирует язык в положении, позволяющем воздуху проникать в дыхательные пути. Но следует помнить, что все время, пока проводится искусственное дыхание, нижнюю челюсть необходимо придерживать с одной стороны, чтобы она оставалась в нужном положении.
Пострадавшего кладут на спину, оказывающий помощь становится с левой стороны и максимально запрокидывает назад голову пострадавшему. Под плечи подкладывают валик из одежды или другой предмет, что фиксирует голову в нужном положении. Поддерживая одной рукой голову в запрокинутом положении и пальцами этой руки зажав ноздри, другой рукой удерживая рот открытым, оказывающий помощь прикладывает свой рот плотно через платок ко рту пострадавшего и с силой вдувает воздух. После видимого расширения грудной клетки вдувание прекращают. У пострадавшего происходит пассивный выдох, и затем снова вдувают воздух. Темп 16-20 раз в минуту. Необходимо следить, чтобы расширялась грудная клетка, а не раздувался живот в левом подреберье. Последнее говорит о том, что воздух попадает не в легкие, а в желудок. Это происходит, если пострадавшему придали неправильное положение и его голова недостаточно разогнута.
Массаж сердца (непрямой, наружный, закрытый).
Показания: внезапная остановка сердца (асистолия), фибрилляция.
Противопоказания: множественные переломы ребер в переднем отделе грудной клетки, ранение сердца, обширные проникающие ранения левой половины грудной клетки, явные признаки биологической смерти (трупные пятна, трупное окоченение).
Техника. Эффективный массаж сердца можно проводить только в том случае, если больной лежит на жесткой поверхности. При проведении массажа на улице больного укладывают спиной на асфальт или жесткие носилки, при проведении массажа в помещении – на пол или длинный стол. Если остановка сердца произошла у больного, находящегося в мягкой кровати, опускают изголовье (убирают подушки), под спину подкладывают поднос, лист фанеры и т. п. Массаж сердца может быть успешным только при одновременном проведении искусственного дыхания.
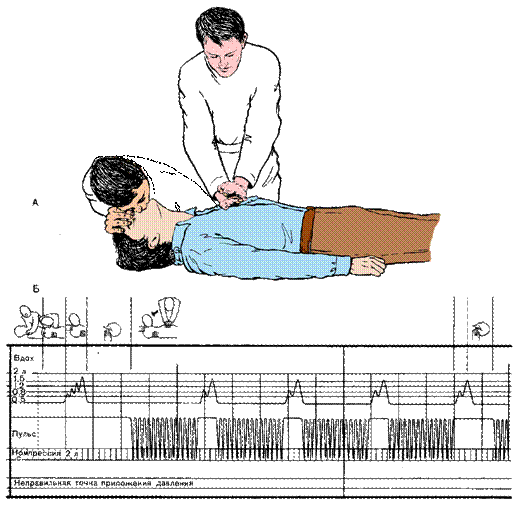
Рисунок 7.38 – Проведение сердечно-легочной реанимации (непрямого массажа сердца и искусственного дыхания) одним реаниматологом
Техника. Непрямой массаж сердца, проводимый одним человеком. Пострадавшего укладывают на спину, запрокидывают ему голову. Платком или марлей очищают полость рта, делают 3-5 дыханий методом рот в рот, рот в нос. Располагаются слева от больного или опускаются на колени, если он лежит на полу (на земле). На нижнюю треть грудины кладут ладонь левой руки, а сверху нее – ладонь правой руки (рисунок 7.38). Надавливают на грудину достаточно сильно, чтобы она опустилась приблизительно на 5 см, затем задерживают на мгновение в этом положении и быстро отпускают. Цикл надавливание – отпускание должен составлять несколько меньше секунды. Через каждые 15 циклов делают 2 частых дыхания методом рот в рот или рот в нос. Признаком эффекта массажа является сужение ранее расширенных зрачков, появление фибрилляции желудочков, а затем и редких сердечных сокращений, восстановление спонтанного дыхания. Массаж продолжают до полного восстановления сердечной деятельности, появления отчетливых сердцебиений и пульса на периферических артериях.
7.7.21 Укусы змей
После укуса ядовитой змеи отравление организма нарастает в течение 1-4 ч. Тяжесть последствий от укуса зависит от вида змеи. Одним из самых опасных для человека является яд кобры. Отравление тяжелее протекает у детей и женщин, а также у людей в состоянии алкогольного опьянения.
Симптомы:
На месте укуса две глубокие колотые ранки. Покраснение, отечность и точечные кровоизлияния под кожей. Некротические язвы. Сильная боль, головокружение, тошнота, потливость, одышка. Увеличение частоты сердечных сокращений, снижение артериального давления, обморок.
Помощь:
Немедленно сдавить складку кожи в области укуса, «открыть» ранки и начать отсасывать ртом яд из них (в течение 10-15 мин). Сплевывать содержимое обязательно. Во рту не должно быть повреждений. Поить пострадавшего большим количеством воды. Промыть рану 10 % раствором марганцовокислого калия. Транспортировать пострадавшего в лечебное учреждение в положении лежа и положив на рану холод. Жгут накладывать только при укусе кобры и на срок не более 30-40 мин. Запрещается давать пострадавшему алкоголь в любой дозе, делать разрез в месте укуса.
Дата: 2019-03-05, просмотров: 452.