По направлению тока крови :
-ЯВНОЕ: Наружное – если кровь поступает во внешнюю среду; внутреннее – если она поступает во внутренние полости организма или полые органы.
-СКРЫТОЕ – кровоизлияние в полости тела, которые не сообщаются с внешней средой (плевральная, перикардиальная, брюшная полости.
По повреждённому сосуду :
-КАПИЛЛЯРНОЕ (К. поверхностное, кровь по цвету близка к артериальной, выглядит как насыщенно красная жидкость, вытекает в небольшом объёме, медленно. Остановка К. с помощью тугогобинтования),
-ВЕНОЗНОЕ (струится темная по цвету, сгустки крови могут смываться током крови, поэтому возможна кровопотеря. Наложить марлевую повязку или жгут),
-АРТЕРИАЛЬНОЕ (по пульсирующей струе ярко-красной крови, которая вытекает очень быстро. ПМП: начать с пережатия сосуда выше места повреждения, жгут (максимум на 1 час (зимой — 30 минут) у взрослых и на 20-40 минут — у детей),
-ПАРЕНХИМАТОЗНОЕ (при ранениях паренхиматозных орг. (печень, подж. ж., лёгкие, почки, селезенка), губчатого вещества костей и пещеристой ткани (кровоточит вся раневая пов-ть, перерезанные сосуды не сокращаются, не уходят в глубину ткани и не сдавливаются самой тканью),
-СМЕШАННОЕ (при одновременном ранении артерий и вен).
По происхождению:
-травматические, вызванные повреждением сосудов,
-атравматические, связанные с их разрушением каким-либо патологическим процессом или с повышенной проницаемостью сосуд.стенки.
По степени тяжести:
-Лёгкое 10—15 % ОЦК, до 500 мл, гематокрит более 30 %
-•Среднее 16—20 % ОЦК, 500 - 1000 мл, гематокрит более 25 %
- • Тяжёлое 21—30 % ОЦК, 1000 -1500 мл, гематокрит менее 25 %
- • Массивное >30 % ОЦК, более 1500 мл
-• Смертельное >50—60 % ОЦК, более 2500—3000 мл
-• Абсолютно смертельное >60 % ОЦК, более 3—3500 мл
По времени:
• Первичное — кровотечение возникает непосредственно после повреждения.
• Вторичное раннее — возникает вскоре после окончательной остановки кровотечения.
• Вторичное позднее — возникает в результате деструкции кровеносной стенки. Кровотечение плохо поддается остановке.
Кровотечение - это истечение(излияние) крови из сосудов, наступающее чаще всего в результате их повреждения.
1.По анатомическому признаку различают следующие виды кровотечений:
1)Артериальное кровотечение - очень опасно быстро наступающей кровопотерей.
-Артериальная кровь алая, яркая,
- выбрасывается из раны пульсирующей струей,
-при пережатии центрального отрезка поврежденного сосуда кровотечение останавливается.
2)Венозное кровотечение - опасно воздушной эмболией, т. е. попаданием воздуха в просвет поврежденной вены (что особенно часто происходит при повреждении крупных вен шеи).
-Венозная кровь темного цвета, вытекает из раны медленно, ровной струей, при пережатии периферического отрезка поврежденного сосуда кровотечение останавливается.
3)Смешанное кровотечение - возникает при глубоких ранах, когда повреждаются артерии и вены.
4)Капиллярное кровотечение - опасно только для людей с пониженной свертываемостью крови.
-Кровь выступает каплями по всей раневой поверхности, склонно к самопроизвольной остановке.
5)Паренхиматозное кровотечение - опасно тем, что оно внутреннее, из паренхиматозных органов (печень, селезенка, почки, легкие).
-Эти органы имеют свои особенности, из-за которых паренхиматозное кровотечение само не останавливается и требует обязательного оперативного вмешательства: сосудов много, так как кровоснабжение хорошее, и они при повреждении зияют, не спадают; ткань паренхиматозных органов содержит антикоагулянты, с которыми смешивается вытекающая кровь, следовательно, нарушается тромбообразование.
2.По времени возникновения различают:
1)Первичные кровотечения - возникают сразу после действия повреждающего фактора
2)Вторичные - возникающие через некоторое время после остановки первичного кровотечения на этом же самом месте.
А) Раннее(до развития инфекции в ране) - если оно возникло в период от нескольких часов до пяти суток с момента остановки первичного(в связи с выталкиванием тромба из раненого сосуда током крови при повышении внутрисосудистого давления или при ликвидации спазма сосуда)
Б) Позднее(после) - если это наступило через пять суток и позже(гнойное расплавление тромба в поврежденном сосуде, расплавление стенки воспалительным процессом)
Причиной вторичного кровотечения могут быть:
- недостаточная остановка первичного кровотечения,
- повреждение сосуда костным отломком или металлом,
-повышение артериального давления,
- понижение свертываемости крови, возникновение инфекции в послеоперационной ране и другие.
3.По отношению к внешней среде различают:
1)Наружные кровотечения - если кровь излилась за пределы организма
2)Внутренние - если кровь скопилась в полостях и тканях(плевральная, брюшная и т.д.).
А)Если полость имеет анатомическую связь с окружающей средой, то кровотечение называют внутренним открытым (носовое, легочное, маточное, желудочное, кишечное или из мочевыводящих путей).
Б)Если полость не имеет анатомической связи с внешней средой, т. е. является замкнутой, кровотечение называют внутренним закрытым (в полость сустава - гемартроз; в грудную полость - гемоторакс; в брюшную полость - гемоперитонеум; в околосердечную сумку - гемопери-кард; в полость черепа - эпидуральные и другие гематомы).
Внутритканевое (интерстициальное) кровотечение - появляется в результате пропитывания кровью тканей, окружающих сосуд.
Различают несколько видов внутритканевого кровотечения:
1) Петехии – точечные геморрагии, имеющие округлую форму и возникающие при разрыве мелких кровеносных сосудов под кожей
2)Экхимозы - крупные кровоизлияния в кожу или слизистую неправильной формы и диаметром больше 3-5 мм.
3)Гематомы – скопление крови, ограниченное тканями
В зависимости от особенностей диагностики внутренние кровотечения могут быть;
А)Явные (визуальная диагностика)
Б) Скрытые (нужны лабораторные методы исследования).
4.По клиническому течению различают острые и хронические кровотечения
1)Острое кровотечение - наступает внезапно и характеризуется быстрым клиническим развитием симптомов. Следствием острого кровотечения является острая анемия (геморрагический шок).
2)Хроническое кровотечение - наступает при небольших, но часто возникающих кровотечениях (носовое, геморроидальное и другие). Следствием хронического кровотечения является хроническая анемия.
Кровопотеря более 2000 мл с уменьшением более чем 30 % ОЦК считается массивной.
Дифференциальная диагностика между артериальным и венозным кровотечением.
А)Артериальное
-Артериальная кровь насыщена кислородом, поэтому имеет ярко-алый цвет,
- кровь из раны выплескивается с большой силой, прерывистыми толчками, фонтаном.
-Артериальное кровотечение также может быть пульсирующим, полностью соответствующим ритмичной работе сердца.
Б)Венозное
- кровь из вены изливается непрерывной струей.
-Поскольку венозная кровь совершенно лишена кислорода и в результате газового обмена обогащена углекислым газом, поэтому имеет более теплую температуру и темно-красный цвет, с сиреневатым оттенком (вишневый)
-Для венозного кровотечения характерно спокойное истечение крови, которое в случае образования тромба, может даже остановиться самопроизвольно, чего никогда не произойдет в случае артериального кровотечения.
Остановка кровотечений бывает:
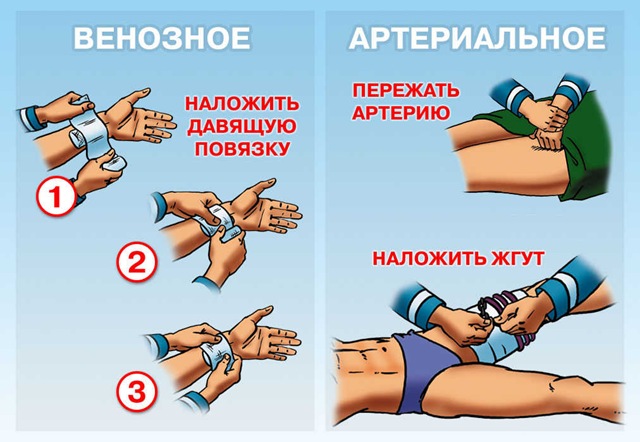
1) Временная остановка - артериальное кровотечение: жгут, закрутки, максимальное сгибание конечностей, прижатые пальцем артерии выше места ее повреждения.
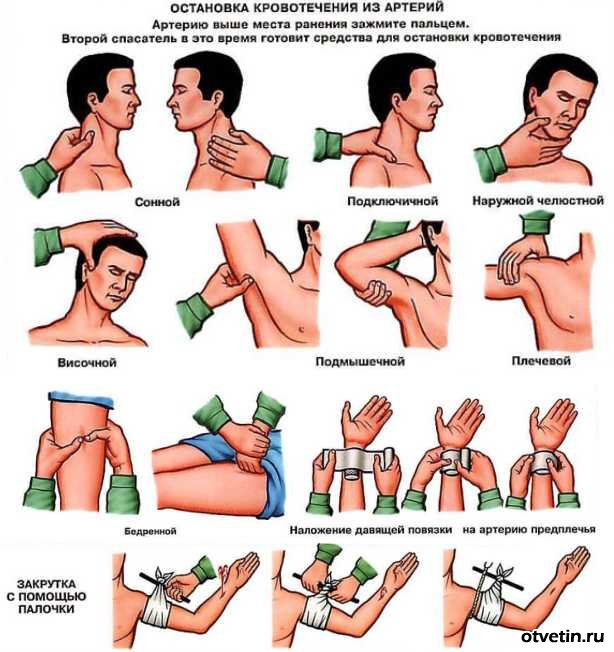
1.Пальцевое прижатие
- Височную артерию - прижимают большим пальцем к височной кости впереди ушной раковины при кровотечении из ран головы.
- Нижнечелюстная артерия - прижимают большим пальцем к нижней челюсти при кровотечении из ран, расположенных на лице.
- Общая сонная артерия - прижимают к позвонкам на передней поверхности шеи сбоку от гортани. Затем накладывают давящую повязку, под которую на поврежденную поверхность артерии накладывают плотный валик бинта или ваты.
- Подключичная артерия - прижимают к первому ребру под ключицей при кровоточащей ране в области плечевого сустава, верхней трети плеча или в подмышечной впадине.
- При расположении раны в области средней или нижней трети плеча - прижимают подмышечную артерию к головке плечевой кости, для того, опираясь большим пальцем на верхнюю поверхность плечевого сустава, остальными сдавливают артерию.
- Плечевую артерию - прижимают к плечевой кости с внутренней стороны плеча сбоку от двуглавой мышцы.
- Лучевую артерию - прижимают непосредственно к подлежащей кости в области запястья у большого пальца при повреждении артерий кисти.
- Бедренную артерию - прижимают в паховой области и лобковой кости путем подавливания сжатым кулаком (это делают при повреждении бедренной артерии в средней и нижней трети).
- При артериальном кровотечении из раны, расположенной на голени или стопы, - прижимают подколенную артерию в области подколенной ямки, для того большие пальцы кладут на переднюю поверхность коленного сустава, а остальными прижимают артерию и кости.
2.Выполнив пальцевое прижатие сосуда, надо быстро наложить, где это возможно, жгут или закрутку и стерильную повязку на рану.
Применение давящей повязки при венозном кровотечении - Наиболее удобной для этих целей является карманная давящая повязка, индивидуальный пакет, который продается в аптеках.
Способ прижатия артерии костями конечностей - максимальное прижатие суставом, выше места кровотечения.
Наложение жгута (закрутки) - основной способ временной остановки кровотечения.
Жгут Эсмарха - это резиновая лента или трубка, с одной стороны цепочка с крючком, а с другой стороны цепочка с крупными звеньями (длина - 1,25). Накладывается жгут только на одну кость (плечо, бедро).
Порядок наложения жгута:
1)Стараемся обескровить конечность, путем поднятия ее вверх на 3 минуты. Одновременно применяется пальцевое прижатие артерии к кости, затем максимально сгибаем конечность в плечевом или тазобедренном и т.д. суставе с одномоментным наложением под сгибательную поверхность тугого валика;
2)Берем подкладку (марля, салфетка, полотенце, одежда) и обматываем конечность выше места повреждения (там, где одна кость);
3)Наматываем жгут следующим способом:
4)жгут подводится под конечность, сильно растягивается, и не уменьшая натяжения делается первый тур вокруг конечности, так чтобы получился нахлест;
5)делаем последующие туры с постепенным ослаблением натяжения жгута;
6) фиксируем жгут цепочкой и крючком.
7) опускаем конечность и укрываем чем-нибудь теплым;
8) оставляем записку о времени наложения жгута;
9)больной сдается врачу и обязательно предупреждается, что у больного жгут.
-Накладывать жгут зимой на 30 мин., летом 90 минут.
-При транспортировке на дальнее расстояние жгут надо распускать с конечности до возобновления кровотечения.
-Далее пальцевое прижатие и повторное наложение жгута.
- Рядом с культей (при отрыве конечности) жгут накладывать нельзя (накладывается выше).
-Жгут накладывается не ближе 20 см от раны.
Признаки правильного наложения жгута:
1) Прекращение кровотечения.
2) Отсутствие пульсации на дистальных отделах конечностях.
3) Конечность бледная, холодная.
- Если жгут слабо наложен, признаки отсутствуют.
-Если будут сильные жгучие боли, необходимо его ослабить. Происходит сильное сдавление нервного пучка, что может привести к парезу конечности.
-Если жгут лежал более 4 часов, наступает травматический токсикоз или синдром длительного сдавливания.
2) Окончательная остановка кровотечения - это способ, который предполагает, что кровотечение не возобновится.
Способы остановки кровотечений:
1.Механический способ - наложение лигатуры (нитки) на кровоточащий сосуд или обкалывание этого места, зажим сосуда или перевязка его в ране.
· перевязка сосуда выше места кровотечения;
· зажим на сосуд;
· зашитие сосуда;
· шунтирование сосуда;
Перевязка сосуда в ране – сосуд захватывается кровоостанавливающим зажимом и перевязывают. Вначале захватывают и затягивают один узел, а после снятия зажима – другой. Перевязывают всегда оба конца сосуда.
Перевязка сосуда на протяжении – вдали от раны в неизмененных тканях.
Наложение сосудистого шва – поврежденный участок артерии можно заменить консервированным сосудом или сосудистым протезом(лиофильная сушка – при низкой температуре и пониженном давлении)
-Правило – соединение сосудов внутренними их оболочками
-Виды – боковой(пристеночные ранения) и циркулярный(полный перерыв сосуда) швы
-Введение гепарина – для предупреждения образования тромба, атравматические иглы, тонкий шелк или сиснтетические нити.
-Сначала 3 П-образных шва на концы сосуда(фиксированы зажимами) -> непрерывный шов.
Давящая повязка – небольшые артерии и вены.
Тампонада(капиллярное(паренхиматозное) кровотечение) - введение в рану марлевого тампона, сдавливающего поврежденные сосуды(удалять через 48 часов)
Закручивание сосуда – зажимом(небольшие сосуды)
2.Физический способ(термический):
- Электрокаогуляция (прижигание)(электронож) – коагуляция белков и ускорение свертывания крови ;
- Лед на рану(резиновый пузырь) – спазм сосудов и ускорение образования тромба;
-Лазерная фотокоагуляция – отсутствие механического контакта, строгая дозировка, постоянный визуальный контроль, не пропускает по тканям электрический ток и зона некробиотических поражений ограничена.
3.Химический способ - медицинские препараты(сосудосуживающие средства):
· адреналин в лунку зуба или в полость носа на тампоне(1:1000);
· тампон с перекисью водорода;
· хлористый кальций 10% - 5-10 мл в/в – увеличивает свертываемость
· 1% хлорид кальция 100-200 мл, в/в;
· хлорид натрия 20% или 10% - 20-40-60 мл, в/в;
· 10% желатин в/в;
· викасол 1% или витамин К в/м;
· аминокапроновая кислота 5% - 100 мл в/в – ингибитор фибринолиза.
· протамин сульфат 1% - 5 мл;
· жидкий экстракт водяного перца;
4.Биологический способ:
1.Тампонада собственными тканями (сальник, мышца, фасция, жировая клетчатка)
2.· переливание крови - прямое;· переливание плазмы - сухой замороженной;· компоненты крови - эритроциарная масса, взвесь, тромбоцитарная масса;
3.Местное применение производных крови - · гемостатическая губка;· фибриновая пленка - при обширных ожогах.
Остановка кровотечения при незначительных повреждениях и кровотечении осуществляется путем тугого бинтования.
Клиника при общей кровопотере и лечение.
Клинические признаки кровопотери зависят от величины утраченной крови. Степень кровопотери правильнее измерять в процентах ОЦК, так как измеренная в абсолютных единицах (в миллилитрах, литрах) .
По тяжести различают 4 степени острой кровопотери, для каждой из которых характерен определенный комплекс клинических симптомов:
— При кровопотере легкой степени дефицит ОЦК составляет 10–20% (приблизительно 500–1000 мл), что незначительно отражается на состоянии раненого. Кожа и слизистые оболочки розового цвета или бледные. Основные показатели гемодинамики стабильные: пульс может увеличиться до 100 уд/мин, систолическое артериальное давление (сАД) нормальное или снижается не ниже 90–100 мм рт. ст.
— При кровопотере средней тяжести дефицит ОЦК составляет 20–40% (приблизительно 1000–2000 мл). Развивается клиническая картина шока II степени (бледность кожи, бледность губ и подногтевых лож; ладони и стопы холодные; кожа туловища покрыта крупными каплями холодного пота). Пульс 100–120 уд/мин, уровень сАД - 85-75 мм рт. ст. Почки вырабатывают лишь небольшое количество мочи, развивается олигурия.
— При тяжелой кровопотере дефицит ОЦК — 40–60% (2000–3000 мл). Клинически развивается шок III степени с падением сАД до 70 мм рт. ст. и ниже, учащением пульса до 140 уд/мин и более. Кожа приобретает резкую бледность с серовато-цианотическим оттенком; покрыта каплями холодного липкого пота. Появляется цианоз губ и подногтевых лож. Сознание угнетено до оглушения. Почки полностью прекращают продукцию мочи (олигурия переходит в анурию).
— Крайне тяжелая кровопотеря сопутствует дефициту ОЦК более 60% (более 3000 мл). Клинически определяется картина терминального состояния; исчезновение пульса на периферических артериях; частоту сердечных сокращений удается определить только на сонной или бедренной артериях (140–160 уд/мин, аритмия); артериальное давление не определяется. Сознание утрачено до сопора. Кожный покров резко бледен, холодный на ощупь, влажный. Губы и подногтевые ложа серого цвета.
В общем , острое малокровие наблюдается при потере организмом значительного количества крови. Потеря даже полутора литров крови представляет большую опасность для жизни пострадавшего.
При остром малокровии пострадавший жалуется на сла6ость, отмечается бледность, запавшие глаза, пульс слабый и учащенный, больной выглядит осунувшимся, апатичным, на лбу у него выступает холодный пот. Иногда происходит непроизвольное моче- и калоиспускание. Одним словом, возникает шок из-за острого малокровия, вызванного потерей крови. Наконец пострадавший падает в обморок и теряет сознание.
В результате уменьшения объема крови в кровеносной системе органы тела страдают из-за недостаточного снабжения организма кислородом; больше всего это отражается на деятельности мозга и на общем обмене веществ. Несмотря на целый ряд адаптационных защитных механизмов, мозг и гормональная система не в состоянии уравновесить патологические перемены, происходящие в организме. Если и в этой фазе пострадавшему не будет оказана соответствующая помощь, то в результате паралича расположенных в продолговатом мозгу дыхательного и кровеносного центров, обусловленного недостатком кислорода, наступает смерть больного.
Лечение. Следует начинать максимально быстро, так как своевременно начатое лечение может предупредить развитие геморрагического шока. При тяжелой кровопоте-ре еще до определения группы крови и проб на совместимость следует начать введение кровезамещающих жидкостей, применение которых основано на том, что потеря плазмы и, следовательно, уменьшение ОЦК переносятся организмом гораздо тяжелее, чем потеря эритроцитов. Альбумин, протеин, полиглюкин хорошо удерживаются в кровяном русле; кристаллоидные растворы можно использовать в случае необходимости, однако они быстро покидают сосудистое русло. Низкомолекулярные декстраны (реополиглюкин) восполняют объем внутрисосудистой жидкости, улучшают микроциркуляцию и реологические свойства крови. Переливание крови необходимо при снижении уровня гемоглобина ниже 80 г/л и показателе гематокрита менее 30. При тяжелой острой кровопотере лечение начинают со струйного вливания крови в 1, 2 или 3 вены и только после подъема систолического артериального давления выше 80 мм рт. ст. переходят на капельное вливание. Ацидоз корригируется введением бикарбоната натрия, трисамина, лактасола. Применение препаратов, повышающих сосудистый тонус (вазопрессоры), противопоказано до полного восстановления объема крови, так как они усугубляют гипоксию. Напротив, глюкокортикоиды улучшают функцию миокарда и снимают спазм периферических сосудов. Показана кислородо-терапия, особенно эффективна гипербарическая оксигена-ция, применяющаяся после остановки кровотечения.
Дата: 2019-03-05, просмотров: 668.