Необратимое прекращение или длительное значительное уменьшение притока крови по коронарной артерии в каком‑либо регионе сердца завершается, как правило, инфарктом миокарда.
Инфаркт миокарда — типовая форма коронарной недостаточности — очаговый некроз сердечной мышцы в результате остро возникшего и выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой.
• Наиболее частая причина инфаркта миокарда — тромбоз венечной артерии, развившийся на фоне атеросклеротических изменений (до 90% всех случаев).
• Клиническим диагностическим критерием инфаркта миокарда является сильный болевой синдром («кинжальная боль» за грудиной) продолжительностью более 15 мин, не купирующийся нитроглицерином.
• ЭКГ
† При развитии инфаркта миокарда возникают изменения сегмента ST и зубца Т — депрессия или подъём сегмента ST и инверсия зубца Т. Подъём сегмента ST — характерный признак инфаркта миокарда, свидетельствующий о повреждении миокарда.
† Через 8–12 ч от начала боли на ЭКГ возникает важный признак инфаркта миокарда — патологический зубец Q (характеризующий наличие некроза миокарда).
• При инфаркте миокарда возможны следующие опасные для жизни осложнения.
† Острая сердечная недостаточность, кардиогенный шок, отёк лёгких, постинфарктный синдром.
† Разрыв свободной стенки левого желудочка или межжелудочковой перегородки, аневризма левого желудочка.
† Недостаточность митрального клапана.
† Нарушения ритма и проводимости (синусовая брадикардия, АВ-блокада, желудочковые нарушения ритма сердца, наджелудочковые нарушения ритма сердца (в том числе фибрилляция предсердий).
† Тромбоэмболия. Клинически тромбоэмболия артерий может проявляться гемипарезами (эмболия артерий мозга), стойкой артериальной гипертензией и гематурией (почечные артерии), болями в животе (брыжеечные артерии), болями в ногах (бедренные артерии) и тромбоэмболией лёгочной артерии.
Если инфаркт не приводит к смерти пациента, то погибший участок сердца замещается соединительной ткань — развивается крупноочаговый кардиосклероз.
Причины коронарной недостаточности
Многочисленные состояния и факторы, способные вызвать коронарную недостаточность, объединяют в три основные, как правило, взаимосвязанные и взаимозависимые группы (рис. 22–2).

Рис. 22–2. Группы причин коронарной недостаточности.
Абсолютное снижение притока крови к миокарду
Факторы, приводящие к абсолютному снижению притока крови к миокарду по коронарным артериям (в клинике они встречаются наиболее часто), представлены на рис. 22–3.
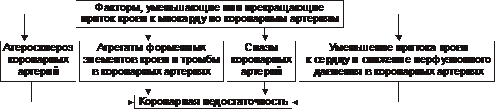
Рис. 22–3. Факторы, уменьшающие или прекращающие приток крови к миокарду по коронарным артериям.
• Атеросклеротическое поражение коронарных артерий. У 92% пациентов со стенокардией на коронароангиограммах выявляются значительные локальные сужения просвета как минимум одной из венечных артерий сердца.
• Агрегация форменных элементов крови (главным образом — эритроцитов и тромбоцитов) и образование тромбов в венечных артериях сердца. Этим процессам в значительной мере способствуют:
† атеросклеротические изменения в стенках сосудов;
† турбулентный характер кровотока в венечных сосудах;
† повышение содержания и активности факторов свёртывающей системы крови, высвобождающихся из повреждённых клеток крови и сосудистой стенки. Указанные факторы дополнительно стимулируют агрегацию и адгезию тромбоцитов, эритроцитов и лейкоцитов, высвобождение из них БАВ, потенцирующих, в свою очередь, клеточную агрегацию и тромбообразование как в просвете, так и на внутренней поверхности коронарных артерий.
• Спазм коронарных артерий. Развитие коронарной недостаточности в результате сосудистого спазма доказано ангиографическими исследованиями.
† Решающее значение в развитии коронароспазма имеют катехоламины. Значительное увеличение их содержания в крови или повышение адренореактивных свойств сосудов миокарда, как правило, сопровождается всеми клиническими, электрокардиографическими и биохимическими изменениями, свойственными стенокардии.
Аргументы в пользу симпатергического (катехоламинового) механизма спазма артериол при коронарной недостаточности: развитие эпизодов коронарной недостаточности при стрессовых ситуациях, частые приступы стенокардии при феохромоцитоме, развитие коронарной недостаточности при внутриартериальном введении адреналина, повышение содержания катехоламинов в крови до и на высоте эпизода коронарной недостаточности. Доказано также существенное значение в развитии коронароспазма тромбоксана А2, ПгF2b, а также лейкотриенов C4, D4, E4.
† В реальной жизни коронарная недостаточность является результатом действия комплекса взаимосвязанных факторов:
‡ сокращения ГМК коронарных артерий и уменьшения их просвета под влиянием катехоламинов, тромбоксана А2, ПгF2b и других вазоконстрикторов;
‡ уменьшения внутреннего диаметра просвета коронарных артерий в результате утолщения её стенки (за счёт атеросклеротических изменений, гипертрофии мышечной оболочки, фиброзных изменений, отёка и др.);
‡ сужения и закрытия просвета сосуда агрегатами форменных элементов крови.
Эти представления суммированы в концепции о динамическом стенозе коронарных артерий (рис. 22–4).
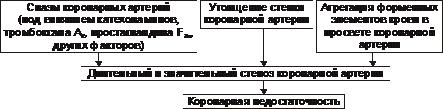
Рис. 22–4. Основные звенья механизма динамического стеноза венечных артерий сердца.
• Уменьшение притока крови к сердцу и снижение в связи с этим перфузионного давления в коронарных артериях. К этому приводят значительная бради- или тахикардия, трепетание и мерцание предсердий и/или желудочков сердца, недостаточность аортальных клапанов, острая артериальная гипотензия, сдавление коронарных артерий сердца (опухолью, рубцом, инородным телом).
Дата: 2019-02-25, просмотров: 398.