Снижение активности или прекращение деятельности синусно-предсердного узла в результате его функционального или органического повреждения создаёт условия для включения автоматических центров второго и третьего порядков. Эктопический (по отношению к синусно-предсердному узлу) очаг с его более редким ритмом принимает на себя функцию пейсмейкера. В связи с этим нарушения ритма такого типа носят название гетеротопных, пассивных или замещающих (синусовый ритм) аритмий.
• Предсердный медленный ритм. Эктопический водитель ритма находится, как правило, в левом предсердии. На ЭКГ выявляются редкие (менее 70–80 в мин) импульсы возбуждения. Предсердный медленный ритм наблюдаться при неврозах, приобретённых (ревматических) или врождённых пороках сердца и кардиомиопатиях.
• Атриовентрикулярный ритм (узловой ритм) наблюдается в тех случаях, когда импульсы в синусно‑предсердном узле или вообще не возникают или генерируются с меньшей частотой, чем в клетках атриовентрикулярного (АВ)–узла. Источником ПД может быть верхняя, средняя или нижняя часть АВ-узла. Чем выше локализация пейсмейкера, тем более выражено его влияние и тем больше частота генерируемых им импульсов.
• Миграция наджелудочкового водителя ритма. Характеризуется перемещением пейсмейкера из синусно-предсердного узла в нижележащие отделы (преимущественно в АВ-узел) и обратно. Это, как правило, происходит при подавлении автоматизма синусно-предсердного узла в результате преходящего повышения влияний блуждающего нерва. Ритм сердца при этом зависит от нового источника импульсов и потому становится неправильным.
• Идиовентрикулярный желудочковый ритм развивается как замещающий при подавлении активности центров первого и второго порядка. Импульсы генерируются, обычно, в пучке Хиса верхней части межжелудочковой перегородки, в одной из его ножек и их разветвлениях (ритм ножек пучка Хиса) и реже — в волокнах сети Пуркинье.
† Идиовентрикулярный редкий (желудочковый) ритм — гетеротопный ритм сердца, при котором водитель ритма расположен в миокарде желудочков.
† Идиовентрикулярный ускоренный ритм сердца — ЧСС 60–120 в 1 мин. Возникает при патологической циркуляции возбуждения по миокарду желудочков. Наличие трёх и более желудочковых комплексов с частотой 50–100 в минуту расценивают как ускоренный идиовентрикулярный ритм. Обычно он возникает при инфаркте миокарда, протекает бессимптомно и не требует вмешательства.
• Атриовентрикулярная диссоциация — полное прекращение проведения возбуждения от предсердий к желудочкам; при этом предсердия и желудочки сокращаются независимо друг от друга (полный поперечный блок).
• Диссоциация с интерференцией. Заключается в одновременной, но несогласованной работе двух генераторов сердечного ритма: как правило, номотопного — синусового и гетеротопного — чаще атриовентрикулярного, реже желудочкового.
• «Выскакивающие» сокращения — появление отдельных (замещающих) сокращений сердца под влиянием импульсов, генерируемых центрами автоматизма второго или третьего порядка на фоне временного снижения автоматической функции синусно-предсердного узла. Типичный пример — наджелудочковые экстрасистолы.
Аритмии в результате нарушений проводимости
Проводимость — способность кардиомиоцитов проводить возбуждение. Нарушения проведения возбуждения проявляются различными сердечными блокадами или возникающими в результате механизма reentry аритмиями. Характеристики этих видов блокад и аритмий приведены в статьях «Блокада сердца», «Аритмии сердца», «Синдром Вольффа–Паркинсона–Уайта», «Синдром Клерка–Леви–Кристеско» в приложении «Справочник терминов».
Повторный вход импульса
Петля макро-reentry возникает в дополнительных проводящих путях (при синдроме преждевременного возбуждения желудочков) или в АВ-соединении. Для возникновения reentry необходима однонаправленная блокада проведения импульса и анатомический или функциональный барьер для формирования петли reentry. Кроме того, развитие reentry характеризуется замедлением проведения импульса и коротким рефрактерным периодом.
Виды нарушений проводимости
Виды нарушений проводимости представлены на рис. 22–17.
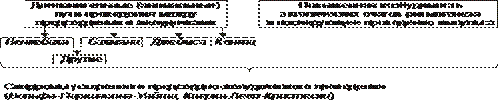
Рис. 22–17. Виды нарушений проводимости в сердце.
Нарушения проводимости по изменению скорости проведения импульсов возбуждения подразделяют на сопровождающиеся замедлением и/или блокадой проведения импульсов и на сопровождающиеся ускорением проведения возбуждения.
• Замедление и/или блокада проведения импульсов. Является следствием функциональных или органических изменений в проводящей системе сердца.
† Причины.
‡ Повышение эффектов парасимпатических влияний на сердце и/или его холинореактивных свойств. Активация тонических воздействий блуждающего нерва на миокард обусловливает существенное замедление скорости волны возбуждения по проводящей системе, особенно на уровне АВ–узла (отрицательный дромотропный эффект ацетилхолина).
‡ Непосредственное повреждение клеток проводящей системы сердца различными факторами физического, химического и биологического происхождения. Наиболее часто это наблюдается при инфаркте миокарда, миокардитах, кровоизлияниях, операционных (кардиохирургических) травмах миокарда, опухолях, рубцах, интоксикациях алкоголем, никотином, медикаментами (препаратами наперстянки, хинидина, антагонистов кальция, блокаторами b‑адренорецепторов и др.), действии бактериальных ядов (при дифтерии, скарлатине, брюшном тифе), вирусной инфекции, нарушении трансмембранного распределения ионов (чаще всего — гиперкалиемии).
† Характеристика отдельных видов аритмий.
‡ Нарушение синоатриального (синусно‑предсердного) проведения. Торможение или блокада передачи импульса возбуждения от синусно-предсердного узла к предсердиям обусловливает выпадение отдельных сердечных сокращений. В результате наблюдается замедление частоты и нарушение регулярности сердечных сокращений.
‡ Расстройства внутрипредсердного проведения. В связи с несимметричным расположением синусно-предсердного узла по отношению к предсердиям возбуждение их в норме происходит неодномоментно (вначале — правого и с некоторым запозданием — левого). Возрастание гетерохронии возбуждения предсердий в условиях патологии может привести к различной степени внутрипредсердного торможения или блокады проведения синусовых импульсов.
‡ Нарушения АВ–проведения. Характеризуются замедлением или блокадой проведения возбуждения из предсердий в желудочки. Развивается в результате удлинения рефракторного периода после ПД клеток предсердия и АВ–системы. Различают несколько разновидностей атриовентрикулярных блокад.
‡ Внутрижелудочковые (интравентрикулярные) нарушения проведения. Заключаются в торможении или блокаде распространения возбуждения по ножкам пучка Хиса, его разветвлениям и по волокнам Пуркинье. Чаще наблюдается нарушение проведения в одной из ножек пучка Хиса. Затем оно распространяется по неповреждённой системе ножек пучка и только после этого к другому желудочку (главным образом через межжелудочковую перегородку). Такой маршрут возбуждения обусловливает неодновременное, дискордантное сокращение желудочков.
† Расстройства гемодинамики. Зависят от длительности эпизода нарушения, характера основного заболевания и уровня повреждения проводящей системы сердца.
‡ Замедление или кратковременная блокада синусно‑предсердного проведения обусловливают уменьшение минутного выброса сердца, снижение АД, развитие ишемии органов и тканей. Если блокада длится несколько минут и не сопровождается развитием замещающего гетеротопного (узлового или желудочкового ритма), то это ведёт к асистолии и гибели пациента.
‡ Нарушение внутрипредсердного и внутрижелудочкового проведения возбуждения само по себе существенно не изменяет частоты и ритма сердечных сокращений. В связи с этим системные гемодинамические расстройства определяются основным заболеванием сердца (миокардитами, пороками клапанов, инфарктом миокарда и т.п.).
‡ При полной АВ-блокаде нарушения гемодинамики обусловлены главным образом степенью желудочковой брадикардии и основной сердечной патологией. В результате значительной брадикардии часто отмечается застой венозной крови и снижение сердечного выброса.
‡ Блокада проведения на любом уровне проводящей системы сердца (чаще при полной АВ–блокаде) может осложниться развитием синдрома Морганьи‑Адамса‑Стокса. Патогенетическая основа синдрома: значительное снижение, вплоть до прекращения, эффективной работы сердца. Клинически синдром проявляется внезапной потерей сознания, отсутствием пульса и сердечных тонов. Возможны эпилептиформные судороги. Длится приступ обычно 5–20 с, редко 1–2 мин.
† Коронарный кровоток. Снижается в тех случаях, когда имеется существенное падение системного АД. Последнее обусловливает уменьшение перфузионного давления в венечных артериях сердца и может привести к коронарной недостаточности в результате снижения доставки кислорода и субстратов метаболизма к миокарду.
• Ускорение проведения возбуждения между предсердиями и желудочками или отдельными участками сердца.
† Причины ускорения проведения возбуждения представлены на рис. 22–18.
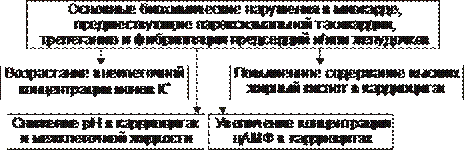
Рис. 22–18. Основные причины ускорения проведения возбуждения в сердце.
† Дополнительные (минуя АВ–узел) пути проведения возбуждения рассмотрены в статье «Пучок» и на рис. п-02 приложения «Справочник терминов». В этом случае синусовые импульсы поступают в желудочки по дополнительным пучкам проводящей ткани и по основному — атриовентрикулярному. По дополнительным пучкам возбуждение распространяется быстрее и достигает желудочков раньше того же импульса, проходящего через АВ–узел. Таким образом, импульс, распространяющийся по дополнительному пучку преждевременно активирует часть желудочков. Остальная часть их возбуждается позднее импульсом, проходящим через АВ–узел. Это и обусловливает развитие тахикардии.
† Повышенная возбудимость гетеротопных очагов. Согласно теории повышенной возбудимости, в миокарде желудочков имеются участки, способные к преждевременному (опережающему) возбуждению. Эти участки могут стать очагами гетеротопной ритмической активности под воздействием ряда факторов: импульса возбуждения, распространяющегося по проводящей системе сердца, электрического или механического (например, при растяжении миокарда избытком притекающей крови) раздражения, активации симпатикоадреналовых влияний на сердце.
† Клинические проявления.
‡ Синдром Вольффа‑Паркинсона‑Уайта характеризуется развитием пароксизмальной тахикардии (примерно, в 50–80%), мерцания или трепетания (в 20–30%) предсердий и/или желудочков.
‡ Синдром Клерка‑Леви‑Кристеско характеризуется преждевременным возбуждением желудочков, ускорением интервала P‑R/Q и увеличением ЧСС.
† Расстройства гемодинамики.
‡ Снижение ударного и сердечного выбросов. Обусловлено пониженным наполнением камер сердца кровью в условиях тахикардии, мерцательной аритмии, трепетания предсердий.
‡ Падение АД. Вызвано снижением сердечного выброса и ОПСС.
† Коронарный кровоток, как правило, снижен в большей или меньшей степени. Это чревато развитием коронарной недостаточности.
Дата: 2019-02-25, просмотров: 385.