• Нет четкой корреляции между морфологическими изменениями позвоночника по данным дополнительных методов исследований и клинической картиной:
- У 57 % обследованных, не имеющих боли в спине, обнаруживается грыжа диска
- В 26% случаев - стеноз позвоночного канала
- У 7% - признаки сдавления спинного мозга
• МРТ в отрыве от клиники ничего не значат, клиника определяет тактику. Бессимптомная грыжа жизни не угрожает.
• Данные томографии имеют значение только в совокупности с клиникой.
• Рентген, МРТ, КТ необходимы для исключения специфических причин боли в спине, а не для оценки выраженности дегенеративно-дистрофических изменений.
• Остеохондроз и спондилёз не являются основной причиной боли в спине.
• Большинство случаев болей в спине – неспецифическая боль, не имеет четкой связи с дегенеративно-дистрофическими поражениями позвоночника.
58.Синдром корешковой компрессии при остеохондрозе пояснично-крестцового отдела позвоночника. Клиника, диагностика, лечение. Показание к оперативному лечению.
Причины:
* грыжи дисков
* сужение позвоночного канала, либо межпозвоночного отверстия
* редко 1% - опоясывающий герпес, боррелиоз, сахарный диабет, экстра- и интраспинальные опухоли, васкулиты, саркоидоз
* чаще поражаются корешки С6, С7, С8, L5, S1;
Радикулопатии: клиническая картина
* Ведущий синдром - боль, острая/подострая, пароксизмальный характер, стреляющая, пронизывающая, нередко с парестезиями. Распространяется в зоне дермотома в виде «полосы», наиболее выражена в дистальных отделах. Нарастает при движении, кашле, чихании, натуживании.
* Симптом «выпадения» в зоне иннервации пораженного корешка. Слабость индикаторных мышц (иннервируются практически только определенным пораженным корешком) 35%, изменение рефлексов 70%. Онемение, гипалгезия, аллодиния в зоне иннервации 60-70%, но нет нарушения других видов чувствительности. Имеется наслоение дерматомов, особенно в проксимальных отделах конечности, менее выражено в дистальных отделах конечности.
* Статовертебральный синдром: сколиоз, ограничение движений, чаще вперед и в сторону поражения, выраженное напряжение паравертебральных мышц.
* Симптом натяжения мышц
Клиническая картина:
L3 - иррадиация боли по передней поверхности нижней части бедра и колена, слабость, гипотрофия четырёхглавой мышцы бедра, снижение коленного рефлекса.
L4 - иррадиация боли по передневнутренней поверхности бедра и верхней части голени, колена, снижение или выпадение коленного рефлекса.
L5 – (60 % случаев) – иррадиация боли по наружной поверхности ноги с переходом на тыл стопы до большого пальца, слабость разгибателей большого пальца.
S1 – (30 % случаев) - иррадиация боли по задней поверхности ноги, латеральному краю стопы до мизинца, слабость и гипотрофия икроножной мышцы, снижение ахиллова рефлекса.
Лечение
Консервативные методы: НПВС, трамадол, миорелаксанты
Хир. лечение( показание неэффективность консервативных методов в течение 12 недель, парезы рук, ног нарушение тазовых функций)
59.Синдром компрессии конского хвоста при остеохондрозе позвоночника. Клиника, диагностика, лечение.
Клиника: интенсивные боли в поясснице, как при корешковой компресии с иррадиацией в обе ноги ( зад. повехность)гипалгезия в аногенитальной зоне, нарушение функции тазовых органов, симптомы натяжения.
Статовертебральный синдром (вертебральный синдром)
* изменение физиологической конфигурации (сглаженность лордоза, сколиоз)
* ограничение объема позвоночника в заинтересованном отделе позвоночника в плоскости
* напряжение многораздельных мышц (в норме исчезает при наклоне более, чем на 20 град. вперед) m. erectus spinae
+ симптом Секара
+ симптом Вассермана
Консультация нейрохирурга!
Срочное нейрохирургическое лечение - острая компрессия конского хвоста.
60.Дифференциальный диагноз боли в спине (остеохондроз, спондилит, опухоль спинного мозга).
Дифференциальный диагноз боли в спине "красные флаги":
* нет ли соматической природы боли
* дебют в детском и пожилом возрасте, как правило боль приурочена обычно к 40-50 годам, в среднем возрасте
* наличие в анамнезе: опухоли, травмы, спондилит, туберкулез, ВИЧ, прием стероидных препаратов;
* нарастающий в динамике болевой синдром, отсутствие эффекта от адекватной терапии
* "немеханический характер боли" (независимость интенсивности боли от положения тела и движений)
* ночное усиление боли
* положительный симптом остистого отростка
* лихорадка
* потеря массы тела
* неврологический статус
* высокий белок - миелома (?), СРБ - воспалительный процесс.
* у женщин, постменопауза (остеопороз?), боли статические, изменение конфигурации позвоночника (кифоз), снижение роста
* Болезнь Бехтерева - спондилоартрит, системная болезнь, воспалительный процесс аутоимунного характера в области крестцово-подвздошных сочленений; чаще HLA-B27 АГ молодые мужчины; боль в спине в покое в ночные часы (ночная насторожить должна!), пациент при боли начинает вставать и разминаться ночью, боли проходят (???); такому пациенту: ОАК, СРБ, рентгенологическое исследование крестцово-подвздошных сочленений! Нельзя доводить до анкилоза!!!
Должна быть онкологическая настороженность.
Остеохондроз - наличие болезненности в паравертебральных точках, усиление боли при их пальпации - локальное мышечное напряжение - смена положения тела, поворот туловища – резкие колющие либо стреляющие боли с иррадиацией (не всегда) - нарушение чувствительности (парестезия, гипо-, гиперестезии) в определенных дерматомах - данные рентгенологического исследования: изменение межпозвоночных дисков и соседних тел позвонков - нет симптомов интоксикации
Спондилит
Анкилозирующий спондилоартериит (болезнь Бехтерева) По своей природе данная патология является воспалительным заболеванием позвоночника. Встречается в основном среди молодых лиц мужского пола в молодом возрасте (чаще). Боль в спине в покое в ночные часы. В клинико рентгенологической картине непременно наблюдаются симптомы двустороннего сакроилеита. Меняются и показатели лабораторных исследований: ускоряется СОЭ, увеличивается количество лейкоцитов в периферической крови.
Опухоль спинного мозга
При развитии карциномы позвонков боль весьма сильная, постоянная, интенсивность от приступа к приступу нарастает. В спокойном состоянии не прекращается. На рентгенограммах обнаруживаются разрушение и сплющивание тел позвонков. Диски в патологический процесс никогда не вовлекаются. Положительный симптом остистых отростков. Двигательные и чувствительные расстройства проявляются в соответствии с законом Ауэрбаха-Флатау об эксцентрическом расположении длинных проводников спинного мозга. Волокна, которые проводят болевую и температурную чувствительность от нижних конечностей размещены в боковых канатиках латерально, а от верхних – медиально. При интрамедуллярных опухолях сдавление проводящих путей направлено изнутри кнаружи, при этом двигательные и чувствительные нарушения распространяются сверху вниз (так может быть определена верхняя граница опухоли), а при эксрамедуллярных – снизу-вверх. По мере нарастания сдавления спинного мозга развивается картина полного поперечного поражения спинного мозга. + общие неопластические синдромы
61.Анатомия и физиология кровообращения головного мозга. Понятия перфузионного давления, терапевтического окна.
Кровоснабжение головного мозга обеспечивается двумя артериальными системами: внутренних сонных артерий (каротидных) и позвоночных артерий.
Позвоночные артерии берут начало от подключичных артерий, входят в канал поперечных отростков шейных позвонков, на уровне I шейного позвонка покидают этот канал и проникают через большое затылочное отверстие в полость черепа. В полости черепа ПА располагаются на основании продолговатого мозга. На границе продолговатого мозга и моста мозга ПА сливаются в общий ствол крупной базилярной артерии. У переднего края моста базилярная артерия разделяется на 2 задние мозговые артерии.
Внутренняя сонная артерия является ветвью общей сонной артерии, которая слева отходит непосредственно от аорты, а справа - от правой подключичной артерии. Внутренняя сонная артерия проникает в полость черепа через Can. caroticus, из которого выходит по обе стороны турецкого седла и зрительного перекреста. Конечными ветвями внутренней сонной артерии являются средняя мозговая артерия, идущая по латеральной (сильвиевой) борозде между теменной, лобной и височной долями, и передняя мозговая артерия.
Связь двух артериальных систем (внутренних сонных и позвоночных артерий) осуществляется благодаря наличию артериального круга большого мозга (так называемого Виллизиева круга). Две передние мозговые артерии анастомозируют с помощью передней соединительной артерии. Две средние мозговые артерии анастомозируют с задними мозговыми артериями с помощью задних соединительных артерий (каждая из которых является ветвью средней мозговой артерии).
Функция Виллизиева круга - поддержание адекватного кровотока в головном мозге: при нарушении кровотока в одной из артерий происходит компенсация благодаря системе анастомозов.
Передняя мозговая артерия: полюс лобной области, верхний отдел прецентральной извилины + парацентральная долька.
Средняя мозговая артерия: лобная, теменная, височная доля, часть затылочной.
Задняя мозговая артерия: затылочная доля, ствол мозга, мозжечок.
Физиология мозгового кровообращения: для обмена используется только аэробный гликолиз, мозг не накапливает энергию в виде гликогена, крайне высокая потребность в энергии, особенно серое вещество (100 г), для функционирования 20 мл крови, для поддержания 5-8 мл на структуру.
Регуляция мозгового кровообращения:
Независимость кровотока при колебаниях АД реализуется за счет централизации кровообращения - миогенный механизм Остроумова-Бейлиса.
Механизм: когда системное АД повышается, артерии ГМ сужаются, когда системное АД падает, сосуды ГМ расширяются. Механизм осуществляется за счет особых свойств мышечного слоя артерий мозга, который будет работать даже в условиях деиннервации. Это свойство именно мышечной стенки.
Гуморальная регуляция: СО2 - сосудорасширяющее действие.
Взаимосвязь между мозговым кровотоком и АД
ПД (перфузионное давление - которое проталкивает кровь через все сосуды мозга) = АДср. – ВЧД (ср АД=1/3 пульсовое давление+диастолическое давление; Пульсовое давдение=систола-диастола).
То есть когда снижается АД падает ПД, то есть принимая гипотензивные препараты снижает перфузию ГМ. Но этот факт важен тогда, когда перфузия на нижней границе. Закон: в остром периоде инсульта АД НЕ СНИЖАТЬ! Если оно не превышает 220/120 (индивидуально, если он злостный гипертоник, то не снижать или если у него 110/70, то стоит снизить). В тот момент когда мозговой кровоток плохой, снижать АД нельзя, т.к. питание снизится еще больше.
Нельзя ганглиоблокаторы, клонидин, нифедипины (сильные).
Гипотензивная терапия должна начинаться с 3-4 суток, после компенсации ОНМК.
! Также об этой формуле стоит подумать при лечении пожилых людей, когда гипотензивная терапия может превзойти саму себя, и привести к ОНМК.
62.Классификация сосудистых заболеваний головного мозга.
Классификация НИИ Неврологии и МКБ.
* ОНМК
* Последействия перенесенного инсульта
* ХНМК - дисциркуляторная энцефалопатия.
Классификация ОНМК:
* Преходящие НМК (разрешается в течение 24 часов): ТИА - транзиторная ишемическая атака, церебральный гипертонический криз.
При ТИА не остается следа, последствия ишемии проходит, очаг некроза не развился.
* Инсульт:
- ишемический (инфаркт мозга) – атеротромботический (тромб растет на месте), кардиоэмболический (эмбол летит из сердца).
- геморрагический (кровоизлияния) - паренхиматозное пропитывание и САК
- смешанный
Имеется некротический очаг, восстановление возможно за счет пластических процессов и компенсации. Если симптоматика прошла за сутки, значит очага некроза не развилось.
* Острая гипертоническая энцефалопатия. - состояние развившееся в следствии гипертонического криза, в последствии развивается отек ГМ. Отек ГМ может проходить несколько стадий: вазогенные стадии при которых отек ГМ уменьшается при снижении АД, метаболические измененияи состояние стойкое и при нормализации давления отек мозга может сохранятся. Самый редкий вариант ОНМК. При отеке ГМ: обязательное помутнение или отсуствие сознания, кома вплоть до глубокой, эпилептические припадки, общемозговые симптомы: рвота, миненгиальный симптом, глазодвигательные нарушения, застойные диски зрительных невров на глазном дне.
63.Геморрагический инсульт по типу субарахноидального кровоизлияния. Этиология, клиника, диагностика, лечение. Оперативное лечение.
Этиология:
- Артериальная аневризма - не врожденные, генетически обусловлены (поликистоз почек, синдром Морфана), у взрослых людей в популяции обнаруживаются с частотой около 3%. Это мешочек который находится на артерии - мешотчатая аневризма но могут быть веретнообразные, гроздьями. Слабая стенка артерии из которой выбухает мешок. Риск разрыва аневризмы около 2,5 % в год, при множественных - почти 7% в год.
- Артериальная гипертензия длительная нелеченная
- ЧМТ (не спонтанное САК)
- АВМ
- Редкие (наркомании, васкулит, септические эмболы)
Субарахноидальное пространство не замкнутое поэтому кровь разливается, за счет ликвора разжижается кровь и еще легче распространаяется, проникает в паренхиму ГМ.
Клиническая картина:
Выраженные общемозговые симптомы без очаговых:
1. Жалоба "удар в голову", "кипяток в голове" – резко возникшая сильная головная боль, раньше не было, не проходит
2. Потеря сознания
3. Многократная рвота
4. Менингиальные симптомы (ригидность мышц затылка, нижний Брудзинский, Кернига, если в сознании болезненность точек выхода 5 нерва)
5. Эпилептический припадок
6. Паралича нет, очаговой симптоматики нет, (развивается позже через несколько часов-суток)
Особенности клинической картины САК из аневризмы:
- Нормальное АД
- Поражение ЧН
- Рецидивирование
- Предвестники
- Вазоспазм. Отсрочено, возникают очаговые симптомы, психические нарушения впоследствии (развивается ишемия)
Прогноз САК из аневризмы:
10% погибают до госпитализации
50% погибают в течении 1 месяца
Выздоравимвают до 45% из выживших
Диагностика САК:
Люмбальная пункция!
Для верификации характера инсульта:
- КТ (кости, кровь) КТ-ангиография поиск аневризмы и ее последующие клипирование
- МРТ (ЗЧЯ, ишемия)
Церебральная ангиография
ОАК, КГ, БХ.
Геморрагический инсульт лечение:
- гемостатики
- постельный режим (решаем строго индивидуально для каждого пациента)
- обезболивание, лечение отека мозга
- оперативное лечение
Лечение:
- длительный постельный режим (из-за рецидивирования аневризм)
- оперативное: клипирование, эндоваскулярно (окклюзия балоном, микроспиралью)
- лечение вазоспазма (нимодипин)
64.Геморрагический инсульт по типу паренхиматозного кровоизлияния. Этиология, клиника, диагностика, лечение, профилактика.
Паренхиматозное кровоизлияние - скопление крови в ткани мозга по типу гематома. Гематому характеризуют по тому, где она находится. Если в полушарии - медиальная, латеральная, смешанная. Гематома мозжечка
Причины те же что и у САК, но на первом месте АГ, артерио-венозная мальформация на втором месте - аневризма артерио-венозная.
Клиническая картина
Выраженные общемозговые симптомы- Внезапно, на фоне очень высокого давления
- Спутанное сознание
- Многократная рвота
- Менингиальные симптомы
- Парализация, афазия
Наличие очаговых:
Мозжечок:
- боль в затылке
- атаксия
- системное головокружение
- тошнота, рвота
- нистагм
Угроза по потере сознания – поэтому в первую очередь провести координаторные пробы, собрать анамнез, проверить чувствительность, афазия.
Таламус:
- гемианопсия
- гемианестезия
- присоединение таламической невропатической боли (антидепрессанты, антиконвульсанты)
Мост:
- мостовой парез взора (невозможность взгляда в одну сторону смотрит в сторону очага поражения)
- гемипарез контрлатеральный
Диагностика:
- КТ головного мозга
- Люмбальная пункция
- Церебральная ангиография
- ОАК, КГ, БХ
Геморрагический инсульт лечение:
- гемостатики
- постельный режим (решаем строго индивидуально для каждого пациента)
- обезболивание, лечение отека мозга
- оперативное лечение: удаление гематом
Для профилактики повторного инсульта антигипертензивные препараты в отдаленном периоде, через 3-4 дня.
65.Атеротромботический ишемический инсульт. Этиология, патогенез, клиника, диагностика, лечение, профилактика.
Этиология:
- атеросклероз на фоне ГБ, васкулит, ангиит ЦНС
- пожилой возраст, мужской пол
- длительное курение
- СД
Патогенез:
Острая недостаточность мозгового кровообращения в результате образования тромба и закупорки сосуда в месте локализации атеросклеротической бляшки → снижение скорости тока крови → ишемия.
Клиника:
Возникает в покое, утром, у пожилых людей, бледный цвет кожи, преобладает очаговая симптоматика.
Симптоматика в зависимости от бассейна:
Внутренняя сонная артерия (кровоснабжает большую часть полушария): гемиплегия, тотальная афазия, грубый парез взора, оптико-пирамидный симптом.
Передняя мозговая артерия: парез в дистальном отделе ноги, проксимальном отделе руки, психические нарушения (лобная симптоматика).
Средняя мозговая артерия: а) глубокая: гемиплегия, гемианестезия, гемианопсия; б) корковые ветви: афазия (очаг слева), фацио-брахиальный парез.
Задняя мозговая артерия: гомонимная гемианопсия.
Основная и позвоночная артерия: вестибулопатический синдром, альтернирующий синдром (Валленберга Захарченко), "запертый человек".
Диагностика:
УЗДГ артерий КТ, МРТ ОАК, БХ, КГ
Лечение:
- тромболизис - нельзя без КТ. В первые 3 часа, препарат алтеплаза
- антиагреганты
- гемодилюция особенно если высокий гематокрит
- антикоагулянты в большей степени как профилактика
- "сосудистая терапия" вазоактивная терапия, которая расширяет сосуды мозга
- хирургические методы рециркуляции: наложение экстраинтракраниального микроанастомоза, тромбэктомия, реконструктивные операции на артериях.
Профилактика:
- отказ от курения
- диета
- нормализация АД
- прием статинов
- метаболическая защита мозга (нейрокс, мексидол)
- прием аспирина, варфарина (контроль МНО)
66.Кардиоэмболический ишемический инсульт. Этиология, клиника, диагностика, лечение, профилактика.
Этиология:
- кардиогенная эмболия при фибрилляции предсердий
- ИМ (гипокинезия рубцового участка)
- овальное отверстие
- искусственные клапаны без приема антикоагулянтов
Клиника:
Клиника:
Возникает в покое, утром, у пожилых людей, бледный цвет кожи, преобладает очаговая симптоматика.
Симптоматика в зависимости от бассейна:
Внутренняя сонная артерия (кровоснабжает большую часть полушария): гемиплегия, тотальная афазия, грубый парез взора, оптико-пирамидный симптом.
Передняя мозговая артерия: парез в дистальном отделе ноги, проксимальном отделе руки, психические нарушения (лобная симптоматика).
Средняя мозговая артерия: а) глубокая: гемиплегия, гемианестезия, гемианопсия; б) корковые ветви: афазия (очаг слева), фацио-брахиальный парез.
Задняя мозговая артерия: гомонимная гемианопсия.
Основная и позвоночная артерия: вестибулопатический синдром, альтернирующий синдром (Валленберга Захарченко), "запертый человек".
Диагностика:
ЭКГ
ЭХОКГ
КТ, МРТ
ОАК, БХ, КГ
Лечение:
- тромболизис - нельзя без КТ. В первые 3 часа, препарат алтеплаза
- антиагреганты
- гемодилюция особенно если высокий гематокрит
- антикоагулянты в большей степени как профилактика
- "сосудистая терапия" вазоактивная терапия, которая расширяет сосуды мозга
- хирургические методы рециркуляции: наложение экстраинтракраниального микроанастомоза, тромбэктомия, реконструктивные операции на артериях.
Профилактика:
- Прием Варфарина под контролем МНО
- метаболическая защита мозга (нейрокс, мексидол)
- прием аспирина
67.Принципы терапии острых нарушений мозгового кровообращения (базисная и дифференцированная терапия). Организация помощи больным инсультом.
Организация помощи больным инсультом: в течение 3-х часов должны доставить больного в сосудистый центр и поместить в ПИТ и начать терапию.
1. Базисная терапия - проводится вне зависимости от типа инсульта
* Нормализация нарушений дыхания
* Поддержание оптимального уровня гемодинамики
- Нельзя снижать АД!!
- Нарушения ритма
* Купирование припадка
* Лечение отека мозга
- осмотические диуретики (если нет противопоказаний),
- перорально глицерин (притягивает жидкость),
- ИВЛ в режиме гипервентиляции (кратковременно, при транспортировке, подготовке к определенным манипуляциям, на 1-2 часа),
- кортикостероиды (не работает при нарушениях мозгового кровообращения), краниотомия
* Водно-электролитный баланс. Питание.
* Предупреждение осложнений (по возможности ранняя активизация больного!) кроме САК.
- пневмония
- ТЭЛА
- пролежни
- контрактуры
* Метаболическая защита мозга - ноотропы. Ни одного препарата не существует для защиты мозга - нет клинических доказаний
После инсульта важнее всего поставить пациента на ноги, развивать движения, не давать лежать!!!
2. Дифференцированная терапия - в зависимости от типа инсульта
Инфаркт мозг:
- тромболизис - нельзя без КТ
- антиагреганты
- гемодилюция особенно если высокий гематокрит
- антикоагулянты в большей степени как профилактика
- "сосудистая терапия" вазоактивная терапия которая расширяет сосуды мозга
Геморрагический инсульт:
- гемостатики
- постельный режим (решаем строго индивидуально для каждого пациента)
- обезболивание, лечение отека мозга
- оперативное лечение
САК:
- длительный постельный режим (из-за рецидивирования аневризм)
- оперативное: клипирование, эндоваскулярно (окклюзия балоном, микроспиралью)
- лечение вазоспазма (нимодипин)
68.Дифференциальный диагноз между ишемическим и геморрагическим инсультами.
| В покое, утром Пожилые люди Преобладает очаговая симптоматика Бледность кожных покровов | После нагрузки (стресс) Более молодые люди Красный цвет кожи Общемозговые симптомы основные Головная боль быстрая, впервые появилась, необычная Места: внутренняя капсула, мост, мозжечок, таламус. Мозжечок: - боль в затылке – атаксия - системное головокружение - тошнота, рвота - нистагм Угроза по потере сознания – поэтому в первую очередь провести координаторные пробы, собрать анамнез, проверить чувствительность, афазия. Таламус: - гемианопсия - гемианестезия - присоединение таламической невропатической боли (антидепрессанты, антиконвульсанты) Мост: - мостовой парез взора (невозможность взгляда в одну сторону) - гемипарез контрлатеральный Очаг не укладывается в бассейн одного сосуда | ||
|
| |||
69.Дифференциальный диагноз между геморрагическим инсультом и коматозными состояниями при сахарном диабете (гипергликемическая, гипогликемическая комы).
| После нагрузки (стресс) Более молодые люди Красный цвет кожи Общемозговые симптомы основные Головная боль быстрая, впервые появилась, необычная Места: внутренняя капсула, мост, мозжечок, таламус. Мозжечок: - боль в затылке - атаксия - системное головокружение - тошнота, рвота - нистагм Угроза по потере сознания – поэтому в первую очередь провести координаторные пробы, собрать анамнез, проверить чувствительность, афазия. Таламус: - гемианопсия - гемианестезия - присоединение таламической невропатической боли (антидепрессанты, антиконвульсанты) Мост: - мостовой парез взора (невозможность взгляда в одну сторону) - гемипарез контрлатеральный Очаг не укладывается в бассейн одного сосуда | Гипогликемическая: Кожа влажная Низкое АД Сахар крови 1-2 г/л Нет очаговости Гипергликемическая: Кожа сухая Низкое АД Сахар крови выше 30 г/л Нет очаговости |
70.Дифференциальный диагноз между геморрагическим инсультом и коматозными состояниями при экзогенных интоксикациях (алкогольное и наркотическое отравление).
| После нагрузки (стресс) Более молодые люди Красный цвет кожи Общемозговые симптомы основные Головная боль быстрая, впервые появилась, необычная Места: внутренняя капсула, мост, мозжечок, таламус. Мозжечок: - боль в затылке – атаксия - системное головокружение - тошнота, рвота - нистагм Угроза по потере сознания – поэтому в первую очередь провести координаторные пробы, собрать анамнез, проверить чувствительность, афазия. Таламус: - гемианопсия – гемианестезия - присоединение таламической невропатической боли (антидепрессанты, антиконвульсанты) Мост: - мостовой парез взора (невозможность взгляда в одну сторону) - гемипарез контрлатеральный Очаг не укладывается в бассейн одного сосуда | В анамнезе – от чего-то развилась почечная недостаточность Кожа бледная (мало эритропоэтина), постозная, одутловатая, расчесы на коже Очаговости нет Анурия Мочевина > 20 Креатинин > 400 |
71.Дисциркуляторная энцефалопатия. Этиология, клиника, диагностика, лечение, первичная и вторичная профилактика.
Когнитивные нарушения - нарушения высших мозговых функций, связанные с расстройством процессов получения, переработки и анализов информации и организации поведения в соответствии с ними.
Высшие мозговые функции: речь, память, мышление, праксис, гнозис, внимание.
Старея человек скорее утомляется, теряется память на эмоционально незначимые события, уменьшается объём кратковременной памяти, трудности переключения внимания. Сохраняется профессионализм в своей области, критика, чувство юмора, интерес к жизни. Старение должно и может быть успешным.
Реализация когнитивных функций определяется состоянием нейроваскулярной единицы, основные ее части: сосуд и нейрон.
Нейроваскулярная единица - поле битвы. Головной мозг кровоснабжается позвоночными и сонными артериями.
В данной теме интересует бассейн средней мозговой артерии, она отдает пенетрирующие артерии под углом 90 градусом. Эти артерии не имеют анастамозов, заканчиваются они слепо. Что делает их чрезвычайно уязвимыми.
Физиология мозгового кровообращения: для обмена используется только аэробный гликолиз, мозг не накапливает энергию в виде гликогена, крайне высокая потребность в энергии, особенно серое вещество (100 г), для функционирования 20 мл крови, для поддержания 5-8 мл на структуру.
Дисциркуляторная энцефалопатия - хроническая прогрессирующая форма цереброваскулярной патологии, связанная с многоочаговым или диффузным поражением мозга, которое проявляется комплексом неврологических и нейропсихологических нарушений.
Этиология:
- церебральная микроангиопатия (АГ, СД, атеросклероз);
- реже: наследственные ангиопатии, васкулиты, артериальная гипотензия, повышение вязкости крови, нарушение венозного оттока, СН.
Морфология:
- диффузное поражение белого вещества - лейкоареоз,
- множественные лакунарные инфаркты до 16 мм,
- микрокровоизлияния,
- церебральная атрофия.
Жалобы: неспецифические, головокружение (неправильное состояния, неуверенность движения, неопределенная жалоба; именно эта жалоба коррелирует с когнитивными расстройствами), снижение памяти (сохранна критика, прям жалуются), общая слабость.
Клиника:
Начинается исподволь, выраженность симптома в течение болезни очень разные.
1. Нейропсихологические расстройства:
- изменение личности, упрощается, неинтересуется вещами, суждения и юмор становятся примитивными, нарастает соматическая отягощённость, эгоцентризм и враждебность появляется в конце заболевания, изменения менее заметны у начитанных людей, за счет интеллектуального резерва, незаметно для семьи. Темп снижения одинаковый, но на высокообразованных в финале замечает и удивляет больше.
- аффективные и поведенческие нарушения, появление тревожности, перемены настроения, депрессия, апатия. Чувство ненужности, ответ "не знаю" на все вопросы, склонны соматизировать свои жалобы, суицидальное поведение, а не мышление. Надо медикаментозно корректировать.
- умеренные когнитивные расстройства: главное - жалобы на расстройство памяти со стороны пациента и родственников (!), «маски»: жалобы на головокружение, головную боль.Снижение функциональных возможностей за год, перекладывание обязанности на одного из членов семьи, склонность уменьшать свои обязанностей под предлогом, снижение может быть выявлено тестированием, отсутствие влияния когнитивного влияния на повседневную активность, отсутствие деменции.
Как относится к умеренным когнитивным нарушениям:
* Наблюдать за пациентом, диагноз говорит, что через 6 месяцев станет стабильным или через год наступит деменция; 5-15% переходит в деменцию.
* Коррекция состояния сердечно-сосудистой системы;
Прогноз становится неблагоприятным при:
- отягощенной наследственности,
- наличие сосудистых факторов,
- низкий уровень интеллектуальной и физической активности,
- когнитивный профиль «альцгеймеровского» типа: нарушение узнавания, низкая семантическая активность, низкий эффект подсказки, плохое отсроченное воспроизведение,
- атрофия гиппокампа, выраженный лейкоареоз по МРТ.
2. Двигательные расстройства:
- головокружение несистемного характера
- лобная дисбазия: походка с широко расставленными ногами. При поражении белого вещества за лобной долей они разрушаются, она сочетается с постуральной неустойчивостью, дополнительное движение при повороте, кратковременное головокружение, "обносит".
- высокие рефлексы (если нет СД), но параличей нет
-часто выявляют у пациентов псевдобульбарные синдромы, но избирательно, нет носового оттенка речи, не могут глотать именно твердую пищу и тд
3. Вегетативные нарушения:
- периферическая вегетативная недостаточность – ортостатическая гипотензия, особенно у больных СД 2 типа
-нейрогенные расстройства мочеиспускания
Диагностика:
- исследование неврологичского статуса
- выявление сосудистых факторов риска ОБЯЗАТЕЛЬНЫ (т.е. указывается генез!) – АГ, гиперлипидемия, СД. В диагнозе: «атеросклеротического, гипертонического генеза»
- КТ, МРТ головного мозга
- исключение потенциально обратимых причин когнитивных нарушений: дефицит В12 и фолиевой к-ты, ВИЧ, алкогольная деменция, болезнь Вильсона-Коновалова, нейросифилис
-нейропсихологическое тестирование.
* Монреальская шкала оценки когнитивных ф-ий: отвечает на вопрос: есть или нет когнитивные нарушения, меньше 24 баллов – есть.
* Краткая шкала оценки когнитивного состояния (MiniMentalStateExamenation) – отвечает на вопрос: есть или нет деменция – меньше 24 баллов – есть.
Лечение дисциркуляторной энцефалопатии:
Предупреждение дальнейшего поражения сосудов. Для сохранения головного мозга нужно лечить АГ и СД, атеросклероз
Лечение соматической патологии (сердечный и дыхательной недостаточности, гипотиреоза)
Лечение тревоги и депрессии
Лечение УКР: гингко-билоба, препараты пльфа-липоевой к-ты, антиоксиданты, агонисты дофаминовых рецепторов, но доказательной базы нет.
Профилактика:
1. Первичная профилактика:
а) необходимость учета первичных факторов риска для развития сосудистых заболеваний;
б) адекватное лечение у невролога больных с начальными проявлениями недостаточности мозгового кровообращения с учетом производящего фактора. 2. Вторичная профилактика:
а) раннее выявление и целенаправленное лечение больных с дисциркуляторной энцефалопатией (ДЭП) неврологом, особенно в 1 стадии заболевания;
б) исключение факторов, способствующих прогрессированию заболевания;
в) соблюдение достаточных сроков временной нетрудоспособности у невролога после приходящего нарушения кровообращения и инсульта;
г) диспансеризация (ежеквартальные осмотры), объем проведения определяет ваш врач невролог;
д) проведение комплекса реабилитационных мероприятий у больных, перенесших инсульт.
72.Болезнь Альцгеймера, эпидемиология, факторы риска, патогенез, клиника, диагностика, лечение
Б. Альцгеймера - дегенеративное заболевание головного мозга, сопровождающееся образованием в мозге нейрофибрилярных клубочков и амилоидных бляшек и клинически проявляющееся прогрессирующей деменцией. Темп развития от гиппокампа через теменную и височную долю к лобной доле. Таупатия.
Болезнь Альцгеймера встречается у лиц старше 65 лет в 4-8 % случаев, у 25-40% лиц старше 85 лет, после 90 лет риск снижается значительно. Вероятное количество больных в России 1,2-1,9 млн человек. Смертность от деменции растет значительно, люди доживают до своего Альцгеймера.
Патогенез болезни Альцгеймера:
1. Накопления амилоида в сосудах и веществе головного мозга за 20-30 лет до появления первых симптомов.
2. Появление нейрофибрилярных клубочков - дегенерация Тау-протеина приводит к гибели клеток, и, как следствие, развивается атрофия мозга.
3. Снижается количество синапсов височно-теменной области, происходит разрыв связей между нейронами.
Тау-белок
⁃ Каждый нейрон содержится цитоскелет из микротрубочек
⁃ Микротрубочки стабилизированы особым тау-белком
⁃ При болезни Альцгеймера тау-белок подвергается избыточному фосфорилированию и распадается В результате избыточного фосфорилирования:
⁃нити белка начинают слипаться в нейрофибриллярные клубки
⁃разрушается транспортная система нейрона
Отложения тау-протеина в височные доли более важны, чем отложения амилоида. Их выраженность коррелирует с клиникой. Процесс начинается за 30 лет до дебюта заболевания.
Бета-амилоид
⁃ Трансмембранный белок АРР1 играет важную роль в росте нейронов, его выживании и восстановлении после повреждений
⁃ При БА по неизвестным пока причинам АРР подвергается протеолизу
– разделяется на пептиды под действием ферментов
⁃ Бета-амилоидные нити слипаются в межклеточном пространстве в плотные образования – сенильные бляшки
Отложения бета-амилоида:
⁃нарушает гомеостаз тонов кальция в клетке и провоцируют апоптоз
⁃ингибирует работу некоторых ферментов и влияет на использование глюкозы
Факторы риска:
1. Возраст
2. Положительный семейный анамнез 5-15%, аутосомно-доминантное наследдование.
Имеет значение, когда это 2 и больше родственников, и они манифестировали младше 65 лет.
Другие факторы риска: женский пол, повторные ЧМТ, депрессия (более четырёх эпизодов в среднем возрасте), заболевания щитовидной железы, эстрогенная недостаточность у женщин (удаление яичников), курение.
Сосудистые факторы – не так однозначно влияют: систолическое давление выше 160, холестерин выше 6,5 ммоль/л.
Защитные факторы:
- образование более 15 лет
- высокий уровень физической активности
- умеренное употребление алкоголя. 1drink у женщины, 2 drinkу мужчин (1 drink = 125 мл вина, 25 мл водки, 250 мл пива).
Клиника:
Особенности:
- пациент активно не рассказывает о своих проблемах
- на приеме с родственниками, они и предъявляют активные жалобы.
Когнитивные нарушения:
Ухудшение памяти – не формируется след памяти вследствие дисфункции гиппокампа. Повседневная кратковременная память страдает первой. Память на отдалённые события остается сохранной или даже оживление воспоминаний – синдром "разматывания клубка", затем безвозвратно утрачивается.
Акустико-мнестическая афазия - речь сохранна, но появляются трудности понимания смысла длинного предложения, не может подобрать слово или прорывается не точное слово, может говорить книжно, высокопарно.
Зрительно-пространственные нарушения - трудности ориентации, не находит палату, свой дом.
Относительная сохранность поведенческих стереотипов – образ "благородный старушки", на поздних стадиях – бродяжничество, бред ущерба и преследования, агрессия.
Относительная сохранность функции движения – параличей нет.
Апраксия – начало с теменной доли (конструктивная апраксия) - перестает шить, вязать, утрачивается хобби, далее поражается лобная доля (идеаторная апраксия) - готовить несъедобной еду.
Эмоциональные нарушения – тревога и депрессия, если есть тревожные нарушения пациент задаёт многочисленные вопросы.
Аффективные и поведенческие расстройства:
1. Для ранней стадии характерно изменение личности (75%)
- чаще всего апатия
- тревога (выражается в задавание большого количества вопросов)
- возбуждение (90%)
- депрессия (30%)
- ригидность, сужение круга интересов, эгоцентризм, подозрительность, расторможенность.
2. На поздних стадиях:
- бред ущерба и преследования – чаще всего
- апатия
- бродяжничество
- бесцельная двигательная активность, инверсия сна, сексуальная несдержанность,обжорство, речевая физическая агрессия.
Родственники на поведенческие нарушения жалуются больше чем на когнитивные.
Нет корреляции между нарушениями памяти и поведение, это параллельные синдромы.
Функциональные нарушения (способность самообслуживания):
1. Легкая деменция – деградация профессиональных навыков, снижение социальной активности – снижение времени повседневного общения с родными, друзьями, ослабление интереса к внешнему миру – отказ от увлечений, привычных форм проведения досуга. Сохранны навыки самообслуживания, продолжают нормально ориентироваться в пределах собственного дома.
2. Умеренная деменция – человек не может долго оставаться один, так как теряет навыки пользования техникой телефон, плита, пульт телевизор, не может закрыть дверь на замок, сохранять навыки личной гигиены и самообслуживания.
3. Тяжелая деменция – полная дезадаптации и зависимость (одевание, прием пищи, гигиена), не узнает детей.
Диагностика:
1. Диагноз клинический, специфичность критериев – 86 %.
2. Ранняя диагностика – выявление биомаркеров: в ликворе снижение более чем на 50 % уровня бета-амилоидного белка и повышение в 2-3 раза уровня тау-протеина. Чувствительность 95 % специфичность 83 %.
3. Специфично – уменьшение объема гиппокампа по МРТ.
- использование АРОЕ4 не рекомендовано для ранней диагностики в виду низкой чувствительности и специфичности.
- дополнительные методы (КТ или МРТ) Используются для дифференциального диагноза: для исключения опухоли, нормотензивной гидроцефалии, субдуральной гематомы.
Нейропсихологическое тестирование:
1. Краткая шкала оценки когнитивного статуса (MMSE) 24 балла и ниже.
2. Амнестический профиль при проведении других тестов:
- дефект запоминания, нарушение узнавания, ложные узнавания, способность к запоминанию нельзя улучшить семантическим кодированием или тренировкой
- плохой результат в тесте рисования часов
- затруднено называние слов из закрытых семантических категорий, фонетическая активность сохранна (за минуту слов на определенную букву называет больше, чем растений)
Лечение:
Цель терапии – поддержать бытовую независимость, то есть отсрочить беспомощность.
Общие принципы:
- лечить сразу после установления диагноза
- сформировать реальные ожидания
- оценивать в динамике с помощью MMSE
1. Базисная терапия:
- ингибиторы холинэстеразы (галантамин, донепезил, ривастигмиин)
- блокатор глутаматных рецепторов – мемантин
2. Лечение возбуждения и психоза.
3. Лечение депрессии: нельзя использовать трициклические (амитриптилин) и четырехциклические антидепрессанты.
4. Лечение тревоги.
Возможности первичной профилактики:
- коррекция сосудистых факторов полезна только как профилактика, при наличии клиники эффкта нет.
- женские половые гормоны в постменопаузе достоверно повышают риск развития деменции.
- возможно имеется связь депрессии и деменции (при наличии 4 эпизодов депрессии в молодом и среднем возрасте риск деменции возрастает в 2 раза, 5 и более – более чем в 3 раза).
- ноотропы (пирацетам) не эффективны.
- митохондриотропные препараты (демибон и коэнзим Q10) – не эффективны.
- нейропротекторы других групп – эффект не доказан.
73.НейроСПИД. Клинические формы поражения нервной системы.
Неврологические осложнения развиваются у 50-90% больных СПИДом.
В 10% случаев они бывают первыми клиническими проявлениями заболевания.
Может иметь относительно благоприятное течение и заканчивается выздоровлением (временная компенсация).
ВИЧ тропен к нервной системе, легко проникает через ГЭБ.
Факторы риска поражения нервной системы при СПИДе:
- Низкий уровень CD4+.
- Количество вирусов в ликворе превышает в крови.
- Определенные генотипы.
- Сочетание с гепатитом.
Клиническая картина:
1. Первичное поражение - ВИЧ вызывает собственный энцефалит, вирусный энцефалит.
- острый асептический менингит.
- ВИЧ- энцефалопатия (СПИД- деменция), ВИЧ ассоциированное нейродегенеративное расстройство. Первичное поражение.
Особенности энцефалита: характерно подострое течение, нарушение высших корковых функций (снижается работоспособность, повышенная утомляемость, в дальнейшем потеря интереса, речевые расстройства, лобные нарушения, снижается критика к себе, становятся неопрятными, адинамичные) расстройства по типу деменция. Умеренные когнитивные нарушения вначале, а деменция это уже сильные когнитивные нарушения. СПИД- деменция может компенсироваться.
- ВИЧ-мииелопатия (вакуольная миелопатия). Редко встречается, спинальная симптоматика, слабость в ногах, тазовые нарушения. Спинальный дефицит прогрессирует. Вакуольная - внутри спинного мозга формируется киста.
- полиневропатия
- миопатия
2. Вторичные поражения нервной системы:
- Оппортунистические и другие инфекции:
*Церебральный токсикоплазмоз
*Криптококковый менингит
*Герпесвирусныенейроинфекции
*JC - вирус (прогрессирующая мультифокальная лейкоэнцефалопатия- ПМЛ) совершенно неизлечима. Препаратов против этого вируса не существует.
*Туберкулез
*Сифилис
Развивается клиника менингита, энцефалита, когнитивные нарушения. Сложности дифференциально диагностики:
- Опухоли ЦНС
*Первичнаялимфома головного мозга.
*Системнаялимфома с поражением ЦНС.
- Нарушения мозгового кровообращения.
74.Нейросифилис. Клинические формы поражения нервной системы.
Классификация сифилиса:
- Врожденный и приобретенный
- Ранний и поздний
Ранний сифилис - это кожные проявления, а поздний - с поражением других органов.
Классификация нейросифилиса:
1. Асимптомный нейросифилис.
2. Менинговаскулярный нейросифилис (ранний нейросифилис). Патегенетически: ктивное воспаление которое вызвано бледной трепонемой, в первую очередь оболочки головного мозга, реже воспаление оболочек спинного мозга. Очень часто вовлекается в воспалительный процесс сосуды головного мозга. Такие формы хорошо обратимы, если мы назначим этиотропную терапию.
Формы:
- сифилитический диффузный менингит.
- церебральный менинговаскулярный сифилис (инсульт+менингит).
- спинальный менинговаскулярный сифилис (менингомиелит, инсульт).
- гумма головного и спинного мозга .
3. Паренхиматозный нейросифилис (поздний нейросифилис).
Патогенетически: это исход воспалительного процесса. Сложен в патогенезе включаются аутоиммунные процессы. Видим атрофию и дегенерацию. Соответственно надеяться на существенное улучшение мы не можем, рассчитываем на стабилизацию
- сухотка спинного мозга
- прогрессивный паралич
- табопаралич
- атрофия зрительного нерва
Клиническая картина:
Асимптомныйнейросифлис: нет никаких симптомов неврологических, проявляется изменением ликвора (имеются воспалительные изменения или бледную трепонему)
Через 3 года - 20%, через 10 лет - 13% нахождение бледной терпонемы в ликворе. Высокая тропность бледной трепонемы к нервной системе, легко проникает через ГЭБ.
Для диагностики - исследование ликвора.
Необходимо использовать антибиотики которые проникают через ГЭБ.
Сифилитический менингит: часто в период рецидива (сыпь!), три синдрома менингита (лимфоцитарный плейоцитоз до сотен), поражение ЧМН (глухота, диплопия, зрительные нарушения).
Церебральный менинговаскулярный сифилис: через 5-12 лет после заражения, предвестники, клиника ишемического инсульта, но: могут быть припадки, возможно постепенное начало, проявление энцефалопатии, как правило положительная РВ.
Спинальный менинговаскулярный сифилис: спинальный инсульт (спинальная симптоматика).
Гумма головного и спинного мозга: клиника опухоли мозга. Надо оперировать.
Сухотка спинного мозга (tabes dorsales):
1. Период летучих болей: начинается дегенеративный процесс с задних спиномозговых корешков на поясничном отделе (боли в ногах - летучие, с одного места на другое переходят, интенсивные, в небольшой области (точка) через несколько дней боль утихает и переходит в другую область).
2. Сенситивные атаксии: дегенерация на задние канатик (столбы) спинного мозга (нарушается глубокая чувствительность, не может понять в каком положении находятся ноги). Доказательство: больной не может ходить в темноте, с закрытыми глазами не может стоять и ходить. Вынужден смотреть под ноги. Не может ходить без контроля зрения.
3. Паралич нижних конечностей: страдают пирамидные пути. Параличи центрального и периферического характера. Характерны тазовые нарушения. В дальнейшем парализация рук.
Прогрессивный паралич:
Прогрессивный паралич помешанных, в первую очередь развиваются грубые психические нарушения. Прогрессирует деменция. Попадает в психиатрию. Помешанный больной. Если у больного в психиатрической больнице развивается паралич - можно заподозрить нейросифилис.
Зрачки Арджи Робертсона:
- отсутствует реакция зрачков на свет.
- сохранена реакция зрачка на конвергенцию и аккомодацию.
- зрачки неправильной формы, неровными краями.
Диагностика:
1. Сложно собрать достоверный анамнез.
2. При менинговаскулярном нейросифилисе симптоматика неспецифическая и разнообразная.
3. Использование нетрепонемных (РВ) и трепонемных (РИФ, РИБТ) тестов.
Лечение:
1. Водный пенициллина на 2-4 млн ЕД в/в*6 р в сутки в течение 10-14 дней
2. Внутримышечно водный пенициллин 2, 4 млн ЕД в сутки плюс пробенецид 500 мг 4 раза в сутки перорально 10-14 дней
3. Цефтриаксон 2 г 1 раз парентерально 14 дней
75.Абсцессы головного мозга. Этиология, клиника, диагностика, лечение, профилактика.
Абсцессом головного мозга называют ограниченное скопление гноя в головном мозгу, окружённое пиогенной оболочкой. Абсцесс отличается от нагноения раневого канала тем, что при последнем нет пиогенной оболочки. По происхождению абсцессы:
• контактные;
• метастатические;
• травматические;
• криптогенные.
Контактные абсцессы головного мозга в мирное время составляют 2/3 всех абсцессов. Они чаще возникают при хроническом гнойном среднем отите.
Метастатические абсцессы чаще всего возникают при воспалительных процессах в бронхах (бронхоэктазы), в лёгких (при эмпиемах, абсцессах), фурункулах, карбункулах, септикопиемии. При этих гнойных заболеваниях, а также при воспалительных процессах лобных пазух и решётчатых костей абсцессы чаще возникают в лобных долях. Возможно распространение инфекции в полость черепа и в мозг через венозные сплетения позвоночника. В этих случаях абсцессы имеют наиболее агрессивное течение, поскольку при них подавлена способность к капсулообразованию. Метастатические абсцессы в основном бывают множественными и чаще имеют риногенную природу.
Травматические абсцессы образуются обычно при открытой черепно-мозговой травме, при огнестрельных ранениях. Абсцессы формируются в периоде «поздних осложнений» и в резидуальном периоде. Они возникают по ходу раневого канала или из нагноившейся гематомы.
Возбудителями абсцесса мозга чаще бывают золотистый стафилококк, гемолитический и другие стрептококки (пневмококк, вульгарный протей, кишечная палочка, менингококк). Редко абсцесс мозга вызывают анаэробная инфекция, туберкулезная палочка, различные виды грибков, дизентерийная амеба. Иногда посев гноя бывает стерильным.
Патоморфология
Патоморфологическая картина развития абсцесса мозга претерпевает следующие изменения по стадиям.
■ I стадия - начальная. При открытой черепно-мозговой травме или при проникновении инфекции в мозг возникает очаг менингоэнцефалита (контактный путь инфекции) или энцефалита (метастазирование). В начале энцефалит носит характер серозного или геморрагического воспаления, который под влиянием антибиотиков ликвидируется или переходит в очаг гнойного энцефалита. Обычно этот период длится около 3 нед.
■ II стадия - латентная. В этот период происходит гнойное расплавление участка поражённого мозга и образование грануляционного вала - пиогенной мембраны. Капсула абсцесса состоит из нескольких слоев. В центре - гной, он омывает внутреннюю стенку, состоящую из некротической ткани. Второй слой представлен аргерофильными волокнами, третий - коллагеновыми. В этом слое содержатся толстостенные сосуды. Четвёртый слой - зона энцефалитического расплавления. Благодаря последней зоне абсцесс может быть извлечён из мозга. Посредством сосудов капсулы абсцесс находится в постоянном взаимодействии с организмом. При благоприятном течении энцефалолитическая зона уменьшается в объёме. Капсула уплотняется и в исключительно редких случаях может наступить самоизлечение за счёт рубцевания и обызвествления абсцесса. Продолжительность латентного периода обычно составляет 2-3 нед. Течение абсцесса идет, как правило, по пути временного уплотнения капсулы с последующей вспышкой воспалительного процесса. Стенка капсулы вновь разрыхляется, часть её подвергается гнойному расплавлению с образованием дочерних абсцессов.
■ III стадия - манифестная (явная). Наступает после увеличения полости абсцесса. Основными проявлениями в этом периоде считают очаговые симптомы от воздействия абсцесса на прилежащие мозговые структуры и дислокационный синдром.
■ IV стадия - терминальная. В это время абсцесс распространяется на поверхность мозга и его оболочки. Происходит прорыв гноя в желудочки мозга или в субарахноидальное пространство,
результатом которого служат вентрикулит или менингоэнцефалит, в большинстве случаев приводящие к летальному исходу. Сроки, необходимые для созревания достаточно плотной капсулы, варьируют от 10-17 сут до нескольких месяцев. Большинство авторов считают, что после 3 нед плотная капсула уже сформирована.
Клиническая картина
Клиническая картина абсцесса головного мозга состоит из симптомов инфекции, внутричерепной гипертензии и очаговых симптомов. Начальная стадия при отогенных абсцессах чаще всего представлена гнойным менингитом или менингоэнцефалитом. При метастатических абсцессах для начальной стадии характерен кратковременный период общего недомогания, простуды, озноба, субфебрилитета, головных болей. При открытых ранениях черепа и головного мозга этот период соответствует самой травме (ранению). В латентный период все явления исчезают и в течение 2-3 нед больные испытывают мнимое благополучие, во время которого, как правило, не обращаются за врачебной помощью. В случаях открытых ранений гной из раны перестаёт выделяться и в ране происходит образование «пробки». Больной постепенно становится заторможенным, вяло вступает в контакт, большее время суток спит, утрачивает аппетит (анорексия). Иногда возникает бред, галлюцинации, дыхание может быть учащённым, пульс напряжённый, характерна брадикардия. Менингеальные симптомы отсутствуют. Температура тела нормальная или чаще субфебрильная. В крови изменения отсутствуют, возможно увеличение скорости оседания эритроцитов, небольшой лейкоцитоз со сдвигом влево; ликвор не изменён или слегка увеличено количество белка. Переход в манифестную стадию острый или постепенный, его сопровождают повышение внутричерепного давления и возникновение очаговых симптомов. К ним относят сильные головные боли, рвоту (примерно у половины больных), брадикардию (75%), расстройства психики - оглушённость, истощаемость, нарушение ориентировки, двигательное и речевое возбуждение, галлюцинации. При исследовании глазного дна выявляют
застойные диски зрительных нервов. Температура тела повышена (от субфебрильной до 39 °С) и остаётся постоянной или периодически колеблется. В крови - лейкоцитоз со сдвигом лейкоцитарной формулы влево, в ликворе - плеоцитоз от десятков до сотен и тысяч клеток в 1 мм3 с увеличением белка от 1 г/л до 2 г/л, повышено давление ликвора. Посев ликвора чаще стерилен.
Терминальная стадия - исход III стадии. Для клинической картины возникшего вентрикулита характерны внезапно наступающая нестерпимая головная боль, рвота, расширение зрачков, гиперемия лица, потливость, тахикардия, учащённое дыхание, двигательное возбуждение, сменяемое оглушением. Температура тела поднимается до 39-40 °С. Через 12-36 ч после прорыва абсцесса возникает сопорозное или коматозное состояние, а также клонико-тонические судороги.
Течение
Схематично выделяют три формы течения абсцессов головного мозга.
■ Типичная форма:
• клиническая картина проходит все четыре стадии (продолжительность - от нескольких недель до нескольких месяцев);
• капсула абсцесса плотная.
■ Острая форма:
• острое начало;
• дальнейшее течение по типу энцефалита;
• продолжительность в пределах 1 мес;
• исход неблагоприятный;
• капсула слабо выражена.
■ Хроническая форма:
• медленное нарастание симптомов;
• повышение внутричерепного давления без воспалительных проявлений;
• прогноз более благоприятный по сравнению с предыдущими формами.
Диагностика
Диагностика абсцесса мозга состоит из тщательного анализа анамнестических данных, анализа клинических проявлений, данных лабораторного исследования, дополнительных методов исследования: каротидной ангиографии (дислокация и деформация сосудов, бессосудистые зоны, контрастирование капсулы абсцесса), КТ и МРТ (выявляют абсцессы головного мозга; рис. 8-12), абсцессографии с воздухом или позитивным контрастом.
Дифференциальную диагностику необходимо проводить с энцефалитом и опухолью головного мозга.
Лечение
Лечебная тактика при абсцессах головного мозга предполагает назначение больших доз антибиотиков широкого спектра действия, желательно последнего поколения, хорошо проникающих через гематоэнцефалический барьер.
Наряду с этим необходимо вводить и другие антибиотики внутривенным и внутримышечным путями. Как правило, одномоментно применяют 2-4 вида антибиотиков. Весь период медикаментозного лечения контролируют динамику развития абсцесса с помощью КТ или МРТ. Выявление чёткой пиогенной капсулы - основание для проведения открытого транскраниального оперативного вмешательства. Проводят костнопластическую трепанацию, находят абсцесс мозга и тотально удаляют его в капсуле. В случаях прорыва гноя в желудочки удаляют абсцесс и устанавливают приливно-отливную систему с фурацилином или изотоническим раствором натрия хлорида и антибиотиком.
При отогенном абсцессе оперативное вмешательство лучше проводить совместно с отохирургом.
В запущенных случаях или старческом возрасте возможно стереотаксическое хирургическое лечение.
76.Рассеянный склероз. Этиология, патогенез, клиника, варианты течения, диагностика, лечение
Рассеянный склероз (множественный склероз, дессиминированный склероз) - дизиммунно-нейродегенеративное заболевание центральной нервной системы, поражающее в основном лиц молодого возраста.
Эпидемиология:
Не редкость, одна из форм органической патологии, которая присутствует в неврологическом стационаре. РС является самым распространенным, после ЧМТ органическим заболеваний нервной системы среди лиц молодого возраста.
Показатели распространенности имеют четкую тенденцию к увеличению. Появление новых случаев имеет тенденцию кверху.
Распространенность РС от 2 до 70 на 100 тыс. населения. В Челябинске 1,500 тыс. Имеется 2 кабинета специализированных в городе, 2 в области, распределяют бесплатное обследование, дорогостоящее лекарство.
В настоящее время в мире насчитывается около 3 млн. больных РС, в России около 150 тыс.
Женщины в 1,5-2 раза более подвержены заболеванию, чем мужчины. Начало заболевания 25 лет (плюс минус 5 лет). До 50 лет.
Этиология:
эндогенные факторы (генетические факторы, гормональные факторы)
экзогенные факторы (инсоляция, вирусы, другие).
Патогенез РС:
Воспаление:
1 этап: происходит на периферии за пределами НС, первое событие аутоимунной реакции (трагическое событие), покрыто завесой тайны, имеется лишь ряд гипотез, например, теория молекулярной мимикрии, формируется иммунитет Т-клеточного типа.
2 этап: проникновение аутореактивных Т-лимфоцитов через ГЭБ, важный момент: активация молекул молекул адгезии, активация ферментов матричных протеиназ, лимфоциты обретают способность проходить через ГЭБ.
3 этап: через цепь иммунологических реакций интратекально происходит взаимодействие СД-4 клетки с мишенью на нервном волокне (олигодендроцит), происходит повреждение оболочки нервных волокон, демиелинизация, альтерация. Наступает пролиферативная стадия, олигодендроциты способны воспроизводить себя, то есть реальная частичная регенерация. На месте деструкции формируется глиальный рубец. Повреждаются те зоны мозга, где больше клеток-мишеней, этим и определяется топический диагноз. Воспалительный процесс выражен в первые стадии болезни. Заболевание само по себе фатальное, прогрессирует до тех пор пока есть АГ.
Нейродегенерация: потери определенных клеточных элементов наступающие гораздо раньше, чем процессы старения. Это неуправляемый процесс. Нет методов борьбы достаточно эффективных.
Заместительная гидроцефалия, атрофия мозга на снимках КТ, МРТ. Черные дыры - участки потери аксонов.
Клиника:
Типы течения:
ремиттирующее, обострение - это появление новых или усугубление старых имеющихся очаговых симптомов длительностью более суток. У 80-90% случаев РС. На определенном этапе болезни происходит трансформация типа течения, переход во вторично-прогрессирующее течение.
вторично-прогрессирующее (без резких колебаний самочувствия)
вторично-прогрессирующее(с обострениями)
первично-прогрессирующее - до 10% случаев течения РС.
Симптомы дебюта РС:
двигательные нарушения (утомляемость, слабость в ногах)
расстройства в чувствительной сфере (онеменение, парестезии, боль)
шаткость походки
зрительные расстройства (ретробульбарный неврит)
вестибулоатаксический синдром (системные головокружения, нистагм, тошнота, рвота)
Двигательные нарушения:
парезы (чаще нижний парапарез, тетрапарез)
парезы больше выражены в проксимальных отделах конечностей
повышены сухожильные и периостальные рефлексы, особенно в ногах, иногда до клонусов
снижены поверхностные брюшные рефлексы
патологические рефлексы
типично повышение мышечного тонуса (спастичность)
болезненные флексорные спазмы
формирование контрактур
Зрительные нарушения:
Наиболее типичен ретробульбарный неврит; некоротковремены, более суток;
остро или подостро возникающая односторонняя неполная потеря зрения
часто с нарушением цветовосприятия, объемного зрения, ощущение вспышек перед глазами
расстройство зрачковых реакций
часто сопровождается болью в глазнице
Нарушение чувствительности:
нарушение поверхностной, глубокой чувствительности, различное распределение расстройств (чаще проводниковые нарушения или в половине тела)
различные болевые синдромы (невропатические боли, ноцицептивные боли)
симптом Лермитта (при наклоне головы вперед чувство прохождения тока через руки и ноги)
тазовые нарушения (нарушение мочеиспускания, дефекации)
Нарушение психических функций:
эмоциональные нарушения (депрессия, тревожные расстройства, эйфория - редкость 10-15%)
поведенческие нарушения
острые психотические расстройства
когнитивные расстройства
В клинической диагностике РС могут помочь:
Выявление преходящего характера очаговых симптомов с их присутствием на протяжении дней-недель.
Несоответствие жалоб и объективной клинической картины (феномен диссоциации)
Своеобразная реакция больных на тепло (феномен Утхофа), становится хуже от воздействие тепла, нарастание симптомов при воздействия тепла.
Диагностика:
МРТ! Не КТ. Должен быть современный аппарат, не менее 1,500 тес. С контрастом. Накопление их в местах нарушения целостности ГЭБ. Режим Т1, Т2. В режиме Т2: Ищем очаги демиелинизации. Овоидные очаги, множественные, расположены преимущественно паравентрикулярно, ориентированы часто как вены, поперечно, часто располагаются субкортикально, зрительные нервы. В Т1: накопление контраста вокруг очага. В спинном мозге также можно обнаружить данные очаги.
Олигоклональные АТ в ликворе.
Зрительные вызванные потенциалы.
Критерии диагностики рассеянного склероза:
диссеминация в месте, должно быть как минимум два очага, множественность;
диссеминация во времени, очаги возникают не одновременно.
Клинически изолированный синдром:
* Первый клинический эпизод, заставляющий предполагать развитие РС.
* Симптомы развивается остро и подостро.
* Симптомы типичны для РС.
* Изменения на МРТ (их может не быть)
* Спонтанная или индуцированная стероидами полная или частичная ремиссия.
* Другие возможные заболевания исключены.
Дифференциальный диагноз дисциркуляторная энцефалопатия с РС.
Дифференциальный диагноз острый рассеянный энцефаломиелит с РС.
Дифференциальный диагноз прогрессирующая мультифокальная энцефалопатия при ВИЧ с РС.
Дифференциальный диагноз наследственная лейкодистрофия с РС.
Лечение:
* Ремиттирующее течение: лечение обострений, профилактика обострений и замедление (вероятно) перехода в стадию вторичного прогрессирования. Симптоматическое лечение депрессии, спастичности, болевых симптомов и др.
2. Вторично-прогрессирующее: замедление течения и симптоматическая терапия.
3. Первично прогрессирующее течение: симптоматическая терапия.
Лечение обострения РС:
Пульс-терапия метилпреднизолоном 1-2 г в сутки в/в капельно 3-7 дней с полной отменой, либо переводом на пероральное лечение, начиная с 1-2 мг/кг, с быстрым снижением дозы, но всегда с быстрой полной отменой в течении 2 недель. Длительного лечения не получают.
Риск: ЖКТ кровотечения, перед назначением ФГДС.
Плазмафарез в объемах, составляющих не менее 140-160 мл плазмы на 1 кг массы тела за курс лечения. Проводится 3-7 сеансов.
Препараты, изменяющие течение РС:
Первая линия:
- Интерфероны бета: 1б (бетаферон, экставиа, ронбетал), 1а (авонекс, ребиф);
- Глатирамера ацетат (копаксон)
Вторая линия:
- Натализумаб (тизабри)
- Финголимоб (гилениа)
- Терифлунамид (абаджио)
- Диметилфурамат (текфидера)
- Митоксантрон (новатрон, онкотрон)
- Алемтузумаб (лемтрада)
Интерфероны бета: показаны больным с ремиттирующим течением РС и вторично-прогрессирующим с обострением; при EDSS не более 6, 5 б (больной ходит); вводятся парентерально, используются длительно, побочные эффекты: гриппоподобный синдром, депрессия, нарушение функции щитовидной железы, возможно образование нейтрализующих АТ и снижение эффективности.
Глатирамера ацетат (копаксон): проявляет эффективность на ранних стадиях болезни, показан при ремиттирующем РС при EDSS до 5 б, используются длительно, побочные эффекты: гриппоподобный синдром, липодистрофии в местах инъекций, возможно образование нейтрализующих АТ и снижение эффективности.
Натализумаб:показан для лечения «агрессивного» ремиттирующего РС, при недостаточной эффективности копаксона и интерферонов бета. Используются в виде в/в капельных инфузий 1 раз в месяц. Возможное осложнение – прогрессирующая мультифокальная энцефалопатия.
Препараты, изменяющие течение РС:
Первая линия:
- Интерфероны бета: 1б (бетаферон, экставиа, ронбетал), 1а (авонекс, ребиф);
- Глатирамера ацетат (копаксон)
Вторая линия:
- Натализумаб (тизабри)
- Митоксантрон (новатрон, онкотрон)
- Терифлунамид (абаджио)
- Диметилфурамат (текфидера)
- Алемтузумаб (лемтрада)
Симптоматическая терапия:
Болевые синдромы:
НПВС, спазмолитики (мидокалм, сирдалуд, баклофен), местные процедуры, ЛФК, ортопедическая коррекция.
Антиконвульсанты, антидепрессанты.
Спастичность:
Спазмолитики с титрованием доз.
Препараты ботулотоксина.
Тремор:
Клоназепам, пропранолол, гексамидин, топирамат, леветирацетам.
Тазовые расстройства:
При императивных позывах на мочеиспускание – оксибутинин (дриптан), толтеродин (дриптан).
При детрузорно-сфинктерной диссенергии - тамсулозин (омник).
Эмоциональные нарушения:
Антидепрессанты, психотерапия.
Утомляемость:
Оптимизация нагрузок.
Амантадин (мидантан, ПК-мерц). Ладастен.
Антидепрессанты.
Прогноз:
Клиническое течение рассеянного склероза разнообразно.
Доброкачественный вариант течения встречается у 15-20% больных (через 25 лет болезни инвалидизация не превышает 3б).
В целом больные рассеянным склерозом живут на 10 лет меньше, чем их сверстники.
Смерть от РС наступает у 54% больных (бляшки в стволе, приводящие к расстройствам дыхания и глотания) и от инфекционных осложнений.
Прогностические признаки доброкачественного течения РС:
* Женский пол
* Начало болезни в молодом возрасте
* Дебют с сенсорных нарушений или ретробульбарного неврита
* Длительный период до 2-ого обострения
* Хорошее восстановление после обострений и редкие обострения в первые 2 года болезни
* Небольшая инвалидизация через 5 лет болезни
77.Методы генетических исследований. Медико-генетическое консультирование. Сходство и различие наследственного заболевания и наследственного предрасположения.
Гибридологический метод (метод скрещивания) является основным на протяжении многих лет. Разработан Г. Менделем. Заключается в скрещивании (гибридизации) организмов, отличающихся друг от друга одним или несколькими наследственными признаками.
С помощью скрещивания можно установить: 1) доминантен или рецессивен исследуемый признак (и соответствующий ему ген); 2) генотип организма; 3) взаимодействие генов и характер этого взаимодействия; 4) сцепление генов с полом и т. д.
Метод имеет один недостаток – его нельзя использовать в исследовании людей, так как скрещивать homo sapiens в эксперименте не представляется возможным.
Генеалогический методзаключается в анализе родословных, и позволяет определить тип наследования признака (доминантный, рецессивный, аутосомный илисцепленный с полом), а также его моногенность или полигенность. На основе полученных сведений прогнозируют вероятность проявления изучаемого признака в потомстве, что имеет большое значение для предупреждения наследственных заболеваний; для изучения мутационного процесса, особенно в случаях, когда необходимо отличить вновь возникшие мутации от тех, которые носят семейный характер, т. е. возникли в предыдущих поколениях. Как правило, генеалогический метод составляет основу для заключений при медико-генетическом консультировании (если речь не идет о хромосомных болезнях).
Так устанавливают наследование индивидуальных особенностей человека: черт лица, роста, группы крови, умственного и психического склада, а также некоторых заболеваний. Например, при изучении родословной королевской династии Габсбургов в нескольких поколениях прослеживаются выпяченная нижняя губа и нос с горбинкой.
Цитогенетический метод заключается в изучении количества, формы и размеров хромосом у животных и растений. Он очень ценен для изучения как нормального кариотипа (морфологических особенностей хромосомного набора), так и для диагностики наследственных заболеваний и мутаций.
Например, когда во время мейоза (деления половых клеток) гомологичные хромосомы не расходятся, то в зиготе оказываются три гомологичные (отвечающие за одни и те же признаки) хромосомы вместо двух. Если данная хромосомная аберрация (трисомия), отмечается в 21-й паре хромосом, возникает болезнь Дауна: монголоидное лицо, неправильная форма ушей, малый рост, короткие руки, умственное недоразвитие.
Биохимический метод позволяет выявить нарушения внутреннего химизма организма, которые могут указывать на носительство аномального гена. Заболевания, в основе которых лежит
нарушение обмена веществ, составляют значительную часть генной наследственной патологии. К ним относятся сахарный диабет, фенилкетонурия, галактоземия (нарушение усвоения молочного сахара) и другие. Этот метод позволяет установить болезнь на ранней стадии и лечить ее. Скрининг на биохимические маркеры генетических болезней является сейчас обязательным для новорождённых.
Дерматоглифический метод. Предме тизучения – рисунки на ладонях, подошвах и пальцах. При хромосомных заболеваниях рисунки изменяются, например, обезьянья складка на ладони при болезни Дауна.
Близнецовый метод – позволяет определить влияние среды на однояйцевых близнецов, которые генетически идентичны. Это позволяет с большой достоверностью оценить роль внешних условий в реализации действия генов.
Популяционный метод. Состоит в определении частоты гена в популяции согласно закону Харди-Вайнберга. На основе данного метода оценивают распределение особей разных генотипов, анализируют динамику генетической структуры популяций под действием различных факторов. Например, ген дальтонизма: проявляется больше у мужчин – до 7-8% (у женщин – 0,5%, хотя носителями гена являются 13%).
Метод генной инженерии – с его помощью ученые изменяют генотипы организмов: удаляют и перестраивают определенные гены, вводят другие, соединяют в генотипе одной особи гены различных видов и т.д.
Метод моделирования – изучает болезни человека на животных. В основе этого метода лежит закон Вавилова.
Медико-генетическое консультирование - специализированная медицинская помощь - наиболее распространенная форма профилактики наследственных болезней. Генетическое консультирование - состоит из информирования человека о риске развития наследственного заболевания, передачи его потомкам, а также о диагностических и терапевтических действия.
Опыт работы медико-генетических консультаций показывает, что большое число обращений связано с вопросом прогноза потомства, с оценкой генетического риска. Генетический риск, не превышающий 5%, расценивается как низкий, до 20% - как повышенный и более 20% - как высокий.
Консультирование по поводу прогноза потомства можно разделить на две большие группы: проспективное и ретроспективное.
Проспективное консультирование - это наиболее эффективный вид профилактики наследственных болезней, когда риск рождения больного ребенка определяется еще до наступления беременности или на ранних ее этапах. В этом случае супруги, направленные на консультацию, не имеют больного ребенка, но существует определенный риск рождения такого ребенка, основанный на данных генеалогического исследования, анамнеза или течении данной беременности.
Ретроспективное консультирование - это консультирование относительно здоровья будущих детей после рождения в семье больного ребенка.
Задача медико-генетического консультирования:
1. Установления точного диагноза врожденного или наследственного заболевания;
2. Определение типа наследования заболевания в данной семье;
3. Расчет величины риска повторения заболевания в семье;
4. Объяснение содержания медико-генетического прогноза тем людям, которые обратились за консультацией;
5. Диспансерное наблюдение и выявление группы повышенного риска среди родственников индивида с наследственной болезнью;
6. Пропаганда медико-генетических знаний среди врачей и населения;
Показания для медико-генетического консультирования:
1. Рождения ребенка с врожденными пороками развития;
2. Установленная или подозреваемая наследственная болезнь в семье;
3. Задержка физического развития или умственная отсталость у ребенка;
4. Повторные спонтанные аборты, выкидыши, мертворождения;
5. Близкородственные браки;
6. Возраст матери старше 35 лет;
7. Неблагоприятные воздействия факторов внешней среды в ранние сроки беременности (инфекционные заболевания, особенно вирусной этиологии, массивная лекарственная терапия, рентген-диагностические процедуры, работа на вредных для здоровья предприятиях;
8. Неблагоприятный ход беременности;
Этапы медико-генетического консультирования.
Консультирование должно состоять из нескольких этапов для того, чтобы врач-генетик мог дать обоснованную рекомендацию и подготовить людей к правильному восприятию советов. При этом перед врачом возникают не только генетические, но и морально-этические вопросы. Медико-генетическая консультация состоит из четырех этапов: диагноз, прогноз, вывод, совет. При этом необходимо откровенное и доброжелательное общение врача-генетика с семьей больного.
Первый этап консультирования начинается с уточнения диагноза болезни. Это требует близкого контакта между генетиком и врачом-специалистом в области той патологии, что является предметом консультирования (акушер, педиатр, невропатолог и др.) Начальным моментом диагностики является клинический диагноз. В медико-генетических консультациях диагноз уточняют с помощью генетического анализа (что и отличает врача-генетика от других специалистов), широко используют генеалогический и цитогенетический методы, а также специфические методы биохимической генетики, которые специально разработаны для диагностики наследственных болезней и не часто применяются в клинической практике.
На втором этапе консультирование задача врача-генетика заключается в определении риска рождения больного ребенка. Начальным моментом является родословная обследуемой семьи. Генетический риск выражает вероятность появления определенной аномалии у обследуемого или его потомков. Он определяется двумя способами: либо путем теоретических расчетов, основанных на генетических закономерностях, либо с помощью эмпирических данных.
На третьем этапе консультирования врач-генетик должен сделать вывод о риске возникновения болезни у обследуемых детей и дать им соответствующие рекомендации. Составляя заключение, врач учитывает тяжесть семейной патологии, величину риска рождения больного ребенка и морально-этическую сторону вопроса.
Заключительный этап консультирования (совет врача-генетика) требует самого внимательного отношения. Как отмечают некоторые авторы, многие обследуемые не готовы к восприятию генетической информации. Все лица, обращающиеся в консультацию, хотят иметь ребенка и ждут от консультантов положительного ответа. Нередко их запросы нереальны, поскольку они не знают о возможностях консультанта-генетика и ожидают от него практической помощи.
78.Классификация наследственных заболеваний нервной системы.
1954 г. Классификация наследственных заболеваний нервной системы по С. Н. Давиденкову.
В основу данной классификации положен принцип высокой избирательности поражения определенных функционально-анатомических систем.
А. Абиотрофии (скрытая аномалия органа или системы организма).
1. Заболевания с преимущественным участием пирамидной системы (болезнь Штрюмпеля).
2. Наследственные формы атаксий (атаксия Фридрейха).
3. Амиотрофические и дисмиотрофические заболевания (миопатии Дюшена, Беккера, Ландузи-Дежерина).
4. Заболевания, связанные с атрофией зрительных нервов (амавротическая идиотия Тея-Сакса).
5. Заболевания, связанные с преимущественным поражением экстрапирамидной системы (хорея Гентингтона, болезнь Вильсона - Коновалова).
Б. Пароксизмально протекающие заболевания с большим участием вегетативной нервной системы (эпилепсия, мигрень, нарколепсия, миоплегия).
В. Семейные бластоматозы (нейрофиброматоз Реклинхаузена).
Г. Дисплазии (болезнь Марфана).
79.Семейная спастическая параплегия (болезнь Штрюмпеля). Типы наследования. Клиника, диагностика, лечение.
Тип наследования: аутосомно-доминантный (70% случаев), аутосомно-рецессивный (15%), Х-сцепленный (очень редко), то есть заболевание генетически гетерогенно. Формируется молекулярно-генетическая классификация – уже 30 локусов НСП (SPG - SpasticParaplegiaGene).
Эпидемиология:1-4: 100 000.
Возраст: начало заболевания чаще до 35 лет, но возможно практически в любом возрасте в силу генетической гетерогенности (1-70 лет)
Топический диагноз. Поражение пирамидных путей спинного мозга.
Течение болезни медленное, без обострений и ремиссий, доброкачественное.
Не влияет на продолжительность жизни – относительно доброкачественная дегенерация.
Клиника.
Жалобы: тяжесть, скованность в ногах, крампи, утомляемость, невозможность долгой ходьбы, неловкость и затруднение быстрой ходьбы и бега. У взрослых формируется спастическая походка. У детей – задержка моторного развития и поздняя ходьба (2,5-3 года).
Неврологический статус: симметричный центральный парез в ногах.
* Резкое повышение сухожильных рефлексов с расширением зон, клонусы стоп и надколенников
* Сгибательные и разгибательные патологические рефлексы
* Повышение мышечного тонуса по пирамидному типу
Особенности:
- тонус при ходьбе выше, чем в положении лежа
- значительное преобладание спастичности над парезом (долго сохраняется возможность ходьбы).
Инструментальная диагностика:
- для исключения других заболеваний: КТ, МРТ спинного мозга (чаще норма, очень редко признаки атрофии спинного мозга)
- для подтверждения диагноза ДНК диагностика.
Лечение:
Цель: снижение спастического мышечного тонуса.
- миорелаксанты: баклофен, тизанидин, реже мидокалм
- физиолечение: электрофорез с миорелаксантами, аппликации с парафином, озокирит, расслабляющий массаж, ЛФК
- введение препаратов ботулинического анатоксина (ботокс, диспорт).
- высокочастотная стимуляция спинного мозга
- имплантация в субарахноидальное пространство насоса с баклофеном (интратекальное введение).
80.Боковой амиотрофический склероз. Клиника, диагностика, лечение. Этические вопросы.
Распространенность: самая частая и самая тяжелая дегенерация ЦНС (3-6 случаев на 100 000)
Возраст начала – 50-65 лет, пик 58-63 года, мужчины болеют чаще 1,5-2:1
После 65 соотношение мужчин и женщин 1:1. Большинство случаев спорадические – 90%, 5-10% семейные случаи (изоляты: острова Гуам и Новая Гвинея)
Патофизиология: гибель двух мотонейронов (центральный и периферический в переднем рогу спинного мозга). Особенность: страдают только мотонейроны.
Этиология и патофизиология:
* Нарушение цитосклета мотонейрона
* Нарушение обмена медиатора
* Накопление свободных радикалов (эксайтотоксичность)
* Вирусная теория
* Мутация в гене супероксиддисмутазы-1
Результат патологического процесса – изолированный апоптоз мотонейронов (коркового и периферического).
Клиника: гибель центрального нейрона ведет к истончению кортикоспинальных путей в боковом столбе, на их месте развивается глиоз, и ткань становится плотной – отсюда боковой склероз.
Поражение периферического мотонейрона приводит к денервации мышц – возникает атрофия мышц – отсюда амиотрофический.
Основное проявление заболевания: смешанный паралич.
Отличительная особенность – не страдают мотонейроны, обеспечивающие движение глаз и функцию тазовых органов.
Координация и чувствительность в норме.
Смешанный паралич:
- высокие сухожильные рефлексы
- патологические рефлексы
- атрофия мышц
- фибриллярные подергивания в мышцах
Выраженность пареза преобладает над тонусом.
Постепенно в течение 3-5 месяцев появляется слабость в дистальных отделах одной конечности (кисть или стопа), затем нарастает атрофия, боли нет, нарушения чувствительности нет, снижения памяти нет. Фасцикуляции более выражены в ранних стадиях заболевания.
Ассиметричное начало, разгибатели кисти поражаются в большей степени, чем сгибатели.
Варианты дебюта заболевания:
- бульбарный
- шейный
- грудной
- диффузный
По мере прогрессирования заболевания процесс становится симметричным и генерализованным: атрофия и слабость охватывают все конечности и туловище. Возможна слабость мышц шеи, присоединяется бульбарный синдром (дизартрия, дисфагия, дисфония, назолалия), появляются дыхательные нарушения.
Течение: прогрессирующее, продолжительность заболевания 2-3 года (18 месяцев-5 лет).
Смерть наступает от остановки дыхания.
! Должны отсутствовать: нарушение чувствительности, нарушение функций сфинктеров, зрительные нарушения, признаки нарушений вегетативной нервной системы, дисфункция базальных ядер, деменция альцгеймеровского типа.
Дифференциальный диагноз БАС: хронический клещевой энцефалит, электротравма, постполиомиелитический синдром, компрессия спинного мозга грыжей диска при остеохондрозе, сирингомиелия, спинальная мышечная атрофия, мультифокальная моторная полинейропатия с блоками проведения, хроническое отравление свинцом.
Диагностика:
- клиническое выявление признаков поражения двух мотонейронов
- игольчатой ЭНМГ:
1) текущий денервационный процесс – в виде спонтанной активности мышечных волокон
2) признаки реиннервации – потенциалы двигательных единиц высокой длительности амплитуды
3) потенциалы фасцикуляций
Как сообщить диагноз БАС:
Обстановка спокойная уединенная, зрительный контакт, сообщать лично, запас времени 45-60 минут, желательно участие родственников или ухаживающих лиц. Что сказать: выяснить, что пациент уже знает о заболевании, оценить, насколько подробную информацию желает получить. При объяснении избегать эвфемизмов и медицинского жаргона. Говорить просто, быть отзывчивым, но не сентиментальным, давать широкие временные рамки течения заболевания. Объяснить, что осложнения поддаются лечению. Предоставить информацию о нейропротекторной терапии (рилузол).
Коррекция бульбарного синдрома:
Лечение нарушений глотания (дисфагия): обучить пациента самостоятельному введению назогастрального зонда, чрескожная эндоскопическая гастростомия, при слюнотечении назначается амитриптилин.
Лечение дисфонии (снижение звучности голоса): компьютерный синтезатор голоса.
Лечение БАС:
Патогенетическое лечение – рилузол (рилутек)
Механизм действия: подавляет активность глутомата, инактивирует натриевые каналы, влияет на NMDA-рецепторы. Улучшение бульбарных функций. Продлевает жизнь на 60-90 дней минимум.
Симптоматическое лечение: улучшение качества жизни, лечение спастики, лечение депрессии.
Портативные кислородные концентраторы.
Бездоказательные/альтернативные методы: клеточная трансплантация, иглорефлексотерапия, гомеопатия.
81.Болезнь Паркинсона. Клиника, диагностика, лечение.
Болезнь Паркинсона – накопление телец Lewy в головном мозге, восходящий характер заболевания (сначала в обонятельных луковицах, средний мозг, мост, и в коре)
Дебют с немоторных проявлений:
- нарушение обоняния
- запоры
- депрессия
- зрительные галлюцинации, нарушение сна
- болевые феномены и др.
Дифференциальная диагностика болезни Паркинсона:
Болезнь Паркинсона: одностороннее начало, повышенная чувствительность к леводопе, характеристики тремора, отсутствие поражения других систем, течение болезни.
Синдром Паркинсона: симметрия, слабый эффект от лечения препаратами леводопы, имеются пирамидные и другие симптомы, данные МРТ и КТ.
Болезнь Паркинсона = гены + возраст + внешний фактор
В основе заболевания – акинетико-ригидный синдром.
Поражение паллидо-нигральной системы
Этиология:
- первичный паркинсонизм (идиопатическое заболевание) 60-80%
- вторичный паркинсонизм
а) сосудистый паркинсонизм (редко, но есть клиническая особенность: паркинсонизм нижней половины тела)
б) постэнцефалический паркинсонизм
в) лекарственный паркинсонизм (нейролептики, блокаторы Д2 рефепторов)
г) травматический паркинсонизм и др.
- паркинсонизм-плюс (1 из нескольких синдромов)
- мультисистемная атрофия
Факторы риска:
Повышающий риск Снижающий риск
Возраст
Наследственность
Мужской пол
ЧМТ
Гербициды Курение Кофеин Высокая физическая активность
Тельца Lewy + атрофия черной субстанции
Клинические синдромы болезни Паркинсона (триада моторных нарушений):
- гипокинезия
- тремор покоя
- ригидность
+ постуральные расстройства
+ вегетативные нарушения
+ когнитивные расстройства
+ постуральная неустойчивость при проведении толчковой пробы (пятится назад, несколько шагов, падает
Гипокинезия:
- онемение
- речь тихая, монотонная, безэмоциональная
- шаркающая походка
- отсутствие движений руками при ходьбе
- тремор по типу «счет монет», «скатывание пилюль»
Болезнь Паркинсона – накопление телец Lewy в головном мозге, восходящий характер заболевания (сначала в обонятельных луковицах, средний мозг, мост, и в коре)
Немоторные проявления:
- нарушение обоняния
- запоры
- депрессия
- зрительные галлюцинации, нарушение сна
- болевые феномены и др.
Дифференциальная диагностика болезни Паркинсона:
Болезнь Паркинсона: одностороннее начало, повышенная чувствительность к леводопе, характеристики тремора, отсутствие поражения других систем, течение болезни.
Синдром Паркинсона: симметрия, слабый эффект от лечения препаратами леводопы, имеются пирамидные и другие симптомы, данные МРТ и КТ.
Лечение болезни Паркинсона: агонисты Д2 рецепторов (Леводопа и аналоги), хирургическое лечение, вшивание электродов.
82.Гепато-церебральная дистрофия Коновалова-Вильсона. Тип наследования. Клиника, диагностика, лечение.
Возраст начала: 11-25 лет, 0,5-3:100,000
Тип наследования: аутосомно-доминантный, мутация гена в длинном плече 13-й хромосомы, 600 вариантов, полная пенетрантность, множество фенокопий. АТР7В ген, кодирующий белок, который в норме связывает медь с церрулоплазмином, для ее выведения из печени. Мутантный белок не способен связывать, и медь накапливается в гепатоцитах. Церрулоплазмин снижается в крови, а медь начинает накапливатся в других органах.
Патогенез: 1) накопление меди в печени, генетический дефект Cu-связывающей-АТФ-азы Р-типа. 2) появление меди в кровотоке, оксидантное повреждение мембран и эритроцитов, приступы гемолитической анемии. 3) накопление меди в ГМ, роговице, почках, легких. 4) появление неврологической симптоматики, кольца Кайзера-Флейшера. Невролог никогда не ставит этот диагноз на ранних стадиях, без признаков 4 стадии.
Возраст начала: дебют болезни Вильсона-Коновалова
40% дебют с печеночной симптоматики – чаще встречается у детей, чем раньше заболел, тем хуже состояние печени, а не головного мозга.
40% дебют с неврологической симптоматики.
20% с психических нарушений – продолжается 2-3 года у подростков не принимают за проявление болезни, часто ошибочно расценивают как проявления приема наркотиков.
Клиника поведенческих нарушений: недостаток эмоционального контроля, вспышки гнева, вспыльчивость, рыдания, депрессия, суицидальное поведение, возможен сексуальны эксгибиционизм, снижение возможности концентрации на задачи приводит к снижению успеваемости в школе.
Брюшная форма
Полиневрологическая форма, возраст от 5 до 17 лет
Острый «вильсоновский» гепатит – у детей проходит под маской инфекционного гепатита А: желтуха, анорексия, повышение трансаминаз. Возможно присоединение острой почечной недостаточности и внутрисосудистого гемолиза. Часто спонтанно переходит в латентную стадию без выраженных клинических проявлений, прогрессируя вплоть до формирования нодулярного постнекротического атрофического цирроза печени. Может иметь молниеностное течение, приводя к смерти больного раньше, чем возникают характерные неврологические симптомы.
Хронический гепатит – первично хронический, без острого эпизода.
Цирроз – портальная гипертензия, спленомегалия, тромбоцитопения, анемия, лейкопения.
Гиперинтенсивность в Т2 режиме - мордочка панды.
Аритмогиперкинетическая форма
Возраст начала – подростки и юноши с 7 до 15 лет
Характеризуется аритмичными дистоническими гиперкинезами, нередко сопровождающимися резкими болями. Гиперкинезы охватывают различные мышечные группы: конечности, туловище, а также мышцы, ответственные за артикуляцию и глотание, приводя к дизартрии и дисфагии. Это тяжелая форма, при которой быстро нарастает мышечная ригидность, формируются анкилозы суставов. Характерны снижение интеллекта, психические нарушения и висцеральные расстройства. Без лечения летальный исход через 2-3 года.
Дрожательно-ригидная форма
Более поздний возраст начала от 15 до 25 лет.
Более доброкачественное течение. Самая распространенная форма. Характерно одновременное развитие ригидности и дрожания. Соотношение ригидности и дрожания варьирует:
- паркинсоноподобный синдром с развитием в первую очередь ригидности и менее выраженным дрожанием
- на фоне не резко выраженной ригидности превалирует дрожание усиливающееся в среднефизиологическом положении сгибания при удерживании рук на весу, а также при целенаправленных движениях. Изменение тонуса мышц глотки, языка приводит к развитию дисфагии и дизартрии. Психические нарушения и висцеральные проявления имеют разную степень выраженности. Без лечения летальный исход наступает через 5-6 лет.
Дрожательная форма (Вестфаля)
Самое позднее начало – в среднем 20-25 лет (до 40-50 лет)
Наиболее доброкачественное течение – без лечения прогрессирует до летального исхода 10-15 лет.
Преобладает дрожание. Ригидность не характерна – мышечный тонус не изменен или снижен. По мере прогрессирования болезни дрожание резко усиливается, становится крупноамплитудным с резко выраженнцым интенционным компонентом. При любой попытке к активному движению тремор нарастает до степени двигательной бури. Интеллект длительное время остается сохранным. По мере прогрессирования болезни повышается мышечный тонус, появляются изменения психики с аффективными расстройствами. Висцеральные проявления наименее выражены.
Экстрапирамидно-корковая форма – исход любой формы.
Форма не является самостоятельной, а может развиваться по мере естественного течения болезни. Клиника: к типичным нарушениям присоединяется пирамидные нарушения (параличи), эпилептические припадки, чаще фокального характера. Быстро прогрессируют психические нарушения. Нарастает печеночная недостаточность.
Лабораторная и инструментальная диагностика болезни Вильсона-Коновалова:
- суточная экскреция меди с мочой более 100 мг/сут, если суточная экскреция меди с мочой более 1000 мг/день – достоверный диагноз даже при асимптомном течении.
- церуллоплазмин крови менее 20 мг/л – у 80%, менее 10 мг/л – достоверный диагноз.
- уровень меди в ликворе – увеличивается у пациентов с неврологической симптоматикой и уменьшается по мере лечения – можно использовать для мониторинга неврологических симптомов.
- кольцо Кайзера-Флейшера при осмотре роговицы щелевой лампой, специфичность 99,5%, встречается у 80-90% больных с неврологическими проявлениями и у 60% больных с печеночными симптомами, при лечении они полностью исчезают.
Золотой стандарт диагностики – биопсия печени – обнаружение более 200 мг меди на грамм сухого вещества ткани.
Достоверный диагноз = неврологические/поведенческе расстройства + кольца Кайзера-Флейшера + медь суточной мочи более 100 мг/сут, при достоверном диагнозе можно не проводить биопсию печени.
Лечение:
Диета: исключить печень, шоколад, кофе, моллюсков.
Для выведения меди: Д-пеницилламин - купренил. М/д: создает хеллатные комплексы с солями меди и выводит с мочой. Другие препараты: сульфат цинка, триентин, тетратиомолибдат.
Аппарат «вспомогательная печень»
Пересадка печени – в донорской печени нормальная лизосомальная АТФаза, медь будет выводится и восстановится уровень церуллоплазмина. После пересадки печени неврологические нарушения не прогрессируют.
83.Хорея Гентингтона. Тип наследования. Клиника, диагностика, лечение. Дифференциальный диагноз с инфекционной хореей.
Тип наследования: аутосомно-доминантный. 100% пенетрантность
Эпидемиология: 4-10: 100 000
Возраст: начало в среднем возрасте, обычно на 4-7 десятилетии, равно как у мужчин, так и женщин
Патогенез. Ген заболевания локализован на коротком плече 4-й хромосомы, который кодирует синтез белка гентингтин. При повреждении гена увеличивается число копий тринуклеотидных повторов ЦАГ (более 40 повторов – болезнь). Характерен феномен антиципации. ЦАГ кодирует глутамин, поэтому экспансия ЦАГ-повторов приводит к синтезу аномального белка и в итоге инициируется апоптоз нейронов. В результате страдают ГАМК-ергические нейроны стриатума. Проявление: атрофия подкорковых узлов и коры больших полушарий.
Клиника. На ранней стадии – гиперкинезы малой амплитуды в дистальных отделах конечностей, мимической мускулатуре, языке. В дальнейшем гиперкинезы нарастают по амплитуды, становятся размашистыми, генерализованными и неконтролируемыми. Изменение походки, мимики, жестикуляции, речи и почерка. По мере прогрессирования больные теряют способность самостоятельно передвигаться и обслуживать себя. Развитие деменции (замедление когнитивных функций, снижение памяти, ослабление критики апатия, но одновременно сохранение понимания и продукции речи, отсутствие нарушения узнавания). Депрессия, суицидальные попытки, галлюциноторно-бредовые психозы
Продолжительность заболевания: 15-20 лет. Проградиентное течение заболевания
Диагностика:
- клиника – сочетание хореи и деменции
- ДНК-тестирование с исследованием тринуклеотидного ЦАГ-участка гена. Обнаружение экспансии тринуклеотидных повторов в гене (свыше 40 копий ЦАГ-триплетов) позволяет с абсолютной точностью подтвердить наличие мутаций.
Лечение: симптоматическое лечение (атипичные нейролептики: сероквель, азалептин, противодементные препараты, антидепрессанты СИОЗС, тетрабеназин ингибирует везикулярные переносчики моноаминов 12,5-50 мг/сут).

84.Эссенциальный тремор. Клиника, диагностика, лечение.
Тип наследования: аутосомно-доминантный, присутствует феномен антиципации - в последующих поколениях болезнь развивается в более молодом возрасте, протекает более тяжело.
Возраст начала: любой, в семьях встречается многодетность/долгожительство
Патогенез: повышение активности нейронов мозжечка: активация церебеллооливарных связей, активация связей лобной моторной коры с таламусом и спинным мозгом.
Клиника: начало с постурального дрожания рук, которое охватывает лучезапястные и пястнофаланговые суставы, мышечный тонус не изменен. Чаще дрожание в двух руках. Дрожание сопровождает каждое целенаправленное движение (простой кинетический тремор), сохраняясь при
приближении к цели (интенционный тремор) – проявляется нарушением почерка, мелкой моторики. Возможно сочетание с тремором головы, мимических мышц, голоса. Тремор покоя встречается реже, преимущественно у пожилых пациентов. Тремор усиливается при эмоциональном напряжении, при переохлаждении, при большой физической нагрузке, в утренние часы, при употреблении кофе (в меньшей степени крепкого чая). Уменьшается при употреблении алкоголя в день приема и усиливает на следующий день, положительная алкогольная проба у 42%-80%. Спираль Архимеда (большая, вертикальная), нарушение тандемной ходьбы.
Критерии эссенциального тремора:
- двусторонний постурально-кинетический тремор рук
- возможен тремор головы, голосовых связок, но появляется позже и не доминирует, встречается реже, чем тремор рук.
- неврологический статус: возможно незначительное повышение тонуса в руках по экстрапирамидному типу и нарушение тандемной ходьбы. Отсутствие другой неврологической симптоматики.
Дополнительные критерии:
- дрожание более 3 лет
- положительный семейный анамнез при дебюте до 60 лет
- реакция на прием алкоголя в виде уменьшения тремора
Критерий исключения: односторонний тремор, изолированный тремор голосовых связок, изолированный тремор головы с дистонической установкой, тремор ног, сочетание с деменцией.
Лечение:
- профориентация,
- рациональная психотерапия,
- препараты 1-ой линии – бета-блокаторы – пропранолол 60-360 мг/сут,
- препараты 2-ой линии – клоназепам, алпрозолам, нимодипин, габапентин, топиромат.
- при треморе головы и голосовых связок – инъекции ботулотоксина.
85.Генерализованный тик Туретта. Клиника, диагностика, лечение.
Тип наследования: аутосомно-доминантный, мальчики болею в 2-4 раза чаще, тяжесть заболевания выше при наследовании по линии отца, обсессивно-компульсивный синдром более выражен при наследовании от матери.
Возраст начала: от 2 до 15 лет, до 21 года
Патогенез синдрома Туретта:
- Дофаминовая гипотеза – гиперактивность дофаминергических систем головного мозга, эта гипотеза считается наиболее обоснованной.
- Дизонтогенетическая гипотеза – незрелость связей между базальными ганглиями, лимбической системой и лобной корой.
- Андрогенная теория (более высокая распространенность заболевания у мальчиков, усиление симптомов в пубертате) – особое влияние андрогены оказывают на развитие поясной извилины и вентрального стриатума, которые играют важную роль в регуляции репродуктивного поведения. Вовлечением именно этих структур можно объяснить нередкое возникновение у больных непроизвольных жестов и звуков сексуального содержания.
Клиника синдрома Туретта:
Дебютирует с простых моторных тиков в верхней половине тела, чаще всего с моргания и зажмуривания. Тики начинаются исподволь. Провоцирующим фактором может быть стресс, конфликт в семье, развод родителей.
Моторные тики простые: моргание, зажмуривании, подергивание головой, пожимание плечам, втягивание живота.
Особенности тиков:
- тики могут быть произвольно подавлены волевым усилием – отличие от других гиперкинезов, но это приводит к быстро возникающему внутреннему напряжению.
- сохраняются во сне – единственные из всех гиперкинезов
- усиливаются не только при волнении, но и при расслаблении. Их усиление происходит при переутомлении, недосыпании, перегревании, приеме дофаминергических средств.
- тики значительно уменьшаются, когда все внимание больного сосредоточено на определенной целенаправленной деятельности, которая может быть сложной, но четко организованной и занимательной для больного, а также тики уменьшаются после употребления алкоголя, во время лихорадки и половой активности
- больной может легко имитировать тики
- каждый больной имеет свой репертуар тиков, который изменяется со временем.
По мере развития заболевания тики распространяются на лицо-шея-плечевой пояс-руки-туловище-ноги, но этот процесс может приостановится на любом из этапов. В результате почти у всех больных моторные тики вовлекают лицо и голову, у двух третей руки, и лишь у половины – туловище и ноги. Это множественные или генерализованные тики (синдром Туретта – генерализованный тик)
Одновременно происходит усложнение структуры тиков: к простым моторным тикам присоединятся моторные и вокальные тики.
Моторные сложные тики: подпрыгивание, биение себя в грудь, эхопраксия (повторение жестов), копропраксия (воспроизведение неприличных жестков), встряхивание головой с одновременным пожиманием плечами, сгибание туловища, повторяющиеся махи рукой или ногой, подпрыгивание. Чаще всего наблюдается прикосновение к предметам, высовывание языка, покусывание губ.
Вокальные тики: появляются через 2-3 года после возникновения моторных (в среднем в возрасте 9-10 лет)
Вокальные простые тики: покашливание, фырканье, похрюкивание, свист.
Сложные вокальные тики: эхолаллия (повторение чужих слов), палилаллия (повторение произнесенных самим собой слов), копролаллия (повторение неприятных слов). Сложные вокальные тики присоединяются позднее в возрасте 11-12 лет.
Копролаллия бывает достаточно редко – около 14%, в России 8-15%, обычно возникает в довольно узком возрастном диапазоне (12-15 лет), а через несколько месяцев или лет спонтанно исчезает. Чем грубее тики, тем выше вероятность копролаллии.
Больные с копролалией чаще выкрикивают слова, отражающие сексуальные действия и расовые предрассудки, отнесенные в данной культуре в данный момент времени к наиболее к неприемлемым. Частота копролаллии зависит от культурных особенностей – в США – 60% больных, в Дании 26%, в Японии – 4%.
Психические расстройства при синдроме Туретта встречаются у 50% больных, сильнее снижают социальную адаптацию, чем гиперкинез.
Обсессии (навязчивые мысли) – повторяющиеся нежелаемые мысли, от которых нельзя избавиться усилием воли (страх загрязнения, потребность проверки перепроверки)
Компульсии (навязчивые действия) – внешнее проявление обсессий, могут иметь вид ритуала (мытье рук, проверка, одевание в определенной последовательности, пересчитывание предметов), присутствует внутреннее напряжение, реализация уменьшает его.
Синдром нарушения внимания и гиперактивности проявляется невнимательностью, неспособностью длительно концентрировать внимание, быстрой отвлекаемостью, неусидчивостью, нетерпеливостью.
Течение синдрома Туретта волнообразное, с периодами усиления и ослабления гиперкинеза, иногда спонтанными длительными ремиссиями.
Диагностика синдрома Туретта: диагноз клинический – дебют ранее 18-21 года, наличие множественных моторных тиков в сочетании с вокальными тиками, стойко сохраняются в течение одного года, специфический биологический маркер отсутствует.
Лечение синдрома Туретта: в 25% случаев лечить нужно не ребенка, а оказывать психологическую помощь родителям, лечить их чувство вины. Обучение самоконтролю, например, совершая конкурирующее движение при появлении ощущения приближающегося тика, саморегуляции, релаксации, прием бензодиазепинов, ГАМК-ергические препараты, при наличии вокальных тиков – мягкие нейролептики, тяжелые тики – ботулотоксин, DeepBrainStimulation, ведение пациентов неврологом и психиатором.
86.Мозжечковая атаксия Фридрейха. Тип наследования. Клиника, диагностика, лечение.
Атаксия Фридрейха - наследственное нейродегенеративное заболевание, связанное с преимущественной дегенерацией проводящих путей систем спинного мозга (спиноцеребеллярные пути, задние столбы, пирамидные пути) и периферических нервных волокон.
Тип наследования: аутосомно-рецессивный. Патологический ген – в 9 хромосоме.
Эпидемиология: 2-7: 100 000
Возраст: детский или подростковый (до 25 лет)
Топический диагноз. Атрофия спинного мозга и поражение периферических нервов
Клиническая картина: дебют 8-15 лет с шаткости при ходьбе и частых падений, неврологические проявления – смешанная атаксия (мозжечковая + сенситивная), двигательные нарушения (отсутствие рефлексов, в первую очередь коленных и ахилловых, симптом Бабинского). При прогрессировании – нарастание слабости и атрофии, нарушений координации, появление тазовых расстройств.
Экстраневральные проявления:
- кардиомиопатия – боли в области сердца, одышка, систолический шум,
- скелетные деформации – кифосколиоз, стопа Фридрейха (высокий свод с переразгибанием пальцев в основных фалангах и сгибанием в дистальных), деформации пальцев рук и ног,
- эндокринопатии – СД, гипогонадизм, инфантилизм, ожирение, дисфункция яичников.
Диагностика: клиника, МРТ, ЭНМГ, выявление экстраневральных проявлений, ДНК-диагностика.
Лечение: симптоматическое, ЛФК, массаж, ортопедические мероприятия.
Продолжительность заболевания: 10 лет у мужчин, более 20 лет у женщин.
87.Прогрессирующие мышечные дистрофии. Клинические формы (Дюшена, Ландузи-Дежерина, Эрба), диагностика, лечение.
Прогрессирующие мышечные дистрофии - группа генетически детерминированных заболеваний, в основе которых лежат прогрессирующие дегенеративные изменения в мышечных волокнах не связанные с первичной патологией структур центральной и периферической нервной системы.
Миопатия Дюшена.
Тип наследования: Х-сцепленный, рецессивный. Пенетрантность высокая. Гены картированы на коротком плече Х-хромосомы, в 21-м локусе (Хр 21), имеет 2,6 млн п.н., состоит из 7 экзонов.
Эпидемиология: 1:2.500-4.000 родившихся мальчиков (0,3-5 на 100 тыс. в популяции).
Возраст: 2-5 лет
Топический диагноз. Мутация гена дистрофина. Синтез нормального дистрофина отсутствует. В результате: разрыв связей между сократительным аппаратом и дистрофин-гликопротеидным комплексом, вследствие чего происходит повреждение мембран и гибель мышечных волокон. Недостаток дистрофина в мозговой ткани приводит к снижению интеллекта.
Клиника. Характерна задержка моторного развития. Первые симптомы – нарушение ходьбы, снижение двигательной активности. Раннее вовлечение мышц тазового пояса, постепенное распространение на мышцы туловища (гиповентиляция), плечевого пояса, рук, лицо и бульбарную мускулатуру (расстройства глотания). Ретракции сухожилий. Псевдогипертрофии.
В большинстве случаев возможность самостоятельной ходьбы сохраняется до 8-12 лет, к 14-16 г. – полное обездвиживание. У 60% больных имеется умственная отсталость различной степени выраженности. Облигатным признаком развернутой фазы заболевания является гипертрофическая или дилатационная кардиомиопатия. Возможны эндокринопатии, остеопороз.
Лабораторные показатели. Резкое повышение уровня КФК в крови. При иммуногистохимическом исследовании мышечного биоптата – отсутствие дистрофина.
Продолжительность заболевания: быстропрогрессирующее заболевание с глубокой инвалидизацией, утрата возможности ходьбы к 12 годам, 14-16 лет полное обездвиживание, дыхательная недостаточность на 2-3 десятилетии жизни.
Лице-лопаточно-бедренная прогрессирующая мышечная дистрофия Ландузи-Дежерина
Тип наследования: аутосомно-доминантный, пенетрантность почти полная, у 30% протекает легко
Эпидемиология: 0,9-2 на 100 тыс. населения.
Возраст: до 20 лет
Клиника. Слабость и атрофия мимических мышц (трудно улыбнуться, свистнуть, «поперечная улыбка»). Жевательные, височные, наружные мышцы глаза и глоточные мышцы интактны. Далее слабость плечевого пояса («крыловидные лопатки»), атрофируется передняя группа мышц голени. Часто артериальная гипертензия, тугоухость, наружный ретинит. Типично асимметричное поражение мышц.
Течение заболевания: медленно прогрессирующее течение
Конечностно-поясная форма прогрессирующей мышечной дистрофии, лопаточно-бедренный тип Эрба
Тип наследования: генетически гетерогенная группа:
- 7 аутосомно-доминантных форм (10% случаев) – ПКПД 1А, 1В, 1С, 1D, 1Е, 1F, 1G.
- 16 аутосомно-рецессивных форм (90% случаев) – ПКМД 2А-М.
Наиболее распространенные калпаинопатии (ПКМД 2А), дисферелинопатии (ПКМД2В), саркогликанопатии (ПКМД 2C, 2D, 2E, 2F). Некоторые варианты описаны исключительно в одной семье, либо в этнической группе. Поиск генетических вариантов продолжается.
Накапливается база данных по мутациям, наиболее распространенным в популяции РФ.
Вариабельный возраст дебюта (даже при наличие одного и того же мутантного гена в пределах одной семьи)
- калпаинопатии (ПКМД 2А) – 2-45 лет
- дисферелинопатии (ПКМД2В) – 12-39 лет
- саркогликанопатии (ПКМД 2C, 2D, 2E, 2F) – до 10 лет
Болеют как мужчины, так и женщины.
Эпидемиология: 50-70 на 1 млн. в популяции.
Топический диагноз. Скелетные мышцы
Клиника. Пик манифестации 14 лет. Начинается с поражения мышц верхних конечностей (кроме дельтовидной и грудино-ключично-сосцевидной). Проявления: трудности при беге, подъеме по лестнице, частые падения. Атрофия проксимальных отделов плечевого пояса приводят к развитию «крыловидных лопаток». Далее атрофия мышц тазового пояса проявляется «утиной» походкой, поясничный гиперлордоз, «осиная» талия. Вставание из сидячего положения только с помощью рук
Способность самостоятельной ходьбы сохраняется примерно 20 лет после дебюта. Чем раньше дебют, тем заболевание быстрее прогрессирует. Не характерны: псевдогипертрофии, ретракции сухожилий, кардиомиопатии, нарушения интеллекта.
Течение заболевания: прогрессирующее. Глубокая инвалидизация к 30-40 годам
Диагностика ПМД.
1. Основной признак – периферические парезы
- слабость мышц
- гипотонии
- гипотрофии/атрофии
- снижение/отсутствие сухожильных рефлексов
2. Характерно поражение проксимальных мышц конечностей, мышцы туловища.
3. Избирательность поражения мышц, специфическая для определённого генетического дефекта.
4. Нет суточной динамики симптомов, нет болей в мышцах.
5. Прогрессирующий характер заболевания.
Слабость мышц лица, усиление поясничного лордоза, вставания по миопатическому типу (феномен Говерса), псевдогипертрофии, ретракции сухожилий.
Биохимический маркер:
Повышение уровня КФК периферической крови. КФК это фермент содержащейся в основном в скелетных и сердечной мышцах. При нарушении целостности мембраны он попадает в кровоток. Повышение активности КФК является маркером некроза мышечной ткани.
Электромиография.
1. Используются игольчатая электромиография.
2. Первично-мышечный эти поражения – снижение средней длительности, амплитуды ПДЕ. Спонтанная активность виде потенциалов фибрилляций и положительных острых волн позволяет судить об активности процесса.
3. Электромиография помогает проводить дифференциальную диагностику первичного поражения мышц и вторичных изменений в мышцах на фоне патологического процесса в периферических нервах, либо мотонейронах.
МРТ поперечно-полосатых мышц. Проводится обследование мышц бедра и голени.
Возможно дифференцировать дегенеративные изменения в мышцах от воспалительных.
Возможно определить степень дегенерации каждой мышцы.
Так для каждого генетического варианта прогрессирующих мышечных дистрофий специфична определённая комбинация поражение мышц, упрощается поиск генетического дефекта
Биопсия поперечно-полосатых мышц выявляет атрофию и некрозы мышечных волокон, замещение их соединительной тканью.
Иммуногистохимическое исследование и белковый иммуноблоттинг позволяют определить дефицит определённого биохимического маркера.
Мышечная биопсия в сложных случаях используются для проведения дифференциальной диагностики с другими вариантами поражения мышц (воспалительными).
Генетическое обследование: международный номер (MIM), который соответствует составленному В. Мак-Кьюсиком каталогу генов и моногенных болезней человека и указывает конкретное моногенное заболевание.
- Методы молекулярно-кинетической диагностики разработана для большинства ПМД
- ДНК диагностика является решающим методом диагностики
- Выявление патологического гена у больного дает возможность проведения пренатальной диагностики и рождения здоровых детей в семье
- Облегчить и удешевить генетическое обследование могут: тщательный анализ родословной и клинико-инструментальных данных, создание банков данных по мутациям определённой популяции, создание панелей для генетического исследования
Лечение.
Терапевтические возможности при ПМД крайне ограничены. Этиотропного и эффективного патогенетического лечения не существует. Симптоматическое лечение направлено на:
- как можно более длительное поддержание мышечной силы
- на снижение темпа развития атрофий и предотвращение формирования контрактур
- как можно более длительное сохранение способности к ходьбе
Лекарственная терапия.
Препараты, улучшающие обменные процессы в мышечной ткани.
Плацебо-контролируемое исследование с использованием моногидрата креатина – увеличение мышечной силы на 3% через 8 недель (результат статистически значимый)
Традиционно используют:
- витамины группы В
- нестероидные анаболики (оротат калия)
- препараты, улучшающие метаболизм, в том числе, в мышцах (карнитин, рибоксин, актовегин)
- антиоксиданты (витамины А, Е, тиоктацид)
Немедикаментозная терапия.
Лечебная физкультура
Ортопедическая коррекция:
- ортезирование
- ортопедические вмешательства для коррекции мышечных ретракций, сколиоза
Физиотерапия
Установка кардиостимулятора при кардиомиопатии с нарушениями ритма
Неинвазивная легочная вентиляция на поздних стадиях при снижении ЖЕЛ.
88.Наследственная моторно-сенсорная полинейропатия (невральнаяамиотрофия Шарко-Мари). Типы наследования. Клиника, диагностика, лечение
Тип наследования: описаны все типы наследования: аутосомно-доминантный (наиболее часто встречающийся), аутосомно-рецессивный, Х-сцепленный.
Распространенность: 16-33:100,000
Возраст начала болезни: 10-30 лет
Топический диагноз: поражаются периферические нервы, аномалия белка миелина периферических нервов.
Клиника: Первыми симптомами являются утомление в ногах при длительной ходьбе, частые спотыкания, подвывихи голеностопных суставов. По мере прогрессирования заболевания походка приобретает характер «петушиной» (степпаж): вследствие преобладания паралича в стопе основным затруднением при ходьбе является невозможность поставить стопу на пятку, поэтому больной вынужден высоко поднимать бедро, чтобы не тащить носок по полу. Первоначально атрофии возникают в стопах, постепенно поднимаясь выше. Атрофии вызывают деформацию кистей и стоп, формируется высокий свод стопы. Ранним признаком является снижение ахилловых рефлексов, затем выявляется тотальная арефлексия. Нарушения чувствительности протекают по полиневритическому типу (по типу «перчаток и носков») в дистальных отделах конечностей. Снижаются болевая, вибрационная, проприоцептивная чувствительности.
Течение болезни: прогрессирующее, темп медленный, инвалидизация к 50 60 годам.
Диагностика: ЭНМГ — снижение скорости проведения импульса по моторным и сенсорным волокнам (так как имеется миелинопатия). При морфологическом исследовании нервов выявляются «луковичные» утолщения. ДНК-диагносткиа.
89.Вегетативное состояние. Смерть мозга.
Вегетативное состояние (минимальное состояние выздоровления).
Критерии диагностики:
* Нет доказательств осознания себя и окружающего и неспособность взаимодействовать с другими.
* Нет доказательств устойчивого, воспроизводимого, целенаправленного или произвольного ответа на зрительные, слуховые, тактильные или болевые стимулы.
* Нет доказательств понимания или экспрессии речи.
* Наличие цикла сна-бодрствования.
* Достаточно сохранные гипоталамические и стволовые автономные функции, позволяющие выжить при медицинской помощи и сестринском уходе.
* Отсутствие контроля за функцией тазовых органов.
* Вариабельная сохранность краниальных нервов и спинальных рефлексов.
* Двигательная активность может полностью отсутствовать, либо проявляться мимической или нецеленаправленной двигательной реакцией на боль. Могут сохраняться жевание, зевота, непроизвольная фонация, хватательные рефлексы.
* Возможны разнообразные нарушения мышечного тонуса.
* Может быть стадией выхода из комы (сохраняется дни-недели). У больного, пережившего вегетативное состояние, полного восстановления мозговых функций не происходит.
* Может быть устойчивым состоянием. Хроническим вегетативным состоянием диагностируется, если устойчивое вегетативное персестирует более 3 месяцев при нетравматическом повреждении мозга, более 12 месяцев при ЧМТ.
Состояние минимального сознания.
Критерии диагностики:
Очевидные доказательства осознания себя и окружающего, воспроизводимые или поврежденные, как минимум одним из следующих признаков:
1. Целенаправленное поведение (включая движения или аффективные реакции, которые возникают лишь в определенных условиях в связи с внешними стимулами и не обусловлены рефлекторной деятельностью), такие как:
* Следящие движения глаз или их устойчивая фиксация за движущимся или ярким стимулом
* Улыбка или вокализация в ответ на вербальный или визуальный эмоционально значимый (но не нейтральный) стимул
* Достижение объектов, демонстрирующее связь между локализацией объекта и направлением движения
* Ощупывание или держание объектов в руке, что зависит от размера и формы объекта
* Вокализация или артикуляционное движение в ответ на вопрос или следующие за простой командой
* Ответ жестом или словами да/нет
* Ясная речевая продукция
2. Появление минимального сознания требует надежного подтверждения как минимум одним из следующих поведенческих признаков:
* Коммуникация с окружающими - правильный ответ на да/нет на 6 из 6 ситуационно ориентированных вопросах в двух повторениях
* Функциональное использование двух различных предметов (например, приближение расчески к голове или карандаша к бумаге) в двух повторениях
Синдром запертого человека.
* Описан в 1966 г. F. Plum, J. Posner.
* Возникает при обширных повреждениях основания моста с деструкцией кортикоспинальных и кортикобульбарных путей (деэфферентация).
* Движения отсутствуют из-за тотального пареза мышц.
* Остаются вертикальные движения глаз и мигание.
* Сознание и познавательные функции сохранены.
Этические и социальные проблемы.
Помощь больным с вегетативным состоянием, синдромом минимального сознания, синдром запертого человека - медицинская и социального проблема.
Профессиональное выгорание среди медицинского персонала – у 18% (8% врачей, 24% медсестер).
Опрошено 2 475 медицинских работников.
На вопрос «Приемлемо ли остановить лечение больного с хроническим вегетативным состоянием?» - утвердительно ответили 66%.
На вопрос «Хотели бы вы сохранить жизнь, оказавшись в хроническом вегетативном состоянии?» - утвердительно ответили 18%.
Смерть мозга.
* Термин введён в практику в 1952 году.
* Толчком к внедрению диагностики смерти мозга в клиническую практику послужило развитие трансплантологии.
* Доказана безусловная польза диагностики смерти мозга.
Диагностика смерти мозга.
Законодательная база:
* В России диагностика смерти мозга производится в соответствии с Приказом Минздрава России от 25.12.2014 N 908н "О порядке установления диагноза смерти мозга человека" (зарегистрировано в Минюсте России 12.05.2015 N 37230.
* Диагностика смерти мозга осуществляется коллегиальной комиссией врачей, в состав комиссии входит невролог.
* До установления диагноза наблюдение не менее 6 часов.
* Порядок действия врачей, документальное оформление заключения жестко регламентированы, что исключает возможность ошибки.
Клиническая диагностика смерти мозга.
* Причина развития критического состояния должна быть известна.
* Должны быть исключены интоксикации, первичная гиповолемия, гиповолемический шок, метаболические эндокринные комы, применение наркотизирующих средств и миорелаксантов.
* Во время клинического обследования ректальная температура должна быть стабильно выше 32 градусов, систолическое АД выше 90 мм.рт.ст. (если ниже, вводятся вазопрессоры).
Клинические критерии смерти мозга.
* Полное и устойчивое отсутствие сознания (кома).
* Отсутствие моторного ответа, атония всех мышц.
* Отсутствие реакции на сильные болевые раздражения в области тригеминальных точек и любых других рефлексов, замыкающихся выше шейного отдела спинного мозга.
* Отсутствие реакции зрачков на свет (должно быть известно, что мидриатики не применялись).
* Глазные яблоки неподвижны.
* Отсутствие корнеальных рефлексов.
* Отсутствие окуловестибулярных рефлексов.
* Отсутствие трахеальных и фарингеалтных рефлексов, определяемых путем движения эндотрохеальной трубки в трахее.
* Отсутствие самостоятельного дыхания (используют разъединительную пробу).
Инструментальные методы, подтверждающие диагноз смерти мозга.
* 2-х часовая 8-канальная непрерывная запись ЭЭГ (проводят, если невозможно проверить окулоцефалический и окуловестибулярный рефлексы). Электрическое молчание должно сохраняться не менее 30 минут непрерывной регистрации.
* 2-х кратная селективная церебральная ангиография (возможно проведение как альтернатива 6-и часовому периоду наблюдения). Согласно рекомендациям, контраст вводят в сосуд под удвоенным давлением. Признак прекращения кровотока - "стоп-феномен", наблюдаемый во ВСА выше бифуркации ОСА.
90.Отек мозга: вазогенный и цитотоксический. Современные подходы к оценке внутричерепного давления. Лекарственные и нелекарственные методы лечения отека мозга.
Отек- избыточное накопление жидкости в тканях и органах (в некоторых случаях и в клетках.
На КТ - 1)снижение плотности тканей 2) Уменьшение ликворных пространств
При рассуждениях об отеке мозга используют доктрину Монро-Келли : “Все пространство черепа делят :1) паренхима мозга 2)кровь в сосудах 3)ликвор в ликворных пространствах” И если увеличивается объем
одной части, то объем другой будет уменьшаться.
При отеке мозга разбухнет паренхима, а ликворные пространства и сосуды уменьшатся. (то же будет и при появлении объемного образования (например гематомы)
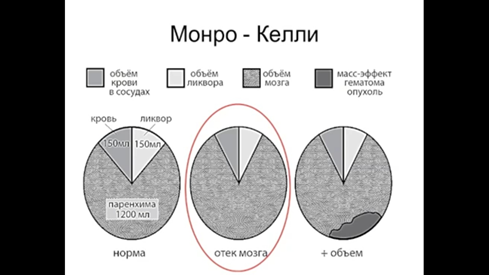
Если внутри черепа есть ресурс для изменения пространственного соотношения, то ВЧД сохраняется в пределах нормы. При вытеснении объема крови и ликвора из черепа (засчет увеличения объема мозга) возможности удерживать нормальное ВЧД снижаются.
Когда компенсаторные возможности исчерпаны, ВЧД начинает расти очень быстро
В норме: 1)приток крови соответсвует оттоку, 2)секреция ликвора соответствует реабсорбции его.
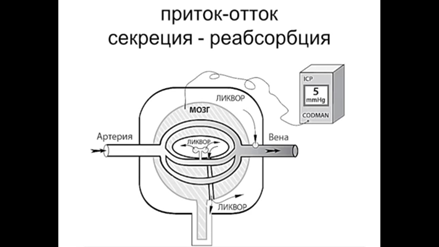
Отёк : нарушается ликвороциркуляция и венозный отток, быстро развивается порочный круг
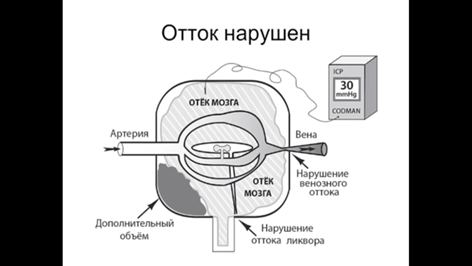
-----------------------------
Чем опасен отёк мозга: 1)Угроза дислокации и вклинения 2)Нарушение кровоснабжения
ПРО ВКЛИНЕНИЯ/ДИСЛОКАЦИИ ПОЧИТАЙТЕ В 91 вопросе
-------------------------
Среднее давление в капиллярах - 20 мм.рт.ст. - поэтому повышение ВЧД выше 20 опасно, т.к. в мозге возникнут участки ишемии.
------------------------
Есть 4 вида отёка мозга(во всяком случае в этом видосе) :
1)Вазогенный 2) Осмотический 3)Цитотоксический 4)Фильтрационный
-----------------------------
ЦИТОТОКСИЧЕСКИЙ:
в норме: K-Na насос выкачивал натрий и этот натрий вытягивал за собой воду.
патология: Энергодефицит - K-Nа насос ломается, натрий не выкачивается, вода за ним не вытягивается, клетка захлебывается в лишней воде.
Причины цитотоксического: 1)Ишемия 2)Гипоксия 3) Истощение 4) Голод
Например -при эпистатусе клетки с высокой частотой генерируют импульсы, происходит слишком частая деполяризация-реполяризация и энергоресурс клеток истощается (на мрт после эпистатуса - картина характерная для цитотоксического отека)
Гипокликемия острая - у K-Na насоса нет энергии- кома - угроза цитотоксического отека.
2) ВАЗОГЕННЫЙ:
Капилляры в мозге без щелей, там плотные контакты между эндотелиальными клетками (сшиты спец.белками - клаудины и аклюдины)
Стенки капилляров связаны с нейронами через астроциты. Астроциты транспортирую питательные вещества и поддерживают каркасную структуру мозга.
Через стенку капилляров проходят: Вода, спирт, О2, СО2, мочевина. Остальное - через астроциты.
Здесь по закону старлинга - у артериального конца капилляра - фильтрация, у венозного - реабцсорбця.
При повреждении ГЭБ: фильтрация превышает реабсорбцию и начинается отёк.
Причины вазогенного: 1)ЧМТ 2)Эклампсия 3)Гиперт.криз(особенно у тех, кто ранее не страдал ГБ) 4)Опухоли мозга
Вазогенный при опухолях имеет особенности: именно при этой форме будут эффективны глюкокортикоиды.
Так как быстрорастущие опухоли мозга приводят к выделению эндотелиального фактора роста сосудов и формируются НОВЫЕ КАПИЛЛЯРЫ БЕЗ ГЭБ
3)ОСМОТИЧЕСКИЙ - на фоне острой гипонатриемии.
Мб относительной - острая водная интоксикация.
Похожее будет и при быстрой коррекции хронической гипернатриемии.
Как мозг реагирует на ГИПОнатриемию: 1)Если она развилась быстро - клетки не успевают адаптироваться к изменению ситуации и набухают.
При быстрой коррекции хронической ГИПЕРнатриемии вокруг клетки формируется относительная острая ГИПОнатриемия(по патогенезу близкая к гипонатриемии острой)
Как мозг реагирует на ГИПЕРнатриемию: здесь кризис может возникнуть когда клетки уже адаптировались к гиперосмолярности, и быстрая нормализация концентрации натрия вокруг клеток приведет к набуханию.
Осмотический отек морфологически похож на цитотоксический, но причина и лечение разные.(здесь K-Na насос в норме)
4)ФИЛЬТРАЦИОННЫЙ- связан с нарушением ликвороциркуляции
Избыток ликвора в черепе это гидроцефалия. (она мб окклюзионной и аррезорбтивной)
(1) Окклюзионная-ликвор вырабатывают хориоидальные сплетения в желудочках, ликвор из боковых желудочков в третий через отверстия Монро, потом по Сильвиеву водопроводу в 4й, потом в субарахноидальные пространства через отверстия Люшка и Можанди. Из субарахноидального - всасывается черех пахионовы грануляции в задней трети сагиттального синуса.
Окклюзия мб на уровне:
1)Отверстия Монро с одной стороны (мб с 2х при большой опухоли 3 желудочка)
2)Сильвиева водопровода(чаще опухоль)
3)Люшка и Можанди - воспалительное оболочек или кровоизлияния с тромбами.
(2)Арезорбтивная гидроцефалия - при нарушении всасывания ликвора в пахионовых грануляциях.
Причины - чаще -врожденная аномалия развития или воспалительное.
---------------------------------------------------
ЛЕЧЕНИЕ ОТЕКОВ МОЗГА:
Главное - пережить критический период
и не допустить: 1)Дислокации 2)Вклинения 3)Ишемии
---------------
Есть 2 способа воздействия на ситуацию:
1)Уменьшить объем содержимого черепа (Крови, Мозга, Ликвора)
2)Открыть пространство
1)Уменьшить объем мозга - Осмотическая терапия (при опухолях-ГКС, выше написано)
2)Уменьшить объем ликвора - Дренаж+поднять головной конец кровати на 30 градусов(это улучшает отток ликвора в венозную систему, т.к. создается отрицательное давление в синусах)
3)Уменьшить объем крови- улучшают отток по яремным венам(поднять головной конец на 30 градусов) + снижают метаболизм мозга (седация+гипотермия) + управление тонусом сосудов мозга(управление системным АД+ гипервентиляция
-----------------------------------------
Если не помогает - декомпрессия (Круговая/Гемикраниэктомия/Декомпрессия задней черепной ямки)
91. Дислокационные синдромы по типу вклинения крючка гиппокампа, тонзиллярный. Клиника дислокационных синдромов. Не получается скопировать картинки оттуда, помогите, пожалуйста
Гипертензионный синдром:
- распирающая боль, упорная, в утренние часы, с подъемом уменьшается, при работе – появляются боли, тошнота, рвота на пике головной боли, зрение падает (отек диска зрительного нерва).
I. Супратенториальные смещения: 1. Боковое смещение под серповидный отросток 2. Аксиальное смещение 3. Смещение височной доли в отверстие мозжечкового намета (в щель Биша) II. Субтенториальные смещения: 1. Смещение мозжечка в шейно-затылочную дуральную воронку 2. Смещение мозжечка в отверстие мозжечкового намета (в щель Биша)
БОКОВОЕ СМЕЩЕНИЕ МОЗГА ПОД СЕРПОВИДНЫЙ ОТРОСТОК
(вклинение поясной извилины)
Происходит смещение структур мозга, располагающихся между свободным краем серповидного отростка и дном III желудочка, т.к. оно (дно III желудочка) удерживается на месте воронкой гипофиза (рис.3) Происходит сдавление сосудов мозга, особенно ПМА со стороны дислокации. Возникает ишемия, повышение кровенаполнения и отёк, которые увеличивают распространённость объёмного процесса.
Данная дислокация наблюдается при объёмных процессах лобной и теменной долей, а также в областях перехода теменной доли в височную или затылочную.
Клиническая картина: • Двигательные и чувствительные нарушения по гемитипу на противоположной от патологического очага стороне с преимущественным поражением нижних конечностей (ишемия верхних отделов центральных извилин из-за сдавления перикаллезной артерии). • Контралатеральные очагу хватательный рефлекс и рефлексы орального автоматизма (расторможение подкорковых автоматизмов из-за придавливания и ишемии лобной доли). • Гемиатаксия на противоположной стороне (поражение лобно-мозжечкового пути). • Лобная психика (дезориентация, расстройства памяти, спутанность сознания, болтливость). • Вторичный синдром базальных ганглиев (гиперкинезы лица и руки, изменение мышечного тонуса – феномен «зубчатого колеса», тенденция к моторному застыванию и насильственным движениям). АКСИАЛЬНОЕ СМЕЩЕНИЕ МОЗГА
(центральное транстенториальное вклинение)
Возникает при внемозговых объёмных процессах в области полюсов лобных, затылочных или теменных долей. При одностороннем объёмном процессе данной дислокации предшествует вклинение поясной извилины под серповидный отросток. Изменения на уровне мозжечкового намета заключаются в смещении промежуточного мозга (диэнцефальная область) и др. стволовых структур в каудальном направлении.
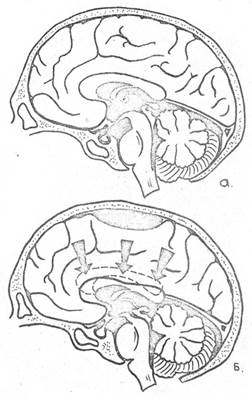
Супратенториальные дислокации осложняются сосудистыми нарушениями и окклюзией ликворных путей. Это усиливает патологические процессы, переводя их из потенциально обратимых в необратимые. Смещение через среднюю линию назад приводит к сдавлению большой вены мозга, из-за чего повышается гидростатической давление в глубинных структурах мозга из которых она дренирует кровь. Происходит сдавление ЗМА, из-за чего может развиться инфаркт и отёк в затылочной доле. Смещение среднего мозга и моста книзу приводит к натяжению медиальных перфорирующих ветвей базиллярной артерии, что приводит к ишемии парамедианных отделов ствола. Таким образом, при аксиальной дислокации процесс ишемии распространяется по стволу мозга в каудальном направлении. Это характеризуется проявлением клинических симптомов в определённой последовательности.
Пять стадий клинического течения транстенториального вклинения: 1. Ранняя диэнцефальная стадия 2. Поздняя диэнцефальная стадия 3. Стадия среднего мозга–верхних отделов моста 4. Стадия нижних отделов моста–верхних отделов продолговатого мозга 5. Стадия продолговатого мозга. РАННЯЯ ДИЭНЦЕФАЛЬНАЯ СТАДИЯ • Мерцающее сознание • Гипертермия, артериальная гипертензия, тахикардия • Апноэ с глубокими вздохами и зевотой, периодическое дыхание Чейн-Стокса • Узкие зрачки, вялая их реакция на свет • ↑ мышечного тонуса на контрлатеральной стороне • Двухсторонние патологические стопные знаки • При повороте головы происходит полный содружественный поворот глаз в противоположную сторону - рефлекс «головы куклы». Реже бывают плавающие движения глазных яблок, что говорит о сохранности ствола. При сдавлении в вырезке намета мозжечка верхних бугров четверохолмия и предлежащей претекальной части межуточного мозга нарушается содружественное отклонение глазных яблок кверху (синдром Парино). При быстром нагибании головы у больных в сопоре, отклонения глазных яблок кверху не происходит. ПОЗДНЯЯ ДИЭНЦЕФАЛЬНАЯ СТАДИЯ • Кома II-III • Прогрессирование диэнцефальных нарушений (гипертермия, артериальная гипертензия, тахикардия) • Дыхание типа Чейн-Стокса • Узкие зрачки, вялая реакция на свет • Обездвиженность, нет реакции на боль • Горметонические судороги – приступообразное ↑ мышечного тонуса в конечностях в виде максимального приведения и сгибания рук и разгибания ног, в результате быстрого выключения полушарий и верхних отделов головного мозга, в результате чего происходит растормаживание сегментарного аппарата спинного мозга. Эта стадия предупреждает о реальной угрозе перехода потенциально обратимого процесса в необратимый. При своевременном задержании или ликвидации прогрессирования супратенториального процессса имеется большая вероятность полного восстановления неврологических функций. Про прогрессировании признаков угнетения функций нижних отделов диэнцефальной области и особенно среднего мозга увеличивается вероятность того, что эти нарушения вызваны инфарктом, а не обратимой ишемией или сдавлением. СТАДИЯ СРЕДНЕГО МОЗГА—ВЕРХНИХ ОТДЕЛОВ МОСТА • Кома III • Дыхание Чейн-Стокса, часто сменяющееся устойчивым тахипноэ • Расширение зрачков, нет реакции на свет • Расходящееся косоглазие • Децеребрационная ригидность – повышенние тонуса мышц разгибателей и относительное расслабление мышц-сгибателей, возникает в результате нарушения проводимости стволовой части головного мозга (на уровне среднего мозга) — децеребрации. Объясняется прекращением тормозящего действия красного ядра на ядро Дейтерса.
Поражение среднего мозга в этой стадии обусловлено вторичной ишемией, быстро приводящей к некрозу, особенно в парамедианных структурах. СТАДИЯ НИЖНИХ ОТДЕЛОВ МОСТА—ВЕРХНИХ ОТДЕЛОВ ПРОДОЛГОВАТОГО МОЗГА • Кома III • Поверхностное дыхание, тахипноэ • Нет реакции зрачков на свет • Нет окулоцефалических и окуловестибулярных реакций • Мышечная атония и защитные рефлексы нижних конечностей СТАДИЯ ПРОДОЛГОВАТОГО МОЗГА Дыхание замедляется, становится нерегулярным по частоте и глубине, прерывается глубокими вздохами или периодами гаспинг-дыхания. Гаспинг-дыхание – предагональное дыхание, возникающее при разрушении ядер ствола мозга расположенных непосредственно над продолговатым мозгом и характеризующееся редкими короткими судорожными вдохами с быстрым выдохом. Возникает после остановки дыхания в терминальную паузу умирания в результате возбуждения инспираторных нейронов дыхательного центра в каудальной части продолговатого мозга при ослаблении или выпадении деятельности выше расположенных структур головного мозга. Иногда кратковременное гиперпноэ чередуется с относительно длительными периодами апноэ. Из-за гипоксии зрачки значительно расширяются. Пульс варьирует от замедленного до учащенного, АД падает. В итоге, после нескольких вздохов агонального типа происходит остановка дыхания. СМЕЩЕНИЕ ВИСОЧНОЙ ДОЛИ В ОТВЕРСТИЕ МОЗЖЕЧКОВОГО НАМЁТА
(височно-тенториальное вклинение)
При объёмном процессе в СЧЯ внутренне-базальный край крючка и извилина гиппокампа выпячиваются в щель Биша. Возникающее при этом вклинение приводит к сдавлению и уплощению прилежащих отделов среднего мозга, придавливанию его к противоположному краю вырезки намета мозжечка. В щели Биша также сдавливаются глазодвигательный нерв, ЗМА и базальная вена Розенталя. Выделяют 5 форм тенториальных вклинений: 1. Переднее – в супраселлярную ямку с заполнением базальной цистерны. 2. Передне-боковое – вдоль переднего края среднего мозга. 3. Задне-боковое – в области заднего квадранта среднего мозга. 4. Заднее – расположенное сзади. 5. Полулунное или серповидное – сплошное вклинение вдоль всей полуокружности среднего мозга.
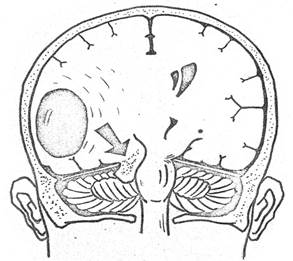
Данная дислокация характеризуется ранними признаками сдавления ножки мозга и глазодвигательного нерва. Это смещение часто наблюдается при травматических гематомах и при тяжелых ушибах мозга. Стадии височно-тенториального вклинения: a. Светлый промежуток b. Стадия глазодвигательного нерва c. Стадия среднего мозга d. Стадия среднего мозга—верхних отделов моста e. Стадия продолговатого мозга СВЕТЛЫЙ ПРОМЕЖУТОК Его клинические проявления соответствуют фазе клинической компенсации. Общемозговая и очаговая симптоматика не выражены, признаков поражения ствола нет. Очаговая симптоматика обусловлена очагом поражения коры. СТАДИЯ ГЛАЗОДВИГАТЕЛЬНОГО НЕРВА Наиболее ранним признаком височно-тенториального вклинения является одностороннее расширение зрачка. Умеренная анизокория с ослаблением реакции на свет расширенного зрачка иногда на несколько часов предшествует появлению других клинических признаков.
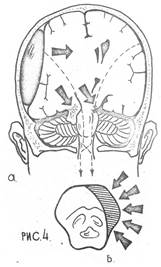 СТАДИЯ СРЕДНЕГО МОЗГА Клиника этой стадии соответствует умеренной клинической декомпенсации: • Одностороннее расширение зрачка с ослаблением его реакции на свет и конвергенцию • Парез взора вверх (синдром Парино) • Гемиплегия на стороне патологического очага, гемипарез на контрлатеральной стороне. Двухсторонние патологические стопные знаки (рис. 4)
СТАДИЯ СРЕДНЕГО МОЗГА Клиника этой стадии соответствует умеренной клинической декомпенсации: • Одностороннее расширение зрачка с ослаблением его реакции на свет и конвергенцию • Парез взора вверх (синдром Парино) • Гемиплегия на стороне патологического очага, гемипарез на контрлатеральной стороне. Двухсторонние патологические стопные знаки (рис. 4)
Состояние витальных функций еще не угрожающее, но возникает брадикардия, повышается АД, тахипноэ, гипертермия. Уточнение диагноза на этой стадии должно быть ускоренным. При отсутствии возможности инструментальной диагностики правомочно наложение поисковых фрезевых отверстий, т.к. неустранение причины процесса и отёка мозга приведет к смертельному исходу. СТАДИЯ СРЕДНЕГО МОЗГА—ВЕРХНИХ ОТДЕЛОВ МОСТА Грубая дисфункция среднего мозга и появление признаков поражения ствола: • Сопор или кома • Угрожающие изменения витальных функций (брадикардия или тахикардия, стойкое повышение АД, тахипноэ) • Двухсторонние двигательные нарушения с диссоциацией мышечного тонуса по оси, угнетение сухожильных рефлексов и появление децеребрационных реакций • Грубые глазодвигательгые и зрачковые расстройства. Резко расширяется зрачок на противоположной стороне за счет придавливания противоположной ножки мозга к краю вырезки намета мозжечка. На стороне объемного процесса зрачок остается умеренно расширен, с вялой реакцией на свет, т.к. ножка мозга на стороне вклинения сдавливается мягче, чем на противоположной стороне. • Расходящееся косоглазие за счет противоположного глаза • Может быть спонтанный конвергирующий, вертикальный, монокулярный нистагм СТАДИЯ ПРОДОЛГОВАТОГО МОЗГА (терминальная стадия) • Тотальная двухсторонняя офтальмоплегия • Глобальные изменения мышечного тонуса и арефлексия • Кома III с грубыми нарушениями витальных функций, дыхание нерегулярное, прерывистое, пульс от замедленного до учащенного, падение АД.
СМЕЩЕНИЕ МОЗЖЕЧКА В ШЕЙНО-ЗАТЫЛОЧНУЮ ДУРАЛЬНУЮ ВОРОНКУ
(мозжечковый конус вклинения)
Затылочно-шейная дуральная воронка опускается в большое затылочное отверстие и верхнюю часть позвоночного канала. Миндалины мозжечка смещаются по ней вниз и вклиниваются между
продолговатым мозгом и дуральной воронкой в области БЗО. Продолговатый мозг сдавливается сзади и с боков на уровне выхода корешков языкоглоточного, блуждающего, добавочного и подъязычного нервов (рис.5).
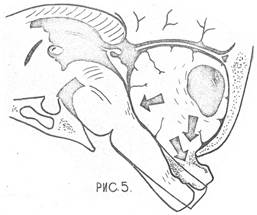
Чаще всего данная дислокация возникает при объемных процессах в ЗЧЯ. Часто бывает несоответствие между размерами смещения и клиническими симптомами, т.к. появление симптомов поражения продолговатого мозга зависит от темпов прогрессирования дислокации, от отёка и расстройства циркуляции крови в мозговом стволе. Признаки сдавления ствола в БЗО могут быть столь незначительными, что ускользают из внимания врача, пока в результате неблагоприятных факторов, увеличивающих ВЧД не возникает декомпенсация сдавленных структур. При этом могут внезапно наступить угрожающие жизни расстройства. Клиническая картина: РАННЯЯ СТАДИЯ: • боли в затылочной области и ригидность затылочных мышц (раздражение рецепторов ТМО задней черепной ямки) • Понижение роговичного рефлекса и парестезии в зоне иннервации тройничного нерва • Парез спинальных корешков добавочного нерва (ранний и надежный признак дислокации в БЗО) • Гипертензионно-гидроцефальные приступы головной боли с браликардией • Спонтанный горизонтальный нистагм, вестибулярные нарушения • Мозжечковые расстройства • Бульбарные нарушения (от легкого нарушения глоточного рефлекса до грубого нарушения глотания, дисфония, периоды спонтанной икоты и рвоты) ПОЗДНЯЯ СТАДИЯ • Сознание сохранено • Нарушение ритма и частоты пульса, синдром Кушинга (подъём АД при замедлении пульса) • Прогрессирующие расстройства дыхания • Гипертензионно-окклюзионные приступы • Парез отводящего нерва (наиболее характерный признак дислокаций миндалин мозжечка) • Тоническое разгибание шеи • Исчезновение децеребрационной ригидности, снидение мышечного тонуса, угасание сухожильных рефлексов
• Грубые бульбарные нарушения (дизартрия, расстройства глотания, западение языка, цианоз, нарушение функций добавочного и подъязычного нервов) Обычно вклинение в БЗО с компрессией продолговатого мозга приводит к фатальному прекращению дыхания и кровообращения настолько быстро, что морфологические изменения оказываются незначительными, что создает трудности для патологоанатома. СМЕЩЕНИЕ МОЗЖЕЧКА В ОТВЕРСТИЕ МОЗЖЕЧКОВОГО НАМЕТА
(мозжечково-тенториальное вклинение)
Данный вид дислокации приводит к сдавлению верхних отделов моста, среднего мозга и прилежащих сосудов. Деформируется задний отдел III желудочка и сильвиев водопровод. Также сдавливаются и деформируются вены Галена и Розенталя, повышая супратенториальное венозное давление. Могут быть сдавлены верхние мозжечковые артерии, в результате чего возникает инфаркт верхних отделов мозжечка.
Клинические проявления (сдавление среднего мозга и верхнего отдела моста): • Анизокория • Симптом Гертвига-Мажанди • Спонтанный вертикальный, ротаторный или диагональный нистагм • Понижение слуха (поражение нижнего двухолмия) • Приступы горметонии и децеребрационной ригидности • Нарушение иннервации в зоне тройничного нерва • Диссоциация мышечного тонуса и рефлексов по оси, приступы понижения мышечного тонуса, патологические пирамидные знаки, выраженные защитные рефлексы • Тахипноэ, тенденция к повышению АД
92.Классификация по Смирнову Л.Н. и общие симптомы опухолей головного мозга.
В 1954 г. Л.И. Смирнов предложил классификацию опухолей головного мозга по степени зрелости клеток и по гистологическому признаку.
По его классификации все опухоли ЦНС делят на три подгруппы: I - зрелые или гомотипические (астроцитомы, олигодендроглиомы, эпендимомы и др.); II - недозрелые (астробластомы, олигодендроглиобластомы, ганглиобластомы и др.); III - совершенно незрелые (медуллобластомы, мультиформные спонгиобластомы и др.).
По гистогенезу делят опухоли на восемь групп.
■ I - самая многочисленная, представлена опухолями нейроэктодермального или глиального ряда (56%). Большинство этих опухолей имеет внутримозговое происхождение, они растут из нейроглии. К ним относят астроцитомы, медуллобластомы, невриномы, пинеобластомы и др.
■ II - оболочечно-сосудистые новообразования (около 20%). Эти опухоли растут из арахноидэндотелия мозговых оболочек и стенок сосудов (менингиомы, ангиомы, хордомы, остеомы, фибросаркомы и др.).
■ III - опухоли хиазмально-селлярной локализации. К ним относят аденомы гипофиза, растущие из передней доли аденогипофиза, и краниофарингеомы, растущие из кармана Ратке (около 11%).
■ IV - бидермальные опухоли, т.е. смешанные, состоят из элементов, являющихся производными двух зародышевых листков (0,47%).
■ V - гетеротопические опухоли (1,6%), к ним относят эпидермоиды, дермоиды, пиратемы, липомы, хондромы.
■ VI - системные опухоли (около 1%), в эту группу включают множественный нейрофиброматоз (болезнь Реклингхаузена), множественный менингоматоз и множественный ангиоретикуломатоз (болезнь Гиппеля-Линдау).
■ VII - метастатические опухоли (около 5%). Чаще всего в головной мозг метастазируют опухоли бронхов (57%), затем опухоли молочной железы, малого таза, пищевода и далее желудка.
■ VIII - опухоли, врастающие в полость черепа (1,8%). Среди них наиболее часто встречаются саркомы, гломусные опухоли.
Клиническая картина ОГМ.
* Неуклонное нарастание общемозговых, очаговых и общесоматических симптомов.
* При доброкачественных опухолях заболевание развивается постепенно, медленно, с периодическими обострениями и ремиссиями.
* При злокачественных опухолях болезнь начинается остро, внезапно, иногда инсультообразно, напоминая сосудистые заболевания ГМ, что обычно вызвано кровоизлиянием в опухоль.
* Течение – прогрессирующее.
При супратенториальных опухолях, благодаря расположению большинства из них вдали от ликворпроводящих путей, болезнь протекает мягче и медленней, по сравнению с субтенториальными опухолями. Заболевание может проявляться сначала очаговыми симптомами, общемозговые присоединяются позже.
При субтенториальных опухолях, расположенных вблизи от ликворпроводящих путей, общемозговые симптомы развиваются рано и нарастают быстро.
Причиной этого является гидроцефалия вследствие сдавления 4 желудочка, сильвиевого водопровода, большой цистерны, а так же венозный застой и отек мозга.
Причины головной боли при ОГМ.
* Повышение внутричерепного давления вследствие увеличения внутричерепного объема:
- непосредственно опухолевой тканью
- перитуморальным отеком ГМ
- при окклюзионной гидроцефалии (особенно внутрижелудочковые опухоли, опухоли ЗЧЯ)
- за счет нарушения венозного оттока
* Вовлечение в патологический процесс структур, имеющих болевые рецепторы: твердая мозговая оболочка, сосуды ГМ, надкостница.
* Развитие вторичной ГБ из-за нарушения зрения:
- диплопия вследствие поражения 3, 4, 6 пар черепных нервов
- нарушение аккомодации
* Психогенная ГБ вследствие снижения функциональной активности больного.
Поддержание внутричерепного гомеостаза.
Vобщ = Vкровь + Vцсж + Vмозг + VН2О + Vх
Итог: ВЧД 8-10 мм.рт.ст.
Общемозговые симптомы:
* ГБ – наиболее частый симптом.
* Как правило, ГБ возникает ночью или под утро, уменьшается или прекращается днем и к вечеру.
* Боли могут усиливаться при перемене положения головы или тела в пространстве, во время болей появляется вынужденное положение головы, при котором улучшается отток ЦСЖ (синдром Брунса).
* ГБ могут иметь приступообразный характер, наиболее выражены в шейно-затылочной и височной областях.
* Во время приступа больные могут «застывать» в одном положении.
* Генерализованные и фокальные симптоматические эпилептические припадки примерно у 30 % больных, чаще при медленно растущих поверхностных опухолях (менингиомах).
* Могут быть единственным проявлением опухоли в течение длительного времени (несколько лет).
* Рвота отличается своим внезапным, рефлекторным характером. Возникает она независимо от приема пищи («изолированная рвота»), на высоте ГБ ночью или утром, часто при перемене положения головы и тела.
* Рвота обычно наблюдается у детей в самом начале заболевания, а по мере развития болезни рвота исчезает.
* Рвота без всяких видимых причин и при отсутствии другой симптоматики может быть симптомом опухоли 4 желудочка. Она возникает из-за непосредственного раздражения рвотного центра продолговатого мозга.
* Головокружение является как общемозговым, так и очаговым симптомом.
* Головокружение является следствием раздражения вестибулярной системы на любом ее уровне – от внутреннего уха до коры височной доли.
* Как общемозговой симптом головокружение наступает при повышении ВЧД. Оно сопровождается шумом в ушах, снижением слуха.
* Как очаговый симптом головокружение наблюдается при опухолях ЗЧЯ.
* Психические нарушения: наиболее типичны оглушенность, ослабление памяти, внимания, снижении критики, общая вялость, безучастность, неопрятность, расторможенность, эйфория.
Оболочечные симптомы преимущественно у больных с опухолью ЗЧЯ вследствие вклинения миндаликов мозжечка в затылочное отверстие, а так же при метастатических опухолях.
Очаговые неврологические симптомы и синдромы.
В основе их возникновения лежит непосредственное или отдаленное воздействие новообразования на вещество ГМ.
Локальные симптомы – это симптомы локального раздражения или выпадения функции той или иной структуры. Например, фокальные джексоновские припадки при опухолях центральных извилин, нарушение слуха при невриномах 8 нерва.
Симптомы по соседству возникают вблизи от основного очага.
Симптомы на отдалении – возникают в результате смещения (дислокации) ГМ в тенториальное или затылочное отверстие.
Дислокационный синдром при опухолях ГМ.
Опухоли супратенториального расположения → височно-тенториальное вклинение → вклинение миндаликов мозжечка.
Опухоли субтенториального расположения → вклинение миндаликов мозжечка.
Дальнейшее повышение ВЧД вызывает смещение (дислокацию) мозга под серповидный отросток, в вырезку мозжечкового намета, в БЗО.
93.Опухоли лобной доли. Клиника, диагностика, лечение.
* Очаговые симптомы - эпилептические припадки. В премоторной зоне припадки носят адверсивный характер, начинаясь с тонико-клонических судорог в противоположных конечностях или возникает насильственный поворот головы и глаз в сторону от очага, с последующей генерализацией судорог.
* Типично изолированное поражение мимической мускулатуры нижней половины лица.
* Контpлатеральные центральные парезы.
* При опухолях лобной доли доминантного полушария поражается центр Брока и возникает нарушение экспрессивной речи - моторная афазия.
* Появляются рефлексы орального автоматизма, патологические рефлексы, повышение тонуса мышц, нарушения статики и походки по типу астазии-абазии.
* Характерны нарушения психики больного, в виде апатико-абулического или расторможенно-эйфорического синдрома.
* Апатико-абулический синдром выражается нарастанием вялости, заторможенностью, безынициативности, отсутствие эмоциональных реакций; снижение памяти и интеллекта. Больной становится неопрятным.
* Растроможенно-эйфорический синдром характерен для опухолей базальных отделов лобных долей. Больные становятся резкими, агрессивными, злобными, негативными. Вместе с тем, они отличаются веселостью, дурашливостью, болтливостью, склонностью к плоским шуткам, циничностью.
Клиника опухолей центральных извилин.
* Отличается ранним возникновением эпилептических припадков – джексоновская эпилепсия:
- клонические судороги мышц руки, ноги или лица. Затем могут возникать преходящие контрлатеральные парезы в конечностях (параличи Тодда)
-приступы парестезий (онемения, ползанья мурашек и т.д.)
* Часто без генерализации и утраты сознания.
* Общемозговые симптомы при этом, как правило, не наблюдается, застойных явлений на глазном дне не возникает.
94.Опухоли височной доли. Клиника, диагностика, лечение.
Типично поражение анализаторов (обонятельного, вкусового, слухового, вестибулярного и части зрительного пути).
* Раздражение этих анализаторов вызывает галлюцинации. Обонятельные галлюцинации отличаются неприятным запахом, зрительные – сложностью и красочностью картин, что сочетается с гомонимной гемианопсией.
* Характерны эпилептические припадки с аурой обонятельного, вкусового, зрительного или слухового характера, состояние «уже виденного» или «никогда не виденного».
* При опухолях доминантного полушария развивается сенсорная афазия, при которой больной утрачивает способность воспринимать знакомую речь, а при поражении стыка височной и затылочной долей –амнестическая афазия, при которой больной не может вспомнить название знакомых предметов.
95.Опухоли теменной доли. Клиника, диагностика, лечение.
Опухоли верхних отделов теменной доли проявляются нарушением мышечно-суставного чувства, кинестетического, пространственного и чувства локализации в руке.
* Расстраивается способность определять на ощупь форму предмета – астереогноз.
* Страдают поверхностные виды чувствительности
* При опухолях нижних отделов теменной доли доминантного полушария возникают расстройства письма, чтения и счета.
* Движения рук теряют уверенность, планомерность, направленность – идеаторная и конструктивная апраксия.
* Возникает пространственная агнозия, расстройство схемы собственного тела – аутотопагнозия и отрицание представления о своей болезни – анозогнозия.
* Может выявляться пальцевая агнозия, нарушение право-левой ориентации
96.Опухоли затылочной доли. Клиника, диагностика, лечение.
Поражение зрительного анализатора, расположенного в затылочной доле, вызывает примитивные зрительные галлюцинации – фотопсии в виде вспышек света, ярких искр.
* Затем развивается гомонимная гемианопсия.
* Зрительная агнозия.
97.Опухоли мосто-мозжечкового угла. Клиника, диагностика, лечение.
4 стадии клинического течения:
1. Отиатрическая – проявляется шумом и нарастающей глухотой на одно ухо.
2. Отоневрологическая – присоединяется поражение 7 и 5 нервов.
3. Гипертензионно-гидроцефальная – появляются головные боли и застойные диски зрительных нервов.
4. Бульбарная – добавляется дисфагия, дисфония, дизартирия, нарушения дыхания.
98.Опухоли мозжечка. Клиника, диагностика, лечение.
Составляют у детей 40 % всех новообразований, у взрослых всего 6 %.
При опухолях червя мозжечка основные симптомы:
* Гипертензионная ГБ
* Статическая атаксия
* Головокружение и нистагм при взгляде в стороны
* Нарушения координации в конечностях.
Клиника опухоли полушарий мозжечка.
* Приступы ГБ утром или ночью
* Тошнота и фонтанирующая рвота
* Координаторные расстройства одностороннего характера, соответсвенно пораженному полушарию мозжечка
99.Опухоли гипофиза. Клиника, диагностика, лечение.
Эти опухоли отличаются:
* Отсутствием (как правило) общемозговых и гипертензионно-гидроцефальых синдромов, застойных явлений на глазном дне.
* Наличием ранних гормональных расстройств.
* Простой атрофией зрительных нервов.
* Битемпоральной гемианопсией.
* Грубой деструкцией турецкого седла.
Диагностика ОГМ.
* Неврологический осмотр
* Нейровизуализация: КТ, МРТ
* Осмотр окулиста
Краниография.
В детском возрасте могут выявляться:
* Расхождение черепных швов
* Локальные изменения в костях черепа
У взрослых наиболее характерны:
* Остеопороз, истончение стенок и отклонение спинки турецкого седла
* Очаговая деструкция при опухолях, прорастающих в кости черепа
Эхоэнцефалоскопия.
Срединное эхо (М – эхо) – отраженный сигнал формируется от эпифиза, 3 желудочка.
Направление и степень смещения М-эха указывает на сторону и величину объемного процесса.
Глазное дно.
Застойные диски зрительных нервов.
* Ценный объективный симптом повышенного ВЧД.
* Застойные диски развиваются рано и достигают выраженной стадии при опухолях ЗЧЯ, желудочков мозга, височных долей.
* Застойный диск проходит 5 стадий:
1. Начальный
2. Выраженный
3. Резко выраженный
4. Застойный диск в стадии атрофии
5. Атрофия зрительного нерва после застоя
* Обнаружение симптома застоя диска зрительного нерва является сигналом к неотложному обследованию больного в нейрохирургическом стационаре.
* В тех случаях, когда кроме повышенного ВЧД на зрительные пути воздействует и сама опухоль, возникает осложненные застойные диски зрительных нервов. Так, при опухолях височной и затылочной доли может возникать гомонимная гемианопсия. При опухолях гипофизарного ряда – битемпоральная гемианопсия.
* Атрофия зрительных нервов может быть первичной и вторичной.
* Первичная атрофия возникает при непосредственном воздействии объемного процесса на нерв, хиазму или зрительный тракт.
* Вторичная атрофия – после застоя дисков зрительных нервов.
* При сочетании простой атрофии на одном глазу с застойным диском на другом возникает синдром Фостера-Кеннеди, который чаще всего встречается при опухолях лобной доли.
Люмбальная пункция.
Проведение ЛП при ОГМ противопоказано!!!
В случае проведения поясничной пункции при ОГМ отмечается:
* Повышение давления СМЖ за счет повышения ВЧД.
* Белково-клеточная диссоциация – значительное увеличение количества белка при незначительном увеличении количества клеток (в норме содержание белка в СМЖ составляет до 0,33 г/л).
* При цитоскопии СМЖ возможно обнаружение атипических клеток.
* При исследовании ферментного состава СМЖ можно определить специфический альфа-глобулин мозга и альфа-фетапротеин.
Церебральная ангиография (ЦАГ).
Общие признаки:
* Гидроцефальная развернутость церебральных сосудов.
* Смещение передней мозговой артерии в противоположную сторону.
* Смещение глубоких вен мозга.
При ЦАГ можно выявить: собственную сосудистую сеть опухоли, по собственностям структуры которой можно косвенно судить о наиболее вероятной морфологической природе патологического новообразования. По смещению основной сосудистой магистрали и их ветвей, патологической сосудистой сети судят об опухолевом процессе.
КТ и МРТ.
Являются наиболее информативными методами лучевой диагностики и позволяют выявить объемные образования размером 3-5 мм в диаметре.
Это дает возможность своевременно определить показания к хирургическим вмешательствам.
Лечение ОГМ.
* Консервативное
* Хирургическое
* Лучевая терапия
* Химиотерапия
* Комбинированное
Консервативная терапия при ОГМ.
Используется на этапе подготовки к операции или как паллиативное лечение в неоперабельных случаях.
1. Дегидратация:
* Глюкокортикоиды (дексаметазон)
* Осмотические диуретики
* Неосмотические диуретики
* Венотоники
2. Антиконвульсанты.
Тактика лечения.
Нейроэпителиальные. Метастазы → комбинированное: хирургическое лечение + лучевое + химиотерапия.
Менингиомы. Невриномы. Аденомы гипофиза → хирургическое.
Хирургическое лечение.
* Ведущий метод.
* Принцип анатомической доступности и физиологической дозволенности.
* Принципы абластики и антибластики не работают.
* Цели: декомпрессия, циторедукция, гистологическая верификация.
* В зависимости от локализации, размеров и гистологической структуры опухоли операция может быть радикальной или паллиативной.
* При радикальной операции проводят тотальное или субтотальное удаление опухолей.
* Паллиативные операции предусматривают частичное удаление, наложение шунтирующей системы при окклюзионной гидроцефалии и декомпрессивную трепанацию для снятия гипертензионного синдрома.
* В дальнейшем индивидуально решается вопрос о лучевой терапии и применении химиопрепаратов.
Хирургическое лечение метастазов.
* Метастазы, требующие хирургического лечения, составляют 8 % от общего количества ОГМ.
* Хирургическое лечение показано при наличии единичного метастаза в ГМ без признаков отдаленного метастазирования в другие органы.
Лучевая терапия.
* Метод локальной эрадикации остаточной опухоли в послеоперационном периоде.
* Паллиативный метод при невозможности радикальной операции.
* Цель: девитализация опухоли за счет цитотоксического уровня облучения, облучение ложа опухоли после радикальной операции для предупреждения рецидива.
Виды ЛТ.
* Дистанционная или стереотаксическая фракционированная радиотерапия.
* Брахитерапия.
* Радиохирургия (кибер-нож).
* Нейтронная терапия.
* Комбинированная ЛТ.
Дозы облучения.
* Первые сеансы ЛТ проводят небольшими разовыми дозами (0,5-0,75 Гр до 1,8 Гр) для уменьшения продукции СМЖ и предупреждения повышения ВЧД.
* Суммарная доза лечения до 60 Гр за 6-7 недель.
* Два варианта облучения: тотальное облучение мозга и локальное облучение только самой опухоли.
Химиотерапия.
* Основными химиотерапевтическими препаратами для лечения глиом ГМ являются производные нитрозомочевины – нидран, ломустин, кармустин, мюстофан.
* К препаратам второго ряда относятся винкристин, прокарбазин (натулан), препараты платины (цисплатин, карбоплатин).
Схемы химиотерапии.
Схема 1. Кармустин 200 мг/м2 в/в до суммарной дозы 1500 мг/м2. Повторять каждые 8 недель.
Схема 2. Винкристин 1,5-2 мг в/в в первый день; нидран 150-200 мг (2-3 мг/кг) в/в или ломустин 100 мг/м2 через рот. Повторят каждые 6-8 недель.
Схема 3. Схема РСV (Р – прокарбазин, С – ломустин, V – винкристин).
Схема 4. Схема МОРР (М – мустарген, О – онковин или винкристин, Р – прокарбазин или натулан, Р – преднизолон или дексаметазон в совокупности с ломустином).
2000 г. – международное мультицентровое исследование по исследованию эффективности темозоламида в сочетании с ЛТ у больных с глиобластомами. Результат: увеличение общей и безрецидивной выживаемости у больных, получавших дополнительно темозоламид (одновременно с ЛТ), по сравнению с больными, не получавшими препарат.
Использование стволовых клеток.
* Феномен целенаправленной миграции СК в патологический очаг для реализации генетически детерминированных программ репарации и саногенеза (универсальное свойство СК млекопитающих).
* Доказана возможность миграции гемопоэтических стволовых клеток к очагу глиальной опухоли у экспериментальных животных (крысы линии Вистар).
* Суперселективная доставка в очаг транспортных молекул (противоопухолевые препараты, радиоизотопы, сигнальные белки и наноконструкции для повышения чувствительности к традиционным способам лечения).
100.Классификация опухолей спинного мозга. Общие симптомы спинальных опухолей.
* Интрамедуллярные опухоли (5-10 %) – развивающиеся из вещества мозга.
* Экстрамедуллярные опухоли (90 %) – растут из окружающих тканей, вызывают сдавление спинного мозга извне.
* Интрадуральные (расположены под твердой мозговой оболочкой)
* Экстрадуральные (расположены над твердой мозговой оболочкой)
Экстрамедуллярные ОСМ чаще располагаются на заднебоковой поверхости (60-65 %). Среди них на первом месте по распространенности – менингиомы, затем невриномы, холестеатомы, липомы.
Из интрамедуллярных ОСМ чаще встречаются эпендимомы, реже – глиомы, астроцитомы, ангиомы, саркомы.
По отношению к длиннику спинного мозга:
* Опухоли шейного отдела
* Опухоли грудного отдела (поражается наиболее часто)
* Опухоли пояснично-крестцового отдела
* Краниоспинальные опухоли (растут или из верхних сегментов спинного мозга с распространением в полость черепа или, наоборот, из бульбарного отдела головного мозга, спускаясь вниз)
* Опухоли конского хвоста
По происхождению и гистологическому строению:
* Первичные: невринома, менингиома, эпендимома, астроцитома, другие.
* Вторичные (метастатические). Наиболее часто в позвоночном канале метастазирут опухоли легкого, молочной железы, меланома, лимфома. Случаи метастазирования из спинного мозга во внутренние органы крайне редки.
Клиника ОСМ.
Зависит от локализации опухоли и скорости её роста, включает:
* Неврологические симптомы прогрессирующего поперечного сдавления спинного мозга: корешково-оболочечные боли, сегментарные и проводниковые нарушения (клиника будет определяться уровнем расположения опухоли).
* Механическая блокада субарахноидального пространства с характерными изменениями ликвора.
Клиническое течение ОСМ.
* Типичное (неуклонно прогрессирующее, наиболее часто, связано с прогрессированием сдавления или инфильтрации мозговой ткани).
* Ремиттирующее (с периодами ремиссии, связан с нарушением микроциркуляции и микрогемморагиями в богато васкуляризированных опухолях).
* Инсультообразное (следствие САК, массивного внутриопухолевого кровоизлияния или кровоизлияниями в ткань мозга. Характерно для богатоваскуляризированных опухолей – гемангиобластомы и эпендимомы).
Симптомы поперечного сдавления спинного мозга.
Двигательные и чувствительные расстройства проявляются в соответствии с законом Ауэрбаха-Флатау об эксцентрическом расположении длинных проводников спинного мозга.
Волокна, которые проводят болевую и температурную чувствительность от нижних конечностей размещены в боковых канатиках латерально, а от верхних – медиально.
* При интрамедуллярных опухолях сдавление проводящих путей направлено изнутри кнаружи, при этом двигательные и чувствительные нарушения распространяются сверху вниз (так может быть определена верхняя граница опухоли), а при эксрамедуллярных – снизу вверх.
* По мере нарастания сдавления спинного мозга развивается картина полного поперечного поражения спинного мозга.
Дополнительные клинические симптомы.
* Синдром вклинения опухоли – возникает вовремя люмбальной пункции. Опухоль смещает вниз и вызывает усиление корешковых болей и симптомов сдавления СМ.
* Симптом остистого отростка – перкуссия или глубокая пальпация остистого отростка позвонка на уровне расположения опухоли вызывает корешковую боль и парестезии проводникового характера.
* Корешковые боли положения – резкое усиление болей корешкового характера в горизонтальном положении и исчезновение их в вертикальном положении больного
101.Экстрамедуллярные опухоли грудного отдела спинного мозга. Клиника, диагностика, лечение.
Особенности: большинство опухолей доброкачественные, располагаются в проекции латеральных отделов позвоночного канала.
Различают три клинические стадии:
* Корешковую
* Половинного поражения СМ
* Полного поражения СМ
Корешковая стадия.
* Встречается в 50-60 % случаев.
* Характеризуется интенсивными болями и парестезиями по ходу спинномозговых корешков.
* Следует отметить, что интенсивность болевого синдрома зависит от положения пациента. Боли усиливаются в лежачем положении, в ночное время. Некоторые больные вынуждены спать сидя.
* В этой стадии процент диагностических ошибок наиболее высок.
* Дифференциальный диагноз – плеврит, холецистит, заболевания сердца, аппендицит, остеохондроз позвоночника.
Половинного поражения СМ (Броун-Секаровская стадия).
* Может обнаруживаться лишь при четко латерализованных опухолях.
* На стороне опухоли возникает центральный парез ноги, в ней нарушается суставно-мышечное чувство, тактильная, вибрационная и двумернопространственная чувствительность
* На противоположной стороне, в начале в дистальных отделах ноги, отмечается снижение болевой, температурной и, в меньшей степени, тактильной чувствительности.
* В большинстве наблюдений – частичное ассиметричное поражение СМ – элементы этого синдрома – фаза частичного поперечного поражения СМ.
* Отмечается «восходящий тип» чувствительных расстройств, когда нарушения постепенно нарастают снизу вверх.
Стадия поражения всего поперечника СМ.
* Характеризуется симметричными двусторонними расстройствами чувствительности, парапарезом и нарушением функции тазовых органов. Локальная неврологическая симптоматика зависит от уровня и протяженности опухоли.
* Может развиться постепенно на фоне длительной компрессии СМ или остро (инстультообразно) на фоне сдавления передней спинальной или корешковых артерий.
102.Интрамедуллярные опухоли грудного отдела спинного мозга. Клиника, диагностика, лечение.
Не имеют стадийности течения и четких, присущих только им проявлений.
Синдромы:
1. Болевой
2. Двигательных расстройств
3. Чувствительных расстройств
4. Сфинктерных расстройств
Представленная схема не является универсальной.
Болевой синдром.
* Начальные проявления – парестезии, чувство холода, тепла, жжения в соответствующих сегментах.
* Боли в спине могут быть диффузными или локальными.
* Причины:
* Раздражение растущей опухолью задних рогов или спиноталамических путей.
* Растяжение ТМО.
Двигательные и чувствительные расстройства.
* Чувствительные нарушения. Сначала, как правило, сначала наблюдаются сегментарно-диссоциированный тип расстройства чувствительности.
* Двигательные симптомы. Затем по мере роста опухоли и поражения передних рогов появляются вялые парезы.
* Позднее присоединяются проводниковые нарушения: спастические парезы и параличи, проводниковые расстройства чувствительности, тазовые нарушения.
Клиника опухолей различных отделов СМ.
Опухоли грудного отдела характеризуются:
* Корешковые боли носят опоясывающих характер, на ранних стадиях могут имитировать заболевания внутренних органов (холецистит, панкреатит).
* Выпадение брюшных рефлексов, что иногда помогает уточнить уровень процесса.
* Руки совершенно интактны.
* Ниже уровня компрессии типичные проводниковые расстройства. Верхний уровень поражения устанавливается по верхней границе чувствительных расстройств. Проекция ее на позвоночник определяется: в верхнегрудном отделе вычитанием из уровня чувствительных расстройств единицы, в среднегрудном отделе – двойки, в нижнегрудном отделе – тройки. Получаемая цифра указывает, на уровне какого позвонка находится опухоль.
103.Опухоли конского хвоста. Клиника, диагностика, лечение.
* В связи с анатомическими особенностями (смещаемость корешков) развиваются медленно и могут достигать очень больших размеров.
* Проявляются резкими болями с иррадиацией в ягодицу и ногу, боли усиливаются при кашле и чиханье. Длительное время больные могут лечиться от «радикулита». Часто имеет место симптом положения (в положении лежа боли резку усиливаются).
* Характерны корешковые нарушения чувствительности, обычно ассиметричные. Имеет место снижение, а затем выпадение ахилловых, иногда коленных рефлексов.
* Двигательные нарушения представлены атрофическими парезами и параличами, преимущественно дистальных отделов ног, как правило, асимметричными.
* Тазовые нарушения могут предшествовать или развиваться после появления парезов, они характеризуются обычно истинным недержанием мочи и кала.
Диагностика.
Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний.
По этой причине особенно важно, чтобы врач собрал полный анамнез и провел физикальное и неврологическое обследование.
При подозрении на спинальную опухоль врач может назначить проведение одного или нескольких указанных ниже обследований, чтобы подтвердить диагноз и выявить расположение опухоли:
* Рентгенография
* МРТ с обязательным введением контрастного вещества
* КТ с введением контрастного вещества
* КТ-миелография
* Биопсия
* Люмбальная пункция
* ЭНМГ
Люмбальная пункция, исследование ликвора и проведение ликвородинамических проб для определения проходимости субарахноидального пространства СМ.
* При пробе Квеккентедта (сдавление яремных вен на шее) в течение 5-10 секунд начальное ликоворное давление возрастает до 400-500 мм вод.ст. и быстро возвращается к исходному после прекращения давления.
* При пробе Стуккея (сдавление передней брюшной стенки), наблюдается менее значительный подъем ликворного давления – до 300-400 мм вод.ст.
* При частичной блокаде отмечается медленный подъем ликворного давления до более низкого уровня.
* Снижение давления после прекращения пробы происходит также медленно и не достигает начального уровня.
* При полной блокаде ликворное давление при пробах не повышается.
* Извлечение при люмбальной пункции 5 мл ликвора приводит к падению ликворного давления до 0.
В ликворе:
* Увеличивается количество белка до 5-8 г/л и более (чем ниже опухоль – тем более высокое содержание белка).
* Наблюдается желтоватая окраска ликвора – ксантохромия и желеобразное свертывание его – коагуляция.
* Отсутствует плеоцитоз – нормальное количество клеток в ликворе.
Рентгенологическое исследование.
* Изменения выявляются на поздних стадиях течения процесса, когда на фоне остеолитического процесса возникают патологические переломы позвонков, приводящих к компрессии СМ.
* На рентгенограмме видна атрофия дужек позвонков с увеличением расстояния между ними – симптом Эльсберга-Дайка.
Миелография.
* Для нисходящей миелографии контрастное вещество (омнипак, ультравист) вводится путем пункции затылочной цистерны в положении больного сидя.
* Контраст постепенно опускается вниз по субарахноидальному пространству, задерживаясь на верхней границе опухоли.
* При восходящей миелографии контрастное вещество вводится путем люмбальной пункции положении больного с приподнятым тазом.
* Контраст очерчивает нижнюю границу опухоли.
Дифференциа
* Наследственная спастическая параплегия Штрюмпеля. Передается по аутосомно-доминантному типу, т.е. встречается и у ближайших родственников. Начало болезни в 90% до 18 лет. Прогрессривание медленное. Вначале проявляются спастические параличи (а не слабость, не болевой синдром). Тонус преобладает над парезом. Больной не может быстро ходить, рано появляются патологические рефлексы - симметрично!!! Нет чувствительных нарушений.
* Рассеянный склероз. Чаще бывает у женщин до 35 лет. Характерным для симптомов является их рассеянность. В первую очередь поражаются зрительные нервы, однако возможно первичное поражение и спинного мозга (двигательные, чувствительные, тазовые расстройства). Часто присоединяются поражения и других отделов НС: мозжечка, ЧМН, т.e. топика симптомов разная. МРТ-полиочаговость поражения НС.
* Боковой амиотрофический склероз (БАС). Изменения в пирамидных путях и передних рогах спинного мозга (дистрофия). Быстро наступает полное поперечное поражение спинного мозга на каком-либо уровне. Нет изменений ликвора и пробы на его проходимость - положительны. Нет нарушения тазовых функций. Сочетаются симптомы периферических и центральных параличей (на фоне атрофии мышц и фибрилляций присоединяется спастика, повышение рефлексов и патологические знаки)
* Сирингомиелия. Характерны дистрофические черты развития личности. Сочетание нарушения движений с трофическими и чувствительными расстройствами. Сегментарно- диссоциированный тип нарушения чувствительности. Поперечное повреждение сегмента (проводниковый тип расстройств) возникает позже. Течение длительное.
* Фуникулярный миелоз - повреждаются задние столбы. Возникает на фоне дефицита витамина В12.
* Поперечный миелит. Это инфекционное заболевание. Развивается остро - в течении нескольких дней или часов. Проявляется симптомами общей интоксикации высокой температурой, тяжелым самочувствием. После непродолжительных корешковых болей на стороне поражения, происходит полное поперечное поражение спинного мозга и быстрые трофические расстройства. Характерен анализ ликвора.
* Вертеброгенная миелопатия.
* Спинальный инсульт. Моментальное развитие (часы) и клиническая картина проявляется сразу. Клиника соответствует поражению сосудистого бассейна.
Лечение.
* Все опухоли спинного мозга подлежат хирургическому лечению.
* + Адъювантная ЛТ, ХТ.
* Для удаления интрамeдлярных опухолей, а также экстрамедулярных, расположенных сзади и сбоку от спинного мозга, проводится операция ламинэктомии.
Результаты хирургического лечения.
Зависят от гистологического строения и локализации опухоли (экстра- или интрaмедулярной), степени и продолжительности сдавления, ишемизации спинного мозга, общего состояния и возраста больного, радикальности удаления новообразования.
Интрамeдулярные опухоли как зрелые, так и незрелые, Злокачественные прогностически неблагоприятны, за исключением эпендимом небольших размеров, при условии радикального их удаления.
Дата: 2019-02-25, просмотров: 393.