Встречается у взрослых. Пути заражения — контактный, воздушно-капельный. Является преимущественно госпитальной инфекцией.
Источник инфекции — глазные инструменты, пипетки, глазные капли и т.д. Инкубационный период длится 4—7 дней. Начало заболевания острое, поражаются оба глаза с интервалом 1—5 дней. При этом наблюдается: отек, гиперемия век и конъюнктивы; головная боль; легкое катаральное явление; через 5-9 дней от начала заболевания на роговице появляются точечные помутнения. Применяются противовирусные препараты как при аденовирусном конъюнктивите. Помутнение роговицы рассасываются самостоятельно.
ЗАБОЛЕВАНИЕ СКЛЕРЫ И ЭПИСКЛЕРЫ
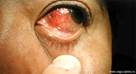
Эписклерит — воспаление поверхностных слоев склеры.
Склерит — воспаление среднего и внутреннего слоев склеры. Вызываются общими инфекционными заболеваниями, системными заболеваниями (системная красная волчанка, ревматоидный артрит, ревматизм), токсико-аллергическими реакциями (сифилитические и туберкулезные склериты). При этом у больного наблюдается: боль в глазу; покраснение глазного яблока, часто локальное; ограниченная припухлость и гиперемия склеры или эписклеры; резкая болезненность при пальпации; светобоязнь; возможно распространение процесса на роговицу (склерозирующий кератит).
Осложнения: склерозирующий кератит, иридоциклит. Течение длительное. При гнойном склерите (абсцессе склеры) ограниченная припухлость вблизи лимба быстро превращается в гнойный инфильтрат, который размягчается и вскрывается наружу. В тяжелых случаях процесс может осложниться прободением склеры.
Лечение: Местное применение антибиотиков сочетают с их внут-римышечным введением и назначением внутрь.
СИНДРОМ «СУХОГО ГЛАЗА»
Синдром «Сухого глаза» (ССГ) – комплексное заболевание, вследствие снижения качества и количества слезной жидкости. Слезная жидкость формирует на поверхности глаза слезную пленку, которая выполняет ряд важнейших функций, в том числе питательную, защитную и оптическую.
Провоцирующие факторы — дым, смог, кондиционированный воздух, электромагнитное излучение от мониторов компьютерных систем, косметические средства плохого качества.
Жалобы больного:
· ощущение жжения, инородного тела, рези в глазу, слезотечение;
· плохая переносимость ветра, кондиционированного воздуха, дыма и т.д.;
· ухудшение зрительной работоспособности к вечеру;
· светобоязнь;
· колебания остроты зрения в течение дня;
· покраснение глаз.
Цель лечения — искусственно увеличить количество слезы. Применяют заместители слезы.
Первая линия: водные растворы полимеров, обычно не влияют на остроту зрения: глазные кайли систейн, лакрисифи, слеза натуральная.
Вторая линия: более вязкие гели и мази, могут вызывать временное затуманивание зрения: офтагель, видисик.
СИНДРОМ «КРАСНОГО ГЛАЗА» СО СНИЖЕНИЕМ ЗРИТЕЛЬНОЙ ФУНКЦИИ
Кератиты
Это воспалительный процесс в роговой оболочке, сопровождающийся ее помутнением и часто понижением зрения. Основной признак кератита — помутнение в роговой оболочке вследствие отека и инфильтрации клеточными элементами.
Кератиты составляют около 25% всей глазной патологии. Они подразделяются на инфекционные и неинфекционные. Клинические проявления кератитов зависят от глубины поражения, расположения процесса, этиологии, вида микроорганизма, его вирулентности, сопротивляемости тканей роговицы, течения процесса.
Поражения роговицы
Основными симптомами являются: боль, светобоязнь, слезотечение, сни-жение зрения; блефароспазм, наличие перикорнеальной или смешанной инъекции, нарушение целостности роговицы и ее прозрачности, новообразование сосудов в роговице и нарушение ее чувствительности.
Факторы, способствующие развитию заболевания:
· травма роговицы, в том числе инородными телами;
· контактные линзы, особенно длительного ношения, загрязнение контейнеров для контактных линз;
· ранее выполненные хирургические вмешательства на роговице;
· хронические заболевания век, конъюнктивы, слезопроводящего аппарата;
· неправильный рост ресниц, заворот или выворот век;
· недостаток слезной жидкости;
· иммуносупрессивная терапия: местное и системное применение кортикостероидов.
При заболевании применяют противовирусные препараты: ацикловира 3% мазь (Зовиракс, Виролекс) закладывают за нижнее веко. Кроме того, можно закладывать за нижнее веко 0,25% оксалиновую мазь, 0,5% флореналевую мазь или 0,5% теброфеновую мазь. Однако эти препараты обладают более низкой эффективностью.
Увеиты
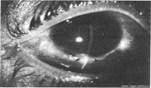
Увеит — воспаление сосудистой оболочки глаза. Соответственно анатомическому строению сосудистого тракта и особенностям кровоснабжения, увеиты подразделяют па передние (ириты, иридоциклиты) и задние (хориоидиты), возможно также поражение всей сосудистой оболочки (панувеит). Возникают при:
· бактериальная инфекция: возбудители туберкулеза, бруцеллеза, сифилиса, гонореи, стрептококки, стафилококки и др.;
· вирусы герпеса, гриппа, кори, краснухи, ветряной оспы, аденовирусы и др.;
· эндокринные и болезни обмена: диабет, тиреотоксикоз, подагра;
· наследственная аллергия к факторам внешней и внутренней среды (атонические); лекарственная и пищевая аллергия, при введении различных вакцин и сывороток, гетерохромный циклит Фукса, глаукомоциклитические кризы;
· травмы: проникающие ранения, контузии; симпатическая офтальмия.
Симптомы увеита зависят от локализации воспаления.
Передний: светобоязнь, снижение зрения, покраснение глаза вокруг роговицы, болевые ощущения в глазу, узкий зрачок, слезотечение.
Задний: снижение зрения, боль (если вовлечен ЗН).
Полувеит: сочетание симптомов переднего и заднего увеитов.
Диагностика: увеит определяется при тщательном исследовании глаз с помощью щелевой лампы и офтальмоскопа. Также проверяется зрение и ВГД.
В некоторых случаях требуется исследование крови, чтобы исключить или подтвердить системное заболевание. У больного при заболевании отмечаются: резкая боль в глазу, характеризуется как острая, усиливается ночью; усиление боли при пальпации — цилиарная болезненность; блефароспазм, светобоязнь, слезотечение; возможно нарушение зрения.
Лечение увеитов должно быть комплексным, с применением средств, воздействующих на этиологические факторы, на воспалительный процесс в радужке и цилиарном теле, а также на иммунные механизмы в организме больного.
Применяют: глазные капли, уколы под конъюнктиву и в веко, таблетки, в/м и в/в инъекции. После стихания воспаления может понадобиться лечение последствий увеита: катаракты, глаукомы, помутнение стекловидного тела, отслойки сетчатки.
Глаукома
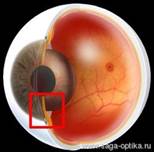
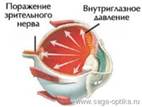
Глаукома — это заболевание глаз, характеризующихся постоянным или периодическим повышением внутриглазного давления с развитием:
· атрофии зрительного нерва (глаукоматозный экскавации ДЗН),
· возникновением типичных дефектов поля зрения.
Основные виды глаукомы:
· Врожденная (вследствие развития дренажной системы);
· Первичная (как результат изменения узла передней камеры);
· Открытоугольная и закрытоугольная;
· Вторичная (на фоне других глазных заболеваний).
Стадии развития глаукомы:
· Начальная;
· Развитая (сужение полей зрения, снижение остроты зрения);
· Терминальная (резкое снижение зрения вплоть до слепоты).
Врожденная глаукома: слезотечение, светобоязнь, увеличение размеров роговицы и всего глаза. Последствием запущенной глаукомы является слепота. Лечение: лекарственное и хирургическое.
Открытоугольная глаукома: наиболее распространенная форма глаукомы. Передний отрезок глаза выглядит нормально, однако водянистая влага не получает должного оттока, склеивается в глазу и повышается ВГД. Лечение: глазные капли для снижения ВГД, антиглаукомная операция с помощью лазера, либо обычная операция.
Закрытоугольная глаукома: редкая форма глаукомы. Характерна острыми приступами закрытия угла передней камеры. Это происходит из-за патологии передних отделов глазного яблока, которая проявляется при уменьшении пространства между роговицей и радужкой. Это усложняется отток водянистой влаги из глаза. ВГД сильно повышается, если отток полностью заблокирован
При развитии острого приступа первичной закрытоугольной глаукомы одним из симптомов является покраснение глазного яблока, что может ошибочно расцениваться как воспалительный процесс.
Острый приступ развивается внезапно, чаще на одной стороне, обычно у пожилых людей. Предрасполагающие факторы:
· перенесенное нервное потрясение;
· длительное пребывание в темноте;
· обильный прием жидкости.
Возможны жалобы на тошноту, рвоту, озноб, брадикардию; сильные, часто невыносимые боли в глазу и соответствующей половине головы; источник света кажется окруженным радужными кругами; значительное снижение остроты зрения.
Острый приступ глаукомы необходимо дифференцировать от острого иридоциклита, так как наличие сходных симптомов (сильные боли в глазу и покраснение глазного яблока) может привести к диагностической ошибке.
Вторичная глаукома: следствие какого-либо заболевания.
Причинами могут стать воспаления, операции, травма, сахарный диабет, опухоли, некоторые лекарственные препараты. Требуется как лечение основной проблемы, так и глаукомы.
Лечение: Медикаментозное, медикаментозное лечение, направленное на улучшение кровообращения, и обменных процессов в тканях глаза (сосудорасширяющих, антиопротекторы, витамины), хирургическое и лазерное.
Дата: 2018-12-28, просмотров: 394.