Пирогов , его роль в развитии отечественной хирургии.
Корифеем отечественной и зарубежной хирургии заслуженно' считается Николай Иванович Пирогов.
Н. И. Пирогов родился в 1810 г. в Москве. Он окончил медицинский факультет Московского университета, затем прошел специальную подготовку к профессорской деятельности в Юрьевском (теперь Тартуском) университете. В возрасте 26 лет он возглавил хирургическую кафедру и издал работу «Хирургическая анатомия артериальных стволов и фасций». На медицинских факультетах возникли новые кафедры — топографической анатомии и оперативной хирургии. Н. И. Пирогов стремился снять боли во время операции. Он впервые в России использовал эфир для обезболивания при операциях во время войны на Кавказе в 1847 г.
В целях профилактики нагноения ран Н. И. Пирогов разработал особый режим хирургического отделения. Он требовал, чтобы помещения для больных хорошо проветривались, врачи следили за чистотой рук и инструментов, ввел специальные чайники, из которых раны обмывали струей кипяченой воды. Н. И. Пирогов указывал, что причиной нагноения являются так называемые миазмы, о которых упоминал еще Гиппократ.
В книге «Начала общей военно-полевой хирургии», помимо мер по предупреждению и лечению ран, Н. И. Пирогов предложил особое внимание уделять сортировке раненых «на театре военных действий». Им впервые в Росссии предложены гипсовые повязки для лечения переломов.
Следующее поколение хирургов выдвинуло из своей среды ряд крупных ученых. Среди них особое место занимает Н. В. Склифосовский, много сделавший для распространения и развития антисептики и асептики. Большой вклад в развитие отечественной хирургии внесли А. А. Бобров (грыжесечение, подкожное и внутривенное вливание физиологического раствора, учебники по хирургии и топографической анатомии) и основатель журнала «Хирургия» Н. А. Вельяминов (работы, посвященные заболеваниям суставов, щитовидной железы, хирургическому туберкулезу, светолечению волчанки).
Основные типы повязок
А) Давящая повязка, полученная при помощи бинтования эластичным бинтом, обеспечивает равномерное давление на ткани, что ведет к нормализации крово– и лимфообращения в забинтованной конечности, препятствует застойным явлениям, способствует уменьшению отеков.Б) Иммобилизирующие повязки фиксируют поврежденную часть тела, например, при транспортировке пострадавшего (транспортная иммобилизация).В)Корригирующие повязки используются для длительной фиксации определенной части тела в положении, создающем благоприятные условия для устранения того или иного дефекта.
Основные типы бинтовых повязок: круговая (циркулярная), спиральная (восходящая и нисходящая), ползучая (змеевидная), крестообразная (восьмиобразная), сложная перекрещивающеяся повязка, колосовидная, черепашья, возвращающаяся, пращевидная, Т-образная.-Круговая (циркулярная) повязка является начальным и заключительным этапом почти всех повязок. Головку бинта немного распустить, начало бинта зафиксировать большим пальцем одной руки. Другой рукой начать раскатывать бинт, последовательно закрывая подлежащие туры.-Спиральная повязка. Восходящая спиральная повязка накладывается снизу вверх . Начинают наложение повязки с 2–3 циркулярных туров, затем их ведут косо от периферии к центру так, чтобы каждый последующий тур бинта прикрывал предыдущий на 1/2 или 2/3 его ширины. В результате образуется спиральная повязка, прикрывающая значительный участок тела.-Нисходящая спиральная повязка накладывается сверху вниз. Техника наложения аналогична спиральной восходящей повязке.-Спиральную повязку с перегибами накладывают на те части тела, которые на всем своем протяжении меняются в диаметре (например, голень, предплечье). Туры бинта ведут под большим углом (более наклонно), чем при наложении обычной спиралевидной повязки. Большим пальцем одной руки фиксируют нижний край бинта, перегибая его на себя и укладывая под углом 45° так, что верхний край становился нижним. -Ползучую (змеевидную) повязку накладывают при необходимости быстрого закрепления перевязочного материала на значительном протяжении. Начинают повязку циркулярными турами. Затем ведут ее винтообразно, причем туры бинта не должны соприкасаться, в завершение снова выполняют циркулярные туры.-При крестообразной (восьмеркообразной) повязке туры бинта перекрещивют в одном месте (над поврежденным участком) в виде цифры 8. Такую повязку можно накладывать на верхнюю часть грудной клетки, затылочную область, промежность, стопу.-Колосовидная повязка напоминает крестообразную повязку с той только разницей, что в ней при перекрещивании туры бинта не полностью закрывают друг друга. Такую повязку накладывают на область плечевого, тазобедренного суставов.
5.Правила бинтования
При наложении бинтовых повязок следует придерживаться общих правил бинтования, которые можно условно разделить на правила, касающиеся положения пациента и хирурга, и непосредственно технику бинтования.
1. Хирург должен находиться лицом к больному, чтобы видеть проявление его эмоций (реакция на неприятные ощущения, гримаса на боль, внезапное ухудшение состояния).
2. Бинтуемая часть тела должна находиться на уровне груди хирурга (при необходимости пациента следует посадить или уложить, положить стопу на специальную подставку и пр.).
3. Больной должен находиться в удобном положении.
4. Часть тела (конечность), на которую накладывают повязку, должна быть неподвижной.
5. Конечности, на которую накладывают повязку, следует придать функционально выгодное положение. Это подразумевает положение, в котором уравновешено действие мышц антагонистов (сгибателей и разгибателей), а кроме того, возможно максимальное использование функции конечности (для верхней конечности - прежде всего хватательной, а для нижней - опорной).
Выгодным для верхней конечности считается следующее положение: плечо приведено, свободно свисает вниз и ротировано кнутри, в локтевом суставе сгибание 90° и среднее положение между пронацией и супинацией, кисть в положении тыльного сгибания на 10-15°, пальцы полусогнуты, 1-й палец противопоставлен остальным (иногда в кисть при этом вкладывают своеобразный шар из марли или ваты).
Функционально выгодное положение для нижней конечности: в тазобедренном и коленном суставе - разгибание (180°), в голеностопном - сгибание (90°).6. При наложении повязки головка бинта в правой руке , хвост – в левой .Головка бинта должна быть открытой (15-20см.),способствует равномерному и ровному раскатыванию бинта. Если бинтование на левой конечности начинают слева на право, если на правой то справа на лево.7.Выбрать соответствующий размер бинта (голова , плече 7-10 см, туловище- 8-20 см.,пальци, кисть 5-7 см)8.Начинаем с наложения циркулярных туров .9.Повязку накладыв. От периферии к центру , от неповрежденного участка к ране!10.Каждый последующ. Тур перекрывает предыдущий на ½, 2/3.При наложения пов. На конические участки через 2-3 тура нужно делать перегиб бинта.11.Фиксировать концы бинта не следует в обл. раны , и опорных поверхностях.
6.Антисептика. Суть метода, основные виды (механическая, физическая, химичечкая, биологическя антисептика)
Антисептикка – комплекс мероприятий, направленных на уничтожение микроорганизмов в ране или около неё, т.е. в организме человека.
Понятие ввёл Дж.Прингл, развивали Листер, Склифософский.
Физическая - это методы, создающие в ране неблагоприятные условия для развития бактерий и всасывания токсинов и продуктов распада тканей. Основывается на законах осмоса и диффузии и тд (дренажи, перевязочный материал, промывание, высушивание, технические средства – лазер, ультразвук)
Химическая - уничтожение микроорганизмов в ране, патологическом очаге или организме больного с помощью различных химических веществ. (Вспоминай фарму! - 1группа хим.антисептиков - алкалоиды, 2 -окислители, 3 - кислоты и щёлочи, 4 – альдегиды, 5 – спирты, 6 – гипертонические растворы, 7-соли тяжёлых металлов, 8 - фенолы, 9 – красители, 10 – детергенты)
Биологическая - применение биопрепаратов, действующих как непосредственно на микроорганизмы и их токсины, так и действующих через макроорганизм.
(вакцины, иммунные сыворотки, глобулины, переливания крови, плазмы, анатоксины, а также антибиотики (вспомни классификацию), бактериофагии и тд)
Механическая - уничтожение микроорганизмов механическими методами, то есть удаление участков нежизнеспособных тканей, сгустков крови, гнойного экссудата. Основной метод! (включает туалет раны - удаление гнойного экссудата сгустков, очищение раневой поверхности; первичную хирургическую обработку раны - иссечение краёв, стенок, дна раны, удаление крови, инородных тел, восстановление повреждённых тканей — наложение шва, гемостаз, вторичную хирургическую обработку - иссечение нежизнеспособных тканей, удаление инородных тел, дренирование раны.)
Смешанная – использование двух или боле методов.
АВО
- Группа О (I) — в эритроцитах агглютиногенов нет, в сыворотке агглютинины а и b.
- Группа А (II) — в эритроцитах агглютиноген А, в сыворотке агглютинин b.
- Группа В (III) — в эритроцитах агглютиноген В, в сыворотке агглютинин а.
- Группа АВ (IV) — в эритроцитах агглютиногены А и В, агглютининов в сыворотке нет.
Антиген А не является однородным, существует два основных его подтипа. Групповой антиген В отличается большей однородностью, хотя описаны редкие его варианты.
Групповая принадлежность крови по системе АВО определяется с помощью реакции агглютинации. В настоящее время используют три способа определения групп крови по системе АВО:
• по стандартным изогемагглютинирующим сывороткам,
• по стандартным изогемагглютинирующим сывороткам и стандартным эритроцитам (перекрестный способ),
• с помощью моноклональных антител (цоликлонов анти-А и аити-В).
Rh фактор
Резус-фактор присутствует в крови 85% людей, а 15% лиц этого фактора не содержат. Так он назван, по имени макаки Резус, у которой он всегда имеется. 6 основных АГ, три пары аллельных генов (Dd, Cc, Ee)
Способы переливания крови.
По способу введения крови гемотрансфузии разделяют на внутривенные и внутриартериальные(внутрикостные в настоящее время не применяют). В подавляющем большинстве случаев кровь вводят в организм больного внутривенно капельно. Лишь при массивной кровопотере с резким ослаблением сердечном деятельности и крайне низким уровнем артериального давления прибегают к внутриартериальному нагнетанию крови. По виду используемой крови методы переливания можно разделить на две принципиально различные группы:
1) переливание собственной крови (аутогемотрансфузия),
2) переливание донорской крови.
Аутогемотрансфузия осуществляется двумя способами: трансфузия собственной заранее заготовленной крови и реинфузия крови. Пер-е донорской крови может быть: прямым(непосредственным) и непрямым (посредственным), а также выделяют обменное переливание крови.
22. Определения группы крови и резус фактора. Для проведения исследования необходимы стандартные гемагглютинирующие сыворотки I (О), II (А), III (В), IV (АВ), причем первые 3 варианта сыворотки должны быть в 2х сериях. Сыворотка должна быть пригодной для использования(соответствие ее сроку годности на этикетке сыворотки, визуально ее состояние. Нельзя использовать если-является мутной, содержит примеси, хлопья, взвеси или изменила цвет. Сыворотка считается пригодной- если она прозрачная, ампула с этикеткой (серия, срок годности, групповая принадлежность, цветная маркировка соответственно групповой принадлежности), ампула не повреждена, не вскрыта. Необходимы чистая тарелка(разделить на четыре части, отметить каждую группу крови, игла-скарификатор, стерильные ватные тампоны, чистое сухое обезжиренное предметное стекло, спирт. На тарелку в соответствии с маркировкой наносят по капле каждой сыворотки. Затем кожу четвертого пальца левой руки обрабатывают стерильным ватным тампоном со спиртом. С помощью скарификатора прокалывают кожу, удаляя первую выступившую каплю крови ватой без спирта.Следующую каплю крови забирают уголком предметного стекла, для каждой капли сыворотки — чистым уголком стекла. Для исследования к капле гемагглютинирующей сыворотки добавляют каплю крови в соотношении 10 : 1. Затем, аккуратно поворачивая и покачивая тарелку, производят перемешивание крови. Агглютинация обычно выявляется в виде выпадения хлопьев, которые хорошо визуализируются. Для уточнения результата к капле добавляют 0.9%NaCl, после чего с достаточной достоверностью оценивают результат. Одним из обязательных условий проведения исследования является соблюдение температурного режима. Если гемагглютинация происходит с сыворотками I (О), III (В), но не с II (А) (двух сериях) - исследуемая кровь принадлежит II (А) группе. Если гемагглютинация происходит в капле с сыворотками I (О), II (А), но не происходит с сывороткой III (В), это означает, что исследуемая кровь принадлежит III (В) группе.Когда гемагглютинация не происходит ни с одной из исследуемых сывороток(в 2х сериях) - исследуемая кровь не содержит агглютиногенов и принадлежит к I (О) группе . Если же агглютинация происходит со всеми сыворотками-кровь содержит оба агглютиногена (А и В) и принадлежит к IV (АВ) группе по системе АВО.
23. Пробы на индивидуальную совместимость проводятся в процессе подготовки к гемотрансфузии. Ставят две реакции: пробу на индивидуальную совместимость по системе АВ0 и по резус-фактору. Предварительно для постановки реакции у реципиента из вены берут кровь, которую разделяют на сгусток и сыворотку(отстаиванием или центрифугированием).
А. Проба на индивидуальную совместимость по системе АВ0 – на белую поверхность(тарелку, пластинку) наносят крупную каплю(0.1 мл) сыворотки крови реципиента и маленькую капельку(0.01) крови донора из флакона и смешивают их между собой, переодически покачивая тарелку. Р-ция проводится при температуре 15-25С, результаты оценивают через 5 мин.: отсутствие агглютинации эритроцитов донора свидетельствует о совместимости крови донора и реципиента по системе АВ0. Появление агглютинации указывает на их несовместимость – такую кровь данному больному переливать нельзя.
Б. Проба на индивидуальную совместимость по резус-фактору. После того как установлена сов-ть крови донора и реципиента по системе АВ0, необходимо установить совместимость по резус-фактору может быть проведена в одном из двух вариантов: 1) проба с использованием 33% полиглюкина(наиболее распространенная), 2) проба с использованием 10% желатина.
24. Осложнения при переливании крови. Самой частой причиной гемотрансфузионных осложнений является переливание крови несовместимой по системе АВ0 и Rh-фактору (приблизительно 60%). Реже – переливание недоброкачественной крови.
А)Переливание крови несовместимой по системе АВ0 (гемотрансфузионный шок), профилактика: заключается в соблюдении правил выполнения гемотрансфузии(тщательно выполнение всех последовательных процедур, особенно реакций на совместимость переливания крови).
Б)Переливание крови несовместимой, несовместимой по резус-фактору и другими антигенов эритроцитов, профилактика: заключается в тщательном сборе трансфузиологического анамнеза и соблюдении правил гемотрансфузии.
В) Синдром массивных гемотрансфузий, профилактика: заключается в отказе от переливания цельной крови от многих доноров одному больному. Массивные кровопотери целесообразно компенсировать заранее заготовленными от одного-двух доноров криоконсервированными эритроцитами и ПСЗ по принципу “один донор - один больной”, кристаллоидными и каллоидными кровезаменителями, создавая управляемую гемодилюцию, а также широким применением при оперативных вмешательствах аутогемотрансфузии и реифузии крови.
25. Кровезаменителями называют лечебные растворы, предназначенные для замещения утраченных или нормализации нарушенных функций крови. Препараты широко применяются для поддержания и коррекции основных констант гомеостаза при различных патологических состояниях. Они имеют большие сроки хранения, а также хорошо транспортируются. По своим функциональный свойствам и преимущественной направленности они делятся на несколько групп: 1) кров-ли гемодинамического действия, 2) дезинтоксикационные растворы, 3) кровез-ли для парентерального питания, 4) регуляторы водного-солевого обмена и кислотно-щелочного равнвесия, 5) переносчики кислорода.
Врождённые
Такие повреждения возникают в результате неправильного внутриутробного развития плода— недоразвитие суставной впадины и головки бедра (дисплазия).
Приобретённые
Они возникают при травме — травматические или при заболеваниях (остеомиелит, полиомиелит и др.)- патологические, или самопроизвольные.
Первая помощь
Фиксация повреждённой конечности косынкой, шиной и т. п. (иммобилизация). Холод на область поражения.
Способы вправления
Способ Гиппократа — Купера.- в военно-полевых условиях.
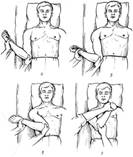
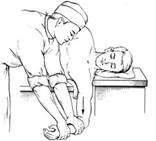
Способ Кохера.
Способ Джанелидзе.
Лечение гидраденита
Общее лечение гидраденита осуществляется под наблюдением врача приемом антибиотиков, сульфаниламидов, нитрофуранами и аутогемотерапией. При рецидивирующих формах применяются специфическая иммунотерапия, общеукрепляющие средства.
Для местного лечения гидраденита используется ихтиоловая лепешка, сменяемая в период выделения гноя два раза в день, сухое тепло, УВЧ, ультрафиолетовое и естественное солнечное облучение.При развитии гнойника (образовании абсцесса) может применяться его вскрытие небольшим разрезом с дальнейшим лечением методами хирургии и фитотерапии
Диагностика
Маркеры СЕПСИСА:
- анемия - сдвиг лейкоцитарной формулы влево
- увеличение показателей интоксикации (ЛИИ, ГПИ)
- Т-лимфцитопения - тромбоцитопения
- Ускорение СОЭ - Падение уровня неорг фосфата
- Повышение лактата крови - Конц средних молекул (300-500Д)
- Уровень цитокинов
Лечение: местное: некрэктомия, общее: (антибиотикотерапия, дезинтоксикация, имуннокоррекция, компенсация функций органов и систем)
ЛЕЧЕНИЕ
· МЕСТНОЕ ЛЕЧЕНИЕ
Некрэктомия, дренаж (поступление кислорода) + протеолитические ферменты
· ОБЩЕЕ ЛЕЧЕНИЕ
- Специфическая серотерапия (противостолбнячной сывороткой, связывающей циркулирующий в крови токсин). В первые сутки в/в 200 ООО МЕ 2 дня. Затем по 140 ООО МЕ еще 2-3 дня.
Противостолбнячный человеческий иммуноглобулин (однократно в/м по 900 МЕ (6 мл)).
Противосудорожная терапия. препараты фенотиазинового ряда (аминазин),
+ нейтролептики (дроперидол),
+ транквилизаторы (диазепам, седуксен, реланиум),
+ барбитураты (гексенал, тиопентал натрия),
+ Гипербарическая оксигенация.
+ Вспомогательная терапия. (поддержание жизненно важных функций)
+ Уход за больными. (Изоляция от раздражителей, зондовое питания и инфузионная терапии, контроль за диурезом и дефекацией)
Плановая и экстренная профилактика столбняка
ПЛАНОВАЯ ПРОФИЛАКТИКА
Активная иммунизация вакциной АКДС в детстве. Ревакцинации каждые 10 лет.
Плановая профилактика лиц, по роду своей деятельности имеющих высокий риск получения ран.
Активную иммунизацию осуществляют введением 1,0 мл столбнячного анатоксина дважды с интервалом в 1-1,5 месяца.
ЭКСТРЕННАЯ ПРОФИЛАКТИКА
Экстренную профилактику следует проводить сразу после получения раны. Она включает в себя неспецифические и специфические мероприятия.
а) Неспецифическая профилактика
Своевременно и правильно выполненная первичная хирургическая обработка раны + иссечение некротических тканей и удаление инородных тел.
б) Специфическая профилактика
При экстренной профилактике столбняка применяют средства пассивной иммунизации:
1. ПСС (противостолбнячная сыворотка) — в дозе 3 тыс. МЕ. Вводится по методу Безредко: 0,1 мл внутрикожно — при отсутствии реакции через 20-30 минут 0,1 мл подкожно — при отсутствии реакции через 20-30 минут всю дозу внутримышечно.
2. ПСЧИ (противостолбнячный человеческий иммуноглобулин) — в дозе 400 МЕ, а также средства активной иммунизации: столбнячный анатоксин (1,0 мл внутримышечно).
ЭТИОЛОГИЯ
Все бактерии – возбудители - анаэробные спороносные палочки.
Все возбудители анаэробной инфекции устойчивы к термическим и химическим факторам. Выделяют мощные экзотоксины (гемолизины, миотоксины, нейротоксины и др.) → некроз соединительной ткани и мышц. Вызывают гемолиз, тромбоз сосудов, поражение миокарда, печени, почек. Газообразование в тканях → отек.
Характер местных изменений в тканях
Острое серозно-альтеративное воспаление → мертвение тканей + общая интоксикация.
ПАТОГЕНЕЗ
Массивный некроз тканей, быстро развивающийся отек → повышение давления в фасциальных футлярах и тканях → ишемия. Тромбоз вен → ухудшение кровоснабжения. Отечная жидкость + токсины: поражение кожи (отслоение эпидермиса + образование пузырей), имбибирование клетчатки продуктами гемолиза и миолиза → голубые/бронзовые пятна. Скопление в тканях пузырьков углекислого газа и сероводорода. В кровь попадают токсины микроорганизмов и продукты распада → интоксикация, полиорганная недостаточность. В связи с интенсивной экссудацией – обезвоживание.
Местные симптомы
Боли в области раны, ощущение тесноты (нарастание отека), характерный внешний вид раны(сухой, безжизненный вид, скудное отделяемое с неприятным запахом, цианоз кожи вокруг раны, бронзовые пятна, мышцы вида «вареного мяса»), отек (Симптом Мельникова), газообразование(крепитация, симптом лезвия бритвы, симптом шпателя, симптом пробки шампанского), рентгенологический симптом Краузе, посев микрофлоры.
Общие симптомы
Слабость, жажда, наличии тошноты, рвота; бледность кожи иногда с желтушным оттенком, заострившиеся черты лица, сухой и обложенный язык.
Пульс значительно учащен, АД обычно понижается. Температура чаще субфебрильная. Быстро нарастающая анемия, высокий лейкоцитоз со сдвигом влево. Диурез снижается, в моче появляется белок и цилиндры.
Хирургическое лечение должно проводиться немедленно после постановки диагноза
§ Широкие, так называемые «лампасные» разрезы
§ Широкая некрэктомия
§ Ампутация и экзартикуляция
Общее лечение
Специфическое лечение 150 ООО МЕ поливалентной противогангренозной сыворотки (или по 50 ООО МЕ сывороток антиперфрингенс, антисептикум, антиэдематиенс).
Неспецифическая терапия складывается из следующих мероприятий: инфузии кровезаменителей и фракций крови, антибактериальная терапия, покой, коррекция жизненных показателей.
G ( gradus ):
G1 – опухоль низкой степени злокачественности (высокодифференцированные)
G2 – опухоли средней степени злокачественности (низкодифференцированные)
G3 – опухоли высокой степени злокачественности (недифференцированные)
P ( penetration ): используется при опухолях полых органов
Р1 – опухоль в пределах слизистой оболочки
Р2 - опухоль прорастает в подслизистую оболочку
Р3 – опухоль прорастает мышечный слой ( до серозного)
Р4 – опухоль прорастает серозную оболочку и выходит за пределы органа.
76. Общие принципы лечения опухолей
Больные со злокачественными опухолями нуждаются в срочном лечении. Лечение доброкачественных опухолей проводят в случае, когда они нарушают функции органа, вызывают косметический дефект, приз- наны предраковым заболеванием или подозрительны на возможность перехода в злокачественную опухоль.
Методы лечения злокачественных опухолей: хирургический, лучевой, химиотерапевтический и гормонально-терапевтический.
Хирургическое лечение
Основной метод лечения опухолей - хирургический, в части случаев (например, при раке молочной железы, матки, яичников и др.) его сочетают с лучевым лечением или химиотерапией. Такой вид комплексного лечения называют комбинированным. Комбинация хирургического лечения с лучевым может быть в виде предили послеоперационного облучения. Возможна комбинация облучения с химиотерапией (например, при миеломной болезни и лимфогранулематозе).
Хирургическое лечение не показано в случаях, когда заболевание может быть излечено лучевым или лекарственным методом (например, рак губы).
Противопоказанием для хирургического лечения злокачественной опухоли считают её неоперабельность, т.е. состояние, исключающее возможность хирургического вмешательства в связи с имеющимися метастазами опухоли. При выполнении операции у онкологического больного обязателен принцип абластики, т.е. оперирование в пределах здоровых тканей, удаление поражённого органа единым блоком с регионарными лимфатическими узлами, предварительная перевязка лимфатических и кровеносных сосудов, исключение травмирования самой опухоли (рассечения опухоли, вскрытия органа, поражённого опухолью, и т.п.).
Хирургическое лечение предусматривает также использование методов антибластики: применение во время операции электроножа, лазера, ультразвука, облучение опухоли и зоны регионарного метастазирования перед операцией и в послеоперационном периоде; использование регионарной инфузии - внутриартериальное введение противоопухолевых препаратов до операции и после неё.
Радикальная операция предусматривает удаление всего органа (например, молочной железы, матки) или значительной его части (части желудка, кишечника) и регионарного лимфатического аппарата. К радикальным операциям относят комбинированные, во время их выполнения вместе с поражённым опухолью органом удаляют или резецируют орган (или его часть), в который опухоль прорастает.
Учитывая возможность распространения опухоли за пределы органа, когда клетки опухоли могут находиться в лимфатических сосудах, узлах, окружающих тканях, при хирургической операции удаляют большую часть или весь орган, окружающую клетчатку, фасцию. Это принцип зональности. В качестве примера можно привести операцию при раке молочной железы, когда единым блоком удаляют молочную железу вместе с клетчаткой, фасциями, лимфатическими узлами надключичной, подмышечной областей и большой грудной мышцей.
Паллиативные операции предусматривают удаление органа или его части, когда метастазы опухоли остаются. Это вынужденная операция при осложнениях опухоли (например, распад опухоли с кровотечением или перфорация опухолью желудка, кишечника). Такие операции направлены на устранение осложнений, вызванных растущей опухолью, без её удаления (например, гастростомия при раке пищевода, межкишечный анастомоз при раке кишечника с развитием кишечной непро- ходимости, трахеостомия при раке гортани).
Лучевая терапия
Этот вид лечения применяют широко: более половины больных подвергают лучевой терапии. Её можно применять как самостоятельный вид лечения в ранних стадиях рака нижней губы, шейки матки, кожи, но чаще лучевая терапия бывает этапом комплексного лечения. В основном лучевую терапию комбинируют с хирургическим лечением, осуществляя её в пред- и послеоперационном периоде. Лучевую терапию можно комбинировать с химио- и гормонотерапией.
Лучевое воздействие на опухоль и её метастазы может быть осуществлено за счёт наружного, внутриполостного или внутритканевого об-
лучения. Наружное облучение проводят в виде γ-терапии с помощью специальных мощных лучевых установок, имеющих заряд радиоактивных препаратов (60Со, 137Cs и др.). При полостной лучевой терапии источник облучения вводят в естественные отверстия (например, в полость рта, полость матки, мочевой пузырь, верхнюю челюсть и др.). Для внутритканевого облучения применяют изотопы, вводимые в виде игл или капсул в ткани после удаления опухоли (например, при мастэктомии). Эти радиоактивные вещества остаются в тканях на длительное время и оказывают лучевое воздействие на оставшиеся в тканях опухолевые клетки, метастазы опухоли в лимфатические узлы.
Химиотерапия
При наиболее распространённых опухолях человека (раке лёгкого, молочной железы, желудка, кишечника) химиотерапевтические препараты значительно уступают хирургическому и лучевому лечению. Хи- миотерапию применяют в комплексе с другими методами лечения (например, в комбинации с хирургическим методом при раке яичника). Большое значение химиотерапия имеет при системных онкологических заболеваниях - лейкозе, лимфогранулематозе. Применение только химиотерапии при ранних стадиях опухолей, когда опухоль можно удалить хирургическим путём, недопустимо.
Различают следующие группы химиопрепаратов.
Цитостатические препараты: циклофосфамид, тиотепа, хлорэтиламиноурацил, винбластин, винкристин и др. Эти препараты тормозят размножение опухолевых клеток, воздействуя на их митотическую активность.
Антиметаболиты - препараты, влияющие на обмен веществ в раковой клетке. Они подавляют, например, синтез пуринов (меркаптопурин) или воздействуют на ферментные системы (фторурацил, тегафур) либо процессы превращения фолиевой кислоты (метотрексат).
Противоопухолевые антибиотики - группа веществ, синтезируемых грибами или микроорганизмами: дактиномицин, руфокромомицин.
Гормонотерапия. Для лечения гормонально-зависимых опухолей применяют гормональные препараты. Препараты мужских половых гормонов, или андрогены (тестостерон, метилтестостерон), используют при раке молочной железы. Женские половые гормоны (гексэстрол и диэтилстильбэстрол) назначают при раке предстательной железы.
К гормонотерапии опухолей относят также вмешательства на эндокринных железах с лечебной целью (например, хирургическая или лучевая стерилизация женщин при раке молочной железы).
77. Пороки развития - заболевания, возникающие вследствие нарушения развития эмбриона или более зрелого плода и служащие одной из причин возникновения патологии у детей раннего возраста (до 3 лет). Синонимы: врожденные аномалии, мальформации. В соответствии с мировой классификацией выделяют 4 типа врожденных пороков развития:
• мальформация - морфологический дефект органа в результате генетически обусловленных нарушений эмбрионального дифференцирования;
• дисрупция - разрыв органа;
• деформация - изменение объема и формы тела плода в результате действия внешней силы;
• дисплазия - дефект развития плода, возникающий в результате действия внешних факторов (тератогенных, метаболических, травматических).
Большинство лиц с тяжелыми врожденными дефектами нуждаются в хирургическом лечении, поскольку своевременное оперативное вмешательство является единственным средством спасения их жизни.
79. качестве химиотерапевтических препаратов используют средства для местной и общей терапии: для инфильтрации опухоли применяют 20 мл 0,1% раствора трипафлавина. Для общей противопаразитарной терапии используют левамизол, мебендазол.
Профилактика
Профилактика эхинококкоза и альвеококкоза заключается в строгом эпидемиологическом режиме на скотобойнях, уничтожении зара- жённых органов убитых животных. В быту необходимо избегать контакта с собаками, особенно это касается детей, которые не понимают опасности заражения и не соблюдают меры предосторожности. Важен ветеринарный надзор за служебными собаками.
Аскаридоз
Аскаридоз (ascaridosis) - гельминтоз кишечника. Возбудитель - круглый гельминт аскарида.
Источник заражения - человек. Выделенные с калом яйца созревают в почве. С загрязнёнными овощами, ягодами, фруктами, частицами почвы они могут попасть в желудок и затем в тонкую кишку. Внедряю- щаяся личинка проникает через слизистую оболочку кишки в воротную вену, печень и далее в малый круг кровообращения. В лёгких личинки выходят из сосудов, проникают в бронхиолы, затем в бронхи, глотку и заглатываются с мокротой в желудок, далее проникают в кишечник, где достигают половой зрелости.
Аскаридоз может привести к осложнениям, требующим хирургического лечения.
Кишечная непроходимость развивается вследствие закупорки просвета кишки клубком аскарид при массивной инвазии, чаще регистрируют в детском и юношеском возрасте. Признаки её такие же, как и при обтурационной непроходимости другой природы: схваткообразные боли, неотхождение кала и газов, вздутие живота, при далеко зашедших стадиях рвота кишечным содержимым. При рентгенографии брюшной полости видны уровни жидкости в растянутых петлях кишечника (чаши Клойбера). При пальпации определяют опухолевидное болезненное образование тестоватой консистенции (клубок аскарид), при пальпации оно может исчезать и затем появляться вновь.
При безуспешности консервативной терапии показано хирургическое лечение: размассирование клубка аскарид и продвижение их в просвет толстой кишки во время лапаротомии с последующей дегельминти- зацией, энтеротомия и удаление гельминтов.
Аппендицит, вызванный внедрением в просвет червеобразного отрост- ка аскарид, не имеет характерных признаков - клиническая картина его обычна. Аскариды в червеобразном отростке бывают операционной находкой у больных, оперированных по поводу острого аппендицита.
Аскаридоз печени и жёлчных путей встречают редко. Мигрируя в кишечнике, аскариды через большой сосочек двенадцатиперстной кишки попадают в общий жёлчный проток, затем в жёлчный пузырь, внутри- печёночные протоки, что приводит к развитию механической желтухи, гнойного холангита, острого холецистита, абсцессов печени. В протоках может находиться различное количество аскарид - от единичного экземпляра до огромного их скопления.
Аскаридоз жёлчных протоков не имеет патогномоничных признаков. Клиническая картина соответствует таковой при механической желтухе, гнойном холангите, абсцессе печени. Отмечают острое развитие и быстрое прогрессирование гнойного воспаления, тяжёлой интоксикации.
Ретроградная холангиография, УЗИ, компьютерная томография помогают уточнить диагноз. Лечение хирургическое: холецистэктомия, холедохотомия, удаление аскарид и наружное дренирование жёлчных путей, вскрытие и дренирование абсцесса печени.
Аскаридоз поджелудочной железы. При заползании аскарид в проток поджелудочной железы развивается её воспаление, способное протекать по типу хронического индуративного или острого, в том числе и геморрагического панкреатита. Лечение только хирургическое: панкреатотомия с удалением паразита. В послеоперационном периоде - дегельминтизация.
Перфорация аскаридами органов желудочно-кишечного тракта (пи- щевода, желудка, кишечника) происходит в случае патологических изменений в стенке органа (например, язва, некроз слизистой оболочки). Развивается клиническая картина гнойного перитонита.
Послеоперационные осложнения аскаридоза обусловлены активной миграцией аскарид после операции; возможно их выделение с рвотными массами, что иногда приводит к механической асфиксии вследствие попадания аскарид в дыхательные пути.
При оперативных вмешательствах, сопровождающихся вскрытием просвета полых органов брюшной полости, возможно выхождение аскарид в свободную брюшную полость через линии хирургических швов с развитием тяжёлого гнойного перитонита.
Учитывая тяжесть хирургических осложнений аскаридоза, во всех случаях плановых операций показано исследование кала на яйца гельминтов. При установлении аскаридоза проводят дегельминтизацию в предоперационном периоде.
Описторхоз
Описторхоз (opisthorchesis) - гельминтоз гепатобилиарной системы и поджелудочной железы. Распространён среди населения Западной Сибири, Казахстана, в бассейне Волги, Днепра, Дона, Немана. Возбудитель описторхоза - сибирская кошачья двуустка. Основные хозяева - человек, кошки, собаки, лисицы, песцы; промежуточный хозяин - прес- новодный моллюск; дополнительный хозяин - карповые рыбы (язь, плотва, лещ, чебак и др.).
Яйца гельминта попадают в воду с фекалиями и заглатываются моллюском, где превращаются в личинки. Последние выходят в воду и активно проникают в тело рыбы, инцистируются в мышцах, подкожной клетчатке. Приём в пищу недостаточно проваренной или просоленной рыбы, содержащей зародыши гельминта, приводит к заражению человека.
В печени гельминты вызывают дистрофические и некробиотические процессы.
Самые частые хирургические осложнения описторхоза - гнойный холангит с возможным образованием абсцессов печени, перфорация жёлчных протоков - вызывают развитие перитонита. Абсцесс печени может перфорировать в брюшную полость, полость плевры. Хронический описторхоз часто приводит к раку печени.
Поражение описторхозом поджелудочной железы может вызвать острый панкреатит, а при хроническом течении инвазии - рак поджелудочной железы.
Осложнения описторхоза не имеют характерных признаков. Диагноз ставят на основании данных клинических и специальных методов исследования, выявления яиц гельминта в дуоденальном содержимом.
Лечение указанных осложнений описторхоза проводят по общепринятым при этих заболеваниях правилам с пред- и послеоперационной дегельминтизацией. Если планируют хирургическое вмешательство на других органах у лиц, страдающих описторхозом, дегельминтизация обязательна, а после хирургического лечения больных следует переводить в терапевтические стационары для специального лечения.
В качестве антигельминтного средства используют хлоксил (гексахлорпараксикол), назначаемый по специальной схеме.
Амебиаз
Амебиаз (amoebiasis) - заболевание, вызываемое Entamoeba histolytica, с преимущественным язвенным поражением толстой кишки; возможна гематогенная диссеминация возбудителя во внутренние органы (печень, лёгкие, мозг и др.) с развитием абсцессов.
Заболевание распространено в тропических странах, встречается в республиках Средней Азии и Закавказья, иногда в других регионах. Основной источник инфекции - человек, выделяющий с фекалиями цисты амёб. Попадание в желудочно-кишечный тракт цист амёбы с загрязнёнными фруктами, овощами, зеленью, водой приводит к развитию заболевания.
В толстой кишке амёбы проникают в подслизистый слой, вокруг них образуются воспаление, некроз тканей, в дальнейшем развиваются язвы. Через сосуды кишечника амёбы проникают в кровь и переносятся во внутренние органы (печень, лёгкие, мозг и др.), где и вызывают образование абсцессов. Истончённая стенка кишки может перфорироваться, что приводит к развитию гнойного перитонита.
Амебиаз кишечника напоминает картину бактериальной дизентерии и проявляется общими признаками воспаления (лихорадкой, слабостью, недомоганием), частым стулом со слизью, кровью, иногда стулом в виде «малинового желе». Диагноз амебиаза подтверждают обнаружением в кале амёб, специфической серологической реакцией.
Перфорация и гангрена кишки приводят к гнойному перитониту. Диагноз ставят на основании клинической картины перитонита. Общее состояние больного тяжёлое, порой с признаками бактериально-токси-
ческого шока, но симптомы раздражения брюшины выражены нечёт- ко. Резкое ухудшение общего состояния, появление признаков, не позволяющих исключить перитонит, считают показанием к лапароскопии.
При установлении диагноза перитонита показана экстренная операция, проводимая по общим правилам, как при гнойном перитоните. При гангрене кишки выполняют резекцию кишки с выведением колостомы. Выраженные некротические изменения вокруг язвы, когда ушивание отверстия невозможно, становятся показанием к резекции кишки с наложением колостомы.
Амёбный колит может осложниться развитием амёбной гранулёмы. Осложнение встречают редко, при длительном течении заболевания без специфического лечения. Формируется воспалительный перифокальный ин- фильтрат в стенке кишки вокруг язвы. По морфологической структуре это хроническое продуктивное воспаление с эозинофильной инфильтрацией и очагами некроза. Чаще происходит поражение слепой и восходящей кишки.
При пальпации живота определяют болезненное опухолевидное образование тугой эластической консистенции, чаще в правой подвздошной области. Для диагностики большое значение имеют анамнез, кли- ническая картина амебиаза и колоноскопия. Обнаружение в кале амёб - прямое доказательство амебиаза. При присоединении вторичной гнойной инфекции распад инфильтрата может привести к перфорации кишки и развитию калового перитонита. Амёбная гранулёма может вызвать обтурационную кишечную непроходимость.
Неосложнённую амёбную гранулёму лечат консервативно. При безуспешности консервативного лечения показана операция, а при возникших гнойных осложнениях, кишечной непроходимости выполняют экстренную операцию.
Аппендицит при амебиазе обусловлен развитием специфических язв в слизистой оболочке червеобразного отростка с присоединением вторичной инфекции. Характерных признаков аппендицит при амебиазе не имеет.
В случае обширного поражения толстой кишки язвенным процессом возможно развитие кишечного кровотечения. Если его источник находится в дистальных отделах толстой кишки, выделяется большое ко- личество алой крови; при кровотечении из вышележащих её отделов кровь более тёмная. Для остановки кровотечения используют консервативные средства (см. главу 5), необходимо восполнение кровопотери. Обязательно применение антиамёбных препаратов.
Оперативное вмешательство - крайняя мера. Во время операции выполняют резекцию кишки, установив источник кровотечения при колоноскопии.
Абсцесс печени - наиболее частое хирургическое осложнение амебиаза, встречают в 2-10% случаев. Особенность абсцесса состоит в отсутствии пиогенной оболочки, его содержимое - расплавленные ткани, жидкий гной кофейного цвета, без запаха. Вторичное инфицирование придаёт гною зловонный запах и зеленоватую или белёсую окраску. В 80-90% случаев абсцессы локализуются в правой доле печени.
Состояние больных крайне тяжёлое: выражены клинические признаки тяжёлой интоксикации, печёночной недостаточности, обострения амебиаза кишечника. Больные жалуются на боли в правом под- реберье, иррадиирующие в плечо, лопатку. При поверхностно расположенном абсцессе отмечают пастозность кожи, болезненность при пальпации межрёберных промежутков. Печень увеличена и болезненна.
При хроническом абсцессе преобладают признаки тяжёлого истощающего заболевания: кожные покровы серые, землистые, склеры желтушные, кожа сухая, дряблая, выраженное истощение, иногда отёки стоп, голеней. Печень резко увеличена, но менее болезненна, плотной консистенции, иногда над её областью определяется выбухание, соответствующее локализации процесса.
Большое значение в диагностике амёбного абсцесса печени имеют специальные методы исследования: рентгенологическое, радиоизотопное сканирование, УЗИ, компьютерная томография.
Для уточнения диагноза проводят диагностическую пункцию под контролем УЗИ или компьютерной томографии. Характер гноя, обнаружение в нём амёб не оставляют сомнений в диагнозе.
Абсцесс печени может вскрыться в брюшную или плевральную полость, забрюшинную клетчатку, жёлчные протоки и даже наружу.
Лечение абсцесса печени должно включать комплексную антиамёб- ную, антибактериальную, дезинтоксикационную терапию.
При мелких абсцессах, даже множественных, удаётся добиться излечения больного консервативными средствами. Основной метод лечения - пункционный. Пунктируют абсцесс толстой иглой под контролем УЗИ или компьютерной томографии, аспирируют его содержимое, в полость вводят антибактериальные и антиамёбные препараты.
При неэффективности пункционного метода лечения выполняют вскрытие и дренирование абсцесса.
Хирургическое вмешательство показано при осложнённом абсцессе - его прорыве в брюшную полость.
Абсцесс лёгких. Метастазирование амёб в лёгкие приводит к развитию пневмонии или абсцесса лёгкого. Клинические, рентгенологичес-
кие признаки амёбной пневмонии и абсцесса не отличаются от таковых при неспецифической природе заболевания.
При абсцессе используют бронхологическую санацию. Если антибактериальная терапия неэффективна, пунктируют гнойник с аспирацией гноя и введением специфических лекарственных препаратов.
Амебный абсцесс мозга встречают редко. Чаще выявляют множественные абсцессы диаметром от нескольких миллиметров до нескольких сантиметров. Кроме клинических, используют специальные методы диагностики: УЗИ, компьютерную томографию.
Для лечения абсцессов применяют антиамёбные и антибактериальные препараты, при сформировавшихся абсцессах - хирургический метод (удаление абсцесса вместе с капсулой).
При всех видах хирургических осложнений амебиаза проводят комплексное лечение с обязательным применением антиамёбных препаратов: эметина, метронидазола, хлорохина по определённым схемам, из- ложенным в курсе инфекционных болезней.
Профилактика хирургических осложнений амебиаза состоит из общих эпидемиологических мероприятий и активного лечения больных амебиазом кишечника.
Филяриатоз
Филяриатоз (filariatosis) - общее название гельминтозов, вызываемых филяриями. Наибольшее значение в хирургии имеют вухерериоз и бругиоз, характеризующиеся поражением лимфатической системы. Распространены филяриатозы среди населения жарких стран Африки, Южной Америки и Южной Азии. Гельминты паразитируют в лимфатических сосудах и узлах, их личинки находятся в лимфе и крови. Источники инвазии - люди, обезьяны, собаки, кошки. Личинки переносятся комарами рода Anopheles, Culex и др. Развитие микрофилярий в них продолжается 8-35 дней.
Пирогов , его роль в развитии отечественной хирургии.
Корифеем отечественной и зарубежной хирургии заслуженно' считается Николай Иванович Пирогов.
Н. И. Пирогов родился в 1810 г. в Москве. Он окончил медицинский факультет Московского университета, затем прошел специальную подготовку к профессорской деятельности в Юрьевском (теперь Тартуском) университете. В возрасте 26 лет он возглавил хирургическую кафедру и издал работу «Хирургическая анатомия артериальных стволов и фасций». На медицинских факультетах возникли новые кафедры — топографической анатомии и оперативной хирургии. Н. И. Пирогов стремился снять боли во время операции. Он впервые в России использовал эфир для обезболивания при операциях во время войны на Кавказе в 1847 г.
В целях профилактики нагноения ран Н. И. Пирогов разработал особый режим хирургического отделения. Он требовал, чтобы помещения для больных хорошо проветривались, врачи следили за чистотой рук и инструментов, ввел специальные чайники, из которых раны обмывали струей кипяченой воды. Н. И. Пирогов указывал, что причиной нагноения являются так называемые миазмы, о которых упоминал еще Гиппократ.
В книге «Начала общей военно-полевой хирургии», помимо мер по предупреждению и лечению ран, Н. И. Пирогов предложил особое внимание уделять сортировке раненых «на театре военных действий». Им впервые в Росссии предложены гипсовые повязки для лечения переломов.
Следующее поколение хирургов выдвинуло из своей среды ряд крупных ученых. Среди них особое место занимает Н. В. Склифосовский, много сделавший для распространения и развития антисептики и асептики. Большой вклад в развитие отечественной хирургии внесли А. А. Бобров (грыжесечение, подкожное и внутривенное вливание физиологического раствора, учебники по хирургии и топографической анатомии) и основатель журнала «Хирургия» Н. А. Вельяминов (работы, посвященные заболеваниям суставов, щитовидной железы, хирургическому туберкулезу, светолечению волчанки).
Дата: 2019-02-02, просмотров: 517.