Хвороби печінки
В пункційному биоптаті печінки знайдена дистрофія гепатоцитів, їх некрози, склероз з порушенням балочної і часточкової будови з утворенням псевдо часточок, регенераторних вузлів. Виберіть найбільш ймовірний діагноз.
+Цироз печінки
- Хронічний гепатоз
- Хронічний гепатит
- Прогресуючий масивний некроз печінки
- Гострий гепатит
У хворого, який тривало хворіє на жовчнокам’яну хворобу з ознаками холангіту і холангіоліту, розвинувся цироз печінки. Який це вид цирозу ?
+ Біліарний
- Інфекційний
- Токсичний і токсично-алергичний
- Обмінно-аліментарний
- Циркуляторний
У хворого знайдено асцит, в два рази збільшена селезінка, варикозне розширення вен стравоходу і прямої кишки. При гістологічному дослідженні біоптата печінки виявлений мікронодулярний цироз. Який процес ускладнив цироз печінки?
+ Синдром портальної гіпертензії
- Серцева недостатність
- Гепато-лієнальний синдром
- Печінково-клітинна недостатність
Хворий інфекційного відділення скаржився на слабкість, відсутність апетиту, підвищення температури до 38С. На 7 добу – різкий біль у правому підребер’ї та пожовтіння шкіри. При мікроскопії біоптату печінки: порушення балкової будови, у гепатоцитах – гідропічна та балонна дистрофія, в деяких гепатоцитах – некроз, тільця Каунсільмена, на периферії часточок – збільшена кількість багатоядерних гепатоцитів. Яка форма вірусного гепатиту найбільш вірогідна?
+ Циклічна жовтянична
- Злоякісна
- Хронічна
- Холестатична
- Безжовтянична
У померлого, який прижиттєво отримував чисельні ін’єкції наркотиків, в печінці гістологічно знайдена гідропічна дистрофія гепатоцитів, “матовосклоподібні гепатоцити”, ацидофільні тільця Каунсільмена, лімфоцитарно-макрофагальні накопичення в портальних трактах. Найбільш вірогідна етіологія захворювання:
+ Вірусна
- Бактеріальна
- Токсична
- Паразитарна
- Грибкова
ЗАХВОРЮВАННЯ НИРОК
Структурно-функціональна одиниця нирки – нефрон.
Довжина нефрону 150-155мікрон, в 1 нирці 1,3 млн. нефронів (усього 2,5 млн.). Через нирки проходить 1700 л крові за добу. З них фільтрується 170 л і це – первинна сеча. Але в результаті реабсорбції виділяється 1, 5 - 2 л сечі на добу.
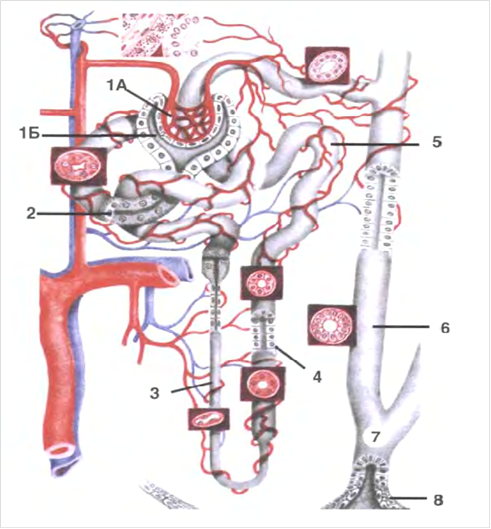 |
Будова нефрону нирки. 1а-капілярний клубочок; 1б-капсула Шумлянского-Боумена; 2-проксимальний звивистий каналець; 3-нисхідна частина петлі Генле; 4-висхідна частина; 5-дистальний звивистий каналець; 6-збиральна трубочка; 7-сосочковий канал; 8-ниркова чашечка.
Судини нирки: у клубочок заходить вхідна гілка (vas afferens) – вона в 2 рази товще, вихідної судини (vas efferens).
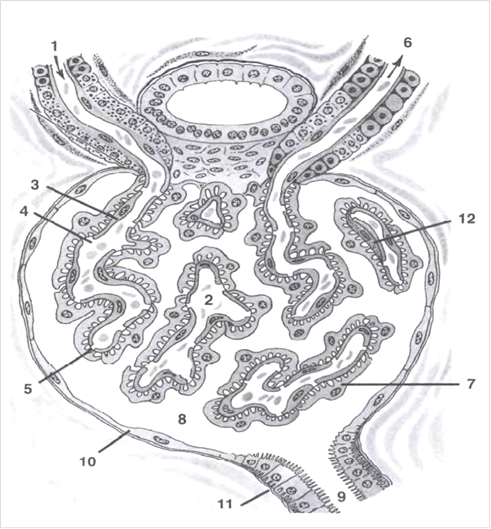
Судини клубочка нирки: 1 — приносна артеріола; 2 — капіляри клубочка; 3 — ендотеліальні клітини, які мають фенестри та 4 — пори; 5 — базальна мембрана; 6 — виносна артеріола. Капсула Шумлянского-Боумена: 7 — внутрішній листок капсули з подоцитів; 8 — порожнина капсули; 9 — просвіт проксимального звивистого канальця; 10— зовнішній листок капсули; 11 — кубічний епітелій проксимального канальця. 12 — мезангіальні (міжсудинні) клітини.
Різниця в діаметрі створює гідростатичний тиск, необхідний для фільтрації крові. Вхідна гілка розпадається на сітку капілярів біля -50 шт., які діляться на 5-8 часток клубочку.
Клубочок побудований з капілярів. Ендотеліальні клітини капілярів клубочка, мають фенестри й пори; базальна мембрана: загальна для ендотелію капілярів і епітелію внутрішнього листка капсули; виносна артеріола.
Класифікація. В теперішній час існують два принципово різних підходи до складання необхідної класифікації: нозологічний (найбільш прогресивний) та синдромологічний.
Сучасна клініко-морфологічна класифікація хвороб нирок базується на структурно-функіональному принципі.
I. Нефропатії
1. Гломерулопатії – захворювання з переважним враженням клубочків нирок різної етіології та патогенезу. По етіології всі гломерулопатії поділяють на: набуті і вроджені. По характеру патологічного процесу їх поділяють на: запальні (гломерулонефрит) і не запальні або дистрофічні (амілоїдоз, діабетичний і печінковий гломерулосклероз).
А. Набуті:
а) гломерулонефрит
б) мембранозна нефропатія
в) фокальний сегментарний гломерулярний гіаліноз
г) діабетичний гломерулосклероз
д) печінковий гломерулосклероз.
е) набутий амілоїдоз нирок
Б. Вроджені:
а) синдром Альпорта (нефрит з глухотою та сліпотою),
б) спадковий амілоїдоз
в) пошкодження нирок з мінімальними змінами (ліпоїдний нефроз).
2.Тубулопатії – захворювання нирок різної етіології та патогенезу з переважним первинним враженням канальців. По етіології тубулопатії поділяють на: набуті і вроджені. По характеру патологічного процесу на: некротизуючі та обструктивні.
А. Набуті:
а) набуті некротизуючі тубулопатії представлені некротичним нефрозом різної етіології
б) набуті обструктивні тубулопатії представлені подагричною та мієломною ниркою.
Б. Вроджені тубулопатії представлені групою ферментопатій дитячого віку до яких відносяться тубулопатія з поліурічним синдромом, фосфат діабет, синдром де Тоні-Дебре-Фанконі, тубулопатія з нефролітіазом і нефрокальцинозом, синдром Олбрайта.
II. Стромальні захворювання, як правило набуті і мають запальний характер:
А. Тубулоінтерстиційний нефрит виникає в результаті пошкодження інтерстиційної тканини і тубулярних базальних мембран токсичними циркулюючими імунними комплексами, аутоантитілами, імунокомпетентними клітинами. Ці зміни спостерігаються при деяких гломерулонефритах, синдромі Гудпасчера (пневморенальний синдром), первинному пошкоджені інтерстиційної тканини, хронічному активному гепатиті т.і.
Б. Пієлонефрит може бути первинним та вторинним (при інших захворюваннях). По перебігу поділяють на гострий та хронічний.
а) Гострий поділяють на: серозний, гнійний та змішаний.
б) Хронічний поділяють на пошкодження з мінімальними змінами, інтерстиційною та стромально-судинною формою
ІІІ. Аномалії розвитку мають вроджений характер. Зустрічаються переважно у дітей. У дорослих зустрічаються: полікістоз нирок, аплазія однієї з нирок, підковоподібна нирка.
ІV. Пухлини нирок.
А. Первинні пухлини. Часто зустрічаються: нирково-клітинний рак і аденомами нирки. Рідко зустрічається: перехідно-клітинна папілома, рак ниркових мисок і ангіоміоліпома. В дитячому віці зустрічається нефробластома (пухлина Вільмса).
Б. Вторинні пухлини. Як правило представлені метастазами новоутворень різної локалізації: пряме розповсюдження пухлин заочеревини, гемобластози.
Запальні гломерулопатії.
Гломерулонефрит - 2-х стороннє, дифузне, негнійне, переважно інфекційно-алергічне захворювання, при якому пошкоджуються ниркові клубочки (імунообумовлене запалення переважно клубочкового апарата нирок яке клінічно проявляється нирковими й позанирковими ознаками.).
| Ниркові ознаки | Позаниркові ознаки |
| олігоанурія протеїнурія циліндрурія гематурія | Набряки гіпертонія гіпертрофія лівого шлуночка серця диспротеінемія гіперазотемія |
Етіологія: Поліетіологічне захворювання. У виникненні бере участь 3 основних фактори:
1. Біологічні чинники
· Бактерії: -гемолітичний стрептокок 12-го типу – нефрогенний штам (містить М-протеїн, подібний по антигенних властивостях з базальною мембраною клубочків. В 50% - після ангін, в 50% - після скарлатини, каріозних зубів, пневмоній, стоматитів, гінгівітів й ін.). Спірохети; коринебактерії; пневмококи.
· Віруси: гострих респіраторно вірусні інфекції (ГРВІ), вірусного гепатиту.
· Найпростіші: плазмодії малярії.
2. Хвороби з гіперімунною реакцією організму.
3. Лікарські речовини: антибіотики, протизапальні препарати, переливання крові, вакцини, сироватки.
Патогенез.
1. По типу перехресного імунітету. Антитіла, вироблені на М-протеїн стрептокока діють на власні тканини. В даному випадку на базальну мембрану капілярів клубочків.
2. Стрептокок, віруси, сироватка, лікарські речовини виділяються нирками й руйнують базальну мембрану, змінюючи її антигенні властивості. Це може бути механічна або холодова травма, яка змінює антигенні властивості сполучної тканини базальної мембрани. І на тканину нирки починають вироблятися антитіла.
3. Антигени, що циркулюють у крові, осідають на базальній мембрані капілярів клубочків, туди ж приходять антитіла, і розігрується імунна реакція.
Тобто механізм пошкодження може бути:
1. Антитільний – антитіла атакують гломерулярну базальну мембрану.
2. Імунокомплексний - ІК течією крові заносяться в нирки й відкладаються в клубочку.
3. Фіксація на гломерулярній базальній мембрані комплементу без імуноглобулінів.
Класифікація.
Класифікація враховує наступні критерії: 1) нозологічний – первинний і вторинний; 2) етіологічний – встановленої етіології (бактеріальний, вірусний, паразитарний) і невстановленої етіології. 3) патогенетичний – імунологічно обумовлений (імунокомплексний, антитільний) та антитільно не обумовлений. 4) характер перебігу (гострий, підгострий, хронічний). 5) морфологічний – базується на топографії, характеру і розповсюдженості патологічного процесу.
А. Залежно від локалізації пошкодження (відкладання імунних комплексів – депозитів) гломерулонефрити поділяються на:
1. Інтракапілярний – у петлях капілярів.
1) ексудативний - інфільтрація клубочка нейтрофільними лейкоцитами.
2) ексудативно-проліферативний - розмноження ендотелію капілярів і мезангіальних клітин;
3) ексудативно-некротичний;
4) мезангіальний (проліферативний) поділяється на:
а) мезангіо-проліферативний,
б) мезангіо-капілярний,
в) мезангіо-лобулярний.
2. Екстракапіллярний – у капсулі Боумена-Шумлянского.
1) ексудативний, який поділяється на:
а) серозний;
б) геморагічний;
в) фібринозний;
2) проліферативний - проліферація клітин капсули клубочка (нефротелію й подоцитів);
3. Фібропластичний (склерозуючий): результат 1-го або 2-го.
Б. За характером перебігу в клініці :
а) гострі - 1,5-12 міс. (всі види ексудативного інтра- і екстракапілярного ГН)
б) Підгострі – 6-18 місяці (злоякісний швидкоплинний гломерулонефрит): смерть протягом 3х місяців. За морфологією це проліферативний екстракапілярний й інші.
в) хронічні – більше 12 місяців (частіше проліферативний й мембранозний)
В. Залежно від переважання клінічних симптомів розрізняють:
1) гематурічну форму;
2) нефротичну;
3) гіпертонічну;
4) змішану.
1.Інтракапіллярний гломерулонефрит розвивається у петлях капілярів та мезангії клубочка. Він може бути ексудативним, проліферативним та змішаним.
Ексудативний . Після відкладання депозитів (мукоїдне і фібриноїдне набухання) в клубочок приходять сегментоядерні лейкоцити (крайове стояння їх в капілярах, потім частина їх починає виходити в мезенгіальний матрикс). Паралельно виникає невелика проліферація ендотеліальних клітин і мезангіоцитів. Але переважає інфільтрація клубочків сегментоядерними лейкоцитами.
Далі відбувається проліферація ендотелію і мезангіоцитів стає більш виражена – цей гломерулонефрит називають ексудативно-проліферативним (тобто на першому місці – проліферація).
Мікроскопічно: збільшені клубочки (у нормі діаметр дорівнює 140-150 мікрон) діаметр до 250-300 мікрон. Кількість ядер (у нормі - 140-150 ядер в клубочку), при захворюванні – 250-400.
Макроскопічно: нирки збільшені, сірувато-коричневі, після зняття фіброзної капсули на її поверхні сіруваті напівпрозорі крапки – збільшені клубочки.
Ексудативно-некротичний. В базальній мембрані фібриноїдний некроз після набухання (не відбувається утворення фібриноїду). Далі іде некроз ендотеліальних клітин і тромбоз.
Макроскопічно: нирки збільшені. Корковий шар – сірувато-коричневий, мозковий шар – темно-червоний (так як кров відводиться по юкстамедулярному шунту).
Проліферативний мезангіальний гломерулонефрит розвивається у зв'язку з реакцією мезангіоцитів на фіксацію депозитів імунних комплексів або антитіл на субепітеліальній, субендотеліальній сторонах базальної мембрани, інтрамембранозно і парамезангіально. Відбувається проліферація мезангіоцитів, мезангій розширюється за рахунок нагромадження матриксу, відростки мезангіальних клітин виселяються на периферію судинних петель, викликаючи розщеплення БМК (мезангіальна інтерпозиція). Сегментоядерних лейкоцитів мало. Окремі судинні петлі склерозуются. Залежно від ступеня проліферації мезангію і склеротичних змін судинних петель розрізняють види мезангіального гломерулонефрита:
Мезангіо-проліферативний гломерулонефрит клінічно в 80% випадків перебігає з гематурією, латентно. Тривалість захворювання розтягується на десятиліття. Стінка капіляра клубочка не пошкоджена. Гістологічно характеризується проліферацією мезангіоцитів і вогнищевим розщепленням БМК, на якій визначають різного характеру імунні депозити, що містять Ig та Сз-фракцію комплементу. Спостерігається збільшення мезангіального матриксу за рахунок проліферації мезангіоцитів, стінка капіляра клубочка не ушкоджена. Капсула не пошкоджена. Клубочок має лапчастий вигляд. Перебіг відносно доброякісний. Особливою формою мезангіального гломерулонефриту є нефрит з Ig-депозитами (IgA-нефрит), що у цей час розглядають як самостійне захворювання. Він характеризується поворотною макрогематурією й несприятливим клінічним перебігом.
Мезангіо-капіллярний гломерулонефрит клінічно характеризується нефротичним синдромом або має змішану форму. Перебігає досить швидко закінчуючись хронічною нирковою недостатністю. Гістологічно для нього характерно поряд із проліферацією мезангіоцитів, які стають збільшеними, ушкоджується базальна мембрана капілярів клубочка, вона потовщена, розщеплена, можуть виникати тромби. Спостерігається розширення мезангія, дифузне потовщення і подвоєння БМК, обумовлене вираженою інтерпозицією мезангію.
Залежно від локалізації депозитів імунних комплексів (Ig, C3) виділяють три різновиди мезангіокапіллярного гломерулонефрита: із субепітеліальними депозитами, щільними інтрамембранозними депозитами, субендотеліальними депозитами.
Лобулярний гломерулонефрит, як варіант мезангіокапілярного гломерулонефрита. При якому розвиваються проліферативні і склеротичні зміни у центрі часточок судинного пучка. При цьому різновиді спостерігається різко збільшений матрикс, який стискує капіляри клубочка вони склерозуються, гіалінізуються, частина залишається нормальною.
Для мезангіального гломерулонефриту характерно не тільки зміна клубочків. У нефроцитах канальців розвиваються білкова дистрофія, атрофія; виникають лимфогістіоцитарна інфільтрація й склероз строми.
Макроскопічно: нирки збільшені в розмірах, бліді, в'ялі, іноді на поверхні помітні невеликі, точкові западання.
2. Екстракапілярні. Крім запалення в клубочках (ексудативного, ексудативно-проліферативного) залучається капсула Боумена.
Ексудативний. В капсулах накопичується ексудат :
а) серозний – багато білка і мало форменних елементів.
Макроскопічно: не діагностується.
Мікроскопічно: розширена капсула з ексудатом;
б) геморагічний – в капсулі накопичується велика кількість еритроцитів.
Макроскопічно: дещо збільшена нирка. На розрізі в корковому шарі – червоні крапки, нагадують крововиливи;
в) фібринозний – в капсулі з’являється фібринозний ексудат, випадає у вигляді сіточки.
Макроскопічно: на сірувато-коричневому фоні сіруваті напівпрозорі крапки (ексудативно-проліферативний).
Проліферативний (екстракапілярний). Після відкладання депозитів між ніжками подоцитів починає збільшуватися проліферація подоцитів і клітин нефротелію, таким чином капсула заповнюється клітинами, вони утворюють півмісяці в місцях, де не прикріплюється клубочок – а він відтісняється вверх. Ці клітини іноді можуть бути в проксимальних звивистих канальцях. Тобто клубочок під тиском, капіляри стиснені, іде ішемія клубочка. Через 1,5 - 2 місяці півмісяці організуються (склероз) і капсула Боумена повністю заростає і немає можливості для фільтрації сечі.
Макроскопічно: нирка збільшена, пістрява (на ній збільшуються крововиливи «Велика пістрява нирка»).
Післяінфекційний гломерулонефрит (гострий гломерулонефрит (ГГН)): морфологічна характеристика, наслідки.
Післяінфекційний гломерулонефрит виникає гостро після стрептококової інфекції: з гемолітичним стрептококом групи А типів 12, 4 і 1 (пост стрептококовий, бактеріальний гломерулонефрит). Патогенетично це іммунологічно обумовлене захворювання, яке має іммунокомплексний механізм ураження. Тривалість захворювання 1,5—12 міс. Через 12 міс говорять про гострий гломерулонефрит, який затягнувся.
Проявляється набряками, гематурією, гіпертонією, зменшується кількість комплементу С3 і це діагностичний показник. Характерна швидка динаміка, за кілька днів стан поліпшується. Морфологічні зміни обумовлені відкладанням біля стінок судин гетерологічних імунних комплексів (Ig, C3 - комплементи), які локалізуються на епітеліальній стороні базальної мембрани. Це інтракапілярний ГН. Петлі капілярів потовщені і виконують усю порожнину капсули. Просвіт капілярів закритий ендотелієм і мезангіальними клітинами. Таким чином це проліферативний ГН. Мезангій інфільтрований нейтрофільними лейкоцитами й поодинокими еозинофілами - ці клітини захоплюють імунні комплекси.
Фази ГГН:
- ексудативна (зустрічаються нейтрофільні лейкоцити).
- ексудативно-проліферативна.
- проліферативна (немає нейтрофільних лейкоцитів).
Зміни в канальцевому апараті: переважно гіаліново-крапельна, рідше вакуольна дистрофія, у просвіті канальців визначаються циліндри. Через 4-6 міс. явища проліферації затихають. Через рік - видужання.
Макроскопічно: Нирки збільшені в розмірі, в'ялі. Шар коркової речовини розширений, повнокровний, у ньому й з боку капсули крововиливи - строката нирка. На розрізі паренхіма вибухає за межі капсули - важкий інтерстиційний набряк. Клубочки - мають вигляд напівпрозорих крапель. При гострому тривалому гломерулонефриті нирки мало чим відрізняються від нормальних і діагноз уточнюється тільки гістологічно.
Гострий гломерулонефрит найчастіше закінчується видужанням, але в ряді спостережень переходить у хронічний. Це особливо характерно для гострого тривалого гломерулонефриту.
Причини смерті: інсульт, серцево-судинна недостатність, ГНН - у зв'язку з фібриноідним некрозом артеріол.
Швидкопрогресуючий підгострий гломерулонефрит: морфологічна характеристика, наслідки.
Підгострий гломерулонефрит – перебігає найбільше важко. По морфологічним ознакам екстракапілярний продуктивний. Як правило, абактеріальний, по механізму пошкодження нирок — іммунокомплексний або антитільний. Тривалість захворювання невелика (з 6 місяців до 1,5 року), тому називається швидко прогресуючим. Він погано піддається лікуванню й швидко закінчується гострою або хронічною нирковою недостатністю (злоякісний гломерулонефрит).
Характеризується швидко прогресуючим перебігом, що призводить до смерті від ниркової недостатності через 3-12 міс.
Морфологічний еквівалент - ексудативно-продуктивний ГН. Може виникати при синдромі Гудпасчера (АТ виробляються проти легенів і нирок); ревматичних хворобах; інших формах гломерулонефриту.
Патогенез іде по двох механізмах: - антитільний; - іммунокомплексний.
Клініка: нефротичний синдром: набряки, виражена протеїнурія.
Морфологія: епітелій капсули стає високим, розмножується і оточує капіляри у вигляді півмісяця. Потім епітеліальні напівмісяці переходять у фіброепітеліальні, а потім склерозуються й гіалінізуються. Надалі напівмісяці розривають капсулу. У капілярах тромби, некроз стінки. В епітелії проксимальних канальців гіаліново-крапельна дистрофія, некроз базальної мембрани.
Макроскопічно: нирки при підгострому гломерулонефриті збільшені, в'ялі, шар коркової речовини широкий, жовтувато-коричневого кольору із червоним крапом, піраміди різко повнокровні, червоного кольору (велика строката нирка), іноді корковий шар буває різко повнокровний і по кольору зливається із червоними пірамідами; таку нирку називають «великою червоною ниркою».
Підгострий гломерулонефрит як правило закінчується розвитком гострої або хронічної ниркової недостатності, корекція якої проводиться хронічним гемодіалізом.
Хронічний гломерулонефрит: морфологічна характеристика, наслідки.
Характеризується тривалістю захворювання більше 12 мес, перебігає латентно або рецидивує, має різні клініко-морфологічні форми. Етіологія його невідома, ряд авторів вважають, що 60% спостережень пов'язані з переходом гострого гломерулонефрита в хронічний. Основним механізмом виникнення хронічного гломерулонефрита є іммунокомплексний і рідше антитільний.
Морфологічні варіанти: Гістологічно хронічний гломерулонефрит представлений наступними типами: мезангіальним і - фібропластичним.
1. Мезангіальний гломерулонефрит розглядався вище (дивись інтракапілярний проліферативний гломерулонефрит).
2. Фібропластичний гломерулонефрит являє собою збірний тип, при якому склероз судинних петель завершує зміни, властиві тому або іншому типу гломерулонефрита. Його можна розглядати як фінал всіх гломерулонефритів.
Клінічно перебігає з наростанням у крові змісту азотистих шлаків, підвищенням артеріального тиску, різними сечовими синдромами.
Варіанти клінічного перебігу:
1. Латентний.
2. Малосимптомний.
3. Нефротичний.
4. Гіпертонічний.
5. Гіпертонічний з набряками
Періоди перебігу: - доазотемічний, - розвиток ХНН (вторинно-зморщена нирка).
Залежно від поширеності фібропластичних змін розрізняють дифузний або вогнищевий фібропластичний гломерулонефрит. В клубочках, як правило, виявляються імунні депозити різної локалізації і складу. У канальцах відзначаються дистрофічні й атрофічні зміни, виражений склероз строми і судин нирок.
Макроскопічно нирки трохи зменшені в розмірах, фіброзну капсулу важко відокремити, поверхня їх із дрібними западаннями, консистенція щільна, корковий і мозковий шари потоншені, сіруватого кольору - відбувається формування «вторинно-зморщеної нирки». При гістологічному дослідженні в запалих ділянках відзначаються склероз гломерул і канальців, атрофія нефроцитів з розширенням або спаданням просвіту канальців. У ділянках вибухання клубочки гіпертрофовані, частина судинних петель склерозовані. Епітелій канальців у стані білкової дистрофії, просвіт розширений. Виражений артеріоло-гіаліноз. Стінки великих артерій склерозовані, можливий еластофіброз. У стромі зустрічаються лімфогістіоцитарні інфільтрати.
Хронічний гломерулонефрит проявляється поза нирковими змінами. Внаслідок підвищеного артеріального тиску розвивається гіпертрофія серця, в артеріях - явища еластофіброзу, атеросклерозу. При цьому найбільш часто пошкоджуються мозкові, серцеві й ниркові артерії. Це іноді створює труднощі в диференційний діагностиці хронічного гломерулонефриту й гіпертонічної хвороби.
Хронічний гломерулонефрит часто ускладнюється гострою або хронічною нирковою недостатністю, іноді виникає крововиливи у головний мозок. Можлива гостра серцево-судинна недостатність. Всі ці ускладнення можуть бути причинами смерті хворого. Найчастіше хворі у фіналі ниркової недостатності гинуть від азотемічної уремії. Єдиними способами лікування в цьому випадку є хронічний гемодіаліз.
Причини смерті при ХНН: ССН; крововиливи в головний мозок.
Дата: 2019-02-02, просмотров: 512.