Проводят как завершающий этап всех травматичных хирургических вмешательств на органах брюшной полости для профилактики послеоперационного пареза кишечника.
Техника
В корень брыжейки аккуратно под листок брюшины в бессосудистом участке вводят 60-80 мл 0,25% раствора прокаина.
Билет 4
В1) Наркоз (определение, исторические сведения: У. Мортон, Х. Уэлс, Н.И. Пирогов, Ф.И. Иноземцев). Классификация наркоза. Теории наркоза.
Наркоз или общее обезболивание – состояние, характеризующееся временным выключением сознания, всех видов чувствительности ( в том числе болевой), некоторых рефлексов и расслаблением скелетных мышц вследствии воздействия наркотических веществ на ЦНС.
Первые обезболивающие средства изготавливались из различных растений (опия, конопли, белены, цикуты и пр.) в виде настоев или отваров, а также «сонных губок». Губки пропитывались соком растений и поджигались. Вдыхание паров усыпляло больных.
В XIII веке испанец Р. Луллий открыл эфир, в 1540 Парацельс описал его обезболивающие свойства. 16 октября 1846 года У. Мортон провёл первую публичную демонстрацию эфирного наркоза. В России эфирный наркоз был впервые применён 7 февраля 1847 года Ф. И. Иноземцевым, а 14 февраля русский учёный и медик Николай Иванович Пирогов впервые применил его для обезболивания при операции. В 1847году шотландский акушер Дж. Симпсон впервые использовал хлороформ для наркоза во время приема родов. В конце XX века для наркоза начали использовать ксенон.
Виды наркоза:
1). По факторам, влияющим на ЦНС:
· Фармакодинамический наркоз – действие наркотических веществ.
· Электронаркоз – действие электрического поля.
· Гипнонаркоз – действие гипноза.
2). По способу введения препарата в организм:
· Ингаляционный:
- Масочный.
- Эндотрахеальный (ЭТН).
- Эндобронхиальный.
· Неингаляционный:
- Внутривенный.
- Внутримышечный (применяется редко).
- Ректальный (обычно только у детей).
3). По количеству наркотических препаратов:
· Мононаркоз – используется 1 препарат.
· Смешанный наркоз – одновременно используются несколько наркотических препаратов.
· Комбинированный наркоз – использование на разных этапах операции различных наркотических веществ; или сочетание наркотиков с препаратами, избирательно действующими на другие функции организма (миорелаксанты, ганглиоблокаторы, анальгетики и др.).
4). В зависимости от этапа операции:
· Вводный наркоз – кратковременный, наступает без фазы возбуждения. Используется для быстрого введения в наркоз.
· Поддерживающий наркоз – используется на протяжении всей операции.
· Базисный наркоз – это как бы фон, на котором проводят основной наркоз. Действие базис-наркоза начинается незадолго до операции и длится некоторое время после ее окончания.
· Дополнительный наркоз – на фоне поддерживающего наркоза вводят другие препараты, позволяющие снизить дозу основного анестетика.
Теории наркоза
1). Коагуляционная теория (Кюн, 1864г.): наркотические вещества вызывают свертывание внутриклеточного белка в нейронах, что ведет к нарушению их функции.
2). Липидная теория (Германн, 1866 г., Мейер, 1899 г.): большинство наркотических веществ липотропны, вследствие чего блокируют мембраны нейронов, нарушая в них обмен веществ.
3). Теория поверхностного натяжения (адсорбционная теория, Траубе, 1904 г.): анестетик снижает силу поверхностного натяжения на уровне мембран нейронов.
4). Окислительно-восстановительная теория (Ферворн, 1912 г.): наркотические вещества тормозят окислительно-восстановительные процессы в нейронах.
5). Гипоксическая теория (1920 г.): анестетики вызывают гипоксию ЦНС.
6). Теория водных микрокристаллов (Полинг, 1961 г.): наркотические вещества в водном растворе образуют микрокристаллы, которые препятствуют образованию и распространению потенциала действия по нервным волокнам.
7). Мембранная теория (Хобер, 1907 г., Винтерштейн, 1916 г.): наркотические вещества вызывают нарушение транспорта ионов через мембрану нейронов, тем самым блокируя возникновение потенциала действия.
Ни одна из предложеных теорий полностью не объясняет механизм наркоза.
Современные представления: в настоящее время большинство ученых, основываясь на учениях Н.Е. Введенского, А.А. Ухтомского и И.П. Павлова, считают, что наркоз является своеобразным функциональным торможением ЦНС (физиологическая теория торможения ЦНС - В.С.Галкин). По мнению П.А. Анохина к воздействию наркотических веществ наиболее чувствительна ретикулярная формация головного мозга, что приводит к снижению ее восходящего влияния на кору больших полушарий.
Стадии наркоза: (на примере эфира)
I – анальгезии (привыкания, усыпления).
Длится от начала вдыхания паров до потери сознания. Угнетается ретикулярная формация, кора головного мозга. Вследствие раздражающего действия может быть удушье. К концу стадии болевая чувствительность исчезает. Сознание утрачивается постепенно.
II- возбуждения (расторможенности, по И.П.Павлову – «бунт подкорки»), появляется вследствие повышения активности подкорковых структур, длится 10-20 мин.
Больные пытаются снять маску, встать со стола, разговаривают, кричат. АД повышено, тахикардия, может быть рвота. ЧД повышается или понижается, зрачки расширены, реагируют на свет, кашель, повышение секреции желез, брадикардия.
III - наркоза. Угнетаются головной и спинной мозг. Наступает спокойный сон. Расслаблены мышцы. Эту стадию называют хирургической (4 уровня, которые устанавливают по определенным параметрам).
IV - пробуждения – больной проходит все стадии в обратном порядке. Пробуждение длительное в течение 20-40 минут, после чего наступает длительный сон.
Осложнения наркоза • Рвота, регургитация, аспирация • Обструкция дыхательных путей • Осложнения при интубации трахеи • Артериальная гипотензия • Нарушения ритма сердца • Остановка сердца • Отёк головного мозга • Повреждения периферических нервов
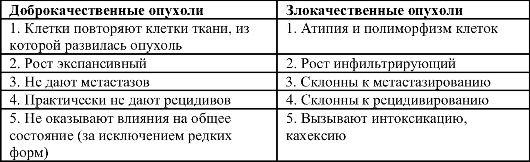
В2) Клинические особенности доброкачественных опухолей. Доброкачественные новообразования из различных тканей (фиброма, липома, аденома, гемангиома, миома).
Причины опухолевой трансформации до конца неизвестны. В основе процесса лежит генетическое повреждение, которое приводит к нарушению образования, роста, размножения и гибели клеток. Повреждение ДНК могут спровоцировать следующие факторы:
· Химические: работа во вредных условиях (вдыхание ядов и отравляющих паров); курение; алкоголь; наркотики и другие химические вещества.
· Физические: УФ излучение; ионизирующая радиация.
· Механические: различные травмы, переломы и т.п.
· Биологические: вирусы.
· Сбой в работе иммунной системы.
· Неправильное функционирование эндокринной системы (гормональный сбой).
Чаще всего опухоль развивается под влиянием одновременно нескольких факторов.
В своем развитии доброкачественная опухоль проходит несколько стадий:
1. Инициация. Процесс изменения ДНК клетки-мишени под влиянием вредных факторов. Причем мутируют как минимум два гена: один из них отвечает за бессмертие аномальной клетки, другой – за ее размножение. Обнаружить опухоль на этой стадии сегодня очень сложно.
2. Промоция. Рост популяции мутировавших клеток. Это может происходить в течение нескольких лет.
3. Прогрессия. Образование опухоли, ее рост.
Доброкачественная опухоль может развиться из любой ткани. В зависимости от ее типа различают виды опухолей:
1) Эпителиома. Развивается из плоского и цилиндрического эпителия. Образуется на коже и слизистых оболочках. Основной метод лечения – хирургическое иссечение.
2) Аденома. Развивается из железистого эпителия. Может возникать в любом органе, где есть железистый эпителий. Клиническая картина зависит от локализации опухоли.
Аденома гипофиза локализуется в зоне турецкого седла. Симптомы: эндокринно-обменные нарушения; офтальмоневрологические признаки; рентгенологические. Доброкачественная опухоль щитовидной железы локализуется в одной или обеих долях. Признаки: слабость и сонливость; синусовая тахикардия; похудание; одышка; явные узлы при пальпации железы.
Аденома предстательной железы локализуется в толще органа. Признаки: расстройство мочеиспускания; явления почечной недостаточности (жажда, аммиачный запах изо рта, полиурия, снижение аппетита и др.).
Доброкачественная опухоль поджелудочной железы даже на начальной стадии изменяет гормональный фон. Жалобы пациентов могут быть самыми различными.
Очень редко встречается доброкачественная опухоль почки. Аденома может быть единичной или включать кисты. Склонна к озлокачествению.
3) Фиброма. Развивается из соединительной ткани. Образуется на коже, в слизистых, сухожилиях, в матке и молочной железе.
Доброкачественная опухоль груди характеризуется шарообразным уплотнением в молочной железе, безболезненным. В предменструальный период может ощущаться распирание груди.
Доброкачественная опухоль матки сопровождается: маточными кровотечениями; затяжными месячными; болями при половом акте; давлением на мочевой пузырь и тазовую область; болями в пояснице.
Фиброма кожи характеризуется появлением образования в дерме и подкожной клетчатке телесного цвета. Подошвенная фиброма болезненна при хождении или длительном стоянии.
4) Липома. Развивается из жировой ткани. Встречается на плечевом поясе, плечах бедрах. Безболезненная и подвижная опухоль. Другое название – жировик.
5) Миома - это доброкачественная опухоль, которая растет из ткани мышц. Лейомиома происходит из гладкомышечных волокон. Чаще всего встречается в матке, в органах пищеварения, предстательной железе, мочевом пузыре, на коже. Доброкачественная опухоль мочевого пузыря, кожи, пищевода рассматривается как дизонтогенетическое новообразование; матки – как результат гормонального сбоя. Опухоль имеет четкие границы, плотную структуру, круглую форму. Рабдомиома (из поперечно-полосатой мышечной ткани);
6) Остеома. Формируется из костной ткани. Локализуется на костях в различных местах. Встречается очень редко.
7) Хондрома. Развивается из хрящевой ткани и локализуется в тех органах, где такая ткань есть. Как правило, лечение доброкачественных опухолей осуществляется хирургическими методами. Лучевая терапия применяется реже. Выбор в пользу данного способа зависит от локализации хондромы, ее размеров, отношения к соседним тканям, риска осложнений.
8) Гемангиома - это доброкачественное новообразование, которое формируется вследствие накопления кровеносных сосудов. Оно обычно находится на коже или внутренних органах, чаще печени. Скопление сосудов срастается в единое целое и превращается в красное или красно-фиолетовое пятно. Под микроскопом гемангиома выглядит как кластер спутанных кровеносных сосудов. Есть несколько типов гемангиом.
Капиллярная гемангиома самая распространенная и представляет собой увеличенное число нормальных по размеру капилляров. Эти капилляры образуют группу в месте тонкой соединительной ткани. Из-за близости к поверхности их называют «поверхностными» и они ярко-красного цвета.
Кавернозные гемангиомы - это образования вследствие расширения крупных кровеносных сосудов. Кровеносные сосуды сосредоточены не плотно и образуют каверны (пространства), которые заполнены кровью. Из-за этого приобретают синеватый оттенок.
Могут быть разных размеров.
Некоторые виды гемангиом сочетают в себе параметры капиллярных и кавернозных и называются комбинированными. Также выделяют еще смешанную гемангиому, в развитии которой участвуют не только капилляры и сосуды, но и ткани организма.
Другие виды доброкачественных опухолей: лимфома (из лимфоидной ткани); цистаденома (эпителиальная доброкачественные опухоли яичников); невринома (из нервной ткани).
В3) Способы определения площади ожога. Оказание первой помощи при термических ожогах
Правило девяток: Площадь отдельных областей тела равна или кратна 9 – голова и шея – 9%, Верх. Конеч. – 9%, передняя поверхность туловища – 18%, Задняя поверхность туловища – 18%, нижняя конечность 18% ( бедро – 9%, голень и стопа – 9%), Наружные пол. Органы – 1%. Для детей расчёт ведётся по-другому, поскольку площадь головы вместе с шеей составляет до 21% поверхности тела (зависит от возраста ребёнка).
Правило ладони: применяемое при ограниченных ожогах, для поредения площади глубокого поражения на фоне поверхностных ожогов. Размер ладони взрослого человека равен 1% от всей поверхности тела.
Более точно – непосредственное измерение площади, контуры ожога отмечают на прикладываемой к нему стерильной прозрачной пленке, которую накладывают на сетку с известной площадью, например на миллиметровую бумагу.
Первая помощь должна быть направлена на устранение термического агента, и охлаждение обожженных участков. Охлаждение достигается применением холодной воды, пузырей со льдом, снега в течение не менее 10 – 15 мин. После уменьшения болей накладывают асептическую повязку, дают анальгин, амидопирин, теплый чай, минеральную воду. Больных тепло укутывают. Применение лечебных повязок на этапе первой помощи противопоказано. Перед транспортировкой больным вводят обезболивающие средства, нейролептики, антигистаминные препараты. Продолжительность транспортировки не должна превышать одного часа. При более длительной транспортировке необходимо внутривенное введение кровезамещающих и электролитных растворов, оксигенотерапии и наркоз, обильное щелочное питье, введение сердечно сосудистых средств.
Дата: 2019-02-02, просмотров: 742.