Какие существуют клинические формы трубной беременности?
Различают следующие клинические формы трубной беременности:
1) прогрессирующая внематочная беременность;
2) прервавшаяся трубная беременность, которая делится на две клинические формы:
- прервавшаяся по типу внутреннего разрыва плодовместилища (трубный аборт) (рис. 10.2);
- прервавшаяся по типу разрыва трубы
Для прогрессирующей трубной беременности характерны: задержка менструации; нагрубание молочных желез; тошнота, вкусовые изменения. Бимануально и в зеркалах: цианоз слизистых оболочек влагалища и шейки матки. Шейка уплощенная, а в области перешейка отмечается частичное размягчение. Матка размягчена, несколько увеличивается в размерах за счет утолщения мышечной стенки и развития децидуальной оболочки. Симптомы Гегара, Пискачека и др. слабо выражены или не определяются. В яичнике образуется желтое тело беременности.
Характерны кровянистые маточные выделения, обусловленные отторжением эндометрия в выраженной секреторной фазе. При этом нет эффекта от терапии, включая гормональные методы гемостаза. Главным признаком данной формы внематочной беременности является отставание размеров матки соответственно предполагаемым срокам беременности при увеличении опухолевидных образований, определяемых в местах локализа-ции плодного яйца.
В зависимости от локализации плодного яйца наблюдаются деформация матки или наличие опухолевидных образований (в матке и яичниках — в области придатков; между листками ши-рокой связки — сбоку от матки; в рудиментарном роге — рядом с телом матки; в шейке матки — колбообразная шейка; в брюшной полости — опухолевидные образования различной локализации).
Диагностика
Внематочная беременность вызывает в организме женщины такие же изменения, как и маточная: задержку менструации, нагрубание молочных желёз, появление молозива, тошноту, извращение вкуса. Отмечают цианоз преддверия влагалища, слизистой оболочки влагалища и шейки матки. Матка увеличивается в размерах, размягчается, слизистая оболочка матки трансформируется в децидуальную оболочку. В яичнике формируется жёлтое тело беременности, иммунологическая реакция на беременность положительная. Постановка прогрессирующей трубной беременности в ранние сроки исключительно трудна. Однако есть признаки, характерные больше для внематочной беременности, чем для маточной:
· содержание хорионического гонадотропина несколько ниже, чем при маточной беременности аналогичного срока;
· увеличение размеров матки не соответствует предполагаемому сроку беременности;
· в области придатков пальпируют болезненное опухолевидное образование тестоватой консистенции.
Достоверные диагностические признаки: УЗИ (определение плодного яйца в трубе) и лапароскопия. Динамическое наблюдение за больной с подозрением на прогрессирующую внематочную беременность проводят только в стационаре с круглосуточно действующей операционной, т.к. прерывание её происходит внезапно и сопровождается кровотечением в брюшную полость.
При сборе анамнеза уточняют характер менструального цикла, число и исход предшествующих беременностей, применявшиеся методы контрацепции, оценивают риск внематочной беременности.
При предполагаемом сроке беременности 3–4 нед, отсутствии ультразвуковых данных за маточную беременность и положительных результатах хорионического гонадотропина в крови показана диагностическолечебная лапароскопия.
Реакцию на хорионический гонадотропин в случае отрицательного результата следует повторять неоднократно. В современных условиях основное лечение прогрессирующей трубной беременности — органосохраняющая операция эндоскопическим доступом.
Какой метод в лечении внематочной беременности является основным?
Основным методом лечения внематочной беременности в настоящее время является хирургический (рис. 10.4).
Лечение должно быть комплексным. Оно складывается из следующих этапов:
- операция;
- реанимационные мероприятия: борьба с кровотечением, шоком и кровопотерей;
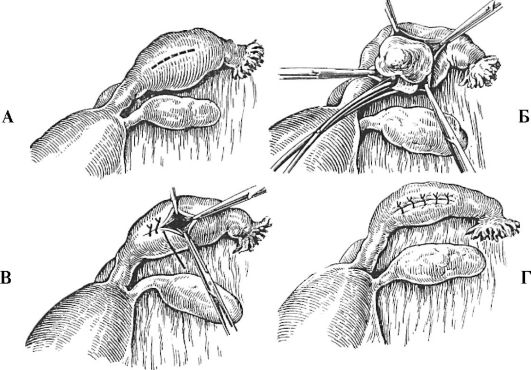
Рис. 10.4. Операция по поводу трубной беременности с сохранением маточной трубы лапаротомическим доступом: А - линия разреза стенки трубы; Б - полость трубы вскрыта, плодное яйцо удаляют марлевым тупфером, зажатым в корнцанг; В и Г - зашивание разреза стенки трубы
- ведение послеоперационного периода;
- реабилитация репродуктивной функции.
При подтвержденном диагнозе прогрессирующей трубной беременности, прервавшейся внематочной беременности по типу внутреннего разрыва плодовместилища даже при удовлетворительном состоянии больной и отсутствии выраженной анемии показано оперативное лечение в экстренном порядке.
Общепринятым способом хирургического вмешательства является хирургическая лапароскопия либо чревосечение по Пфанненштилю. Нижнесрединный разрез выполнить проще и быстрее, обычно про- изводят при брюшной беременности, при кровопотере 500 мл и более и у больных с нижнесрединной лапаротомией в анамнезе, при этом иссекают старый кожный рубец.
Возможно ли неоперативное лечение внематочной беременности?
В последние годы все более широкое применение находит неоперативное лечение прогрессирующей эктопической беременности при малых сроках с использованием метотрексата или стероидных препаратов антипрогестеронового действия - RU 486 (мифепристон). Эти препараты приводят к резорбции плодного яйца без повреждения слизистой оболочки маточной трубы.
Влияние консервативно-выжидательной (нехирургической) тактики ведения внематочной беременности на репродуктивную функцию изучено недостаточно, хотя применению различных препаратов для рассасывания плодного яйца или облегчения его удаления посвящено значительное число исследований. В настоящее время изучают эффективность препаратов, побочные явления, состояние маточных труб после лечения.
Из лекарственных препаратов чаще всего применяют метотрексат и простагландины, а также их комбинацию. Частота наступления беременности после лечения метотрексатом выше, чем после хирур- гического вмешательства. У некоторых исследователей комбинированное введение метотрексата и простагландинов в маточную трубу при прогрессирующей трубной беременности дает хороший эффект: происходит рассасывание плодного яйца. Применение антигестагенного препарата RU 486 для лечения трубной беременности облегчает хирургическое вмешательство, при котором без осложнений удается удалить отслоившееся плодное яйцо.
Серьезным аргументом против широкого распространения выжидательной тактики служит тот факт, что ворсины хориона способны сохранять свою жизнеспособность и, продолжая функционировать, могут явиться причиной деструкции трубы.
4.Гиперпластические процессы эндометрия (этиология, классификация, клиника).
Гиперпластические процессы эндометрия (ГПЭ)— доброкачественная патология эндометрия, характеризующаяся прогрессированием клинико-морфологических проявлений (от простой и комплексной гиперплазии к атипическим предраковым состояниям эндометрия) и возникающая на фоне хронической ановуляции, когда при отсутствии или недостаточном антипролиферативном влиянии прогестерона возникает абсолютная или относительная гиперэстрогения.
Классификация ГПЭ
Основой всех вариантов классификации ГПЭ является мор-фофункциональная характеристика.
Классификация ГПЭ (по Я. В. Бохману, 1989, с дополнениями):
I. Фоновые процессы эндометрия:
1. Железистая гиперплазия эндометрия:
гиперплазия с секреторным превращением;
гиперплазия базального слоя.
2. Эндометриальные полипы.
П. Предраковые заболевания эндометрия:
1. Атипическая гиперплазия эндометрия (АГЭ):
АГЭ функционального и/или базального слоев;
очаговый аденоматоз;
аденоматозные полипы.
III. Ракэндометрия:
Аденокарцинома.
Аденоэндокарцинома.
Светлоклеточная мезонефроидная аденокарцинома.
Железисто-плоскоклеточный рак.
Недифференцированный рак.
По степени дифференцировки рак делится на:
высокодифференцированный;
умереннодифференцированный;
железисто-солидный;
низкодифференцированный.
Классификация ГПЭ ( проф И.В.Кузнецова, 2009)
ГПЭ может быть простой и сложной. В свою очередь простая и сложная гиперплазии подразделяются на гиперплазию эндометрия без атипии и с атипией.
Простая гиперплазия эндометрия без атипии- увеличение железистого копонента (железистая, железисто — кистозная).
Простая гиперплазия эндометрия с атипией- наличие атипии клеток желёз, при этом структурные изменения желёз отсутствуют.
Сложная гиперплазия эндометрия без атипии — относительное уменьшение стромального компонента, нарушение архитектоники- тканевая атипия (нерезкий аденоматоз).
К гиперпластическим процессам эндометрия (ГПЭ) относят различные варианты гиперплазии эндометрия и полипы эндометрия.
Этиопатогенез ГПЭ.
Причины и механизмы развития ГПЭ рассматривают как варианты отклонения от нормального функционирования эндокринной системы: патология биосинтеза, ритма и цикличности, выброса и нарушения соотношений в содержании гормонов; нарушение функции рецепторной системы клеток, особенно органов-мишеней; патология генетически детерминированной системы «гормон-рецептор»; «срыв» иммунологического контроля за элиминацией патологически трансформированных клеток; нарушение метаболизма половых гормонов при патологии гепатобилиарной системы и желудочно-кишечного тракта; нарушение функции щитовидной железы.
Формирование ГПЭ происходит в условиях стойкой гиперэстрогении на фоне пониженной продукции прогестерона. Причины гиперэстрогении: дисфункция яичников (персистенция или атрезия фолликулов); фолликулярные кисты; стро-мальная гиперплазия; опухоли тека-клеток; гиперплазия коры надпочечников; нарушение гонадотропной функции гипофиза; некорректное применение эстрогенов; изменения в метаболизме гормонов (ожирение, цирроз печени, гипотиреоз).
Возникновение гиперэстрогении связано как с ановуляцией в репродуктивном периоде и пременопаузе, так и с ожирением, приводящим к повышенному превращению андростендиола в эстрон в жировой ткани.
В развитии ГПЭ большую роль играет состояние рецепторного аппарата эндометрия. В норме содержание цитоплазменых рецепторов прогестерона и эстрадиола в эндометрии под влиянием эстрогенов повышается, а под влиянием прогестерона — снижается. При прогрессировании ГПЭ количество прогестероновых рецепторов уменьшается. Отмечается прямая зависимость дифференцировки опухоли от состояния рецепторного аппарата: чем ниже степень дифференцировки, тем меньше рецепторов эндометрия к эстрогенам, прогестеронам и андрогенам и наоборот.
Среди дисгормональных состояний, обусловливающих формирование ГПЭ, выделяют нарушение физиологической секреции тиреоидных гормонов, являющихся модулятором действия эстрогенов.
В регуляции процессов клеточной пролиферации принимают участие не только эстрогены, но и биологические амины, вырабатываемые клетками АПУД-системы. В злокачественных нейроэндокринных опухолях обнаружено многократное увеличение их концентрации.
Ожирение — характерная особенность для больных раком тела матки. Нарушение жирового и углеводного обмена предрасполагают к развитию ГПЭ. Отмечается высокая частота сахарного диабета у больных железистой гиперплазией, атипической гиперплазией и особенно раком эндометрия.
КЛИНИЧЕСКАЯ КАРТИНА ГПЭ
Основные клинические проявления ГПЭ ― маточные кровотечения, чаще ациклические, контактные кровяные выделения, реже ― меноррагии. В репродуктивном возрасте кровотечение происходит по типу менометроррагии, в пременопаузальном ― ациклические кровотечения, в постменопаузе ― в виде кровянистых выделений различной интенсивности, чаще мажущего характера. При полипах эндометрия больших размеров могут быть схваткообразные боли в низу живота. Иногда полипы эндометрия протекают бессимптомно.
Учитывая, что патогенетическую основу гиперплазии эндометрия составляет ановуляция, ведущим симптомом больных репродуктивного возраста считают бесплодие, как правило первичное.
Роль полипов эндометрия в бесплодии и невынашивании беременности до сих пор дискутируется. Вместе с тем при обследовании женщин с бесплодием у 24% обнаруживают полипы эндометрия.
Я.В. Бохман (1989) выделил два клинических варианта ГПЭ:
1. Первый (гормонозависимый) вариант. Наблюдается у 60—70 % больных с АГЭ, характеризуется выраженной гиперэстрогенией и метаболическими нарушениями (особенно жирового и углеводного обменов). У больных отмечаются ановуляторные маточные кровотечения, бесплодие, проявления склерополикистоза яичников (синдром Штейна-Левенталя), миома матки (при ожирении и сахарном диабете). Наряду с АГЭ выявляются полипы с увеличенными дегенеративными яичниками за счет гиперплазии тека-клеток.
2. Второй (автономный) вариант. Встречается у 30—40 % больных. Эндокринные нарушения не выражены или отсутствуют. АГЭ в сочетании с полипами развивается на фоне атрофических процессов эндометрия вместе с фиброзом стромы яичников. При этом выражены явления иммуносупрессии. Отмечается гипоэстрогения, повышение уровня кортизола и снижение содержания клеточных рецепторов в эндометрии при выраженной депрессии Т-лимфоцитов.
Жалобы больных с гиперпластическими процессами эндометрия можно разделить на 3 группы: связанные с нарушением менструальной функции (кровянистыми выделениями из половых путей); обусловленные болевым синдромом или контактными кровянистыми выделениями; вызванные обменными или эндокринными нарушениями.
БИЛЕТ № 6
1. Преэклампсия и эклампсия беременных (клиника,диагностика).
Дата: 2019-07-30, просмотров: 392.