История болезни
Основной клинический диагноз: Острый пиелонефрит, неактивная фаза, без нарушения функции почек.
Сопутствующие заболевания: Малая аномалия развития сердца, дисгональная хорда левого желудочка. Железодефицитная анемия.
Куратор: студентка 4 курса
Саратов – 2009г.
Общие сведения о ребенке.
Фамилия имя отчество:
Пол: женский
Возраст: 2год 8 месяцев
Дата рождения: 12.07.2006 г.
Домашний адрес:
Дата поступления в клинику: 03.02.2009 г.
Диагноз направившего учреждения: Острый пиелонефрит.
Жалобы
При поступлении жалоб не предъявляла, была направлена на обследование.
На момент курации: жалоб нет.
Anamnesis morbi
Впервые заболевание проявилось в ноябре 2008 года, появились самопроизвольные ночные мочеиспускания, болезненные мочеиспускания, гиперемия паховых складок. После обращения к участковому педиатру было назначено лечение – Омоксициклин; на третий день состояние ребенка улучшилось, но в анализах мочи сохранилась лейкоцитурия и гематурия. Лечение заменили, было назначено: Цефтриакон, 5-НОК, капли Канефрон, Почечный сбор. На третий день состояние улучшилось, цефтриаксон перестали принимать на 4 день. Курс лечения травами и каплями составил 1 месяц. Рецидивировало заболевание в январе, после переохлаждения на катке - появились жалобы на заложенность носа, повышение температуры до 38°С, гиперемия зева. Обратились к участковому педиатру, после сдачи анализов был выявлен острый пиелонефрит.
Была госпитализирована в ЦРБ п. Озинки, проводилось лечение цефтриаксоном 1 неделю, затем была направлена в ГКБ №3 г. Саратова на кафедру факультетской педиатрии для обследования.
Anamnesis vitae
Акушерский анамнез матери, курируемого ребенка.
Девочка родилась от 4 беременности, протекавшей на фоне токсикоза, анемии и гипотонии у матери в первой половине беременности. Роды вторые, кесарево сечение.
Оценка по шкале Апгар 7-8 баллов. Предыдущих беременностей – 4, медабортов – 2, предыдущая беременность протекала на фоне анемии, родоразрешение – кесарево сечение.
Период новорожденности.
Масса девочки при рождении 3100 грамм, рост 50 см. Крик громкий, интенсивный. К груди приложили на 4 сутки (в связи с утерей анализа крови на ВИЧ, проводился повторный), сосала активно. Физиологическая потеря массы тела составила 9 % (300 грамм). Масса тела восстановилась на седьмой день. Пуповина отпала на 5 день. Пупочная ранка была чистой, сухой, эпителизировалась на 10-е сутки. Выписана из роддома на 7-е сутки.
Вскармливание ребенка.
До двух месяцев находилась на смешанном вскармливании, в связи с гипогалактией матери была переведена на искусственное вскармливание. Прикорм введен в 4 месяца, в виде морковного сока. Кормление регулярное, ночной режим не соблюдался.
Заключение: Матери девочки следовало более тщательно подготовиться к введению прикорма. Начинать введение прикорма следовало с овощного пюре, так как оно богато витаминами, минеральными солями, пектинами и растительными волокнами. Прикорм вводится постепенно, начинать прикорм с чайной ложечки в первый день и затем прибавлять в последующие дни по 5-10 грамм, перед кормлением смесью и постепенно заменить одно кормление прикормом. Начинать введение овощного пюре надо с одного вида овощей. В качестве первого прикорма можно ввести пюре из кабачков, тыквы, цветной капусты, брокколи. Через 2-3 недели после введения первого прикорма можно вводить второй вид прикорма – кашу. Первыми следует вводить безглютеновые злаки – рис, гречневую и кукурузную каши, чтобы не вызвать у ребенка развитие глютеновой энтеропатии. Кашу желательно давать один раз в течение дня. Идеальное время для каши – первая половина дня. После адаптации ребенка к овощному пюре и кашам вводят фруктово–ягодные соки и пюре. Первым в рацион ребенка целесообразно вводить яблочный сок, который характеризуется низкой кислотностью и невысокой аллергенностью. Использовать необходимо свежевыжатый сок или соки промышленного производства, начиная с ½ чайной ложки и в течение нескольких дней довести до 30 мл. Фруктовые пюре можно вводить через 2 недели после введения сока, используя тот же вид фруктов, начиная с 5 граммов и постепенно увеличивая объем пюре до 100 грамм к первому году жизни. Творог вводиться не раньше 6 месяцев. С 7 месяцев в рацион вводиться мясо в виде фарша. Как и другие виды прикорма, мясо вводят постепенно, начиная с ¼ ложечки, смешав его с овощным пюре. При введении каждого прикорма следует наблюдать за ребенком: состоянием кожных покровов, состояние стула, его регулярность.
Подкожно-жировой слой.
Подкожно-жировой слой развит равномерно на всех участках тела. Толщина подкожно-жирового слоя на уровне пупка и кнаружи от него 1см, у края грудины 1см, под лопатками 1см, на конечностях (на внутренней поверхности бедра и плеча) 1см, на лице (в области щек) 1см. Тургор сохранен; пастозности и отеков – нет.
Дыхательная система.
Осмотр. Носовое дыхание свободное. Отделяемого из носа не наблюдается. Брюшной тип дыхания. Тембр голоса не изменен; афонии, осиплости – нет. Частота дыхательных движений – 24, одышки не наблюдается. Вспомогательная мускулатура (крылья носа, шейные, межреберные, брюшные мышцы) в акте дыхания не участвуют. Половины грудной клетки симметрично участвуют в акте дыхания.
Пальпация. Грудная клетка резистентная. Голосовое дрожание при крике одинаковое на симметричных участках грудной клетки. Участков гиперестезии, отечности мягких тканей грудной клетки не выявлено. Симптомов мышечной защиты нет. Шум трения плевры пальпаторно не выявляется.
Перкуссия.
Сравнительная перкуссия: Над всеми отделами легких ясный легочный звук.
Топографическая перкуссия легких.
Верхушки легких, поля Кренинга не определяются, так как в этом возрасте верхушки легких не выходят за пределы ключиц.
Нижние границы легких.
| Линия | Справа | Слева |
| Срединно-ключичная | 6 ребро | - |
| Средняя аксилярная | 8 ребро | 7 ребро |
| Лопаточная | 9 ребро | 9 ребро |
| Паравертебральная | Остистый отросток ХI грудного позвонка | Остистый отросток ХI грудного позвонка |
Внутригрудные лимфатические узлы:
1. Бифуркационные, притупление перкуторного звука происходит на уровне остистого отростка II грудного позвонка (симптом Кораньи);
2. Бронхопульмональные, притупления перкуторного звука при проведении перекрестной перкуссии по передним подмышечным линиям снизу вверх по направлению к подмышечной впадине, не выявлено (симптом Аркавина);
3. Переднего средостения, при перкуссии во II межреберье справа и слева от грудины отмечается притупление перкуторного звука у краев грудины (симптом чаши Философова).
Аускультация.
Выслушиваются пуэрильное дыхание по всем легочным полям.
Графическая запись:
Бронхофония не усилена. Отношение числа дыхания к пульсу 24:112 = 1:4. Дыхательная недостаточность отсутствует.
Органы пищеварения.
Осмотр полости рта и зева. Слизистая оболочка губ, десен, щек розового цвета, чистая, не отечна, без кровоточивости и изъязвлений. Слизистая мягкого неба розового цвета, без налета, не отечна. Миндалины не выходят из-за небных дужек. «Готическое небо».
Язык обычного размера, обложен белым налетом, влажный, сосочки не увеличены, рисунок сглажен, трещин нет.
Зубы молочные – 16, кариозных зубов нет. Зубная формула:
| 4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 |
| 4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 |
Глотание свободное.
Осмотр живота.
Живот округлой формы, в объеме не увеличен, симметричен, участвует в акте дыхания (брюшной тип дыхания); Расширения вен стенки живота, расхождения прямых мышц живота, рубцов и стрий – нет. Состояние пупка удовлетворительное, патологической перистальтики не отмечается.
Осмотр заднего прохода.
Состояние кожи и видимой слизистой оболочки не изменены; трещин заднего прохода, выпадения прямой кишки не обнаружено.
Пальпация живота.
При поверхностной ориентировочной пальпации живот мягкий, безболезненный. Расхождения мышц передней брюшной стенки не выявлено.
Глубокая топографическая пальпация живота по Образцову – Стражеско:
В левой повздошной области пальпируется сигмовидная кишка, диаметром 2 см, с гладкой поверхностью, подвижна в пределах 3 см, эластичная, безболезненная, не урчит.
В правой повздошной области пальпируется слепая кишка в виде умеренно выраженного гладкого цилиндра, диаметром 1,5 см, урчащего при надавливании, безболезненна и умеренно подвижна в пределах 2 см. Конечный отдел повздошной кишки и червеобразный отросток не пальпируются. Восходящий и нисходящий отделы ободочной кишки не пальпируются. Поперечная ободочная кишка пальпируется в виде гладкого, мягкого, эластичного цилиндра, не урчит, пальпация безболезненна.
Пальпация желудка и определение его нижней границы. Малая кривизна желудка и привратник не пальпируются. Методом пальпации и методом перкуторной пальпации по Образцову (определения «шума плеска») большая кривизна не определяется.
Пальпация печени.
При глубокой пальпации на высоте вдоха нижний край печени пальпируется по среднеключичной линии на 1 см ниже правого края реберной дуги, безболезненный, острый, мягко-эластичной консистенции, ровный. В норме нижний край печени пальпируется до 5-7 летнего возраста.
Поджелудочная железа не пальпируется.
Определение болезненности в болевых точках при поражении желудка:
а). Точка Боаса – в области поперечных отростках X – XII грудных позвонков – болезненность отсутствует;
б). Точка Оппенховского – в области остистых отростков X-XII грудных позвонков – болезненность отсутствует;
в). Точка Гербста – в области поперечных отростков III поясничного позвонка – болезненность отсутствует.
Определение болезненности в болевых точках желчного пузыря:
а). Точка Кера (место пересечения наружного края прямой мышцы живота с правой реберной дугой) – болезненность отсутствует;
б). Симптом Кера (болезненность при пальпации в правом подреберье) – отрицательный;
в). Симптом Мерфи (болезненность при пальпации на вдохе в правом подреберье) – отрицательный;
г). Симптом Ортнера – Грекова (болезненность при поколачивании ребром ладони по правой реберной дуге) – отрицательный;
д). Симптом Мюсси – Георгиевского (надавливание между ножками правой грудиноключичнососцевидной мышцы) – отрицательный;
е). Под правым углом лопатки – безболезненна;
ж). Акромиальная точка – безболезненна;
з). У остистых отростков VII – XI грудных позвонков – болезненность отсутствует;
и). Холедохопанкреатическая зона (зона ограниченная срединной линией живота, правой реберной дугой и биссектрисой правого верхнего квадранта живота) – болезненность отсутствует.
Определение болезненности в болевых точках поджелудочной железы:
а). Точка Дежардена – болевая точка головки поджелудочной железы (на биссектрисе правого верхнего квадранта живота на расстоянии 3 см от пупка) – безболезненна;
б). Точка Мейо – Робсона – болевая точка тела и хвоста поджелудочной железы (на биссектрисе левого верхнего квадранта живота между верхней и средней третями) – безболезненна;
в). Симптом Керте (резистентность в эпигастральной области) – отрицательный;
г). Симптом «волны» (пальпаторное определение свободной жидкости в брюшной полости) – отрицательный.
Перкуссия размеров печени по Курлову:
| Линии | Размер |
| Средино-ключичная | 8,5 см |
| Срединная | 6,5 см |
| По левой реберной дуге | 5 см |
Заключение: печень не увеличена, границы в пределах нормы.
Методом аускультоаффрикции большая кривизна желудка определяется на 2 см выше пупка.
При перкуторном определении уровня свободной жидкости в брюшной полости в положении лежа и стоя – притупление перкуторного звука не обнаружено, над всеми отделами живота определяется тимпанический перкуторный звук.
Аускультация.
При аускультации выслушивается перистальтический шум.
Акт дефекации 1 – 2 раза в сутки, самостоятельный.
Осмотр:
Кожные покровы бледные, без расчесов и кровоизлияний, визуально отеков нет. Скрытые отеки – отсутствуют.
Область почек не изменена. Наружные половые органы без особенностей (пороков развития, воспалительных изменений нет).
Пальпация:
Биманульная пальпация в трех положениях: лежа на спине, лежа на боку, стоя – почки не пальпируются.
При пальпации в болевых точках почек: реберно–позвоночная (в углу, образованном XII ребром и позвоночником), реберно-поясничная (место пересечения XII ребра и поясничной мышцы) – болезненности нет. Появления боли при надавливании на верхние мочеточниковые точки (у наружного края прямой мышцы живота на уровне линии, проведенной через пупок) и нижние мочеточниковые точки – не обнаружено.
Мочевой пузырь не пальпируется. При тихой перкуссии мочевого пузыря притупление звука определяется над лонным сочленением. Симптом Пастернацкого с обеих сторон отрицательный.
На момент курации мочеиспускание свободное, безболезненное, произвольное, регулярное, около 7 раз в сутки, дизурических расстройств нет.
Эндокринная система.
Расстройств роста и массы тела у ребенка нет.
Щитовидная железа.
При осмотре шея не изменена, железа не видна при глотании. При пальпации щитовидная железа не определяется. Глазные симптомы (экзофтальм, Грефе, Мебиуса, Бостона, Штельвага, Далримпля, Шарко - Мари) отрицательные.
Вилочковая железа.
При перкуссии по первому и второму межреберью, по направлению к грудине, тупость с обеих сторон от грудины определяется на расстоянии 1 см.
План обследования.
ОАК
Биохимический анализ крови
Посев мочи
Моча на ВК
Суточный анализ мочи
Проба Адискоковского
Копрограмма
УЗИ почек и мочевого пузыря
ЭКГ
Доплер ЭХО-КГ
План лечения.
Стол «малютка»
Режим общий
ОАК от 4.02.2009г.
| Показатель | Данные | Норма | Заключение |
| Эритроциты | 4,01*10 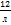
| 4,82*10 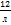
| снижен |
| Гемоглобин | 107 г/л | 127,5 г/л | снижен |
| ЦП | 0,7 | 0,85 – 1,1 | снижен |
| СОЭ | 3 мм/ч | 3 – 10 мм/ч | норма |
| Лейкоциты | 7,9*10 
| 10,8*10 
| снижен |
| Лейкоцитарная формула: | |||
| Эозинофилы | 0% | 0-5% | Норма |
| Палочкоядерные | 1% | 1-6% | Норма |
| Сегментоядерные | 27% | 32-48% | Норма |
| Лимфоциты | 67% | 45-59% | Норма |
| Моноциты | 5% | 8-10% | Норма |
Заключение: Гипохромная анемия.
ОАМ от 4.02.2009г.
| Цвет | Соломенно-желтый |
| Прозрачность | Прозрачная |
| Реакция | Кислая |
| Удельный вес | 1013 |
| Белок | Отрицательно |
| Сахар | Отрицательно |
| Эпителий | Плоский 1-2 в поле зрения |
| Лейкоциты | 3-4 в поле зрения |
| Соли | Не выявлено |
Заключение: о наличии воспалительного процесса в мочевыделительной системе, говорит содержание лейкоцитов в моче.
Диурез – 1250 мл.
Лейкоциты – 311250 в сут.
Эритроциты – 103750 в сут..
Заключение: форменные элементы в пределах нормы.
ЭКГ от 4.02.2009г.
Заключение: ритм синусовый, 86 – 100 уд/мин, вертикальное положение электрической оси сердца. Умеренные обменные нарушения в миокарде.
УЗИ почек от 5.02.2009г.
Заключение: положение обычное, размеры 71,2х28,5 мм, толщина паренхимы 10,7 мм, структура однородная, эхогенность обычная.
Чашечки: до микции N мл, после микции N мл. Лоханка 3,7 мм, после 3,4 мм. Конкрементов нет.
Правая: обычная, размер 69,2х32,8 мм, толщина паренхимы 10.9 мм.
Мочевой пузырь: объем 87,5 мл, форма округлая, стенка не утолщена, полость анэхогенна, количество остаточной мочи 35,8 мл.
Заключение: ЭХО-признаки, характерные для умеренной пиелоэктазии, полипоза справа, нейрогенной дисфункции мочевого пузыря.
Доплер ЭХО-кардиография.
Заключение: размеры полостей согласно норме, структурных изменений нет. Гемодинамика не нарушена. Дисгональная хорда левого желудочка. Глобальная сократительная функция в норме.
Дифференциальный диагноз.
Пиелонефрит - неспецифическое воспалительное заболевание почек бактериальной этиологии, характеризующееся поражением почечной лоханки, чашечек и паренхимы почки. Пиелит (изолированное воспаление почечной лоханки) в настоящее время не рассматривается как самостоятельное заболевание.
Этиология и патогенез
Наиболее частыми возбудителями, вызывающими воспалительный процесс в почке, являются кишечная палочка (Escherichia coli), протей (Proteus), энтерококки (Enterococcus), синегнойная палочка (Pseudomonas aeruginosa), стафилококки (Staphylococcus). Проникновение возбудителя в почку при остром пиелонефрите чаще происходит гематогенным путём из любого очага инфекции в организме вследствие развития бактериемии. Реже инфекция в почку проникает уриногенным путём из нижних мочевыводящих путей (уретра, мочевой пузырь) по стенке мочеточника (в этом случае заболевание начинается с развития уретрита или цистита с последующим развитием т. н. восходящего пиелонефрита) или по просвету мочеточника вследствие пузырно-мочеточникового рефлюкса.
Клиническая картина
Местная симптоматика:
· Боли в поясничной области на стороне поражения. При необструктивных пиелонефритах обычно боли тупые, ноющего характера, могут быть низкой или достигать высокой интенсивности, принимать приступообразный характер.
· Дизурические расстройства для собственно пиелонефрита не характерны, но могут иметь место при уретрите и цистите, приведших к развитию восходящего пиелонефрита.
Общая симптоматика характеризуется развитием интоксикационного синдрома:
· лихорадка до 38 - 40°С,
· ознобы,
· общая слабость,
· снижение аппетита,
· тошнота, иногда рвота.
Для детей характерна выраженность интоксикационного синдрома, а также характерно развитие т. н. абдоминального синдрома (выраженные боли не в поясничной области, а в животе).
Диагностика
Лабораторные методы исследования:
· общий анализ крови — общевоспалительные измения: лейкоцитоз, ускорение СОЭ, сдвиг лейкоцитарной формулы влево, при выраженном воспалении — анемия.
· биохимические анализы крови: возможно увеличение трансаминаз, гипергаммаглобулинемия, при развитии явлений почечной недостаточности — повышение цифр мочевины, креатинина.
· общий анализ мочи: основной признак — лейкоцитурия — может отсутствовать при гематогенном пиелонефрите в первые 2—4 дня, когда воспалительный процесс локализуется преимущественно в корковой слое паренхимы почки, а также при обструкции мочевыводящих путей на стороне поражения; эритроцитурия при пиелонефрите может наблюдаться при наличии конкремента, вследствие некротического папиллита, повреждения форникального аппарата, при наличии явлений острого (геморрагического) цистита, послужившего причиной развития пиелонефрита.
· бактериологическое исследование мочи используется для точного определения возбудителя и его чувствительности к антибиотикам.
Вульвовагинит - воспаление влагалища и наружных половых органов. Наблюдается главным образом в детском возрасте. Возбудители: гноеродная и кишечная флора, гельминтоз (острицы). Предрасполагающие факторы: экссудативный диатез; изменения в организме, обусловленные хронической тонзиллогенной интоксикацией; несоблюдение правил гигиены; механические факторы (введение инородных тел во влагалище).
Вульвовагиниты девочек (Premenarchal vulvovaginitis) встречаются с периода новорожденности. Различают следующие вульвовагиниты детского возраста: бактериальные, паразитарные, механические, микотические, аллергические, инфекционные, неспецифические, кожные заболевания (вульварные дерматозы).
Клинически вульвовагиниты проявляются болью, жжением, зудом в области наружных гениталий, серозно-гнойными или гнойными белями с примесью крови при наличии во влагалище инородного тела. Воспалительные бели отличаются от физиологических периода новорожденности и полового созревания и от патологической гипертранссудации при общих заболеваниях (отсутствуют симптомы воспаления).
Вульва отечна, гиперемирована, слизистая преддверия мацерирована, возможны изъязвления, при хроническом течении — гиперпигментация. Общее состояние страдает мало, но возможны неврозы.
Цистит - воспаление мочевого пузыря. В урологической практике термин «цистит» часто используют для обозначения симптоматической мочевой инфекции, с воспалениями слизистой оболочки мочевого пузыря, нарушением его функции, а также изменениями осадка мочи.
Самый распространенный возбудитель цистита - кишечные бактерии, в частности, кишечная палочка. У женщин острый цистит встречается гораздо чаще, чем у мужчин, что объясняется малой длиной мочеиспускательного канала (трубки, по которой из мочевого пузыря выходит моча). В нормальном состоянии мочеиспускательный канал остается стерильным (иными словами, в нем нет ни бактерий, ни других микроорганизмов). Циститом в разное время жизни болеет от 20 - 40% женского населения планеты.
История болезни
Основной клинический диагноз: Острый пиелонефрит, неактивная фаза, без нарушения функции почек.
Сопутствующие заболевания: Малая аномалия развития сердца, дисгональная хорда левого желудочка. Железодефицитная анемия.
Куратор: студентка 4 курса
Саратов – 2009г.
Общие сведения о ребенке.
Фамилия имя отчество:
Пол: женский
Возраст: 2год 8 месяцев
Дата рождения: 12.07.2006 г.
Домашний адрес:
Дата поступления в клинику: 03.02.2009 г.
Диагноз направившего учреждения: Острый пиелонефрит.
Жалобы
При поступлении жалоб не предъявляла, была направлена на обследование.
На момент курации: жалоб нет.
Anamnesis morbi
Впервые заболевание проявилось в ноябре 2008 года, появились самопроизвольные ночные мочеиспускания, болезненные мочеиспускания, гиперемия паховых складок. После обращения к участковому педиатру было назначено лечение – Омоксициклин; на третий день состояние ребенка улучшилось, но в анализах мочи сохранилась лейкоцитурия и гематурия. Лечение заменили, было назначено: Цефтриакон, 5-НОК, капли Канефрон, Почечный сбор. На третий день состояние улучшилось, цефтриаксон перестали принимать на 4 день. Курс лечения травами и каплями составил 1 месяц. Рецидивировало заболевание в январе, после переохлаждения на катке - появились жалобы на заложенность носа, повышение температуры до 38°С, гиперемия зева. Обратились к участковому педиатру, после сдачи анализов был выявлен острый пиелонефрит.
Была госпитализирована в ЦРБ п. Озинки, проводилось лечение цефтриаксоном 1 неделю, затем была направлена в ГКБ №3 г. Саратова на кафедру факультетской педиатрии для обследования.
Anamnesis vitae
Акушерский анамнез матери, курируемого ребенка.
Девочка родилась от 4 беременности, протекавшей на фоне токсикоза, анемии и гипотонии у матери в первой половине беременности. Роды вторые, кесарево сечение.
Оценка по шкале Апгар 7-8 баллов. Предыдущих беременностей – 4, медабортов – 2, предыдущая беременность протекала на фоне анемии, родоразрешение – кесарево сечение.
Период новорожденности.
Масса девочки при рождении 3100 грамм, рост 50 см. Крик громкий, интенсивный. К груди приложили на 4 сутки (в связи с утерей анализа крови на ВИЧ, проводился повторный), сосала активно. Физиологическая потеря массы тела составила 9 % (300 грамм). Масса тела восстановилась на седьмой день. Пуповина отпала на 5 день. Пупочная ранка была чистой, сухой, эпителизировалась на 10-е сутки. Выписана из роддома на 7-е сутки.
Вскармливание ребенка.
До двух месяцев находилась на смешанном вскармливании, в связи с гипогалактией матери была переведена на искусственное вскармливание. Прикорм введен в 4 месяца, в виде морковного сока. Кормление регулярное, ночной режим не соблюдался.
Заключение: Матери девочки следовало более тщательно подготовиться к введению прикорма. Начинать введение прикорма следовало с овощного пюре, так как оно богато витаминами, минеральными солями, пектинами и растительными волокнами. Прикорм вводится постепенно, начинать прикорм с чайной ложечки в первый день и затем прибавлять в последующие дни по 5-10 грамм, перед кормлением смесью и постепенно заменить одно кормление прикормом. Начинать введение овощного пюре надо с одного вида овощей. В качестве первого прикорма можно ввести пюре из кабачков, тыквы, цветной капусты, брокколи. Через 2-3 недели после введения первого прикорма можно вводить второй вид прикорма – кашу. Первыми следует вводить безглютеновые злаки – рис, гречневую и кукурузную каши, чтобы не вызвать у ребенка развитие глютеновой энтеропатии. Кашу желательно давать один раз в течение дня. Идеальное время для каши – первая половина дня. После адаптации ребенка к овощному пюре и кашам вводят фруктово–ягодные соки и пюре. Первым в рацион ребенка целесообразно вводить яблочный сок, который характеризуется низкой кислотностью и невысокой аллергенностью. Использовать необходимо свежевыжатый сок или соки промышленного производства, начиная с ½ чайной ложки и в течение нескольких дней довести до 30 мл. Фруктовые пюре можно вводить через 2 недели после введения сока, используя тот же вид фруктов, начиная с 5 граммов и постепенно увеличивая объем пюре до 100 грамм к первому году жизни. Творог вводиться не раньше 6 месяцев. С 7 месяцев в рацион вводиться мясо в виде фарша. Как и другие виды прикорма, мясо вводят постепенно, начиная с ¼ ложечки, смешав его с овощным пюре. При введении каждого прикорма следует наблюдать за ребенком: состоянием кожных покровов, состояние стула, его регулярность.
Дата: 2019-07-30, просмотров: 378.