ОБЩЕЕ ПОНЯТИЕ ОБ ЭНДОКРИННОЙ СИСТЕМЕ
Одной из особенностей живых организмов является их способность сохранять постоянство внутренней среды (гомеостаз) при помощи механизмов саморегуляции, в координации (осуществлении) которых одно из главных мест принадлежит гормонам.
Гормоны – вещества органической природы, вырабатывающиеся в специализированных клетках желез внутренней секреции, поступающие во внутреннюю среду и оказывающие регулирующее влияние на обмен веществ и физиологические функции.
Термин гормон применяют по отношению к любому биологически активному веществу, циркулирующему во внутренней среде организма и оказывающему регуляторный эффект на свои клетки-мишени. Помимо гормонов, вырабатываемых эндокринными клетками, термин подразумевает факторы роста, нейропептиды, гормоны иммунной системы и вообще все биологически активные соединения, секретируемые во внутреннюю среду, регистрируемые клетками-мишенями и вызывающие изменения режима функционирования клеток-мишеней.
Клетка-мишень – клетка, способная регистрировать при помощи специфических рецепторов наличие гормона и отвечать изменением режима функционирования при связывании этого гормона (лиганд) с его рецептором.
Под термином лиганд понимают химическое соединение, связывающееся с другим химическим соединением, как правило, с большей молекулярной массой. В эндокринологии термин лиганд применяют по отношению к молекулам гормонов, связывающихся со специфичными для них рецепторами клеток-мишеней.
Под внутренней средой следует понимать не только кровь, но также лимфу, тканевую жидкость, спинномозговую жидкость, то есть те среды, куда происходит секреция гормонов. Как правило, гормоны не выделяются во внешнюю среду.
Зарождение науки об эндокринных железах и гормонах началось в 1855 году, когда Т. Аддисон впервые описал бронзовую болезнь, обусловленную поражением надпочечников и сопровождающуюся специфической пигментацией кожных покровов. Клод Бернар ввел понятие о железах внутренней секреции. Чуть позже, Ш. Броун-Секар показал, что недостаточность действия желез внутренней секреции приводит к развитию болезней и что экстракты, полученные из этих желез, оказывают хороший лечебный эффект. В настоящее время доказано, что почти все заболевания желез внутренней секреции (тиреотоксикоз, сахарный диабет и др.) развиваются как результат нарушения молекулярных механизмов регуляции процессов обмена, вызванных недостаточным или избыточным синтезом соответствующих гормонов в организме человека.
КЛАССИФИКАЦИЯ
Согласно современным представлениям, с учетом происхождения, структурно-функциональных особенностей желез внутренней секреции и характера взаимодействия между ними, органы эндокринной системы подразделяют на несколько групп (некоторые из классификаций, хотя они и имеют лишь исторический интерес, все еще встречаются в литературе).
В настоящее время общепринятой является классификация эндокринных органов в зависимости от источников происхождения (Заварзин А.А., Щелкунов С.И., 1954).
Железы эктодермального происхождения
1.Неврогенная группа – производные промежуточного мозга (задняя доля гипофиза - нейрогипофиз), эпифиз.
2.Производные эпителия кармана Ратке (эпителий крыши ротовой бухты) – передняя доля гипофиза (аденогипофиз).
3. Симпатоадреналовая группа – производные симпатического отдела вегетативной нервной системы (мозговое вещество надпочечников и параганглии [хромаффинные тельца]).
Железы энтодермального происхождения
1.Бранхиогенная группа – железы энтодермального происхождения, развивающиеся из энтодермы глоточных карманов. К этой группе относятся щитовидная, паращитовидная железы и тимус. Необходимо отметить, что эндокринные клетки щитовидной железы имеют двоякое происхождение: из стенки глотки развиваются тироциты, а кальцитониноциты (парафолликулярные или К-клетки) – из нервного гребня.
2.Производные эпителия кишечной трубки: клетки островков поджелудочной железы.
Железы мезодермального происхождения
1. Интерреналовая система - корковое вещество надпочечников. Половые железы.
По характеру взаимодействия и принципу функциональной зависимости все железы эндокринной системы делятся на центральные (нейросекреторные ядра гипоталамуса, аденогипофиз гипофиза, эпифиз) и периферические, которые в свою очередь делятся на гипофиззависимые и гипофизнезависимые (остальные).
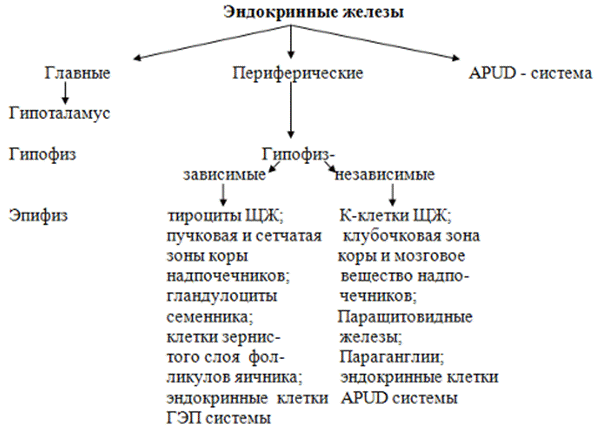
Кроме того, в организме существует специализированная высокоорганизованная нейроэндокринная клеточная система (Е. Пирс, 1968). Это одиночные гормонпродуцирующие клетки нейрального (APUD – Amine Precursors Uptake and Decarboxylation) и других зачатков происхождения, вырабатывающие биологически активные вещества двух типов.
Соединения, выполняющие определенные функции (инсулин, глюкагон, АКТГ, СТГ, мелатонин)
Соединения, выполняющие несколько функций (серотонин, катехоламины).
Эти вещества вырабатываются практически во всех органах, участвуют в регуляции гомеостаза и контролируют метаболические процессы в организме.
По принципу строения паренхимы, железы разделяют на:
- фолликулярные – гормонпродуцирующие клетки образуют фолликул (тироциты щитовидной железы, клубочковая зона коры надпочечников) или псевдофолликул - (гормонпродуцирующие клетки средней доли гипофиза);
- трабекулярные – клетки расположены тяжами и с двух сторон окружены синусоидными капиллярами (аденогипофиз, паращитовидные железы, пучковая зона коры надпочечников);
- сетчатые – тяжи клеток образуют петлистую сеть (сетчатая зона коры надпочечников);
- смешанные – кора надпочечников, имеющая в своем составе фолликулярный слой, пучковую и сетчатую зоны.
ГИПОТАЛАМУС
HYPOTHALAMYS – формирует базальную часть промежуточного мозга и участвует в образовании дна третьего желудочка мозга.
К гипоталамусу относят: зрительный перекрест, зрительный тракт, серый бугор, воронку, сосцевидные тела.
В сером веществе насчитывают около 40 пар ядер, часть из которых представляет собой скопления нейросекреторных клеток, другие образованы сочетанием нейросекреторных клеток и обычных нейронов.
Различают три основных области скопления нейросекреторных клеток:
- передняя, здесь расположены крупноклеточные (холинергические) супраоптическое и паравентрикулярные ядра гипоталамуса, продуцирующие вазопрессин и окситоцин соответственно. Аксоны этих нейросекреторных клеток проходят через серединное возвышение и ножку гипофиза (в составе гипоталамо-гипофизарного тракта) в нейрогипофиз, где образуют аксо-вазальные синапсы. Конец аксона в области аксо-вазального синапса образует утолщение – накопительные тельца Херинга (Геринга). Таким образом, в нейрогипофизе происходит накопление и выделение в кровь вазопрессина и окситоцина, сам нейрогипофиз гормоны не вырабатывает!
- средняя (промежуточная) область представлена мелкоклеточными ядрами, к важнейшим из них относят дорсомедиальное и вентромедиальное ядро, дорсальное ядро, ядро воронки и серобугорные ядра. В промежуточной области вырабатываются рилизинг-факторы, контролирующие гормонообразовательную функцию клеток передней доли аденогипофиза. Рилизинг-факторы подразделяются на:
- либерины (способствуют усилению синтеза и секреции соответствующего гормона в эндокринных клетках передней доли гипофиза, например: кортиколиберин – активирует секрецию АКТГ; тиреолиберин, люлиберин, фоллилиберин, соматолиберин, пролактолиберин, меланолиберин);
- статины (ингибируют синтез и секрецию гормонов в клетках-мишенях), к ним относят соматостатин, пролактостатин, меланостатин.
- задняя область также представлена мелкоклеточными ядрами, наиболее крупными из которых являются ядра сосцевидного тела и заднее ядро.
Гипоталамусу принадлежит главная роль в регуляции всего комплекса желез внутренней секреции, он обеспечивает взаимосвязь между нервной системой и эндокринными железами.
Все ядра гипоталамуса связаны сложно устроенной системой афферентных и эфферентных путей. Поэтому он оказывает регулирующее воздействие на вегетативную нервную систему и на функции аденоцитов гипофиза, которые в свою очередь, регулируют деятельность гипофиз-зависимых желез периферической части эндокринных органов.
Нейросекреторные нейроны гипоталамуса (синтез рилизинг-гормонов, аргинин вазопрессина [антидиуретический гормон, АДГ], окситоцина, нейрофизинов), гипоталамо-гипофизарный тракт (транспорт гормонов по аксонам нейросекреторных клеток гипоталамуса в гипофиз), аксо-вазальные синапсы (секреция аргинин вазопрессина и окситоцина в капилляры задней доли гипофиза, секреция рилизинг-гормонов в первичную сеть капилляров серединного возвышения), портальная система кровотока между серединным возвышением и передней долей гипофиза в совокупности формируют гипоталамо-гипофизарную систему.
Таким образом, гипоталамус – это высший центр эндокринных функций. Он объединяет эндокринные механизмы регуляции с нервными, а также является центром вегетативной нервной системы, контролируя все висцеральные функции организма.
Он определяет ряд системных реакций: сон, память, половое поведение, мотивации. Участвует во многих других физиологических процессах жизнедеятельности организма – пищеварении, терморегуляции, поддержании кровяного давления.
Деятельность гипоталамуса находится под влиянием высших отделов головного мозга, лимбической системы, гиппокампа, эпифиза и миндалевидных ядер. При этом на его деятельность оказывают влияние нейроамины – катехоламины, серотонин, ацетилхолин, эндорфины, энкефалины.
ГИПОФИЗ
HYPOPHYSIS (glandula pituitaria) – относится к главным органам эндокринной системы и гипоталамической области промежуточного мозга.
Это непарное образование округлой формы, серовато-красного цвета. Средние размеры: поперечный – 12-15 мм, переднезадний – около 10 мм. Масса железы составляет 0,5-0,6 г.
Расположен в гипофизарной ямке турецкого седла клиновидной кости черепа. Сверху покрыт диафрагмой седла (пластинка твердой мозговой оболочки), натянутой между передними и задними наклоненными отростками клиновидной кости. В центре диафрагмы имеется отверстие, пропускающее воронку, соединяющую гипофиз с серым бугром.
Развивается из 2-х зачатков:
-аденогипофиз из кармана Ратке. На 4-5 неделе эктодермальный эпителий крыши ротовой бухты образует карман Ратке – вырост, направляющийся к мозгу. Из этого гипофизарного кармана развивается передняя, промежуточная и входящая в состав ножки гипофиза туберальная доли;
-нейрогипофиз – одновременно с развитием аденогипофиза, из развивающегося промежуточного мозга (дно третьего желудочка мозга) растет выпячивание – зачаток формирующейся воронки. Оба выроста по мере роста сближаются. Если сближения не происходит, то гипофиз прекращает свое развитие. Разрастание нейроглии на конце воронки приводит к образованию задней доли. У детей адено- и нейрогипофиз отделяются друг от друга различимой щелью, а у взрослых слоем псевдофолликулов (соединительнотканное образование с секреторными клетками и сосудами, образующими по мере накопления секрета псевдофолликулы) – носит название средняя доля (pars intermedia).
Снаружи гипофиз покрыт соединительнотканной капсулой, от которой внутрь органа отходят соединительнотканные трабекулы, делящие, прежде всего гипофиз на 2 доли: adenohypophysis – более крупная передняя доля lobus anterior, и neurohypophisis – узкая задняя доля lobus nervosus.
Аденогипофиз состоит из трех частей:
Дистальная часть (pars distalis) составляет 70-80% массы всей железы;
Бугорная часть (pars tuberalis) составляет верхний участок передней доли и распространяется на переднюю и боковые поверхности воронки;
Промежуточная часть (pars intermedia) расположена на границе с задней долей.
По типу строения паренхимы аденогипофиз относится к смешанному типу – передняя доля – трабекулярный тип; промежуточная – фолликулярный.
Нейрогипофиз включает, кроме задней доли гипофиза, воронку и серединное возвышение серого бугра и находится в тесной анатомической и функциональной связи с гипоталамусом (супраоптическое и паравентрикулярное ядра). Эту связь осуществляет гипоталамо-гипофизарный тракт.
ЭПИФИЗ
Glandula pinealis – шишковидная железа – относится к эпиталамусу промежуточного мозга. Расположена в бороздке, отделяющей друг от друга верхние холмики крыши среднего мозга. По медиальной поверхности правого и левого таламусов (зрительных бугров) натянуты поводки, область их спайки обращена к переднему концу железы.
Форма железы чаще овоидная, реже шаровидная или коническая. Длинна эпифиза, у взрослого человека составляет 8-15 мм, ширина – 6-10 мм, толщина 4-6 мм. Масса органа – 0,2-0,4 г.
Орган снаружи покрыт соединительнотканной капсулой, от которой внутрь отходят трабекулы, делящие паренхиму железы на дольки. Специализированные железистые клетки – пинеалоциты (светлые и темные) расположены анастомозирующими тяжами и окружены глиоцитами (видоизмененные астроциты), выполняющими опорную функцию. В строме, вокруг разрушенных клеток откладываются кристаллы фосфатов и карбонатов кальция – эпифизарные конкреции – мозговой песок. В междольковых трабекулах проходят внутриорганные сосуды, нервы, здесь же располагаются меланоциты и тканевые базофилы.
ЩИТОВИДНАЯ ЖЕЛЕЗА
Glandula thyroidea – непарный орган, состоит из двух долей, соединенных перешейком. Левая и правая доли (lobus sinister et dexter) имеют расширенное основание и заостренную верхушку. Различают наружную, или переднелатеральную поверхность, и внутреннюю, или заднемедиальную поверхность каждой доли. Спереди доли соединены перешейком (isthmus glandulae thyroidea), который имеет различные варианты строения: он может быть узким (5мм), широким (15 мм), может отсутствовать; в трети случаев от него отходит вверх длинный узкий отросток – пирамидальная доля (lobus pyramidalis).
Железа находится в передней области шеи. Доли своим основанием прикрывают 5-6 колец трахеи, а их верхушки достигают середины пластинок щитовидного хряща гортани. Сзади доли доходят до пищевода, прикрывая бороздку (желоб) между пищеводом и трахеей, в котором располагается возвратный гортанный нерв (n. laryngeus recurrens). С наружной стороны к долям примыкает сосудисто-нервный пучок шеи. Перешеек находится спереди первых двух колец трахеи, нередко – на дуге перстневидного хряща. Пирамидальная доля отходит от перешейка либо по средней линии, либо от нее вправо или влево. Верхушка этой непостоянной доли распространяется до середины щитовидного хряща, но может достигать подъязычной кости и даже выше. Спереди щитовидная железа покрыта мышцами, лежащими ниже подъязычной кости (m. sternohyoidei, sternothyroidei, thyrohyoidei, omohyoidei), а также поверхностным и предтрахеальным листками собственной фасции шеи и внутришейной фасции.
Развивается на 3-4-й неделе эмбриогенеза в виде непарного выпячивания вентральной стенки глотки между первой и второй парами жаберных карманов. У корня формирующегося здесь языка, от этого выпячивания вглубь мезенхимы начинает расти эпителиальный тяж – будущий ductus thyroglossus. Этот проток на своем дистальном конце раздваивается, образуя непарные утолщения, являющиеся зачатками щитовидной железы. В зачатки железы врастают производные 5-й пары жаберных карманов – ультимобранхиальные тельца, вместе с ними врастают нейробласты. На 6-й неделе эпителиальный тяж отшнуровывается от глотки, просвет облитерируется, а его дистальная часть сохраняется между разрастающимися долями в виде перешейка и соединяет доли формирующейся железы. На 8-12 неделе эпителий ультимобранхиальных телец начинает секретировать неактивный прогормон, секрет раздвигает эпителий и образует фолликулы. Из нейробластов дифференцируются С-клетки, которые относят к клеткам диффузной (APUD) системы.
Строение железы: Снаружи покрыта плотной соединительнотканной капсулой (capsula fibrosa), которая сращена с гортанью и трахеей, поэтому при движениях гортани происходит перемещение и щитовидной железы. От капсулы внутрь железы отхотят соединительнотканные трабекулы (септы) с сосудами и нервами, разделяющие железу на дольки. В дольках железы выделяют: фолликулы – структурно-функциональные единицы щитовидной железы. Стенка фолликула построена из клеток тироцитов, лежащих на базальной мембране, апикальные концы клеток обращены в полость фолликула, содержащего коллоид (тироглобулин нейодированный и йодированный, атомарный йод). Также в стенке фолликулов до 0,1% от общего числа клеток составляют парафолликулярные клетки – С-клетки. Их апикальные концы образуют аксо-вазальные синапсы – гормон выделяется в кровь, а не в просвет фолликула. Между фолликулами, в прослойках соединительной ткани с сосудами, оплетающими фолликулы, нервами, тучными клетками и С-клетками, расположены интерфолликулярные островки – малодифференцированные клетки-предшественники фолликулярных и парафолликулярных клеток.
ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
Glandulae parathyroidea – парные железы, расположенные под капсулой щитовидной железы в рыхлой соединительнотканной клетчатке, отделяющей внутреннюю (собственную) и наружную (фасциальную) капсулы щитовидной железы.
Верхняя пара - glandulae parathyroideae superiores – примыкает сзади к долям щитовидной железы, вблизи их верхушек, приблизительно на уровне дуги перстневидного хряща.
Нижняя пара - glandulae parathyroideae inferiors – находится между трахеей и долями щитовидной железы вблизи их основания. В 20% случаев одна из желез располагается атипично (в переднем или заднем средостении, позади пищевода, вблизи бифуркации общей сонной артерии).
Редко железы могут находиться непосредственно в паренхиме щитовидной железы. Также может варьировать их количество – от 8 и больше (описаны случаи увеличения их количества до 32), но общая масса желез всегда не превышает 0,13-0,36 г. Форма желез округлая или овальная. Размеры изменчивы: длина – 4-8 мм, ширина – 3-4 мм, толщина – 2-3 мм.
Развитие: на 6 неделе эмбриогенеза из эпителия 3-4 пары жаберных карманов глоточной кишки. К рождению железы вполне развиты и активно функционируют.
Строение: снаружи железа покрыта тонкой капсулой из неоформленной соединительной ткани, дающей внутрь органа прослойки (септы) с кровеносными сосудами и жировыми клетками. Паренхима железы представлена тяжами и скоплениями паратироцитов (главные – светлые [неактивные] и темные [активные]; оксифильные [стареющие]). Иногда, при задержке выведения секрета, образуются псевдофолликулы.
НАДПОЧЕЧНИК
Glandula suprarenales – парный орган, расположен в забрюшинном пространстве, в непосредственной близости к верхнему полюсу соответствующей почки.
Масса надпочечника составляет 12-13 г. Его длина – 40-60 мм, ширина (высота) – 30-40 мм, толщина (передне-задний размер) – 2-8 мм. Масса и размеры правого надпочечника несколько меньше, чем левого.
Надпочечники располагаются на уровне ХI и ХII грудных позвонков, правый чуть ниже левого. Задние поверхности их прилежат к поясничной части диафрагмы, почечные поверхности – к почкам. Синтопия передних поверхностей: левый – прилежит к кардиальной части желудка и к хвосту поджелудочной железы, медиальным краем соприкасается с аортой; правый – прилежит к печени и двенадцатиперстной кишке, медиальным краем соприкасается с нижней полой веной. Передние поверхности частично покрыты брюшиной. Кроме брюшины надпочечники имеют общие с почкой оболочки, участвующие в их фиксации: жировая капсула почки и почечная фасция.
Правый надпочечник имеет форму трехгранной пирамиды, левый – за счет сглаженной вершины, напоминает полумесяц.
У каждого надпочечника выделяют три поверхности:
- переднюю – facies anterior
- заднюю – facies posterior
- почечную (нижнюю) – facies renalis
На передней поверхности видна глубокая борозда – ворота (hilum), через которые из органа выходит центральная вена.
Строение
Снаружи орган покрыт плотной соединительнотканной капсулой, от которой внутрь органа отходят слабо выраженные септы с сосудами и нервами. Строма органа представлена ретикулярными волокнами и клетками соединительной ткани.
Под капсулой лежит корковое вещество, составляющее 2/3 массы железы. Адренокортикоциты коркового вещества образуют слои. Непосредственно под капсулой расположен слой малодифференцированных клеток, за счет размножения которых регенерирует клубочковая зона, но может регенерировать и вся кора. Тяжи адренокортикоцитов вблизи капсулы изгибаются и образуют дуги клубочкового слоя (zona glomerulosa) коры. Под этим слоем расположен слой малодифференцированных клеток, не содержащих жировых включений (суданофобный слой). За счет этих клеток регенерирует пучковая и сетчатая зоны коры. Пучковая зона (zona fasciculate) образована параллельными тяжами клеток, между которыми проходят кровеносные капилляры. Вблизи мозгового вещества тяжи идут под разными углами, анастомозируют и образуют сетчатую зону (zona reticularis) коры. На границе пучковой и сетчатой зон могут встречаться ацидофильные клетки – остатки фетальной коры, образующие Х-зону. Предполагают, что эти клетки вырабатывают мужские половые гормоны – андрогены, так как эта зона хорошо развита у самок и кастратов. У человека в норме Х-зона редуцируется в раннем детстве.
Мозговое вещество представлено хромаффинными А (светлые) и Н (темные) клетками, кровеносными капиллярами синусоидного типа, поддерживающими нейроглиальными клетками и ганглионарными вегетативными нейронами.
ПАРАГАНГЛИИ
К адреналовой системе, кроме хромаффинных клеток мозгового вещества надпочечников, относят параганглии (хромаффинные тела), также состоящие из аналогичных клеток и имеющих общие источники происхождения.
В виде небольших клеточных скоплений, секретирующих катехоламины, они располагаются: в области дуги аорты у места выхода левой венечной артерии – околосердечные; справа и слева от аорты выше ее бифуркации – corpora paraaortica, ниже бифуркации аорты – glomus coccygeum, в составе узлов симпатического ствола – paraganglion sympathicum, в области бифуркации общей сонной артерии – glomus caroticus. Это наиболее крупные скопления хромаффинных клеток, характеризующихся обособленностью – имеется тонкая соединительнотканная капсула. Также скопления хромаффинных клеток отмечаются по ходу сосудов в разных отделах грудной и брюшной полости.
Параганглии, в период формирования мозгового вещества надпочечников, выполняют основную роль по выработке катехоламинов. После 7-8 лет, когда заканчивается формирование мозгового вещества надпочечников, параганглии, в большинстве случаев редуцируются, большая часть хромаффинных клеток замещается жировыми, увеличивается соединительнотканная основа.
Мужская половая система
Развитие, строение, топография, кровоснабжение и иннервация органов смотри в соответствующих разделах учебника.
Эндокринная функция гонад (Testis) – cинтез мужских половых гормонов – андрогенов, за выработку и секрецию которых отвечают клетки Лейдига. Они расположены в рыхлой соединительной ткани между семенными извитыми канальцами в дольках семенника.
Клетки Лейдига вырабатывают:
Тестостерон – основной циркулирующий андроген, необходимый для половой дифференцировки, полового созревания, поддержания сперматогенеза.
Дигидротестостерон – необходим для дифференцировки наружных половых органов (мошонка, половой член).
Дегидроэпиандростерон, андростендион и ряд других стероидов – обладают слабой андрогенной активностью.
Гормональная регуляция сперматогенеза (образование сперматозоидов на стенках извитых семенных канальцев) многообразна. Гипоталамо-гипофизарная система при помощи гонадолиберина активирует синтез и секрецию гонадотропных гормонов гипофиза, влияющих на активность клеток Лейдига и Сертоли (поддерживающие клетки, делящие сперматогенный эпителий извитых канальцев на базальное и адлюминальное пространства). В свою очередь вырабатываемые в яичке гормоны корректируют эндокринную деятельность гипоталамо-гипофизарной системы.
Мишенями гонадотропных гормонов в яичках являются клетки Сертоли – имеют рецепторы фоллитропина, и клетки Лейдига – рецепторы лютропина.
Фоллитропин активирует в клетках Сертоли синтез и секрецию андроген-связывающего белка, ингибина, эстрогенов, трансферрина, активаторов плазминогена.
Лютропин – стимулирует в клетках Лейдига синтез и секрецию тестостерона и эстрогенов (секретируют 80% эстрогенов, вырабатываемых в мужском организме, 20% - вырабатывается в коре надпочечников и клетках Сертоли).
Пролактин – увеличение его количества в крови ведет к подавлению синтеза тестостерона.
Андроген-связывающий белок клеток Сертоли отвечает за поддержание высокого уровня тестостерона в сперматогенном эпителии путем накопления его в просвете канальцев.
Трансферрин - кроме транспорта железа в сперматогенный эпителий, является мощным митогенным фактором.
Активаторы плазминогена – влияют на протеолитические реакции, что важно для миграции созревающих половых клеток из базального пространства в адлюминальное.
Эстрогены – клетки Сертоли превращают тестостерон, синтезированный в клетках Лейдига в эстрогены, которые, связываясь с рецепторами на клетках Лейдига, подавляют синтез тестостерона.
Ингибин – в ответ на стимуляцию фоллитропином клетки Сертоли выделяют этот гормон, блокирующий синтез фоллитропина.
Мюллеров ингибирующий фактор – секретируют клетки Сертоли – вызывает регрессию Мюллерова протока у плода мужского пола.
Женская половая система
Женская половая система складывается из парных яичников и маточных труб, матки, влагалища, наружных половых органов и молочных желез. Функция – репродуктивная. Разные органы системы специализированы для выполнения конкретных задач.
Развитие, строение, топография, кровоснабжение и иннервация – смотри в соответствующем разделе учебника.
Яичники – ovatium – выполняют герментативную (овогенез, овуляция) и эндокринную (синтез и секреция гормонов) функцию.
Кроме яичников, эндокринной функцией обладают матка, маточные трубы, плацента.
Женские половые гормоны – стероиды (эстрогены и прогестины).
Лютеонизирующий гормон стимулирует синтез андрогенов (андростендион и тестостерон) интерстициальными клетками theca interna доминантного фолликула. Андрогены диффундируют вглубь фолликула в клетки гранулезы (фолликулярные клетки, имеющие рецепторы к ФСГ, эстрогенам и тестостерону), где конвертируют в эстрогены.
Эстрогены:
- эстрадиол – образуется из тестостерона, синтез фермента в яичнике индуцирует фоллитропин;
- эстрон (Е1) – (образуется из андростендиона) - имеет небольшую эстрогенную активность, выделяется с мочой беременных, обнаружен в фолликулярной жидкости растущих фолликулов яичника, плаценте;
- эстриол – образуется из эстрона, экскретируется с мочой беременных, в значительном количестве присутствует в плаценте.
2. Прогестины:
- реально к ним относится только прогестерон, активное начало желтого тела яичника, секретируется преимущественно во второй половине овариально-менструального цикла, а также при наступлении беременности (при этом секретируется в плаценте). В первые 6-8 недель беременности главный источник прогестерона – желтое тело яичника. Прогестерон желтого тела обеспечивает успешную имплантацию яйцеклетки в матке в случае ее оплодотворения, развитие децидуальной ткани, постимплантационное развитие бластулы. В плаценте прогестерон вырабатывается в количестве, обеспечивающем нормальное протекание беременности (начиная со второй трети) даже при полном отсутствии яичников. Желтое тело продолжает синтезировать прогестерон (особенно активно в первой половине беременности), но в последнем триместре беременности плацента вырабатывает в 30-40 раз больше прогестерона. Эстрогены и прогестины гарантируют сохранение беременности. Стимулируют синтез прогестерона лютропин и хорионический гонадотропин.
В плаценте, эндокринном органе, синтезируется, кроме прогестерона еще ряд гормонов и других биологически активных веществ, имеющих важное значение для нормального течения беременности и развития плода:
- хорионический гонадотропин (ХГТ) – стимулирует в поздней лютеиновой фазе овариального цикла увеличение секреции прогестерона.
- хорионический соматотропин (плацентарный лактоген) – стимулирует развитие молочных желез. Его уровень определяется в крови с 6 недели беременности и возрастает в течение 1 и 2 триместров.
- пролактин и релаксин. Одни и те же клетки базальной и париетальной частей децидуальной оболочки могут содержать оба гормона. В цитотрофобласте выявлен релаксин – гормон из семейства инсулинов. В течение беременности оказывает расслабляющий эффект на миометрий, перед родами приводит к расширению маточного зева и уменьшению плотности лонного сочленения. В синцитиотрофобласте выявлен пролактин и/или плацентарный лактоген. Во время беременности существует три потенциальных источника пролактина: передняя доля гипофиза матери и плода, децидуальная ткань матки. Значение пролактина – подготовка молочных желез к лактации; пролактин амниотической жидкости участвует в регуляции водно-солевого обмена плода.
В плаценте также вырабатываются фактор роста фибробластов и трансферрин.
Кортиколиберин, вероятно, определяет срок наступления родов.
ЭНДОКРИННАЯ ФУНКЦИЯ ПОЧЕК
Развитие, топографию, строение, кровоснабжение и иннервацию смотри в соответствующем разделе учебника.
Почка синтезирует и секретирует в кровь простагландины, простациклины, лейкотриены и тромбоксаны. Наиболее важными из них являются вазодилататоры (например, простагландин Е2). Простагландины синтезируются интерстициальными клетками, расположенными в мозговом веществе почки между канальцами петли Генле, собирательными трубочками и сосудами. Простагландин Е2 вызывает расслабление гладкой мускулатуры кровеносных сосудов почки, результатом чего является понижение артериального давления. Он ослабляет сосудосуживающие эффекты симпатической стимуляции и ангиотензина II.
Эритропоэтин синтезируется клетками интерстиция мозгового вещества, которые реагируют на тканевую гипоксию. У плода источником эритропоэтина является печень.
В корковом веществе почки регуляция функции нефрона осуществляется с помощью элементов юкстагломерулярного комплекса. В нем различают: плотное пятно (образовано клетками дистального канальца в области его перегиба между приносящей и выносящей артериолами клубочка); юкстагломерулярные клетки (видоизмененные клетки средней оболочки приносящей артериолы – содержат ренин); юкставаскулярные клетки (образуют скопление между плотным пятном и клубочком в углублении между приносящей и выносящей артериолами). Считают, что эти клетки могут участвовать в синтезе ренина при истощении функции юкстагломерулярных клеток; содержат ангиотензиназу А.
Эндокринные функции почки и эффекты гормонов на функции почек суммированы в таблице 1.
Таблица 1.
Функция почки и гормоны
| гормон | эффекты |
| Альдостерон | Усиливает реабсорбцию ионов натрия в дистальном извитом канальце |
| Ангиотензин II | Вызывает сужение артериол, стимулирует синтез альдостерона, стимулирует реабсорбцию натрия в проксимальном канальце, угнетает фильтрацию |
| Атриопептин | Усиливает клубочковую фильтрацию, подавляет синтез и секрецию ренина, ингибирует реабсорбцию натрия, вызывает расслабление артериол. |
| Брадикинин | Синтезируется в интерстициальных клетках мозгового вещества, вазодилататор сосудов почки. |
| Вазопрессин | Увеличивает проницаемость стенки собирательной трубочки для воды. Стимулирует пролиферацию эпителиальных клеток почки. |
| 1ά,25-Дигидроксихолекальциферол | Синтезируется в митохондриях проксимальных извитых канальцев, способствует всасыванию ионов кальция в кишечнике, стимулирует функцию остеобластов. |
| Паратиреоидный гормон | Усиливает реабсорбцию ионов кальция в канальцах нефрона. |
| Дофамин | Почечный вазодилататор, увеличивает кровоток в почке и скорость фильтрации. |
| Паратиреоидный гормон | Усиливает реабсорбцию ионов кальция в канальцах нефрона. |
| Простагландины | Синтезируются интерстициальными клетками мозгового вещества. Основное действие – вазодилатация в почке, а также регуляция транспорта электролитов в мозговом веществе. |
| Ренин | Синтезируется в клетках приносящей артериолы. Способствует образованию ангиотензина II и альдостерона, что приводит к повышению АД. |
| Фактор активации тромбоцитов (PAF) | Синтезируется в почечном тельце мезангиальными клетками |
| Эритропоэтин | Синтезируется интерстициальными клетками, стимулирует эритропоэз |
Эндокринная функция легких
Развитие, топографию, строение, кровоснабжение и иннервацию смотри в соответствующем разделе учебника.
Эпителиальные клетки воздухоносных путей, при активации соответствующих рецепторов синтезируют и секретируют высоко активные биологические вещества: эндотелин-1 (бронхо и вазоконстриктор), цитокины (интерлейкины – 1, 6, 8, колониестимулирующий фактор гранулоцитов и макрофагов GM-CSF, фактор хемотаксиса эозинофилов), факторы роста (фибробластов FGF, инсулиноподобные факторы роста IGF), бронходилататоры (NO – бронхо- и вазодилататор, простагландин Е2, эпителиальный расслабляющий фактор). Эпителиальные клетки также синтезируют нейтральную эндопептидазу, разрушающую тахикинины, брадикинин и эндотелин-1.
Нейроэндокринные клетки составляют 0,1% общей популяции эпителиальных клеток легких и располагаются поодиночке, либо в виде небольших скоплений – кластеров – нейроэпителиальные тельца. Эти клетки способны синтезировать и накапливать бомбезин, кальцитонин, относящийся к кальцитониновому гену пептид, серотонин, холецистокининоподобный пептид и другие.
Высокое содержание бомбезина отмечается в легких сразу после рождения с последующим снижением его уровня и количества нейроэндокринных клеток. При карциномах и карциноидных опухолях легких отмечается высокое содержание этого пептида.
Эндокринная функция сердца
Развитие, топографию, строение, кровоснабжение и иннервацию смотри в соответствующем разделе учебника.
В миокарде предсердий (особенно правого) имеются секреторные кардиомиоциты – секретируют атриопептин – гормон, регулирующий артериальное давление; предсердный натрийуретический фактор (PNYF).
ДИФФУЗНАЯ ЧАСТЬ ЭНДОКРИННОЙ СИСТЕМЫ (одиночные гормонпродуцирующие клетки)
Нейроэндокринные клетки (клетки APUD cерии) – секретируют нейроамины (гистамин, серотонин, катехоламины [адреналин, норадреналин]).
Источники развития:
- производные нейроэктодермы: нейроэндокринные клетки ЦНС, гипоталамуса, эпифиза, мозгового вещества надпочечников, С-клетки щитовидной железы;
- производные кожной эктодермы: клетки гастроэнтеропанкреатической системы (ГЭП) – ECL – клетки (гистамин), Е – клетки (серотонин, вещество P, мелатонин);
- производные мезодермы: секреторные кардиомиоциты;
- производные мезенхимы: тучные клетки.
Секреция регулируется вегетативной нервной системой, от гормонов гипофиза не зависят.
2. Эндокринные клетки – секретируют пептидные или стероидные гормоны.
Источники развития:
- производные кишечной энтодермы: А-клетки ГЭП (глюкагон), В-клетки ГЭП (инсулин), L-клетки ГЭП (энтероглюкагон), D1-клетки ГЭП (вазоинтестинальный пептид), К-клетки ГЭП (гастроингибирующий пептид GIP), S-клетки ГЭП (секретин), G-клетки ГЭП (гастрин), РР-клетки ГЭП (панкреатический полипептид);
- производные мезодермы: клетки Лейдига семенников (тестостерон); фолликулярные и интерстициальные клетки яичников (эстрогены), лютеоциты желтого тела яичников (прогестерон).
Секреция регулируется тропными гормонами гипофиза.
ОБЩЕЕ ПОНЯТИЕ ОБ ЭНДОКРИННОЙ СИСТЕМЕ
Одной из особенностей живых организмов является их способность сохранять постоянство внутренней среды (гомеостаз) при помощи механизмов саморегуляции, в координации (осуществлении) которых одно из главных мест принадлежит гормонам.
Гормоны – вещества органической природы, вырабатывающиеся в специализированных клетках желез внутренней секреции, поступающие во внутреннюю среду и оказывающие регулирующее влияние на обмен веществ и физиологические функции.
Термин гормон применяют по отношению к любому биологически активному веществу, циркулирующему во внутренней среде организма и оказывающему регуляторный эффект на свои клетки-мишени. Помимо гормонов, вырабатываемых эндокринными клетками, термин подразумевает факторы роста, нейропептиды, гормоны иммунной системы и вообще все биологически активные соединения, секретируемые во внутреннюю среду, регистрируемые клетками-мишенями и вызывающие изменения режима функционирования клеток-мишеней.
Клетка-мишень – клетка, способная регистрировать при помощи специфических рецепторов наличие гормона и отвечать изменением режима функционирования при связывании этого гормона (лиганд) с его рецептором.
Под термином лиганд понимают химическое соединение, связывающееся с другим химическим соединением, как правило, с большей молекулярной массой. В эндокринологии термин лиганд применяют по отношению к молекулам гормонов, связывающихся со специфичными для них рецепторами клеток-мишеней.
Под внутренней средой следует понимать не только кровь, но также лимфу, тканевую жидкость, спинномозговую жидкость, то есть те среды, куда происходит секреция гормонов. Как правило, гормоны не выделяются во внешнюю среду.
Зарождение науки об эндокринных железах и гормонах началось в 1855 году, когда Т. Аддисон впервые описал бронзовую болезнь, обусловленную поражением надпочечников и сопровождающуюся специфической пигментацией кожных покровов. Клод Бернар ввел понятие о железах внутренней секреции. Чуть позже, Ш. Броун-Секар показал, что недостаточность действия желез внутренней секреции приводит к развитию болезней и что экстракты, полученные из этих желез, оказывают хороший лечебный эффект. В настоящее время доказано, что почти все заболевания желез внутренней секреции (тиреотоксикоз, сахарный диабет и др.) развиваются как результат нарушения молекулярных механизмов регуляции процессов обмена, вызванных недостаточным или избыточным синтезом соответствующих гормонов в организме человека.
Дата: 2019-05-29, просмотров: 327.