При этом способе введения лекарственное вещество поступает непосредственно в кровь и оказывает немедленное действие. Введение лекарственных веществ в вену обеспечивает более точную дозировку препаратов, а также даёт возможность введения таких средств, которые не всасываются из желудочно-кишечного тракта или раздражают его слизистую оболочку.
Время кровотока от вен верхних конечностей до языка составляет 13 ± 3 с.
Внутривенное введение осуществляется путём венепункции и венесекции.
Венепункция – введение иглы в вену через кожу для взятия крови или вливания лекарственных растворов, крови, кровезаменителей. Длина иглы для внутривенных вливаний составляет 40 мм, диаметр 0,8 мм.
Первым и непременным условием при этом способе введения лекарственных препаратов является строжайшее соблюдение правил асептики (мытье и обработка рук, кожи больного и др.). Вводить лекарство внутривенно и забирать кровь для исследований необходимо только в резиновых перчатках (согласно приказу №408 от 01.02.89 г. « О мерах по снижению заболеваемости вирусным гепатитом в стране »).
Для внутривенных инъекций чаще всего используют вены локтевой ямки, т.к. они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей.
Подкожные вены верхней конечности - лучевая и локтевая подкожные вены. Обе эти вены, соединяясь по всей поверхности верхней конечности, образуют множество соединений, самое крупное из которых - средняя вена локтя, наиболее часто используемая для пункций. В зависимости от того, насколько четко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен.
1- й тип - хорошо контурированная вена. Вена хорошо просматривается, четко выступает над кожей, объемна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
2- й тип - слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
3- й тип - не контурированная вена. Вена не просматривается, ее может пропальпировать в глубине подкожной клетчатки только опытная медсестра, или вена вообще не просматривается и не пальпируется.
Следующий показатель, по которому можно подразделить вены, - это фиксация в подкожной клетчатке (насколько свободно вена смещается по плоскости).
Выделяют следующие варианты:
фиксированная вена - вена смещается по плоскости незначительно, переместить ее на расстояние ширины сосуда практически невозможно;
скользящая вена - вена легко смещается в подкожной клетчатке по плоскости, ее можно сместить на расстояние больше ее диаметра; нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
толстостенная вена - вена толстая, плотная;
тонкостенная вена - вена с тонкой, легко ранимой стенкой.
Используя все перечисленные анатомические параметры, определяют следующие клинические варианты:
· хорошо контурированная фиксированная толстостенная вена; такая вена встречается в 35 % случаев;
· хорошо контурированная скользящая толстостенная вена; встречается в 14 % случаев;
· слабо контурированная, фиксированная толстостенная вена; встречается в 21 % случаев;
· слабо контурированная скользящая вена; встречается в 12 % случаев;
· неконтурированная фиксированная вена; встречается в 18 % случаев.
Введение раствора может быть СТРУЙНЫМ и КАПЕЛЬНЫМ. К струйным введениям прибегают при необходимости быстро возместить объем циркулирующей жидкости (массивные кровопотери, острая сосудистая недостаточность).
Струйно вводят не более 500 мл.
КАПЕЛЬНОЕ введение позволяет вводить медленно большие количества жидкости - от 100 мл до нескольких литров в сутки, когда надо быстро поднять сопротивляемость организма или вывести скопившиеся в нем яды.
Для вливаний используют системы одноразового применения. Они изготавливаются из пластмассы, стерилизуются заводом-изготовителем и выпускаются в стерильной упаковке с указанием срока годности. Пластмасса применяется апирогенная, нетоксичная.
Перед подготовкой системы к переливанию необходимо проверить название раствора, предназначенного для вливания, его концентрацию, срок годности, не изменился ли внешний вид раствора. Если надпись на этикетке неразборчива или этикетка отсутствует - такой раствор к употреблению непригоден.
Систему заправляют в процедурном кабинете, а вливание производят в процедурном кабинете, или чаще в палате. Процедура длительная, потому пациент должен удобно лежать, рука может находиться на подушке. Во время введения раствора надо следить за правильностью работы всей системы: не образовалась ли отечность в месте введения, вследствие поступления жидкости, помимо вены, в окружающую клетчатку, не прекратился ли ток жидкости из-за перегиба трубок системы или закупорки иглы тромбом. В этих случаях необходимо устранить перегиб трубок или, отсоединив систему, пунктировать вену другой иглой.
Если во время капельного вливания пациенту дополнительно назначены лекарственные средства, то вводят их через "узел для инъекций" - единственную резиновую трубку в системе - иглой, сечение которой не более 1, 2 мм, предварительно обработав трубку спиртом.
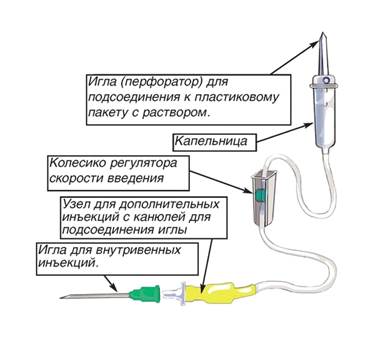
Одноразовая стерильная система для внутривенных капельных вливаний состоит из следующих элементов:
· капельница с двумя отходящими от неё трубками — длинная трубка с капельницей и зажимом для регулирования скорости введения жидкости (в капельнице имеется сетка-фильтр для предупреждения попадания в кровоток крупных частиц) и более короткая трубка.
· иглы по обеим сторонам трубки: одна (на более коротком конце системы) для прокалывания пробки флакона с раствором, вторая — пункционная.
· воздуховод (короткая игла с короткой трубочкой, закрытой фильтром).
· Особенности парентерального введения раствора сернокислой магнезии, 10% раствора кальция хлорида, сердечных гликозидов.
Сердечные гликозиды - лекарственные средства гликозидной структуры, обладающие избирательным кардиотоническим действием. В природе С. г. содержатся в 45 видах лекарственных растений, относящихся к 9 семействам (кутровых, лилейных, лютиковых, бобовых и др.), а также в кожном яде некоторых амфибий. Отдельные препараты С. г. (ацетилдигитоксин, метилазид) получают полусинтетическим путем.
Фармакологические эффекты и механизмы действия сердечных гликозидов. С. г. оказывают прямое избирательное действие на миокард и вызывают:
· положительный инотропный эффект (усиление сердечных сокращений),
· отрицательный хронотропный эффект (урежение частоты сердцебиений) и
· отрицательный дромотропный эффект (уменьшение проводимости).
· В высоких дозах они вызывают также положительный батмотропный эффект, т.е. повышают возбудимость всех элементов проводящей системы сердца, за исключением синусного узла.
Жирорастворимые - целанид, дигоксин. Водорастворимые - строфантин в ампулах по 1мл 0,025% или 0,05% раствор; коргликон в ампулах по 1мл 0,06% раствор.
Применяют строго по назначению врача по 0,3 - 0,5мл в/в медленно в 10 -20мл физиологического раствора со скоростью 1мл в мин.или капельно 40кап. в мин. Введение сердечных гликозидов осуществляется под строгим контролем общего состояния и сердечно-сосудистой деятельности.
Симптомы интоксикации сердечными гликозидами делят на:
I. Кардиальные симтомы интоксикации: Брадикардия; Атриовентрикулярные блокады (частичная, полная, поперечная); Экстрасистолия.
II. Внекардиальные (экстракардиальные) симптомы интоксикации:
1. Со стороны ЖКТ: снижение аппетита, тошнота, рвота, боли в животе. Это наиболее ранние симптомы интоксикации со стороны ЖКТ.
2. Неврологическая симптоматика (ее связывают с чрезмерной брадикардией, возникающей при передозировке сердечных гликозидов): адинамия, головокружение, слабость, головная боль, спутанность сознания, афазия, нарушение цветоощущения, галлюцинации, "дрожание предметов" при их рассматривании, падение остроты зрения.
Хлорид кальция 10% - 10 мл. Фармакологическое действие. Кальций играет важную роль в жизнедеятельности организма. Ионы кальция необходимы для осуществления процесса передачи нервных импульсов, сокращения скелетных и гладких мышц, деятельности мышцы сердца, формирования костной ткани, свертывания крови, а также для нормальной деятельности других органов и систем.
Внутривенно струйно вводят медленно (в течение 3-5 мин) 5 мл 10% раствора. В вену капельно вводят по 6 капель в минуту, разбавляя перед введением 5-10 мл 10% раствора в 100-200 мл изотонического раствора натрия хлорида или 5% раствора глюкозы.
Кальция хлорид противопоказан при склонности к тромбозам (закупорке сосуда сгустком крови), далеко зашедшем атеросклерозе, повышенном содержании кальция в крови.
Дата: 2019-02-25, просмотров: 328.