Симптомы мочекаменной болезни
Основные клинические проявления МКБ связаны с нарушением уродинамики (нарушение оттока мочи) и/или воспалительным процессом. На начальных этапах заболевание может протекать бессимптомно. Причем размер конкремента не всегда сопоставим с выраженностью жалоб: наиболее крупные конкременты (коралловидный камень) могут длительное время не беспокоить человека, тогда как относительно небольшой конкремент в мочеточнике приводит к почечной колике с выраженными болевыми проявлениями. Таким образом, клинические проявления зависят, прежде всего, от локализации камня и наличия или отсутствия воспалительного процесса.
основные симптомы мочекаменной болезни:
- Боль может носить острый (почечная колика) или тупой, ноющий характер. Причиной почечной колики является внезапное нарушение оттока мочи от почки, в результате обструкции мочеточника камнем. Боль носит внезапный характер, с периодами облегчения и повторными приступами. Локализуется боль в области почки или по ходу мочеточника и имеет типичную иррадиацию вниз в подвздошную, паховую области. Больные ведут себя беспокойно, не находя положения тела, при котором болевые ощущения бы уменьшились. Тупой, ноющий характер болей характерен для воспалительного процесса на фоне МКБ.
- Гематурия (кровь в моче) при мочекаменной болезни возникает в результате резкого повышения внутрилоханочного давления (при почечной колике) с формированием пиеловенозного рефлюкса (заброс мочи в венозное русло), что проявляется тотальной макрогематурией после купирования почечной колики. Также при прохождении конкремента по мочеточнику, возможно травмирование последнего.
- Дизурия (нарушение мочеиспускания), в виде частого мочеиспускания, обычно формируется при расположении конкремента в нижней трети мочеточника, мочеиспускательном канале или при наличие крупного конкремента в мочевом пузыре. По этой причине возможна ошибочная гипердиагностика цистита и простатита. Затрудненное мочеиспускание или прерывание мочеиспускания может иметь место при камнях в мочевом пузыре и уретре.
- Пиурия (лейкоцитурия): повышение количества лейкоцитов в моче - указывает на присоединение инфекции мочевых путей.
- Анурия постренальная: отсутствие мочи по причине нарушения оттока мочи - возможна при наличии камней обоих мочеточников или при камне мочеточника единственной почки. Постренальная анурия требует неотложных лечебных мероприятий.
Диагностика
Лабораторная диагностика:
- Общий анализ крови. Обычно при мочекаменной болезни изменений в показателях общего анализа крови не наблюдается. Однако при возникновении почечной колики или формировании пиелонефрита, может отмечаться лейкоцитоз (повышение количества лейкоцитов), сдвиг лейкоцитарной формулы, увеличение СОЭ.
- Общий анализ мочи:
- Может наблюдается незначительная протеинурия (наличие белка в моче), микрогематурия (наличие эритроцитов в моче), единичные цилиндры.
- При наличии калькулезного пиелонефрита обычно присоединяется лейкоцитурия ибактериурия. Однако при почечной колике показатели мочи могут быть нормальными, так как конкремент может полностью блокировать отхождение мочи от данной почки.
- Кристаллы солей. могут выявляться эпизодическими и нередко зависят от характера питания и рН мочи. Кристаллы мочевой кислоты с рН мочи менее 6,0 характерны для уратного нефролитиаза и мочекислого диатеза; фосфаты кристаллы кальция и магния при рН мочи 7,0 и выше - для фосфатного уролитиаза и фосфатурии; оксалаты кальция - для кальций-оксалатного уролитиаза или оксалурического диатеза.
- Биохимический анализ крови и мочи включает определение содержания креатинина, мочевины, кальция, магния, неорганического фосфора, мочевой кислоты и т. д.:
- Гиперурикемия (повышение уровня мочевой кислоты в крови) и гиперурикурия (повышение уровня мочевой кислоты в моче) свидетельствуют о нарушенном синтезе мочевой кислоты, что имеет место при мочекислом диатезе, подагре и почечной недостаточности и может приводить к образованию уратных камней.
- Гиперфосфатурия (повышение уровня фосфора в моче) может быть проявлением фосфатного диатеза, врожденного или приобретенного вследствие первичных заболеваний желудка или центральной нервной системы. Чаще фосфатурия ложная (рН 7,0 и выше), что зависит от щелочеобразующих бактерий (протей).
- Исследование уровня гормонов (кальцитонин и паратгормон) проводится при диагностике гиперпаратиреоидизма, особенно у больных с коралловидными, двусторонними и рецидивными камнями при повышенном уровне кальция сыворотки крови. Повышение уровня кальция (гиперкальциемия), снижение уровня фосфора и магния в сыворотке крови - признаки нарушенного метаболизма, которые рассматриваются как факторы риска рецидивного камнеобразования и требуют исключения почечной формы первичного гиперпаратиреоидизма.
- Бактериологическое исследование (посев) мочи позволяет идентифицировать микрофлору мочи и определить титр (количество) бактерий. Бактериологические посевы мочи с определением чувствительности микрофлоры к антибактериальным препаратам позволяют проводить этиотропное лечение пиелонефрита, являющегося одной из причин рецидивов камнеобразования.
21. Лучевые методы диагностики мочекаменной болезни:
- Ультразвуковая диагностика позволяется визуализировать конкременты, расположенные в почках, мочевом пузыре, верхней и нижней трети мочеточника. При этом возможно определение размеров конкремента, его формы, расположения. Нарушение оттока мочи от почки, вызванного конкрементом (камнем) мочеточника при ультразвуковом исследовании проявляется расширением чашечно-лоханочной системы.
- Рентгенологические методы исследования. Конкременты (камни), с точки зрения рентгенологического исследования, могут быть рентгенонегативными (не видны при стандартном обзорном рентгеновском снимке) и рентгенопозитивными (визуализируются при стандартном обзорном рентгеновском снимке). Рентгенонегативные конкременты - это конкременты, состоящие из солей мочевой кислоты (ураты). Остальные конкременты, включая смешанные, являются рентгенопозитивными. С целью визуализации рентгенонегативных конкрементов применяется экскреторная рентгенография (рентгенологическое исследование с использованием рентгеноконтрастного вещества, вводимого внутривенно). Существуют также дополнительные рентгенологические исследования, на которых мы останавливаться не будем.
- Компьютерная томография применяется в сомнительных случаях, так как точность данного метода значительно превышает результаты ультразвукового и рентгенологического исследований.
- Магнитно-резонансная урография позволяет определить уровень обструкции мочевых путей камнем без контрастирования у пациентов с почечной коликой и при непереносимости рентгеноконтрастного вещества.
Осложнения:
- Острый и хронический калькулезный пиелонефрит.
- Почечная колика.
- Гидронефроз.
- Нефросклероз (сморщивание почки).
- Наиболее грозным осложнением нефролитиаза (камней почек) является развитие хронической почечной недостаточности (ХПН).
Лечение мочекаменной болезни:
- Симптоматическое лечение:
- спазмолитическая терапия;
- противовоспалительные средства.
- Литолитическая терапия (растворение камней) - основана на смещении pH-мочи в сторону, противоположную той, при которой образуется конкертный вид конкрементов.
- Временное восстановление оттока мочи:
- установка мочеточникового катетера;
- нефростомия.
- Дистанционное дробление конкрементов (ДЛТ).
- Оперативное иссечение конкремента.
22. Операция при мочекаменной болезни выполняется в случае неэффективности медикаментозной терапии. Хирургическое вмешательство может проводиться при камнях, располагающихся в любых отделах мочевой системы. При этом, экстренные операции чаще всего проводятся при конкрементах «застревающих» в мочеточнике. Первым этапом в качестве экстренной помощи при камне мочеточника врач чаще всего обеспечивает нормальный ток мочи. Делается это посредством установки внутреннего стента или нефростомы. Большинство камней почек, мочевого пузыря и некоторые камни мочеточника подвергаются операциям в плановом порядке.
Чреcкожная нефростомия
Чреcкожная нефростомия – операция при мочекаменной болезни, обеспечивающая отток мочи из почки при закупорки мочеточника камнем.
Для чреcкожной нефростомии также используется пластиковая полая трубочка небольшого размера, вводимая в почечно-лоханочную систему почки через разрез кожи (около 4 мм) в поясничной области.
Чреcкожная нефростомия проводится под контролем ультразвукового исследования или рентгеноскопии. Суть процедуры заключается в том, что через кожный покров к почечной чашечке подводится полая игла с мандреном (внутренняя твердая основа). После пункции почки под контролем ультразвука внутренняя основа удаляется и через просвет иглы в почку заводится проводник. Игла извлекается, а по проводнику проводится катетер. Катетер присоединяется к мешку, предназначенному для сбора мочи.
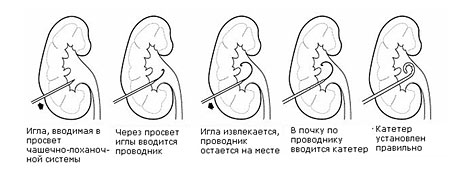
Чреcкожная нефростома требует ухода для профилактики инфицирования, об этом вам расскажет ваш доктор. Раз в 4-6 недель требуется замена катетера.
Нефростома может быть удалена после устранения закупорки.
Каждый человек индивидуален, равно как и анатомические особенности его тела. В то же время конкременты, образующиеся в мочевых органах, имеют разное строение, размеры, плотность, форму и т.д. В ответ на это существует большое количество различных технологических решений и инструментов для извлечения конкрементов. Приведем аналогию с развитием мобильной связи, а точнее самих телефонов. В самом начале они были большого размера, неудобными и обладали малым количеством функции. Сегодня же это высоко технологичные смартфоны с миллионами возможностей. Так же и в медицине: параллельно с запросами больных растет и качество оказываемых услуг. И фирмы производящие оборудование и врачи стараются делать операции менее инвазивными, что позволяет избегать осложнений, выписывать пациента быстрее, чтобы он мог максимально быстро вернуться к обычной жизни и работе. Все это в совокупности влечет к появлению на рынке большого количества оборудования, приобретение которого той или иной клиникой ограничивается лишь только финансовыми возможностями. Тем не менее, есть основные виды или проще сказать принципы избавления больного от камней. К ним относятся:
Уретероскопия (осмотр мочеточника)
Уретероскопия – эндоскопическая малоинвазивная манипуляция, целью которой является удаление конкремента. Суть процедуры заключается в том, что через уретру хирург вводит эндоскоп до места расположения камня и удаляет его.
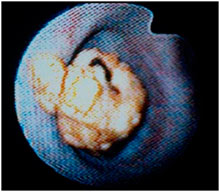 Рисунок. На рисунке отображен просвет мочеточника, в котором расположен камень.
Рисунок. На рисунке отображен просвет мочеточника, в котором расположен камень.
Уретероскопия может использоваться для удаления камней размером 1-2 см, расположенных в почке, а так же при камнях мочеточника и мочевого пузыря. В случае невозможности извлечения камня целиком предварительно проводят его дробление на более мелкие фрагменты (ниже описана процедура трансуретральной контактной литотрипсии).
Контактная литотрипсия
Контактная литотрипсия может осуществляться с помощью эндоскопических методик с доступом к камню через уретру (трансуретрально) или через прокол кожи (чрескожно).
Чреcкожная литотрипсия – разрушение камней почек или мочеточника после чрескожной пункции полостной системы почки. Существуют техники нефростомной и безнефростомной чрескожной литотрипсии.
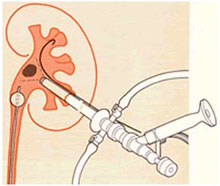 Чреcкожная литотрипсия – наиболее эффективный и безопасный метод лечения крупных камней почки. Чреcкожная литотрипсия заключается в удалении камня из почки путем его дробления чрез нефроскоп. В чашечно-лоханочную систему вводится эндоскопический порт, называемый нефроскопом, он обеспечивает визуальный контроль над ходом процедуры. Через просвет нефроскопа к камню подводится липотриптор, камень фрагментируется, по возможности фрагменты удаляются. В конце процедуры, если необходимо устанавливается стент мочеточника или нефростома (дренаж почки).
Чреcкожная литотрипсия – наиболее эффективный и безопасный метод лечения крупных камней почки. Чреcкожная литотрипсия заключается в удалении камня из почки путем его дробления чрез нефроскоп. В чашечно-лоханочную систему вводится эндоскопический порт, называемый нефроскопом, он обеспечивает визуальный контроль над ходом процедуры. Через просвет нефроскопа к камню подводится липотриптор, камень фрагментируется, по возможности фрагменты удаляются. В конце процедуры, если необходимо устанавливается стент мочеточника или нефростома (дренаж почки).
Контактная трансуретральная литотрипсия заключается в разрушении мочевых камней с помощью эндоскопического оборудования (уретеронефроскопа), вводимого через уретру. Целостность кожных покровов не нарушается.
В зависимости от положения камня выделяют следующие виды контактной трансуретральной литотрипсии:
· Контактная трансуретральная уретеролитотрипсия – разрушение камней мочеточника.
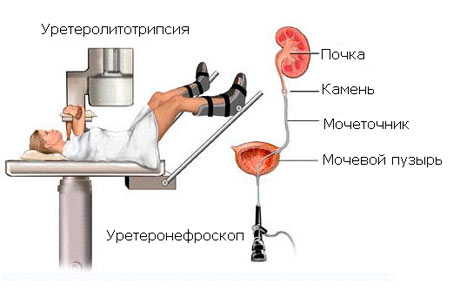
· Контактная трансуретральная нефролитотрипсия – разрушение камней почки.
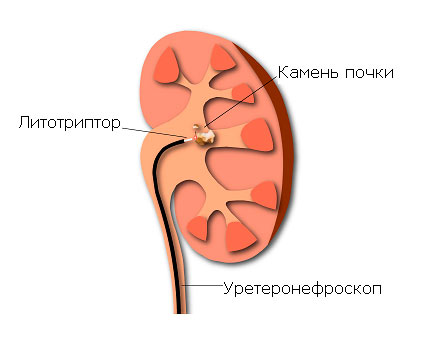
· Контактная трансуретральная цистолитотрипсия – разрушение камней мочевого пузыря.
Дистанционная литотрипсия
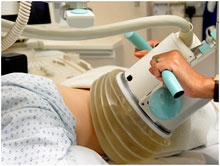
Дистанционная литотрипсия– современный метод лечения мочекаменной болезни, заключающийся в разрушении камней с помощью акустической ударной волны. Данный метод лечения выполняется без разрезов на коже, так как не происходит нарушение целостности кожных покровов.
Экстракорпоральная литотрипсия наиболее эффективна при мочевых камнях менее 2 см в диаметре, расположенных в верхней или средней почечной чашке.
Противопоказаниями к дистанционной литотрипсии являются беременность, нарушения со стороны свертывающей системы крови, расположенные плотно друг к другу камни и др. Кроме того применение литотрипсии ограничено при наличии очень плотных камней, цистиновых камней, у пациентов с избыточной массой тела.
Дистанционная ударно-волновая литотрипсия менее эффективна в случае наличия у пациента камня размером более 1,5 см в диаметре или его расположении в нижних отделах почки.
Литотомия
Литотомия – операция при мочекаменной болезни, целью которой является удаление мочевого камня путем рассечения органа, в котором он располагается.
Нефролитотомия – удаление камня почки.
Уретеролитотомия – удаление камня мочеточника.
Цистолитотомия – удаление камня мочевого пузыря.
Литотомия может осуществляться следующими способами:
· Чреcкожная литотомия.
· Лапароскопическая литотомия.
· Открытая литотомия.
Чреcкожная литотомия
Чрескожная литотомия используется при локализации камней в почке (нефролитотомия) или мочеточнике (уретеролитотомия). Процедура аналогична чрезкожной литотрипсии, только при этом камень удаляется без предварительного дробления. Это возможно только в случае наличия камней небольшого размера. Как правило, извлечению камня большого размера предшествует его дробление.
Лапароскопическая литотомия
Впервые лапароскопическая литотомия выполнил Wickham в 1979 году, в ходе операции был удален камень мочеточника из ретроперитонеального доступа. В 1992 году Raboy предложил методику лапароскопической литотомии из трансперитонеального доступа.
Таким образом, операция при мочекаменной болезни может выполняться из двух доступов, каждый из которых обладает своими преимуществами и недостатками. При ретроперитонеальном доступе операция выполняется без нарушения целостности брюшины, т.е. вне брюшной полости. Трансперитонеальный доступ требует нарушения целостности брюшины, т.е. «вхождение» в брюшную полость.
Выбор метода лапароскопической операции при мочекаменной болезни зависит от многих факторов: положения камня, навыков хирурга, общего состояния пациента, наличия в анамнезе операций на органах брюшной полости и др.
Суть лапароскопической операции при мочекаменной болезни заключается в удалении камней с помощью эндоскопического оборудования через маленькие (от 0,5 до 1,5 см) разрезы кожи. Через один из разрезов кожи вводится специальный инструмент – лапароскоп, оснащенный видеокамерой и обеспечивающий визуальный контроль над ходом операции. Через остальные разрезы кожи к операционному полю подводятся рабочие инструменты, с помощью которых выполняются хирургические манипуляции.
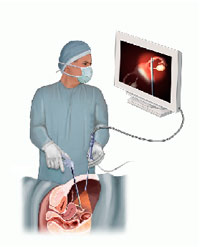 Лапароскопическая операция при мочекаменной болезни является более инвазивной по сравнению с вышеописанными методами удаления мочевых камней. Однако лапароскопическая методика, несомненно, обладает множеством преимуществ по сравнению с открытой литотомией.
Лапароскопическая операция при мочекаменной болезни является более инвазивной по сравнению с вышеописанными методами удаления мочевых камней. Однако лапароскопическая методика, несомненно, обладает множеством преимуществ по сравнению с открытой литотомией.
Преимущества лапароскопической операции при мочекаменной болезни в сравнении с открытой литотомией:
· более короткий период госпитализации и послеоперационного восстановления;
· удовлетворительный косметический эффект;
· меньшее количество интра- и послеоперационных осложнений;
· менее выраженный болевой синдром в послеоперационном периоде и др.
Открытая литотомия
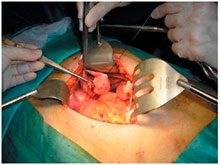 В настоящее время открытая литотомия практически полностью вытеснена неинвазивными или малоинвазивными методиками лечения и применяется менее чем в 1% случаев мочекаменной болезни.
В настоящее время открытая литотомия практически полностью вытеснена неинвазивными или малоинвазивными методиками лечения и применяется менее чем в 1% случаев мочекаменной болезни.
Операции при камне почки
Итак, среди операций при камне почки применяются:
· уретеронефроскопия;
· чрескожная контактная нефролитотрипсия;
· трансуретральная контактная нефролитотрипсия;
· экстракорпоральная ударно-волновая литотрипсия;
· чреcкожная нефролитотомия;
· лапароскопическая нефролитотомия;
· открытая нефролитотомия.
Более подробную информацию вы сможете найти в статье «Операции при камне почки».
ЭТИОЛОГИЯ ОПУХОЛЕЙ ПОЧКИ
Этиология опухолей почки изучена еще недостаточно. В некоторых экспериментальных работах показано, чтоопухоли почки у животных, в частности у самцов-хомяков, могут быть вызваны путем введения гормональных препаратов — эстрогенов. Это позволяет предполагать, что и у человека некоторое значение в генезе опухоли почки может иметь нарушение гормонального баланса. Вместе с тем в эксперименте получены опухоли почки и под воздействием лучевой энергии — развитие аденом и аденокарцином почки у крыс после их облучения.
С приведенными экспериментальными данными перекликаются отдельные клинические наблюдения — появление опухоли почки через многие годы после применения с рентгенодиагностической целью рйдиоизотопного препарата — торотрасга232 Т. Канцерогенное действие торотраста объясняют его радиоактивностью.
В литературе имеются указания и на значение цекоторых химических вредностей в генезе опухоли почки: Б-антрохинолина и других химических соединений, относящихся к углеводородам, нитрозаминам, ароматическим аминам.
Таким образом, в генезе опухолей почки могут играть роль факторы различного рода — гормональные, лучевые, химические. По-видимому, опухоли почки, как и большинства других органов, представляют собой заболевание полиэтиологическое.
ДИАГНОСТИКА ОПУХОЛЕЙ ПОЧКИ
При осмотре и пальпации обычно выявляют лишь далеко зашедшие опухоли почки. О большой опухоли почкиможет свидетельствовать Деформация живота. При осмотре можно также обнаружить варикоцеле, а при обструкции нижней полой вены — расширение вен передней брюшной стенки, отечность нижних конечностей.
Пальпация почки, пораженной опухолью, должна быть максимально бережной во избежание травмирования опухоли. Степень подвижности опухоли или почки при пальпации в известной степени служит показателем операбельности.
Лабораторная диагностика. Общие анализы крови выявляют изменения, специфические не только для рака почки: повышение СОЭ, анемию. Анализы мочи обнаруживают эритроцитурию. Могут наблюдаться протеинурияи лейкоцитурия, особенно при сочетании опухоли почки с пиелонефритом.
Из биохимических методов исследования наиболее широко применяют ферментативную диагностику: исследование белка, белковых фракций, определение содержания кальция в сыворотке, реакция Данилина. Характерными для первичного рака почки признаками являются повышение активности щелочной фосфатазы в сыворотке крови, снижение содержания белка в сыворотке, повышение уровня α2-глобулина (синдром Штауффера), увеличение ферментативной активности сыворотки крови. Не являясь специфическими тестами в диагностике рака почки, перечисленные признаки могут в то же время служить «настораживающими» признаками, требующими проведения дальнейшего обследования.
В последнее время для диагностики рака почки применяют иммунологические методы. Используя классические методы иммунодиффузного анализа (реакция радиальной иммунодиффузии, иммуноэлектрофорез, встречный иммунофорез, двойная иммунодиффузия по Оухтерлони и др.), можно выявить глубокие нарушения метаболизма сывороточных белков: ферритина, трансферрина, альбумина и др.
Установлено, что опухолевая ткань почки избирательно накапливает ферритин. Этот белок находится в опухолевой ткани в . 10—20 раз более высокой концентрации, чем в нормальных почках и раковых опухолях других органов. Уровень другого железосодержащего белка—трансферрина—в ткани рака почки повышен в 3 раза по сравнению с нормальными почками. Указанные характерные изменения происходят в белковом спектре крови у 80% больных. После нефрэктомии у больных отмечена тенденция к нормализации указанных показателей, что является доказательством патогномоничности описанных выше изменений сывороточных белков для рака почки.
Учитывая полученные данные, следует считать, что иммунологическое обследование при подозрении на опухоль почки должно являться обязательным этапом обследования больного.
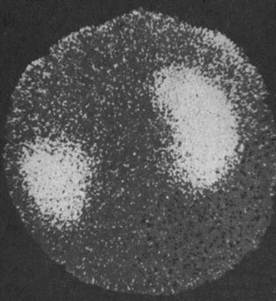
Рис. 122. Сцинтиграмма при опухоли почки. Изображение левой почки деформировано за счет дефекта в верхнем сегменте.
В последние годы большое внимание уделяют радиоизотопной диагностике опухолей почки. С этой целью применяют статическую нефросцинтиграфию (или сканирование почек).
Наиболее частыми сцинтиграфическими признаками опухоли почки являются дефект изображения части почечной паренхимы (в нижнем, верхнем или среднем сегментах) (рис. 122) и полное отсутствие изображения почки.
При непрямой радиоизотопной ренангиографии в месте, нахождения новообразования почки отмечаются очаги повышенной контрастности, что связано с интенсивным накоплением изотопа в гиперваскуляризованной зоне опухолевой ткани. В противоположность этому при кисте почки фиксация изотопа в этом участке резко снижена.
Широкое применение в онкоурологии находит ультразвуковое сканирование для диагностики опухолей и кист почки. Метод безвреден, безопасен, не требует предварительной подготовки больного и обладает высокой диагностической информативностью.
Ультрасонограммы опухоли складываются из картин, получаемых после отражения звука от плотных негомогенных тканей опухоли, кровеносных сосудов, кровоизлияний, некротических тканей, каждая из которых имеет акустически разграниченную поверхность. Таким образом, при наличии опухоли контуры почки деформированы, появляется множество эхо-сигналов внутри опухоли вследствие резкого поглощения звука опухолью (рис. 123, А).
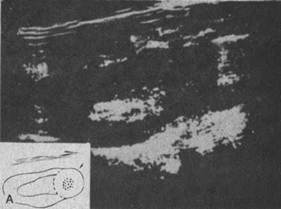
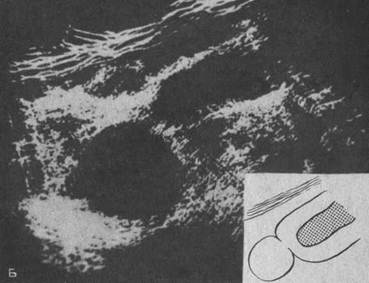
Рис. 123. Эхограммы почек.
А — опухоль верхнего сегмента почки (продольный срез): Б — киста нижнего сегмента почки (продольный срез).
Важную роль играет ультразвуковое сканирование почки для дифференциальной диагностики опухоли почки с пионефрозом,
гидронефрозом, поликистозом почек и особенно с солитарной кистой почки. На сканограммах киста имеет капсулу с ровным контуром, внутри которой находится зона, свободная от эха (рис. 123, Б).
Рентгенодиагностика опухоли почки. Несмотря на внедрение в клиническую практику указанных выше методов, заключительным этапом диагностики опухоли почки является рентгенологическое исследование. В распознавании опухолевого процесса почки возможности различных рентгенологических методов неодинаковы.
Информативность обзорной, экскреторной урографии, ретроградной пиелографии с позиции современных требований ранней диагностики весьма ограничена. Эти методы, как правило, позволяют лишь заподозрить объемный процесс в почке; решение дифференциально-диагностических задач (опухоль или киста) с их помощью не всегда осуществимо, хотя и возможно. Сведений же о стадии опухолевого процесса, столь важных для лечения, эти методы не дают.
Вместе с тем роль этих методов в диагностике опухолей почек остается весьма значительной, поскольку именно с них в большинстве случаев начинают рентгенологическое обследование при подозрении на бластоматозный процесс.
Рентгенологическое обследование больного начинают с 4 обзорной урографии, выявляющей изменения конфигурации почки и ее положения, петрификаты в ткани опухоли. В ряде случаев, когда по обзорной рентгенограмме нельзя судить о контурах почки, прибегают к томографии или пневморетроперитонеуму, с помощью которых получают более рельефное изображение тени почки.
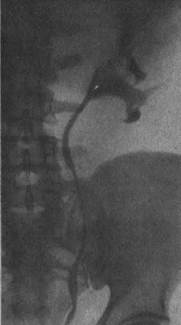
Рис. 124. Экскреторная урограмма. Деформация чашечно-лоханочной системы, характерная для опухоли верхнего и среднего сегментов почки.
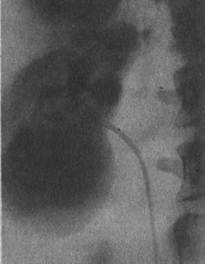
Рис. 125. Нефротомограмма. Рак нижнего сегмента правой почки.
Экскреторная урография позволяет уточнить как функциональные, так и морфологические особенности почки, пораженной опухолью, и, кроме того, выявить состояние противоположной почки.
Функция пораженной опухолью почки в начальных стадиях заболевания остается вполне удовлетворительной. Отсутствие функции свидетельствует о далеко зашедшем бластоматозном процессе, значительном замещении паренхимы почки опухолевой тканью либо инфильтрации почечной ножки или сдавлении ее пакетами лимфатических узлов, пораженных метастазами.
При сохранении функциональной способности почки, пораженной опухолью, на экскреторных урограммах выявляют деформацию и оттеснение чашечек или лоханки, увеличение расстояния от края чашечки до наружного контура почки; ампутацию одной или нескольких чашечек, дефект наполнения лоханки с неровными и нечеткими контурами; отклонение верхнего отдела мочеточника к средней линии (рис. 124).
При недостаточной четкости экскреторных урограмм с целью повышения контрастности изображения мочевых путей может быть использована инфузионная урография.
Важное значение в диагностике опухоли почки имеет нефротомография. На нефротомограмме опухолевую массу выявляют в виде интенсивно насыщенной рентгеноконтрастным веществом тени, нередко более контрастной, чем остальная почечная паренхима, имеющей неровные и нечеткие края; внутри опухоли могут быть видны отдельные «лужицы» рентгеноконтрастного вещества. В противоположность опухоли киста почки проявляется на нефротомограмме округлой зоной пониженной контрастности, поэтому особую ценность метод нефротомографии приобретает в дифференциальной диагностике опухоли и кисты почки (рис. 125).
Кретроградной пиелографии при подозрении на опухоль почки в последние годы прибегают значительно реже в связи с опасностью метастатического распространения опухолевых элементов. Причиной последнего является повышение при ретроградной пиелографии внутри лоханочного, а в связи с этим и интраорганного внутрисосудистого давления, особенно опасное во внутриопухолевых венозных лакунах. Поэтому ретроградную пиелографию следует производить только тогда, когда ни экскреторная урография, ни другие современные рентгенологические методы либо не применимы, либо не вносят ясности в диагноз. Признаки опухоли на ретроградных пиелограммах те же, что и на экскреторных урограммах.
Ни ретроградную пиелографию, ни экскреторную урографию не следует производить в момент гематурии или в первые дни после нее. В противном случае сгустки крови, оставшиеся в лоханке или чашечках, могут симулировать дефект наполнения, обусловленный опухолью.
В ряде случаев ценную дополнительную информацию об изменениях чашечно-лоханочной системы может дать полипозиционное исследование при экскреторной урографии или ретроградной пиелографии (на спине, в полубоковом положении и на животе). На рентгенограммах в дополнительных проекциях в ряде случаев выявляют деформацию чашечек, которую не обнаруживают при исследовании в обычном положении.
С помощью экскреторной урографии и ретроградной пиелографии нельзя обнаружить небольшие опухоли в глубине паренхимы почки. Кроме того, используя эти методы, далеко не всегда удается ответить на вопрос об истинных размерах опухоли, степени ее распространения, инвазии в почечную и нижнюю полую вены. В связи с этим чрезвычайно важное значение в рентгенодиагностике опухолей почки приобретают сосудистые методы рентгенологического исследования. В последние годы широко применяют такие методы, как транслюмбальная аортография, селективная почечная артериография, венокавография, почечная венография. Все эти методы впервые в нашей стране внедрены в клиническую практику в урологической клинике II МОЛГМИ им. Н. И. Пирогова.
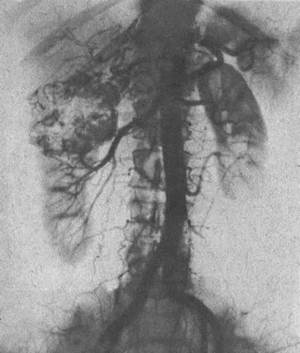
Рис. 126. Аортограмма. Патологические сосуды опухолевого узла верхнего сегмента правой почки.
Почечная ангиография — метод исключительной важности в диагностике опухоли почки. Он позволяет: 1) определить характер объемного процесса в почке, выявленного на предыдущих этапах обследования, т. е. дифференцировать опухоль от кисты;
2) обнаружить опухоли небольших размеров, локализующиеся в корковом слое и не деформирующие чашечно-лоханочную систему; 3) выяснить состояние почечной вены и нижней полой вены (наличие или отсутствие опухолевого тромба в просвете вены); 4) обнаружить метастазы в контралатеральную почку, печень, прорастание опухоли в соседние органы.
Брюшная аортография должна быть первым этапом почечной ангиографии, на котором определяют тип васкуляризации пораженной почки (одиночная, удвоенная или добавочная артерия), распознают опухоль, характер ее роста (в глубь органа или кнаружи), ее взаимоотношения с окружающими органами, наличие метастазов в противоположной почке, печени. Особенно информативна,в этом отношении серийная аортография. Программу серийной съемки необходимо составлять с учетом получения ранней артериальной фазы для улавливания признаков фистульного кровоснабжения пораженной почки. Признаками опухоли являются: расширение просвета магистральной почечной артерии, беспорядочная патологическая васкуляризация в опухолевой массе (паутинообразная сетка в зоне опухоли, скопление рентгеноконтрастного вещества в виде мелких точек, «озер», «лужиц», преждевременная сегментарная нефрограмма или изображение почечной вены в ранней артериальной фазе, усиление тени опухолевой массы, наличие просвечивающихся лакун и негомогенность тени массы (некроз опухоли) и т. д. (рис. 126). Селективную почечную артериографию следует выполнять при необходимости уточнения данных аортографии (рис. 127).
При неопределенности получаемых во время ангиографии данных следует обязательно производить фармакоартериографию (см. главу II). Она позволяет обнаружить мелкие опухолевые узлы, «перекрытые» сосудами нормальной паренхимы.
Нижнюю венокавографиюбез блокирования кровотока выполняют для определения состояния нижней полой вены, выявления ее смещения, компрессии, тромбоза, прорастания. Полученные сведения могут помочь в установлении осуществимости оперативного вмешательства, его характера и объема (рис. 128).
Почечная вено графия — заключительный этап ангиографического исследования при обнаружении опухоли в почке .
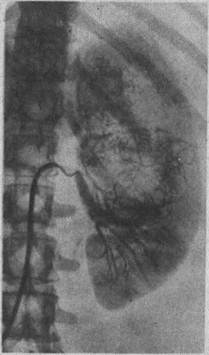
Рис. 127. Селективная почечная артериограмма слева. Большой опухолевый узел в верхнем сегменте левой почки.
Следует подчеркнуть, что, поскольку не существует параллелизма между размерами опухоли в почке и наличием, а также протяженностью опухолевого тромба в почечной вене, каким бы маленьким не был обнаруженный узел, почечную венографию следует выполнять обязательно. Несоблюдение этого правила в некоторых случаях приводит к непредвиденным ситуациям в ходе операции (неожиданное обнаружение опухолевого тромба, достигающего просвета нижней полой вены), что требует изменения , последовательности, объема и продолжительности вмешательства.
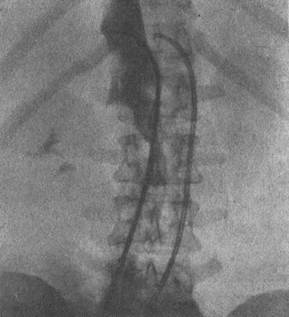
Рис. 128. Ренокавограмма. Опухоль правой почки. Дефект наполнения нижней полой вены.
Определение состояния почечной вены чрезвычайно важно для выбора метода лечения и объема операции. Инвазию опухоли в почечную вену обнаруживают на венограмме в виде дефекта наполнения или полной блокады вены. Почти во всех случаях опухоли почки при венографии выявляют расширение основного ствола почечной вены и ретроградное забрасывание рентгеноконтрастного вещества в яичковую вену у мужчин и яичниковую вену у женщин. В вене пораженной опухоли почки обнаруживают повышенное давление (165— 280 мм вод. ст.). Однако варикоцеле при опухоли почки не всегда является признаком сдавления яичковой вены или далеко зашедшего процесса, а может представлять собой результат повышения давления в почечной вене при опухоли почки. Левостороннее ва- рикоцеле при опухоли почки — это коллатеральный путь оттока крови из левой почечной вены (ренокавальный анастомоз) в гроздьевидное сплетение и оттуда в нижнюю полую вену.
Лимфангиоаденография при опухолях почки позволяет выявить метастазы в паракавальные и парааортальные лимфатические узлы. Однако этот метод не нашел широкого применения при опухолях почки, так как не всегда выявляются все лимфатические узлы, на снимках трудно дифференцировать опухолевые изменения в лимфатических узлах от воспалительных и дегенеративных, а отрицательные результаты лимфографии не исключают наличия регионарных метастазов.
В связи с тем что злокачественные опухоли почки чаще всего ме- тастазируют в легкие и кости, всем больным, у которых подозревают опухоль почки, необходимо производить рентгенографию легких, грудной клетки, позвоночника, таза, черепа для выявления возможных метастазов.
Учитывая диагностические возможности различных методов исследования при опухолях почки, можно рекомендовать следующую схему последовательности применения этих методов. Обследование начинают с клинико-лабораторных методов, после чего предпринимают радиоизотопные исследования (сканирование или сцинтиграфию) как ориентирующие методы (скрининг-тест), позволяющие сразу ответить на вопрос о наличии в почке очаговых изменений, характерных для новообразования.
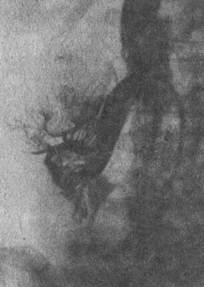
Рис. 129. Почечная венограмма. Опухоль верхнего сегмента правой почки.
При наличии дефектов на сцинтиграммах следует проводить ультразвуковое сканирование для дифференциальной диагностики опухоли и кисты почки.
Вопрос о природе этих изменений точно решается с помощью рентгенологического исследования. Этот этап обследования начинают с трансфеморальной аортографии с получением всех фаз почечной ангиографии, в том числе нефрограммы и экскреторной урограммы. При сомнительных или отрицательных результатах аортографии исследование дополняют селективной почечной артериографией, а при отрицательных или сомнительных результатах последней — фармакоангиографией. При получении картины опухоли почки при артериографии вслед за ней производят венокавографию и селективную почечную венографию.
ЛЕЧЕНИЕ ОПУХОЛЕЙ ПОЧКИ
Единственным радикальным методом лечения злокачественных опухолей почки является операция.
ЦИСТИТ.
Эпидемиология. Цистит - одно из наиболее распространенных урологических заболеваний. Чаще заболевают женщины, что связано
с анатомо-морфологическими и гормональными особенностями их организма.
Этиология и патогенез. Различают циститы инфекционной и неинфекционной природы. Неинфекционные циститы встречаются значительно реже.
При циститах инфекционной природы возбудителями являются кишечная палочка (70-80 %), стафилококк, энтерококк и стрептококки других видов, протей, иногда газопродуцирующие микроорганизмы. В моче при цистите инфекционной природы могут быть обнаружены мицелии грибов рода Candida или друзы актиномицетов, влагалищные трихомонады. С каждым годом возрастает частота циститов, которые вызывают хламидии, микоплазмы и вирусы (герпес).
Возбудителями специфических циститов являются туберкулезные микобактерии, изредка - бледная трепонема.
При инфекционных циститах возможны следующие пути проникновения микроорганизмов в мочевой пузырь: восходящий, нисходящий, гематогенный, лимфогенный и контактный. Наиболее часто микроорганизмы проникают в мочевой пузырь восходящим путем по уретре.
Слизистая оболочка мочевого пузыря обладает значительной устойчивостью к инфекции, поэтому одного его инфицирования недостаточно для развития цистита. В развитии цистита помимо инфекции важную роль играют дополнительные предрасполагающие факторы. К ним относят снижение резистентности организма, обусловленное переохлаждением, переутомлением, авитаминозами, истощением, перенесенными заболеваниями, вторичным иммунодефицитом, гормональными нарушениями, оперативными вмешательствами. Весьма существенное значение имеет нарушение оттока мочи из мочевого пузыря у больных с ДГПЖ, стриктурой уретры, камнем мочевого пузыря, дисфункциями мочевого пузыря. Предрасполагающим моментом служит нарушение кровообращения в стенке мочевого пузыря или малом тазу.
Более частое возникновение циститов у женщин связано с близостью анального отверстия, влагалища и уретры, а также с тем, что короткая и широкая уретра приводит к относительно более легкому проникновению бактерий, находящихся во влагалищном секрете или попадающих с калом из прямой кишки в уретру и затем в мочевой пузырь.
Сухость и атрофия слизистых оболочек влагалища и уретры, часто возникающие у женщин в постменопаузе в результате снижения уровня эстрогенов в крови, увеличивают риск возникновения инфекции мочевого пузыря.
Циститы неинфекционного происхождения возникают при введении в мочевой пузырь концентрированного раствора химического вещества (химический цистит), при лучевой терапии опухолей органов таза (лучевой цистит), при раздражении слизистой оболочки мочевого пузыря лекарственными средствами при их длительном применении в больших дозах (при химиотерапии), при повреждении слизистой оболочки мочевого пузыря инородным телом, камнем мочевого пузыря, в процессе эндоскопического исследования, при лучевой терапии по поводу опухолей женских половых органов, прямой кишки, мочевого пузыря (лучевой цистит). В большинстве случаев к первоначально асептическому воспалительному процессу вскоре присоединяется инфекция.
Классификация. Циститы классифицируют: по течению (первичный, вторичный), по этиологическому фактору (инфекционный, неинфекционный), по активности воспалительного процесса (острый, хронический), по локализации и распространенности воспалительного процесса (тотальный, шеечный, тригонит), по наличию осложнений (осложненный, неосложненный), по характеру морфологических изменений (катаральный, геморрагический, язвенный, гангренозный, интерстициальный и др.).
Симптоматика и клиническое течение. Острый цистит имеет внезапное начало. Основные симптомы острого цистита - частые болезненные мочеиспускания, боли внизу живота, терминальная гематурия. Боль при мочеиспускании возникает в начале, в конце или на протяжении всего акта мочеиспускания. Интенсивность болей при мочеиспускании с развитием заболевания нарастает. В связи с учащенными императивными позывами к мочеиспусканию больные иногда не в состоянии удерживать мочу. Боль над лоном может быть не связанной с актом мочеиспускания и становится почти постоянной.
Выраженность клинических признаков при остром цистите разная. В более легких случаях больные ощущают лишь тяжесть внизу живота. Умеренно выраженная поллакиурия сопровождается небольшими болями в конце акта мочеиспускания. Иногда эти явления наблюдаются в течение двух-трех дней и проходят без специального лечения. Однако чаще острый цистит даже при своевременно начатом лечении протекает 6-8, а иногда 10-15 сут. Более длительное течение свидетельствует о наличии сопутствующего заболевания, поддерживающего воспалительный процесс, и требует дополнительного обследования.
Общее состояние больных при цистите, как правило, не нарушается. Температура тела остается нормальной или может быть субфебриль-
ной. Это объясняется слабой резорбтивной способностью слизистой оболочки мочевого пузыря.
Помимо пиурии (лейкоцитурии), при остром цистите возможна макро- и микрогематурия, как правило, терминальная, что связывают с травматизацией воспаленной слизистой оболочки шейки мочевого пузыря и треугольника Льето в конце акта мочеиспускания. Эритроцитурия наблюдается так же часто, как и лейкоцитурия.
Для тяжелых форм острого цистита (геморрагической, гангренозной, флегмонозной) характерны выраженная интоксикация, высокая температура тела, олигурия. Моча при этом мутная с гнилостным запахом, содержит хлопья фибрина, иногда пласты некротизированной слизистой оболочки, примесь крови. Продолжительность заболевания в этих случаях значительно увеличивается, возможно развитие тяжелых осложнений.
Геморрагический цистит развивается при интенсивном диапедезе эритроцитов из кровеносных сосудов. Это встречается при любом экс-судативном воспалении, но не в столь выраженном виде. Вышедшие эритроциты придают моче цвет крови, а пораженная ткань сама принимает кровянистый оттенок. Геморрагический характер может наблюдаться и при серозном, и при гнойном воспалении. Его основа - большая, чем при обычных воспалениях, проницаемость сосудистых стенок. Последняя может быть обусловлена либо предшествующим состоянием сосудистых стенок, либо особенностью причины, вызвавшей воспаление. Геморрагическое воспаление может развиваться при некоторых стрептококковых инфекциях. Оно также может наблюдаться у лиц, страдающих анемией и другими болезнями крови с дегенеративными изменениями сосудистых стенок, при авитаминозе, особенно при недостатке аскорбиновой кислоты и рутина, при нарушениях свертывающей системы крови.
Гангренозный цистит встречается сравнительно редко и бывает результатом нарушения кровообращения мочевого пузыря, поражения нервной системы при сахарном диабете или непреднамеренного введения в полость мочевого пузыря веществ, повреждающих слизистую оболочку.
Клиническая картина гангрены мочевого пузыря слагается из жалоб на затрудненное болезненное мочеиспускание, вплоть до полной задержки мочи (чаще у мужчин), болей в области крестца, слабости, высокой температуры тела.
В отдельных случаях острый гангренозный цистит может развиваться внезапно и симулировать «острый живот», тем более что при
прободении стенки мочевого пузыря его содержимое может поступать в брюшную полость, вызывая явления перитонита. Вследствие расплавления слизистых и подслизистых оболочек моча становится зловонной, со щелочной реакцией. Процесс характеризуется упорным прогресси-рованием гнойного некротического поражения мочевого пузыря.
Послеродовый цистит возникает в связи с особенностями течения родового акта и перехода инфекции с половых органов на мочевой пузырь. Он развивается при попадании в мочевой пузырь кишечной палочки, реже стафилококка и стрептококка. Развитие заболевания вызывают предрасполагающие факторы, основные из которых - изменения слизистой оболочки стенки пузыря при длительном течении родового акта и травме. Симптомы послеродового цистита - задержка мочеиспускания, болезненность в конце акта мочеиспускания, мутность последней порции мочи. Количество лейкоцитов в моче умеренное. Температура тела обычно нормальная. Общее состояние больных изменяется мало.
Клиническая картина хронического цистита разнообразна и зависит от активности воспалительного процесса, этиологического фактора, общего состояния пациента. Хронический цистит либо протекает в виде непрерывного процесса с постоянными, более или менее выраженными жалобами и изменениями в моче (лейкоцитурия, бактери-урия), либо имеет рецидивирующее течение с обострениями, аналогичными таковым при остром цистите, и ремиссиями, во время которых все признаки цистита отсутствуют.
При хроническом цистите реакция мочи может быть щелочной. В ней содержится повышенное количество слизи. Кислая реакция мочи наблюдается при циститах, вызванных кишечной и туберкулезной палочками.
При интерстициальном цистите мочеиспускание резко учащено (до 100-150 раз в сутки) за счет выраженного снижения емкости мочевого пузыря. Этиология неинфекционного воспалительного процесса неясна, общий анализ и посев мочи не выявляют отклонений. Для интерстициального цистита характерны жалобы на сильную боль над лоном при наполнении мочевого пузыря и ее исчезновение после мочеиспускания. В результате прогрессирования болезни мочевой пузырь резко уменьшается в объеме. Состояние, при котором объем мочевого пузыря составляет 50 мл и менее, называется микроцистис.
Клинические проявления и изменения в моче при лучевом цистите такие же, как при обычном хроническом. При туберкулезной инфекции течение цистита всегда хроническое.
Диагностика. В большинстве случаев распознание цистита затруднений не представляет. Острый и хронический в стадии обострения циститы сопровождаются характерными жалобами на частые болезненные мочеиспускания с резью и болью в надлобковой области.
Диагноз подтверждается результатами общего анализа мочи, при котором выявляют лейкоцитурию и гематурию.
В диагностике хронического цистита и выявлении причин, поддерживающих воспаление, важнейшую роль играет цистоскопия (выполняется вне обострения воспалительного процесса). При этом определяют степень поражения мочевого пузыря, форму цистита, наличие опухоли, мочевого камня, инородного тела, дивертикула, свища, язв.
Биопсия слизистой оболочки мочевого пузыря проводится пациентам с хроническим циститом для дифференциальной диагностики с интерстициальным циститом, опухолями и специфическими поражениями мочевого пузыря и др.
Взятие мочи для микробиологического исследования проводят до начала антибактериальной терапии. Вначале осуществляют тщательный туалет наружных половых органов. Затем в стерильную посуду собирают 3-5 мл средней порции свободно выпущенной мочи. При остром цистите чаще выделяется монокультура кишечной палочки, протея, стафилококков и стрептококков в количестве более 105 КОЕ/мл мочи. Ассоциации микроорганизмов чаще встречаются при хронических процессах.
Дифференциальная диагностика. Цистит следует дифференцировать от ряда сопровождающихся дизурией заболеваний других органов: почек, предстательной железы (ДГПЖ и рака, острого и хронического простатита), уретры (стриктуры, уретрита), камней мочевого пузыря, гиперактивности мочевого пузыря, заболеваний женских половых органов.
31. Лечение при острых циститах заключается в назначении антибактериальных средств и фитотерапии. Госпитализация показана больным с наиболее частым осложнением острого цистита - пиелонефритом, геморрагической и некротической формами цистита, острой задержке мочеиспускания.
В качестве антибактериального лечения при остром цистите применяют нитрофураны (фурагин по 0,1 г 2-3 раза в сутки), пипемидиевую кислоту (палин по 0,4 г 2 раза в день), фторхинолоны - норфлокса-цин (нолицин), пефлоксацин (абактал), ципрофлоксацин (ципролет, ципринол, ципробай) и др. Применяют один из перечисленных препаратов в течение 5-10 дней, даже после исчезновения дизурии, что приводит к эрадикации возбудителя.
При остром цистите назначают обильное питье, диету с исключением острых блюд, солений, соусов, приправ, консервов, запрещается употребление алкогольных напитков. Рекомендуются овощи, фрукты, молочные продукты. Тепловые процедуры назначают только при установленной причине дизурии. От них следует воздержаться при неустановленном диагнозе, особенно при макрогематурии, так как тепло усиливает кровотечение. Для уменьшения болей назначают теплые ванны. При резко выраженной дизурии симптоматически назначают М-холинолитики (оксибутинин, троспиум) и спазмолитики.
Лечение хронического цистита заключается в устранении причин, вызвавших хроническое воспаление. Оно направлено на восстановление нарушенной уродинамики, ликвидацию очагов реинфекции, удаление мочевых камней и др. Антибактериальную терапию при хроническом цистите проводят только после бактериологического исследования и определения чувствительности микрофлоры к антибиотикам.
При этом применение антибактериальных препаратов должно сочетаться с иммуномодулирующей терапией. Необходимо применять фитотерапию (отвары из почек березы, толокнянки, медвежьих ушек, брусники, пол-полы и др.).
При хронических циститах назначают инстилляции в мочевой пузырь растворов нитрата серебра (0,25-0,5 %, 20-40 мл) или колларгола (1-3 %, 20-40 мл), 20-30 мл 0,5-1 % раствора диоксидина, масла семян шиповника, облепихи, эмульсии антибиотиков.
Для улучшения кровоснабжения стенки мочевого пузыря применяют лечение лазерным излучением, индуктотермию, грязевые аппликации.
При лучевом цистите помимо симптоматического и антибактериального лечения применяют средства, усиливающие регенерацию (актовегин), инстилляции метилурацила, кортикостероидов, масел облепихи и шиповника.
Эффективность лечения интерстициального цистита в настоящее время недостаточно высока, что во многом обусловлено не до конца ясными этиологией и патогенезом заболевания. Применяют антидепрессанты, транквилизаторы, стабилизаторы тучных клеток, антагонисты кининов, нестероидные противовоспалительные средства, ангиопротекторы, инстилляции в мочевой пузырь гидрокортизона в сочетании с антибиотиками и анестезирующими средствами, пре-сакральные новокаиновые блокады, физиотерапию, гидробужирование мочевого пузыря, эндоскопические оперативные вмешательства (ТУР шейки мочевого пузыря или язвы, эндоскопическую циркулярную
денервацию, фотокоагуляцию слизистой оболочки мочевого пузыря с использованием лазера). Улучшение может наступить только при интенсивном лечении, начатом на ранних стадиях поражения. Прогрессирование заболевания приводит к очень выраженному болевому синдрому и микроцистису. В связи с этим возникает необходимость кишечной пластики мочевого пузыря.
При лечении гангренозного цистита наряду с мощной и адекватной антибактериальной терапией по показаниям проводится ревизия мочевого пузыря с отведением мочи (цистостомия) и освобождением мочевого пузыря от некротических тканей. Эти мероприятия ограничивают зону некротизации тканей и спасают больного от смертельных осложнений.
Прогноз в целом благоприятный; при хроническом цистите менее благоприятный, чем при остром. Хорошие результаты лечения хронического цистита могут быть получены лишь при настойчивом комплексном лечении и ликвидации предрасполагающих факторов. При вторичном цистите прогноз определяется течением и исходом основного заболевания.
ПОЧЕЧНАЯ КОЛИКА
Почечная колика - неотложное состояние, проявляющееся выраженным односторонним болевым приступом в поясничной области, дизурией, тошнотой и рвотой, не приносящей облегчения. Клинические проявления почечной колики возникают в результате растяжения фиброзной капсулы почки из-за острого нарушения оттока мочи из полостной системы почки по мочеточнику или при венозном стазе и полнокровии паренхимы. Наиболее частыми причинами нарушения проходимости мочеточников являются конкременты у пациентов, страдающих мочекаменной болезнью, кровяные сгустки при раке почки, гнойный детрит при нефротуберкулезе, пласты слущенного эпителия и слизь при пиелонефрите. Кроме обструкции мочеточника, почечная колика может возникать при остром нарушении венозного оттока из почки вследствие
ее опущения и ротации с уменьшением просвета почечной вены у больных с нефроптозом, а также при тромбозе почечной вены. Почечная колика возникает при субкапсулярной посттравматической гематоме. Несмотря на такое многообразие причин возникновения почечной колики, в подавляющем большинстве случаев ее развитие связано с обтурацией мочеточника камнем при мочекаменной болезни.
При нарушении проходимости мочеточника давление в почке постепенно возрастает и достигает уровня диастолического, при котором идет процесс клубочковой фильтрации. Выравнивание давления прекращает почечную фильтрацию и вызывает растяжение фиброзной капсулы с силой, равной артериальному диастолическому давлению, поэтому интенсивность болевых ощущений у лиц, страдающих гипер-тензией, будет выше. Множество факторов, приводящих к растяжению почечной капсулы, дают одинаковую клиническую картину, поэтому особенно важно не только распознать синдром почечной колики, но и установить его причину, ибо от этого зависит правильность оказания специализированной помощи.
Минимально необходимые диагностические мероприятия при почечной колике:
1) общий анализ мочи - непосредственно в момент болевого приступа в норме;
2) обзорная рентгенография почек и мочевых путей - оценка контура почки и выявление рентгенопозитивных конкрементов;
3) УЗИ почек и мочевого пузыря - выявление расширения чашеч-но-лоханочной системы почек (признак нарушения оттока мочи из почки), обнаружение конкрементов в прилоханочном или предпузыр-ном отделе мочеточника.
По мере купирования приступа почечной колики в анализе мочи появляются неизмененные эритроциты, расширение полостной системы почки уменьшается. Выполнять экскреторную урографию в момент болевого приступа целесообразно лишь для дифференцирования почечной колики от других патологических процессов органов брюшной полости, имеющих сходную болевую симптоматику: острого аппендицита, перекрута кисты яичника, кишечной непроходимости и пр. При почечной колике выделение контрастного вещества, используемого при экскреторной урографии, отсутствует со стороны болевого приступа. Наличие контрастирования полостной системы обеих почек и мочеточников свидетельствует об отсутствии почечной колики.
Продолжительность почечной колики зависит от вызвавших ее причин. При мочекаменной болезни солевые скопления или мелкие
конкременты дают кратковременную колику, и после их отхождения самочувствие больного полностью улучшается. При нефроптозе введение спазмолитических препаратов и адекватное положение тела (лежа на спине с приподнятым ножным концом кровати) купируют колику в течение 2-3 часов. Если причиной колики является конкремент, который перемещается по мочеточнику медленно и имеет тенденцию к отхождению, то колика периодически повторяется в течение 1-2 суток и заканчивается отхождением камня с мочой. Если же имеется стойкая закупорка мочеточника, то колика после перерастяжения фиброзной капсулы (4-5-е сутки) переходит в следующую фазу, характеризующуюся тупыми болями в пояснице, вздутием живота, тошнотой, замедлением перистальтики кишечника. В последующем при отсутствии должной медицинской помощи развивается гидро-нефротическая трансформация с нарушением, а затем полным замещением почечной паренхимы с возникновением нефросклероза и гидронефроза.
Наличие почечной колики - показание к экстренной госпитализации пациента. Причиной почечной колики служит нарушение оттока мочи из почки, поэтому целью лечебных мероприятий является восстановление нормального пассажа мочи. Одновременно с нормализацией оттока мочи происходит и исчезновение болей.
Лечебные мероприятия для купирования почечной колики подразделяются на несколько этапов. На первом, доврачебном этапе некоторое облегчение могут принести горячая ванна и грелка на поясницу, поскольку при тепловом воздействии уменьшается спазм мочеточника. При неэффективности этих процедур проводят медикаментозное лечение - внутримышечно или внутривенно вводят спазмолитики и анальгетики: баралгин (5 мл), анальгин (2 мл), спазган (5 мл). Иногда врачу скорой помощи или больницы для снятия болей приходится пользоваться наркотическими анальгетиками, так как обычные средства боль не снимают. Облегчить отхождение (изгнание) камней и солей в острой стадии колики помогают цистенал (4-5 капель под язык на кусочке сахара каждые 1-2 ч) и цистон (2-3 драже внутрь каждые 2-3 ч), ависан, олиметин и др. При неэффективности медикаментозного купирования почечной колики на госпитальном этапе проводят катетеризацию мочеточника для обеспечения оттока мочи из почки. Невозможность проведения мочеточникового катетера на фоне продолжающейся почечной колики служит показанием к экстренному хирургическому вмешательству: чрескожной нефростомии, уретеро-литоэкстракции или уретеролитотомии.
ГЕМАТУРИЯ
Термином «гематурия» обозначают выделение крови с мочой. Гематурия является одним из ведущих урологических симптомов, но может встречаться и при неурологических заболеваниях.
Причины гематурии можно разделить на несколько групп:
1) урологические заболевания - мочекаменная болезнь, опухоли и туберкулез почки, мочеточника, мочевого пузыря, инфаркт почки, нефроптоз, травма мочевых путей;
2) нефрологические заболевания - гломерулонефрит, наследственные нефропатии, нефриты при системных васкулитах (узелковый пери-артериит, геморрагический васкулит, гранулематоз Вегенера);
3) заболевания системы крови - лейкозы, геморрагические диатезы;
4) передозировка антикоагулянтов.
Гематурию разделяют на макрогематурию и микрогематурию. При макрогематурии изменение цвета мочи заметно при визуальном осмотре, в то время как при микрогематурии увеличение числа эритроцитов можно обнаружить только в анализах мочи. В зависимости от степени макрогематурии моча может иметь розовую, красную, бурую или темно-вишневую окраску. Часто окрашивание мочи при гематурии определяют как цвет «мясных помоев». Необходимо отметить, что степень кровопотери нельзя оценивать только по окраске мочи, поскольку содержание в 1 литре мочи 1 мл крови уже придает ей красный цвет. Различают инициальную, терминальную и тотальную гематурию. При инициальной, или начальной, гематурии кровью окрашена только первая порция мочи, при терминальной (конечной) - только последняя порция мочи, а при тотальной примесь крови находят во всех порциях.
При наличии гематурии необходимо выявить источник кровотечения. Этому помогают тщательный сбор анамнеза, оценка клинических показателей, лабораторные и инструментальные исследования. Большое диагностическое значение имеет общий анализ мочи (схема 17.1). Его результаты помогают дифференцировать гломерулярные и постгломе-рулярные формы гематурии, гемоглобинурию, миоглобинурию, а также выявить пациентов, у которых красный цвет мочи не связан с примесью в ней крови. В последнем случае цвет мочи связан с приемом ряда лекарственных препаратов (рифампицин, пиридин и др.) и употреблением некоторых продуктов питания (свекла, ежевика и др.).
При гломерулярной гематурии эритроциты проходят через базальную мембрану капилляров клубочка, при этом деформируясь и повреждаясь.
Микроскопически такие эритроциты распознают по измененной форме и меньшему, чем у нормальных эритроцитов, размеру. Причинами гло-мерулярной гематурии являются нефрологические заболевания и нарушения свертываемости крови. Постгломерулярная гематурия характеризуется наличием в моче неизмененных эритроцитов и характерна для урологических заболеваний, при которых источник кровотечения располагается ниже базальной мембраны клубочков. При выявлении постгломерулярной формы гематурии в первую очередь необходимо исключить опухоли мочевых путей.
Гематурию следует отличать от гемоглобинурии и миоглобинурии. При этих состояниях в моче отсутствуют эритроциты. При гемоглобинурии окраска мочи связана с выделением с мочой гемоглобина вследствие распада эритроцитов в сосудах. Гемоглобинурия наблюдается после переливания несовместимой крови, при отравлениях, длительном охлаждении и обширных ожогах. Красно-бурый цвет моче может придавать миоглобин - белок, близкий по составу
Схема 17.1. Дифференциальная диагностика гематурии
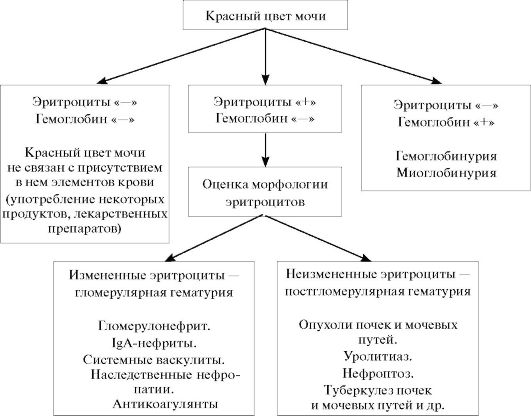
к гемоглобину. Миоглобин попадает в кровяное русло и затем в мочу при разрушении мышечных волокон, например, при синдроме длительного сдавления («краш-синдроме»).
Гематурию следует дифференцировать от уретроррагии, т. е. истечения крови из наружного отверстия уретры вне акта мочеиспускания. Этот симптом встречается при травмах и опухолях уретры. При уточнении характера гематурии у женщин необходимо исключить кровотечения из половых органов. В таких случаях помогает исследование мочи, полученной при катетеризации мочевого пузыря.
Важную клиническую роль играет оценка характера связи между появлением гематурии и возникновением боли в поясничной области. При мочекаменной болезни гематурия возникает, главным образом, из-за нарушения целостности форникальных венозных сплетений при резком повышении внутрилоханочного давления. При этом примесь крови в моче появляется вслед за приступом боли (почечной коликой), т. е. после восстановления оттока мочи по мочеточнику (постболевая гематурия). При опухоли почки гематурия возникает внезапно и может прекратиться самостоятельно. Как правило, она безболезненна, однако в ряде случаев из-за обтурации мочеточника сгустками крови боль развивается после гематурии (постболевая гематурия).
После подтверждения факта наличия гематурии необходимо выявить ее источник. Важную роль играет визуальная оценка формы кровяных сгустков, которая позволяет предположить локализацию патологического процесса. Червеобразные сгустки, формирующиеся при прохождении крови по мочеточнику, свидетельствуют о болезни почки или мочеточника. Бесформенные сгустки характерны для кровотечения из мочевого пузыря.
Наличие макрогематурии требует срочного обследования больного. Основным методом диагностики служит цистоскопия, которая позволяет определить источник кровотечения в мочевом пузыре или сторону поражения, если причиной гематурии является заболевание почки или мочеточника. Ультразвуковое исследование и экскреторная урография помогают в диагностике этих заболеваний. Для уточнения причины кровотечения иногда выполняют уретроскопию, компьютерную томографию и почечную ангиографию.
Кровоостанавливающие средств начинают применять только после выявления причины гематурии. В противном случае можно существенно затруднить поиск источника кровотечения. Однако при выраженной гематурии, приводящей к кровопотере, угрожающей жизни, лечебные мероприятия необходимо проводить как можно раньше.
Макрогематурия - абсолютное показание к госпитализации в урологический стационар. Тактика лечения зависит от источника и причины кровотечения, величины кровопотери и состояния больного, а также наличия осложнений.
Основные задачи лечения пациента с гематурией - остановка кровотечения (консервативными или хирургическими методами) и устранение последствий кровопотери.
Оценку степени кровопотери рекомендуют проводить согласно клинической классификации ВОЗ (2001), представленной в табл. 17.1. Клинические критерии оценки состояния больного: ЧСС, артериальное давление, пульсовое давление, почасовой диурез, уровень сознания, частота дыхания, результаты теста заполнения капилляров, предполагаемый объем кровопотери относительно ОЦК. Лабораторные критерии: уровень гемоглобина, содержание эритроцитов и показатель гематокрита.
Таблица 17.1. Клинические критерии выраженности кровопотери (ВОЗ, 2001)
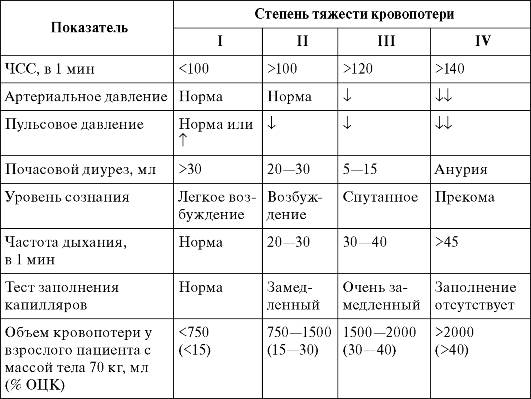
При выраженной кровопотере необходимо восстанавливать ОЦК, проводить инфузионную терапию плазмозамещающими растворами, переливание компонентов крови.
Остановку кровотечения начинают с консервативного лечения - назначения гемостатической терапии. Необходимо обеспечить покой и холод на пораженную область, назначить кровоостанавливающие препараты: 10 мл 10 % раствора кальция хлорида внутривенно, 100 мл 5 % раствора аминокапроновой кислоты внутривенно, 2-4 мл 12,5 % раствора этамзилата (дицинона) внутривенно; при необходимости выполнить переливание свежезамороженной плазмы. При гематурии, связанной с применением гепарина, назначают протамина сульфат внутривенно струйно или капельно, учитывая, что 1 мг протамина сульфата нейтрализует примерно 85 ЕД гепарина.
При массивном кровотечении с образованием бесформенных сгустков возможна острая задержка мочи вследствие тампонады мочевого пузыря. В этом случае необходимо установить уретральный катетер и отмыть мочевой пузырь от сгустков с помощью шприца Жане или воспользоваться эвакуатором.
При отсутствии эффекта от консервативных мероприятий при продолжающемся кровотечении необходимо переходить к хирургическому лечению. Если источник кровотечения находится в почке, выполняют эмболизацию почечной артерии или, по жизненным показаниям и при условии сохранности противоположной почки, нефрэктомию. Если источник кровотечения находится в мочевом пузыре, что чаще всего наблюдается при опухоли, то последовательно проводят эндоскопическую коагуляцию кровоточащих сосудов, перевязку внутренних подвздошных сосудов и резекцию мочевого пузыря.
АНУРИЯ
Анурия - отсутствие мочи в мочевом пузыре или накопление в нем не более 50 мл мочи за сутки. Необходимо отличать анурию от острой задержки мочеиспускания, при которой мочевой пузырь переполнен мочой, но акт мочеиспускания невозможен из-за препятствия ее оттоку по уретре (острая задержка мочеиспускания). При анурии мочевой пузырь пуст. Моча не выделяется почками или не поступает в мочевой пузырь вследствие сдавления либо обструкции мочеточников.
В зависимости от причины различают секреторную (преренальную, ренальную, аренальную и рефлекторную) и экскреторную (постреналь-ную) анурию.
Преренальная анурия возникает в результате прекращения притока крови к почкам. Это возможно при острой сердечной недостаточности (имеют место периферические отеки, задержка жидкости в тканях и
серозных полостях), вследствие тромбоза или эмболии почечных сосудов, тромбоза нижней полой вены, сдавления этих сосудов забрюшин-но расположенной опухолью или расслаивающей аневризмой аорты; при эклампсии, родах, дегидратации (в результате кровопотери, диареи, неукротимой рвоты или поноса). Преренальная анурия может возникнуть при обильной кровопотере (травматической, послеродовой и др.), в результате шока (септического, геморрагического, болевого, посттрансфузионного, аллергического и др.), т. е. при патологических состояниях, сопровождающихся снижением систолического артериального давления ниже 50 мм рт. ст.
Ренальную анурию обусловливают патологические процессы в самой почке, приводящие к поражению почечной паренхимы (клубочкового аппарата почки). Она возникает на поздних стадиях хронического гло-меруло- и пиелонефрита, нефроангиосклероза (вторично сморщенная почка), при поликистозе, нефротуберкулезе и других болезнях почек. Ренальная анурия возможна при остром гломерулонефрите, остром интерстициальном нефрите, при системных коллагенозах, васкулитах, сепсисе, переливании несовместимой крови, поражении почек при обширных ожогах, массивных травмах с размозжением мышц. Кроме того, ренальная анурия может развиться после обширных хирургических операций в результате всасывания продуктов тканевого распада, после септических абортов и родов. Причиной ренальной анурии может оказаться прямое воздействие на почечную ткань токсичных веществ - ядов или лекарственных препаратов (отравление ртутью, фосфором, свинцом, уксусной кислотой, солями тяжелых металлов, суррогатами алкоголя, сульфаниламидными препаратами, антибиотиками и др.).
Аренальная анурия встречается относительно редко. Она наблюдается у новорожденных при врожденном отсутствии (аплазии) почек. Отсутствие мочи у новорожденных в течение первых 24 часов жизни не является патологией, тогда как если моча не выделяется в течение более продолжительного периода времени, то состояние расценивается как анурия и требует незамедлительных диагностических и лечебных мероприятий. Необходимо помнить, что у новорожденных может наблюдаться задержка мочи, обусловленная сращениями в области наружного отверстия уретры или врожденными клапанами уретры, спазмом сфинктера мочевого пузыря. Другой причиной аренальной анурии является отрыв единственной или единственно функционирующей почки от сосудистой ножки в результате травмы или хирургической операции.
Различают также рефлекторную (рефлекторно-периферическую и рефлекторно-почечную) анурию, которая наступает в результате тормозящего влияния центральной нервной системы на мочеотделение под воздействием различных раздражителей (хирургическая операция). При рефлекторно-периферической анурии источник рефлекторного раздражения может располагаться в различных органах и системах организма (анурия связана с бужированием уретры, погружением пациента в холодную воду и т. д.). В основе рефлектор-но-почечной анурии лежит рено-ренальный рефлекс, возникающий в ответ на болевой синдром при почечной колике, приводящий к нарушению кровообращения в интактной почке. Данный вид анурии может быть отнесен к преренальной и встречается в среднем у 15 % больных.
Постренальная анурия возникает при наличии препятствия к оттоку мочи из почек, поэтому данный вид анурии относят к экскреторной. Она наиболее часто встречается в урологической практике. Основная причина ее возникновения - камни мочеточников либо камень мочеточника единственной (или единственно функционирующей) почки, а также ятрогенные повреждения мочеточников (их перевязка или прошивание при хирургических и гинекологических операциях на органах малого таза). Постренальная анурия может быть вызвана сдавлением мочеточников опухолевыми тканями, рубцами или воспалительным инфильтратом в забрюшинной клетчатке малого таза (новообразование матки и ее придатков на поздних стадиях опухолевого процесса, метастазы в забрюшинные лимфатические узлы, рак предстательной железы и мочевого пузыря, рак прямой или сигмовидной кишки, рубцово-склерозирующий процесс после лучевой терапии органов брюшной полости).
Клинические проявления анурии. Первоначально прекращаются позывы к мочеиспусканию. Спустя 1-3 дня возникают признаки уремической интоксикации, проявляющиеся потерей аппетита, сухостью во рту, запахом аммиака изо рта, жаждой, тошнотой, рвотой, запорами, которые по мере нарастания уремии сменяются поносом. Постепенно развиваются симптомы поражения центральной нервной системы: астения, головная боль, боли в мышцах, сонливость, иногда возбуждение, бредовые состояния, а также признаки легочной (одышка) и сердечно-сосудистой недостаточности (гипотензия, брадикардия, аритмия). Возможны периферические отеки.
Диагностика. При возникновении анурии необходимо выполнить обследование, направленное на выявление ее причины, с использова-
нием данных анамнеза, ультразвуковых, рентгенологических и инструментальных методов исследования, а также анализов крови. Очень важно определить форму анурии (экскреторная или секреторная), так как от этого зависит характер необходимых лечебных мероприятий. О вероятности экскреторной анурии свидетельствуют данные анамнеза (предшествующие анурии почечные колики, отхождение камней в прошлом, удаление почки по поводу мочекаменной болезни). При экскреторной анурии, обусловленной сдавлением мочеточника новообразованиями органов малого таза, перед возникновением анурии характерен болевой синдром в поясничной области. Секреторная анурия не сопровождается такой болью.
У больных с эндокардитом, пороками сердца, артериальной гипер-тензией, атеросклерозом, с инфарктом миокарда или инсультом в анамнезе причиной развития анурии может быть тромбоз почечных вен.
Главным диагностическим признаком, свидетельствующим об анурии, является отсутствие мочи в мочевом пузыре. Это может быть определено перкуторно, подтверждено результатами УЗИ или с помощью катетеризации мочевого пузыря. По данным компьютерной томографии и на обзорном снимке мочевых путей может обнаруживаться тень рентгеноконтрастного конкремента в проекции мочевых путей. В связи с острым нарушением выделительной функции почек (о чем свидетельствует выраженная гиперазотемия) выполнение экскреторной урографии у больных с анурией невозможно.
Целесообразно выполнить УЗИ для определения размеров почек, выявления расширения полостной системы. Увеличение размеров почки и пиелокаликоэктазия указывают на нарушение оттока мочи из нее, что чаще всего связано с обтурацией мочеточника камнем, сгустком крови и др., т. е. более вероятна постренальная анурия. Свободное прохождение катетера по мочеточнику в лоханку почки исключает его обструкцию и свидетельствует о вероятной преренальной или ренальной анурии. На компьютерных томограммах могут быть выявлены камни мочеточников, опухолевые образования, приводящие к сдавлению мочеточника, а также травматические повреждения почек, сопровождающиеся разрывом паренхимы почек и формированием паранефральной гематомы в забрюшинной области.
Вследствие накопления продуктов белкового распада развивается выраженная гиперазотемия. В плазме крови также повышается содержание калия, хлоридов, нелетучих органических кислот, возникает метаболический ацидоз, нарушается водный и солевой обмен, снижается содержание бикарбонатов в плазме крови, характерны
гипокоагуляция, нарушение электролитного баланса (гиперкалиемия, гипонатриемия).
Дифференциальная диагностика. Анурию необходимо отличать, прежде всего, от острой задержки мочи. У детей последняя иногда развивается вследствие спазма сфинктера мочевого пузыря. В других случаях ребенок произвольно может задерживать мочу из-за болезненности акта мочеиспускания (при вульвовагините, баланопостите). Причиной задержки мочи у детей могут быть также фимоз, травма уретры, камни и инородные тела уретры, заболевания центральной нервной системы. У взрослых острая задержка мочи может развиться в результате инфравезикальной обструкции (при доброкачественной гиперплазии и раке предстательной железы, разрыве уретры, обтура-ции уретры камнем, сгустком крови, при остром простатите), а также при парапроктите, заболеваниях центральной нервной системы. Для исключения острой задержки мочи необходимо выполнить УЗИ мочевого пузыря или его катетеризацию. Об анурии свидетельствуют отсутствие мочи в мочевом пузыре при УЗИ, отсутствие выделения мочи по катетеру или выделение всего нескольких капель мочи.
Неотложная помощь. У больных с преренальной и аренальной формой секреторной анурии неотложная медицинская помощь должна быть направлена на поддержание сердечно-сосудистой деятельности. При явлениях сосудистой недостаточности, коллапса следует ввести подкожно 1-2 мл 10 % раствора кофеина, внутривенно - 20 мл 40 % раствора глюкозы и положить грелки к ногам. При шоке необходимо как можно быстрее добиться восстановления нормального уровня артериального давления. При большой кровопотере требуется немедленное ее возмещение и применение средств, способствующих стабилизации центрального венозного давления, для чего используют внутривенное введение кровезаменителей - 400-800 мл декстрана (полиглюкина), 300-500 мл гемодеза. Больных с шоковым состоянием целесообразно госпитализировать в отделение интенсивной терапии и реанимации для проведения гемодиализа. Эффективно сочетание гемодиализа с гемо-сорбцией, что позволяет помимо снижения гиперазотемии добиваться коррекции водного и солевого обмена.
При ренальной анурии показана срочная госпитализация в стационар, в котором можно выполнить гемодиализ или перитонеальный диализ. Назначают антидоты, проводят инфузионную дезинтокси-кационную терапию и мероприятия, направленные на нормализацию водно-электролитного баланса и устранение азотемии (промывание желудка, назначение энтеросорбентов и унитиола, гемосорбцию,
плазмаферез, перитонеальный диализ). Целесообразны внутривенные инфузии осмотических диуретиков.
При постренальной анурии основным видом лечения является оперативное вмешательство, поэтому таким больным показана срочная госпитализация в урологическое или хирургическое отделение, где можно выполнить рентгенологическое и ультразвуковое исследования и оказать экстренную помощь, включающую катетеризацию мочеточников, а при невозможности проведения мочеточникового катетера по мочеточнику выше препятствия - перкутанную нефрос-томию. Перед этим вмешательством целесообразно провести сеанс гемодиализа, и только затем устанавливать нефростомический катетер с наиболее функционально сохранной стороны, что может быть определено с помощью радиоизотопной ренографии или УЗИ (на стороне наибольшего расширения полостной системы почки). Важно помнить, что болевой синдром в поясничной области интенсивнее выражен на стороне функционально более сохранной почки.
Таким образом, анурия является состоянием, угрожающим жизни больного, требующим неотложной медицинской помощи и срочной госпитализации. Совокупность необходимых лечебных мероприятий зависит от причины анурии (см. также главу 13). Эффективность неотложной помощи больным с анурией во многом определяется своевременностью ее оказания и наличием современной диагностической и лечебной аппаратуры.
Симптомы мочекаменной болезни
Основные клинические проявления МКБ связаны с нарушением уродинамики (нарушение оттока мочи) и/или воспалительным процессом. На начальных этапах заболевание может протекать бессимптомно. Причем размер конкремента не всегда сопоставим с выраженностью жалоб: наиболее крупные конкременты (коралловидный камень) могут длительное время не беспокоить человека, тогда как относительно небольшой конкремент в мочеточнике приводит к почечной колике с выраженными болевыми проявлениями. Таким образом, клинические проявления зависят, прежде всего, от локализации камня и наличия или отсутствия воспалительного процесса.
основные симптомы мочекаменной болезни:
- Боль может носить острый (почечная колика) или тупой, ноющий характер. Причиной почечной колики является внезапное нарушение оттока мочи от почки, в результате обструкции мочеточника камнем. Боль носит внезапный характер, с периодами облегчения и повторными приступами. Локализуется боль в области почки или по ходу мочеточника и имеет типичную иррадиацию вниз в подвздошную, паховую области. Больные ведут себя беспокойно, не находя положения тела, при котором болевые ощущения бы уменьшились. Тупой, ноющий характер болей характерен для воспалительного процесса на фоне МКБ.
- Гематурия (кровь в моче) при мочекаменной болезни возникает в результате резкого повышения внутрилоханочного давления (при почечной колике) с формированием пиеловенозного рефлюкса (заброс мочи в венозное русло), что проявляется тотальной макрогематурией после купирования почечной колики. Также при прохождении конкремента по мочеточнику, возможно травмирование последнего.
- Дизурия (нарушение мочеиспускания), в виде частого мочеиспускания, обычно формируется при расположении конкремента в нижней трети мочеточника, мочеиспускательном канале или при наличие крупного конкремента в мочевом пузыре. По этой причине возможна ошибочная гипердиагностика цистита и простатита. Затрудненное мочеиспускание или прерывание мочеиспускания может иметь место при камнях в мочевом пузыре и уретре.
- Пиурия (лейкоцитурия): повышение количества лейкоцитов в моче - указывает на присоединение инфекции мочевых путей.
- Анурия постренальная: отсутствие мочи по причине нарушения оттока мочи - возможна при наличии камней обоих мочеточников или при камне мочеточника единственной почки. Постренальная анурия требует неотложных лечебных мероприятий.
Диагностика
Лабораторная диагностика:
- Общий анализ крови. Обычно при мочекаменной болезни изменений в показателях общего анализа крови не наблюдается. Однако при возникновении почечной колики или формировании пиелонефрита, может отмечаться лейкоцитоз (повышение количества лейкоцитов), сдвиг лейкоцитарной формулы, увеличение СОЭ.
- Общий анализ мочи:
- Может наблюдается незначительная протеинурия (наличие белка в моче), микрогематурия (наличие эритроцитов в моче), единичные цилиндры.
- При наличии калькулезного пиелонефрита обычно присоединяется лейкоцитурия ибактериурия. Однако при почечной колике показатели мочи могут быть нормальными, так как конкремент может полностью блокировать отхождение мочи от данной почки.
- Кристаллы солей. могут выявляться эпизодическими и нередко зависят от характера питания и рН мочи. Кристаллы мочевой кислоты с рН мочи менее 6,0 характерны для уратного нефролитиаза и мочекислого диатеза; фосфаты кристаллы кальция и магния при рН мочи 7,0 и выше - для фосфатного уролитиаза и фосфатурии; оксалаты кальция - для кальций-оксалатного уролитиаза или оксалурического диатеза.
- Биохимический анализ крови и мочи включает определение содержания креатинина, мочевины, кальция, магния, неорганического фосфора, мочевой кислоты и т. д.:
- Гиперурикемия (повышение уровня мочевой кислоты в крови) и гиперурикурия (повышение уровня мочевой кислоты в моче) свидетельствуют о нарушенном синтезе мочевой кислоты, что имеет место при мочекислом диатезе, подагре и почечной недостаточности и может приводить к образованию уратных камней.
- Гиперфосфатурия (повышение уровня фосфора в моче) может быть проявлением фосфатного диатеза, врожденного или приобретенного вследствие первичных заболеваний желудка или центральной нервной системы. Чаще фосфатурия ложная (рН 7,0 и выше), что зависит от щелочеобразующих бактерий (протей).
- Исследование уровня гормонов (кальцитонин и паратгормон) проводится при диагностике гиперпаратиреоидизма, особенно у больных с коралловидными, двусторонними и рецидивными камнями при повышенном уровне кальция сыворотки крови. Повышение уровня кальция (гиперкальциемия), снижение уровня фосфора и магния в сыворотке крови - признаки нарушенного метаболизма, которые рассматриваются как факторы риска рецидивного камнеобразования и требуют исключения почечной формы первичного гиперпаратиреоидизма.
- Бактериологическое исследование (посев) мочи позволяет идентифицировать микрофлору мочи и определить титр (количество) бактерий. Бактериологические посевы мочи с определением чувствительности микрофлоры к антибактериальным препаратам позволяют проводить этиотропное лечение пиелонефрита, являющегося одной из причин рецидивов камнеобразования.
21. Лучевые методы диагностики мочекаменной болезни:
- Ультразвуковая диагностика позволяется визуализировать конкременты, расположенные в почках, мочевом пузыре, верхней и нижней трети мочеточника. При этом возможно определение размеров конкремента, его формы, расположения. Нарушение оттока мочи от почки, вызванного конкрементом (камнем) мочеточника при ультразвуковом исследовании проявляется расширением чашечно-лоханочной системы.
- Рентгенологические методы исследования. Конкременты (камни), с точки зрения рентгенологического исследования, могут быть рентгенонегативными (не видны при стандартном обзорном рентгеновском снимке) и рентгенопозитивными (визуализируются при стандартном обзорном рентгеновском снимке). Рентгенонегативные конкременты - это конкременты, состоящие из солей мочевой кислоты (ураты). Остальные конкременты, включая смешанные, являются рентгенопозитивными. С целью визуализации рентгенонегативных конкрементов применяется экскреторная рентгенография (рентгенологическое исследование с использованием рентгеноконтрастного вещества, вводимого внутривенно). Существуют также дополнительные рентгенологические исследования, на которых мы останавливаться не будем.
- Компьютерная томография применяется в сомнительных случаях, так как точность данного метода значительно превышает результаты ультразвукового и рентгенологического исследований.
- Магнитно-резонансная урография позволяет определить уровень обструкции мочевых путей камнем без контрастирования у пациентов с почечной коликой и при непереносимости рентгеноконтрастного вещества.
Осложнения:
- Острый и хронический калькулезный пиелонефрит.
- Почечная колика.
- Гидронефроз.
- Нефросклероз (сморщивание почки).
- Наиболее грозным осложнением нефролитиаза (камней почек) является развитие хронической почечной недостаточности (ХПН).
Лечение мочекаменной болезни:
- Симптоматическое лечение:
- спазмолитическая терапия;
- противовоспалительные средства.
- Литолитическая терапия (растворение камней) - основана на смещении pH-мочи в сторону, противоположную той, при которой образуется конкертный вид конкрементов.
- Временное восстановление оттока мочи:
- установка мочеточникового катетера;
- нефростомия.
- Дистанционное дробление конкрементов (ДЛТ).
- Оперативное иссечение конкремента.
22. Операция при мочекаменной болезни выполняется в случае неэффективности медикаментозной терапии. Хирургическое вмешательство может проводиться при камнях, располагающихся в любых отделах мочевой системы. При этом, экстренные операции чаще всего проводятся при конкрементах «застревающих» в мочеточнике. Первым этапом в качестве экстренной помощи при камне мочеточника врач чаще всего обеспечивает нормальный ток мочи. Делается это посредством установки внутреннего стента или нефростомы. Большинство камней почек, мочевого пузыря и некоторые камни мочеточника подвергаются операциям в плановом порядке.
Дата: 2019-02-02, просмотров: 490.