Клинические проявления РОК весьма многообразны и определяются локализацией опухоли, анатомическим типом роста новообразования, гистологической структурой рака, стадией и степенью распространенности опухолевого процесса, осложнениями и индивидуальной реактивностью организма.
Клиническая картина РОК характеризуется следующими группами симптомов.
1. Боли в животе. Как начальный признак в 2-3 раза чаще встречаются при расположении опухоли в правой половине ободочной кишки. По характеру болевые ощущения могут быть самыми разнообразными - от тупых, ноющих незначительных болей до сильных, приступообразных, вынуждающих госпитализировать больных в хирургические стационары в порядке экстренной помощи. Появление таких болей свидетельствует о нарушении пассажа кишечного содержимого, развитии кишечной непроходимости, наблюдающейся чаще всего при левосторонней локализации опухоли.
2. Кишечный дискомфорт (потеря аппетита, отрыжка, иногда рвота, ощущение тяжести в верхней половине живота). Эти симптомы чаще наблюдаются при поражении поперечной ободочной кишки, правой ее половины, реже - при левосторонней локализации опухоли.
3. Кишечные расстройства (запор, понос, чередование запора с поносом, урчание и вздутие живота). Эти симптомы расстройства кишечного пассажа чаще всего наблюдаются при левосторонней локализации опухоли, что объясняется, во-первых, преимущественно циркулярным ростом опухоли в левой половине ободочной кишки, во-вторых, плотной консистенцией уже сформировавшихся каловых масс. Конечным этапом нарушения кишечного пассажа является развитие частичной, а затем и полной обтурационной толстокишечной непроходимости.
4. Патологические выделения в виде крови, слизи, гноя во время акта дефекации - частое проявление рака дистальных отделов сигмовидной кишки.
5. Нарушение общего состояния больных выражается недомоганием, повышенной утомляемостью, слабостью, похудением, лихорадкой, бледностью кожных покровов и нарастающей гипохромной анемией. Все эти общие симптомы заболевания связаны с интоксикацией организма, обусловленной распадающейся раковой опухолью и инфицированным кишечным отделяемым, характерным для рака правой половины ободочной кишки. Он связан с функциональной особенностью (всасывательной способностью) слизистой оболочки этого отдела толстой кишки.
Наличие пальпируемой опухоли редко бывает первым симптомом заболевания, ему, как правило, предшествуют другие симптомы. Тем
не менее пальпаторное определение опухоли зачастую служит основанием для постановки правильного диагноза.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
1) воспалительные заболевания ободочной кишки - хронический колит, хронический неспецифический язвенный колит, болезнь Крона, аппендикулярный инфильтрат и др.;
2) специфические воспалительные процессы - туберкулез, актиномикоз;
3) внекишечные заболевания органов брюшной полости и малого таза;
4) неэпителиальные доброкачественные (лейомиома, фибромиома) и злокачественные (саркома) опухоли ободочной кишки;
5) другие виды кишечной непроходимости - спаечная, странгуляционная, заворот, инвагинация, копростаз, динамическая кишечная непроходимость;
6) полипоз ободочной кишки;
7) дивертикулез (дивертикулиты) ободочной кишки;
8) опухоли и кисты почек, нефроптоз;
9) внеорганные забрюшинные опухоли;
10) опухоли и кисты яичников.
Схема дифференциальной диагностики заболеваний ободочной кишки представлена в табл. 21.1.
Таблица 21.1. Дифференциальная диагностика некоторых заболеваний толстой кишки
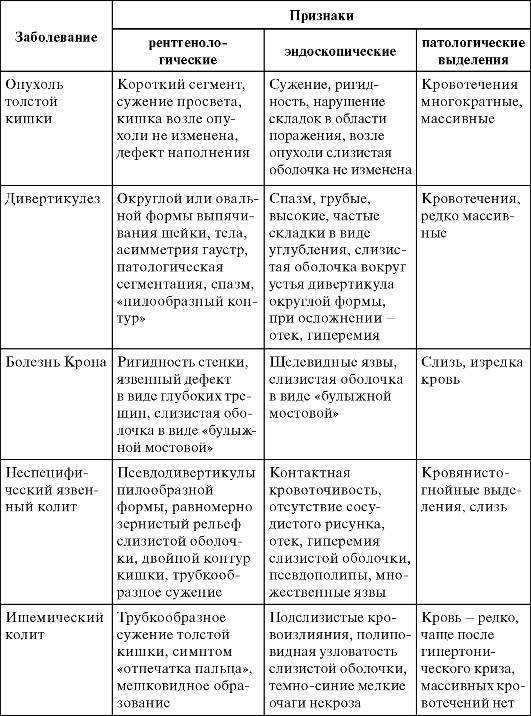 Хронический колит чаще бывает следствием перенесенного дизентерийного или амебного колита. Возможны частые обострения, бактерионосительство.
Хронический колит чаще бывает следствием перенесенного дизентерийного или амебного колита. Возможны частые обострения, бактерионосительство.
Хронический неспецифический язвенный колит характеризуется аутоаллергией на собственную слизистую оболочку толстой кишки, которая отторгается, обнажая раневую поверхность; через нее выделяются эритроциты, плазма, белки плазмы и т.д. За сутки больные могут терять до 500 мл крови. Наблюдается частый, жидкий стул - несколько десятков раз в сутки. Вследствие хронического воспалительного процесса кишка становится короткой (до 60-80 см), просвет суживается; при эндоскопическом исследовании обнаруживаются язвы, которые подлежат биопсии и морфологическому исследованию.
Болезнь Крона - это терминальный илеит, но патологический процесс может локализоваться также в ободочной и прямой кишке. Этот неспецифический воспалительный инфильтрат может протекать как рак слепой кишки. Рентгенологически отмечается чередование суженных и расширенных участков. Кишка деформирована. Эндоскопическая картина напоминает «булыжную мостовую».
Периаппендикулярный инфильтрат является следствием острого аппендицита. Он включает в себя слепую кишку, червеобразный отросток, большой сальник, петлю тонкой кишки, переднюю брюшную стенку. Как правило, в его центре расплавленный червеобразный отросток, гнойник, который может при определенных условиях прорваться в свободную брюшную полость. Обычно инфильтрат появляется на 3-й и последующие дни после приступа острого аппендицита, который не был своевременно диагностирован. Инфильтрат, как правило, пальпируется в правой подвздошной области, вначале он болезненный. Такие больные подлежат консервативному лечению - им назначают местно холод, антибактериальную, противовоспалительную, детоксикационную терапию. При абсцедировании и прорыве гнойника в свободную брюшную полость показано экстренное оперативное вмешательство - лапаротомия, аппендэктомия и дренирование брюшной полости.
После консервативного лечения и рассасывания инфильтрата показана аппендэктомия через 4-6 мес.
Туберкулез толстой кишки чаще локализуется в слепой кишке, развивается у лиц молодого возраста и страдающих туберкулезом легких. У этих больных обнаруживается гладкая опухоль в проекции слепой кишки, которая характеризуется плотноэластической
консистенцией, болезненностью, малоподвижностью. У больных наблюдаются субфебрильная температура, лейкопения, лимфоцитоз. Возможно обнаружение в каловых массах туберкулезной палочки. Диагностике помогает колоноскопия с биопсией.
Актиномикоз наблюдается редко. При этом заболевании формируется инфильтрат деревянистой плотности, часто со свищами в области слепой кишки. Облегчает дифференциальную диагностику обнаружение в выделяемых из свища друз лучистого грибка - актиномицета.
Неэпителиальные опухоли ободочной кишки наблюдаются редко. Злокачественные их варианты отличаются инфильтрирующим ростом, распадом. Саркома может достигать больших размеров.
Опухоли сигмовидной кишки ввиду большой подвижности ее брыжейки часто приходится дифференцировать с опухолями и кистами яичников. Поэтому при патологии яичников необходимо обследование толстой кишки.
Большая группа опухолей забрюшинного пространства, рядом расположенных органов также требует проведения дифференциальной диагностики между ними и РОК - начиная от нефроптоза, кисты почки, первичного или вторичного рака печени, эхинококка печени, рака желудка, поджелудочной железы и т.д.
ДИАГНОСТИКА
Диагностика должна быть комплексной, включать клиническое исследование, рентгенологические, эндоскопические лабораторные методы, а также специальные дополнительные методы, в т.ч. эксплоративную лапаротомию.
1. Клинические методы:
• жалобы больного. Симптомы, связанные с недостаточностью переваривания, всасывания, экссудативной энтеропатией, кишечным дискомфортом, патологическими выделениями;
• сбор анамнеза, при котором могут быть найдены указания на наличие семейного полипоза, колита и других предшествующих заболеваний;
• данные объективного исследования - применяются все методы объективного исследования: осмотр, пальпация, перкуссия брюшной полости с обязательным изменением положения больного;
• пальцевое исследование прямой кишки - также необходимо проводить в различных положениях больного.
2. Рентгенологическая диагностика - ирригоскопия, ирригография, обзорная рентгенография брюшной полости. Эти методы имеют свои разрешающие возможности и постоянно совершенствуются.
Исследование ободочной кишки проводится с применением контрастного вещества - раствора сернокислого бария, который вводят в толстую кишку с помощью клизмы. Тугое наполнение кишки раствором бария проводится не всегда, а по показаниям.
Чаще используют следующую методику: 300-400 мл раствора сернокислого бария вводят в кишечник в положении больного на спине или левом боку и делают 1-й рентгеновский снимок. В этом случае контрастируется прямая и сигмовидная кишка. Затем приподнимают ножной конец кушетки, на которой лежит больной; в таком положении заполняются селезеночный (левый) изгиб и дистальный сегмент поперечной ободочной кишки. Делают 2-й рентгеновский снимок. Затем больной поворачивается на правый бок; при этом заполняется правый изгиб. Больной встает в вертикальное положение - заполняются слепая кишка и восходящий отдел ободочной кишки. Для двойного контрастирования с помощью газоотводной трубки в просвет кишки вводят воздух.
Чаще всего при опухолях выявляют дефект наполнения толстой кишки, депо бария, отмечается отсутствие гаустраций, наблюдаются сужение просвета кишки, ригидность контура, нерасправление кишки, нарушение смещаемости и перистальтики, а также затекание контрастного вещества за пределы контура кишки при появлении свищевого хода.
Обзорная рентгенография брюшной полости позволяет определить симптом чаши Клойбера. Они свидетельствуют о нарушении пассажа по кишке, но могут быть как при обтурационной непроходимости, так и при паралитической.
О состоянии пассажа по ЖКТ можно судить с помощью приема 2-3 глотков густого бария, который в норме через 2 ч должен покинуть просвет желудка, через 6-8 ч - тонкую кишку, а через 15-20 ч достичь прямой кишки. Отклонения от указанных временных показателей свидетельствуют о нарушении пассажа, что может служить основанием к принятию решения об экстренной операции.
3. Эндоскопическая диагностика - ректороманоскопия, фиброколоноскопия, лапароскопия (с биопсией, взятием мазков для цитологического и гистологического исследования).
Фиброколоноскопия позволяет осмотреть просвет толстой кишки до купола слепой кишки. Исследование включает обязательное
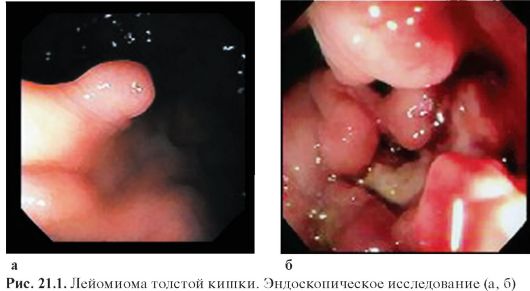 взятие материала на цитологическое и гистологическое исследование (рис. 21.1).
взятие материала на цитологическое и гистологическое исследование (рис. 21.1).
4. Лабораторная диагностика:
• общий анализ крови (для опухоли толстой кишки характерны гипохромная анемия, повышение СОЭ, лейкоцитоз);
• анализ кала на скрытую кровь (положительные реакция Грегерсена, криптогемтест);
• коагулограмма (наблюдаются признаки гиперкоагуляции);
• анализ крови на раково-эмбриональный антиген (РЭА) гликопротеид, который содержится в плазме, кишечнике, поджелудочной железе и печени эмбрионов и новорожденных. В небольших концентрациях РЭА обнаруживается как у здоровых людей, так и при некоторых формах злокачественных новообразований, в частности при РОК и раке прямой кишки.
5. Специальные дополнительные методы исследования для уточнения степени распространенности опухолевого процесса:
• сканирование печени - для диагностики гематогенных метастазов;
• УЗИ и КТ - для диагностики метастазов в печень и забрюшинные лимфатические узлы и коллекторы (рис. 21.2).
Дата: 2019-02-02, просмотров: 333.