Исследование проводится без предварительной подготовки больных, без применения контрастных веществ и должно включать в себя рентгеноскопические данные с последующей рентгенографией на пленке 30 X 40 см. При неясной картине рекомендуется вскоре провести повторное рентгенологическое обследование.
При типичном течении непроходимости на фоне равномерного затемнения брюшной полости видны в местах скопления газа отдельные участки просветления полулунной или продолговатой формы. Нижний контур этих просветлений образован горизонтальным уровнем жидкости, скопившейся в просвете кишечника. Скопление газа горизонтальным уровнем жидкости напоминающем опрокинутую чашу, что и послужило основанием называть этот признак «чашами Клойбера» — по имени автора, описавшего его в 1919 г. Наличие чаш Клойбера считается классическим рентгенологическим признаком непроходимости.
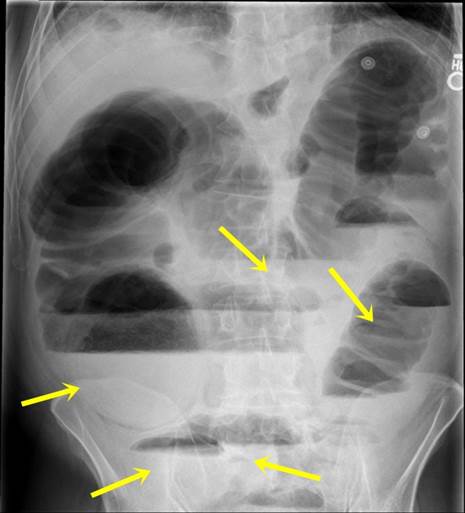
Кроме чаш Клойбера, при диагностике кишечной непроходимости можно наблюдать вздутие петель, образующих светлую дугу, выпуклую вверх. Стенки таких вздутых петель нередко имеют ребристый рисунок за счет Керкринговых складок, дающих поперечные линии затемнения.
Время появления рентгенологических признаков значительно зависит от уровня локализации препятствия и вида непроходимости. В среднем они появляются через 3 часа после начала. Количество чаш Клойбера варьирует до 15 и больше. Локализоваться они могут в различных отделах брюшной полости. Размеры их колеблются от мелких до обширных, занимающих почти весь поперечник брюшной полости. Если длина горизонтального уровня жидкости выше высоты газового пузыря, то он относится к тонкой кишке.
Место препятствия в кишечнике рентгенологически можно определить только приблизительно.
Иногда, в особенности при препятствии в толстой кишке, применяется введение бариевых клизм (обтурационная непроходимость, толстокишечная и илеоцекальная инвагинация). При препятствии в тонкой кишке такой метод не имеет ценности для диагностики кишечной непроходимости.
При толстокишечной непроходимости вместо бариевых клизм можно применять раздувание толстой кишки воздухом, который доходит до места препятствия и на светлом фоне становится видимой тень инвагината. Применение контрастной клизмы или вдувание воздуха может иногда привести к дезинвагинации.
Лечение.
Поскольку непроходимость кишечника представляет собой осложнение различных заболеваний, нет, и не может быть единого способа ее лечения. Вместе с тем принципы лечебных мероприятий при этом патологическом состоянии, достаточно единообразны. Они могут быть сформулированы следующим образом.
1. Все больные с подозрением на непроходимость должны быть срочно госпитализированы в хирургический стационар. Сроки поступления таких пациентов в лечебные учреждения во многом предопределяют прогноз и исход заболевания. Чем позже госпитализируются больные с острой кишечной непроходимостью, тем выше уровень летальности.
2. Все виды странгуляционной кишечной непроходимости, как и любые виды обтурациии кишечника, осложненные перитонитом требуют неотложного хирургического вмешательства. В связи с тяжелым состоянием больных может быть оправдана только кратковременная (не более 1,5-2 часов) интенсивная предоперационная подготовка.
3. Динамическая кишечная непроходимость подлежит консервативному лечению, так как хирургическое вмешательство само по себе приводит к возникновению или усугублению пареза кишечника.
4. Сомнения в диагнозе механической кишечной непроходимости при отсутствии перитонеальной симптоматики указывают на необходимость проведения консервативного лечения. Оно купирует динамическую непроходимость, устраняет некоторые виды механической, служит предоперационной подготовкой в тех случаях, когда это патологическое состояние не разрешается под влиянием терапевтических мероприятий.
5. Консервативное лечение не должно служить оправданием необоснованной задержки хирургического вмешательства, если необходимость его проведения уже назрела. Снижение летальности при кишечной непроходимости может быть обеспечено, в первую очередь, активной хирургической тактикой.
6. Хирургическое лечение механической кишечной непроходимости предполагает настойчивую послеоперационную терапию водно-электролитных расстройств, эндогенной интоксикации и пареза желудочно-кишечного тракта, которые могут привести больного к гибели даже после устранения препятствия для пассажа кишечного содержимого.
Консервативное лечение должно целенаправленно воздействовать на звенья патогенеза кишечной непроходимости. Принципы его заключаются в следующем.
Во-первых, следует обеспечить декомпрессию проксимальных отделов желудочно-кишечного тракта путем аспирации содержимого через назогастральный или назоинтестинальный (установленный во время оперативного вмешательства) зонд. Постановка очистительной и сифонной клизмы при их эффективности («размывание» плотных каловых масс) позволяет опорожнить толстую кишку, расположенную выше препятствия и, в ряде случаев, разрешить непроходимость. При опухолевой толстокишечной непроходимости желательна интубация суженного участка кишки для разгрузки приводящего отдела.
Во-вторых, необходима коррекция водно-электролитных нарушений и ликвидация гиповолемии. Объем инфузионной терапии, проводимой под контролем ЦВД и диуреза (желательна катетеризация одной из центральных вен и наличие катетера в мочевом пузыре), должен составлять не менее 3-4 литров. Обязательно восполнение дефицита калия, так как он способствует усугублению пареза кишечника.
В-третьих, для устранения расстройств гемодинамики помимо адекватной регидратации надлежит использовать реологически активные средства - реополиглюкин , пентоксифиллин и др.
. В-четвертых, весьма желательна нормализация белкового баланса с помощью переливания белковых гидролизатов, смеси аминокислот, альбумина, протеина, а в тяжелых случаях - плазмы крови.
В-пятых, следует воздействовать на перистальтическую активность кишечника: при усиленной перистальтике и схваткообразных болях в животе назначают спазмолитики (атропин, платифиллин, но-шпу и др.), при парезе - средства стимулирующие моторно-эвакуационную способность кишечной трубки: внутривенное введение гипертонического раствора хлорида натрия (из расчета 1 мл/кг массы тела больного), ганглиоблокаторы, прозерин, убретид, многоатомные спирты, например, сорбитол, токи Бернара на переднюю брюшную стенку).
Жизненно необходимы мероприятия, обеспечивающие детоксикацию и профилактику гнойно-септических осложнений. С этой целью помимо переливания значительных количества жидкости, нужно использовать инфузию низкомолекулярных соединений (гемодез, сорбитол, маннитол и др.) и антибактериальные средства.
Консервативная терапия, как правило, купирует динамическую непроходимость (возможно разрешение некоторых видов механической непроходимости: копростаза, инвагинации, заворота сигмовидной кишки и т.д.). В этом заключается ее роль диагностического и лечебного средства. Если явления непроходимости не разрешаются, проведенная терапия служит мерой предоперационной подготовки, так необходимой при этом патологическом состоянии.
Оперативное лечение острой кишечной непроходимости предполагает хирургическое решение следующих лечебных задач.
1. Устранение препятствия для пассажа кишечного содержимого.
2. Ликвидация (по возможности) заболевания, приведшего к развитию этого патологического состояния.
3. Выполнение резекции кишечника при его нежизнеспособности.
4. Предупреждение нарастания эндотоксикоза в послеоперационном периоде.
5. Предотвращение рецидива непроходимости.
Устранение механического препятствия, обусловившего непроходимость кишечника, должно рассматриваться в качестве основной цели оперативного вмешательства. Хирургическое пособие может быть различным и, в идеале, оно не только ликвидирует непроходимость, но и устраняет заболевание, вызвавшее ее, то есть одновременно решает две из вышеперечисленных задач.
Примером подобных вмешательств может служить резекция сигмовидной кишки вместе с опухолью в связи с низкой обтурационной непроходимостью, ликвидация странгуляционной непроходимости на почве ущемления наружной брюшной грыжи путем грыжесечения с последующей пластикой грыжевых ворот и т.д. Вместе с тем подобное радикальное вмешательство осуществимо далеко не всегда в связи с тяжестью состояния больных и характером изменений кишечника. Так, при опухолевой толстокишечной непроходимости хирург может быть вынужден ограничиться лишь наложением двуствольной колостомы выше препятствия, отложив выполнение резекции кишки на некоторое время (на второй этап), когда проведение подобного травматического вмешательства будет возможным по состоянию больного и кишечника. Мало того, иногда наложение межкишечного анастомоза и/или закрытие колостомы приходится выполнять уже в ходе третьего этапа хирургического лечения.
Во время операции хирург помимо ликвидации непроходимости должен оценить состояние кишечника, некроз которого наблюдается как при странгуляционном, так и обтурационном характере этого патологического состояния. Оставление в брюшной полости некротизированного кишечника обрекает пациента на смерть от перитонита и абдоминального сепсиса.
Устранив непроходимость путем радикальной или паллиативной операции, хирург не может завершить на этом вмешательство. Он должен эвакуировать содержимое приводящих отделов кишечника, поскольку восстановление в послеоперационном периоде перистальтики и всасывания из просвета кишки токсического содержимого вызовет усугубление эндотоксемии с самыми печальными для больного и хирурга последствиями. В настоящее время методом выбора в решении данной проблемы следует считать интубацию кишечника через носовые ходы, глотку, пищевод и желудок; с помощью гастростомы, цекостомы или через задний проход. Эта процедура обеспечивает удаление токсического содержимого и ликвидацию последствий пареза желудочно-кишечного тракта, как во время операции, так и в послеоперационном периоде.
Завершая оперативное вмешательство, хирург должен подумать о том, угрожает ли пациенту рецидив непроходимости. Если это весьма вероятно, он должен предпринять меры по предотвращению такой возможности. В качестве примера можно привести заворот сигмовидной кишки, который возникает при долихосигме. Деторсия (раскручивание) заворота устраняет непроходимость, но совершенно не исключает его повторения, иногда он развивается вновь в ближайшем послеоперационном периоде. Поэтому, если позволяет состояние больного (и его кишечника), следует выполнить первичную резекцию сигмовидной кишки (радикальная операция, исключающая возможность рецидива этого состояния). Если это невозможно, хирург должен произвести паллиативное вмешательство: рассечь сращения, которые сближают приводящий и отводящий отделы кишечника и делают возможным заворот, выполнить мезосигмопликацию или сигмопексию (последнее менее желательно, так как подшивание дилатированной кишки к париетальной брюшине чревато прорезыванием швов, а иногда и внутренним ущемлением). Конкретные действия хирурга по профилактике рецидива непроходимости зависят от ее причины, они будут представлены ниже.
После рассмотрения стратегических задач хирургического лечения непроходимости обратимся к вопросам тактическим, которые предполагают описание технических приемов решения перечисленных ранее лечебных задач. Основными моментами оперативного вмешательства при непроходимости кишечника можно считать следующие:
1. Анестезиологическое обеспечение.
2. Хирургический доступ.
3. Ревизия брюшной полости для обнаружения причины механической непроходимости.
4. Восстановление пассажа кишечного содержимого или его отведение наружу.
5. Оценка жизнеспособности кишечника.
6. Резекция кишечника по показаниям.
7. Наложение межкишечного анастомоза.
8. Дренирование (интубация) кишечника.
9. Санация и дренирование брюшной полости.
10. Закрытие операционной раны.
Оперативное лечение острой кишечной непроходимости предполагает интубационный эндотрахеалъный наркоз с миорелаксантами. Осуществляют широкую срединную лапаротомию. Этот доступ необходим в подавляющем большинстве случаев, так как помимо ревизии всего кишечника во время вмешательства часто приходится производить обширную его резекцию и интубацию, а также санацию и дренирование брюшной полости.
Вскрытие брюшной полости следует осуществлять весьма осторожно, особенно при повторных абдоминальных операциях (что нередко при спаечной кишечной непроходимости). Случайное повреждение и вскрытие просвета резко дилатированной приводящей кишки, часто фиксированной к передней брюшной стенке, чревато самыми неблагоприятными последствиями. Из-за контаминации брюшной полости и операционной раны высокопатогенными штаммами кишечной микрофлоры высоковероятно развитие гнойного перитонита и септической (часто анаэробной) флегмоны передней брюшной стенки. Поэтому вскрывать брюшную полость предпочтительно вне зоны послеоперационного рубца.
После эвакуации выпота (по его характеру можно ориентировочно судить о тяжести патологического процесса: серозный экссудат характерен для начального периода непроходимости, геморрагический свидетельствует о нарушениях кровообращения в кишечной стенке, грязно-бурый - о некрозе кишки) производят новокаиновую блокаду корня брыжейки тонкой и поперечно-ободочной кишки. Для этого используют 250-300 мл 0,25 % раствора новокаина.
Ревизия брюшной полости должна выявить точную локализацию непроходимости кишечника и ее причину. Ориентировочно о расположении этой зоны судят по состоянию кишечника: выше препятствия приводящая кишка раздута, переполнена газом и жидким содержимым, стенка ее обычно истончена и по цвету отличается от других отделов (от багрово-цианотичной до грязно-черной окраски), отводящая кишка находится в спавшемся состоянии, стенки ее при отсутствии перитонита не изменены. Важно помнить, что препятствие, обусловившее развитие непроходимости, может находится в нескольких местах на разных уровнях, вот почему необходим тщательный осмотр всего кишечника: от привратника до прямой кишки.
Нередко ревизия кишечника, особенно при «запущенной» непроходимости, бывает затруднена из-за раздутых петель кишечника, которые буквально выпадают из брюшной полости. Недопустимо оставление перерастянутых, заполненных большим количеством жидкого содержимого петель кишечника за пределами брюшной полости в связи с тем, что под силой тяжести они могут значительно натягивать брыжейку, что еще больше усугубляет нарушения кровообращения в них. В процессе ревизии кишки следует перемещать очень осторожно, окутывая их полотенцем, смоченным в горячем физиологическом растворе. Следует предостеречь от попыток вправления их обратно в брюшную полость, поскольку это может привести к разрыву истонченной кишечной стенки. В таких случаях целесообразно в первую очередь опорожнить приводящие отделы кишечника от газов и жидкого содержимого. Лучше всего сразу же выполнить интубацию кишечника посредством трансназального введения двухпросветного зонда Миллера-Эббота, по мере продвижения которого осуществляют отсасывание кишечного содержимого. Назоинтестинальная интубация позволяет осуществить адекватную ревизию брюшной полости, обеспечивает опорожнение кишечника на операционном столе и в послеоперационном периоде.
Выполняют назоинтестинальную интубацию следующим образом. Анестезиолог заводит зонд через нижний носовой ход в глотку, пищевод и желудок. Далее, оперирующий хирург захватывает его через стенку желудка и, продвигая вдоль малой кривизны, проводит его через привратник в двенадцатиперстную кишку вплоть до связки Трейтца. Вслед за этим, ассистент поднимает и удерживает поперечную ободочную кишку, а хирург, пальпаторно определяя наконечник зонда, низводит его в тощую кишку (иногда для этих целей приходится пересекать связку Трейтца). Затем хирург, нанизывает тонкую кишку на зонд, проводя последний вплоть до препятствия, а после его устранения - до илеоцекального угла (рис.7.5). Данная процедура осуществляется при постоянной подаче зонда анестезиологом. Важно следить за тем, чтобы зонд не перегибался и не сворачивался кольцами в желудке или кишечнике. Проксимальные отверстия зонда обязательно должны находиться в желудке, а не в пищеводе, что чревато аспирацией кишечного содержимого. С другой стороны, если все отверстия располагаются в кишечнике, может возникнуть опасное переполнение желудка. В раде случаев может быть необходимым введение в него дополнительного (второго) зонда.
После выполнения назоинтестинальной интубации и обнаружения препятствия приступают к его устранению: пересекают спайки, разворачивают заворот или производят дезинвагинацию. Устранение обтурационной непроходимости в одних случаях достигается путем энтеротомии, в других - с помощью резекции кишки, наложения обходного анастомоза или колостомы.
После устранения причины непроходимости следует оценить жизнеспособность кишки, что при острой кишечной непроходимости является одной из самых сложных задач, от правильного решения которой может зависеть исход заболевания. Степень выраженности изменений пораженного участка определяют только после ликвидации непроходимости и декомпрессии кишки.
Основными признаками жизнеспособности кишки являются сохраненный розовый цвет, наличие перистальтики и пульсации краевых сосудов брыжейки. При отсутствии указанных признаков, за исключением случаев явной гангрены, в брыжейку тонкой кишки вводят 150-200 мл 0,25 % раствора новокаина, ее обкладывают салфетками, смоченными горячим физиологическим раствором. Через 5-10 минут повторно осматривают подозрительный участок. Исчезновение синюшной окраски кишечной стенки, появление отчетливой пульсации краевых сосудов брыжейки и возобновление активной перистальтики позволяют считать его жизнеспособным.

Нежизнеспособная кишка должна быть резецирована в пределах здоровых тканей. Учитывая, что некротические изменения появляются сначала в слизистой оболочке, а серозные покровы поражаются в последнюю очередь и могут быть мало изменены при обширном некрозе слизистой кишечника, резекция производится с обязательным удалением не менее 30-40 см приводящей и 15-20 см отводящей петель кишечника (от странгуляционных борозд, зоны обтурации или от границ явных гангренозных изменений). При длительной непроходимости может потребоваться более обширная резекция, но всегда удаляемый участок приводящего отдела должен быть вдвое протяженнее отводящего. Любые сомнения в жизнеспособности кишечника при непроходимости должны склонять хирурга к активным действиям, то есть к резекции кишечника. Если такие сомнения относятся к обширному отделу кишечника, резекцию которого пациент может не перенести, можно ограничиться удалением явно некротизированной части кишки, анастомоз не накладывать, приводящий и отводящий концы кишки ушить наглухо. Рану передней брюшной стенки ушивают редкими швами через все слои. Кишечное содержимое в послеоперационном периоде эвакуируют по назоинтестинальному зонду. Через 24 часа после стабилизации состояния больного на фоне интенсивной терапии выполняют релапаротомию для повторной ревизии сомнительного участка. Убедившись в его жизнеспособности (при необходимости производят ререзекцию кишки), анастомозируют проксимальный и дистальный концы кишечника.
Важная роль в борьбе с эндотоксикозом принадлежит удалению токсичного содержимого, которое скапливается в приводящем отделе и петлях кишечника, подвергшихся странгуляции. Если ранее (во время ревизии) интубация кишечника не была выполнена, ее следует произвести в этот момент. Опорожнение кишечника может быть достигнуто через назоинтестинальный зонд, либо путем сцеживания его содержимого в участок, подлежащий резекции. Делать это через энтеротомическое отверстие нежелательно из-за опасности инфицирования брюшной полости, но иногда без подобной манипуляции невозможно обойтись. Тогда через энтеротомию в центре кисетного шва (на участке кишки, подлежащему удалению) заводят толстый зонд.
Операцию заканчивают тщательным промыванием и осушением брюшной полости. При значительном количестве экссудата и некротическом поражении кишечника (после его резекции) следует дренировать через контрапертуры полость малого таза и зону максимально выраженных! изменений (например, боковые каналы). Учитывая сохранение пареза кишечника в ближайшем послеоперационном периоде и повышенную опасность эвентрации, рану передней брюшной стенки ушивают особенно тщательно, послойно. Целесообразно наложение на апоневроз помимо обычных, несколько «8»-образных лавсановых швов.
Послеоперационное ведение больных. Особенностью ближайшего послеоперационного периода при острой кишечной непроходимости является сохранение пареза кишечника, водно-электролитных расстройств, нарушений кислотно-основного состояния, тяжелой интоксикации. Поэтому все мероприятия, направленные на устранение этих патогенетических моментов, начатые в предоперационном периоде и проводимые во время хирургического вмешательства, в обязательном порядке должны быть продолжены и после операции. Большое значение в профилактике и лечении пареза кишечника принадлежит его декомпрессии. Это эффективно достигается длительной аспирацией кишечного содержимого через зонд Миллера-Эббота и, в меньшей степени - аспирацией желудочного содержимого. Аспирацию, сочетающуюся с промыванием и средствами селективной деконтаминации кишечника (см. главу IV) осуществляют в течение 3-4 суток, до уменьшения интоксикации и появления активной перистальтики кишечника. В течение этого времени больной находится на парентеральном питании. Суточный объем инфузионных сред составляет не менее 3-4 л.
Восстановлению функции кишечника способствует коррекция водно-электролитных расстройств. Для стимуляции моторной функции кишечника используют антихолинэстеразные препараты (прозерин, убретид), ганглиоблокаторы (диколин, димеколин), гипертонический раствор хлористого натрия, токи Бернара, очистительные и сифонные клизмы.
Более 75 % всех осложнений, развивающихся в послеоперационном периоде у больных, перенесших операцию по поводу острой кишечной непроходимости, связаны с инфекцией (перитонит, нагноение раны, пневмония).
Отдельные виды кишечной непроходимости
Заворот тонкой кишки возникает при усиленной перистальтике и переполнении проксимальных ее отделов содержимым, при чрезмерно длинной брыжейке, наличии спаек и сращений в брюшной полости. Это одна из наиболее тяжелых форм кишечной непроходимости. Различают тотальные завороты (в них участвует весь тонкий кишечник) и частичные, в которые вовлекается лишь одна из ее петель. Заворот чаще происходит по ходу часовой стрелки на 360-720°. Наиболее опасны тотальные и высокие частичные завороты тонкого кишечника.
С самого начала заболевания состояние больных тяжелое, оно быстро ухудшается вследствие болевого шока, резкого обезвоживания и прогрессивного эндотоксикоза. Лицо осунувшееся, страдальческое, губы цианотичны. Больные жалуются на сильнейшие, нетерпимые схваткообразные боли (которые полностью не проходят), вздутие живота, отмечается неукротимая рвота сначала съеденной пищей, затем застойным содержимым.
При этом виде непроходимости в первые часы заболевания может быть стул, что связано с опорожнением нижележащих отделов кишечника. Температура тела обычно нормальная, в тяжелых случаях пониженная. Дыхание учащено. Язык сухой, обложен белым налетом. Вздутие живота может быть незначительным. Характерны симптомы Валя, Тевенара, Склярова. При аускультации на высоте схваткообразных болей выслушивается усиленная перистальтика. При перкуссии в нижних и боковых отделах живота может отмечаться укорочение перкуторного звука в связи с наличием выпота. В зоне метеоризма определяется тимпанический звук.
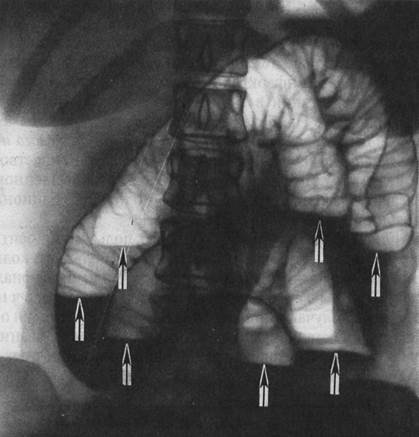
Рентгенологически обнаруживают множественные горизонтальные уровни жидкости в тонком кишечнике, чаши Клойбера, симптом перистости, которые визуализируются преимущественно в центре брюшной полости.
Лечение заворота тонкой кишки хирургическое. Во время операции производят раскручивание завернутой петли кишки в направлении, обратном завороту (деторсия). Нежизнеспособная тонкая кишка подлежит резекции в пределах здоровых тканей с наложением анастомоза между приводящей и отводящей петлей кишки «конец в конец» или «бок в бок». Летальность при данном виде непроходимости может достигать 25 %, что связано с запоздалой операцией.
Заворот сигмовидной кишки встречается преимущественно у мужчин пожилого и старческого возраста, у которых возникают значительные анатомические изменения этого отдела кишечника (удлинение кишки и деформация ее брыжейки). Сигмовидная кишка принимает лирообразную форму с узким основанием, что способствует развитию заворота.
Основными симптомами заболевания служат боли в левой половине живота, отсутствие стула и газов, рвота и метеоризм. Боли возникают внезапно, носят схваткообразный характер, между приступами полностью не проходят. Они сопровождаются повторной рвотой. В анамнезе у таких больных часто имеются указания на запоры, примерно четверть из них ранее уже подвергалась госпитализации по поводу острой кишечной непроходимости. Во время сильных болей больной беспокоен, часто принимает коленно-локтевое положение, ложится на левый бок, подтягивает ноги к животу.
При объективном исследовании отмечается неравномерное вздутие живота в подчревной области и правой половине живота с западением левой подвздошной области (симптом Шимана). При пальпации живот мягкий. Выявляется локальная болезненность в левой подвздошной ямке, соответственно сдавленной брыжейке сигмовидной кишки. Легкие сотрясения брюшной стенки вызывают «шум плеска». При аускультации в случае сохранившейся перистальтики кишки выслушиваются различные кишечные шумы с металлическим оттенком. Можно также выслушать «шум падающей капли». При развитии пареза перистальтика кишечника исчезает, наступает «мертвая тишина», но зато довольно отчетливо выслушиваются биения сердца и дыхательные шумы, которые проводятся столбом газов, находящихся в раздутой кишке. При ректальном исследовании анус зияет, определяется раздутая пустая ампула прямой кишки (симптом Обуховской больницы), характерный для этого вида непроходимости. Развитие некротических изменений в сигмовидной кишке может сопровождаться кровянистыми выделениями. Положителен симптом Цеге-Мантейфеля, определяемый при постановке клизмы.
Рентгенологически выявляется резко раздутая в виде «гигантской шпильки» или «двустволки» сигмовидная кишка, заполняющая большую часть брюшной полости. В обоих коленах кишки наблюдаются горизонтальные уровни жидкости. Большое диагностическое значение имеет исследование с контрастной клизмой: заполняются прямая кишка и дистальный отдел сигмовидной до места странгуляции, при этом создается фигура «клюва», по направлению которого можно определить, в какую сторону произошел заворот кишки.
Лечение заворота сигмовидной кишки хирургическое, лишь в первые часы заболевания сифонная клизма иногда может разрешить непроходимость. Оперативное вмешательство преследует две цели: устранение кишечной непроходимости и предупреждение ее рецидива. После ликвидации заворота и освобождения кишки от содержимого с помощью зонда, введенного
через прямую кишку, определяют ее жизнеспособность. Если кишка нежизнеспособна, ее резецируют. Операцию в этом случае обычно завершают одноствольной сигмостомией, дистальный (отводящий) конец ушивают наглухо. В тех случаях, когда некроза нет, возможны следующие варианты завершения оперативного вмешательства. Во-первых, если в анамнезе имелись признаки повторного заворота и состояние больного позволяет, следует выполнить первичную резекцию сигмовидной кишки с наложением анастомоза (радикальная операция). Если тяжесть состояния больного исключает подобную возможность, производят мезосигмопликацию по Гаген-Торну. После рассечения Рубцовых сращений в корне брыжейки сигмовидной ободочной кишки накладывают 3-4 параллельных сборчатых шва на передний и задний листки брыжейки перпендикулярно к оси кишечной трубки. В результате их затягивания «высота» брыжейки уменьшается, она делается шире, раздвигая приводящий и отводящий колена кишки, что уменьшает вероятность рецидива заворота. В ряде случаев прибегают к другой паллиативной операции - сигмопексии, во время которой кишечную стенку узловыми швами фиксируют к париетальной брюшине.
Узлообразование - достаточно редкая, но крайне тяжелая форма странгуляционной кишечной непроходимости. В подавляющем большинстве случаев в нем принимают участие петли тонкого кишечника и сигмовидная кишка, при этом ущемляющее кольцо почти всегда образуется тонкой кишкой, в котором ущемляется сигмовидная. Между тем некротическим изменениям раньше подвергается тонкая кишка, поскольку сама сигмовидная кишка в какой-то степени «защищает» сосуды ее брыжейки от полного сдавления.
Узлообразование протекает с выраженными симптомами шока, интоксикации и обезвоживания организма. Больные беспокойны, стонут, жалуются на сильные боли в животе, многократную рвоту, общую слабость. Боли мучительные, резко усиливаются во время перистальтики вышележащих отделов кишечника. Симптоматика со стороны живота относительно скудная. Живот почти не вздут, возможна его асимметрия. В брюшной полости рано появляется выпот. При узлообразовании между петлями тонкой и сигмовидной кишкой у больных одновременно выявляются признаки высокой и низкой кишечной непроходимости - многократная рвота, тонко- и толстокишечные уровни, симптомы Цеге-Мантейфеля и Обуховской больницы.
Лечение узлообразования хирургическое. Оперативное вмешательство при данной патологии отличается большими техническими трудностями. «Развязать» узел из-за резкого вздутия и переполнения содержимым кишечной петли часто бывает невозможно. Лишь в первые часы заболевания, когда еще не развился выраженный отек и не наступило резкое вздутие кишечника, эта процедура выполнима. Узел ликвидируют после опорожнения толстой кишки с помощью зонда, предварительно введенного через задний проход. Ущемление сигмовидной кишки после этого ослабевает, что облегчает ее освобождение из ущемляющего тонкокишечного кольца. Узел, образованный нежизнеспособными петлями сразу подлежит резекции. Попытки «развязать» его в таких условиях, недопустимы. Резекция тонкой кишки должна заканчиваться восстановлением проходимости кишечника путем наложения анастомоза. В случае резекции толстой кишки в связи с ее гангреной безопаснее вывести одноствольную колостому. Пассаж по толстой кишке восстанавливают в плановом порядке.
Инвагинация встречается в любом возрасте, однако преимущественно наблюдается у детей до 5 лет (75 %). При этом виде непроходимости происходит внедрение одного отдела кишки в другой. При инвагинации образуется цилиндр, состоящий из трех кишечных трубок, переходящих одна в другую (значительно реже инвагинаты состоят из 5-7 цилиндров и более). Место перехода внутреннего цилиндра в средний - носит название головки инвагината, а место перехода наружного цилиндра в средний - его шейкой. В зависимости от направления внедрения инвагинация бывает нисходящей (изоперистальтической) и восходящей (антиперистальтической). При развитии инвагинации наряду с обтурацией кишки возникают некротические изменения в инвагинированной кишечной петле в результате сдавления и тромбоза сосудов брыжейки (странгуляция) поэтому в большей степени страдает кровообращение внутреннего цилиндра инвагината. Сдавление брыжейки кишки вначале вызывает венозный застой, стенка кишки становится отечной, полнокровной. Транссудат, поступающий в дистальные отделы кишечника, обнаруживается в виде кровянистых выделений из заднего прохода. В дальнейшем развивается некроз инвагинированной кишки. Наружный цилиндр инвагината обычно некрозу не подвергается. На серозной поверхности внедренной кишки в области шейки инвагината в результате воспалительных изменений выпадает фибрин и, таким образом, даже некротически измененный внутренний цилиндр оказывается изолированным от брюшной полости. Опасность развития перитонита вследствие этого минимальна.
Развитие инвагинации обусловлено рядом обстоятельств. Во-первых, полип или экзогенно растущая подвижная опухоль могут за счет перистальтики продвигаться вниз (в дистальном направлении), увлекая за собой стенку кишки. Во-вторых, полагают, что инвагинация возникает в результате дискоординации сокращений циркулярных и продольных мышц кишечника, в связи, с чем на участок кишки со спазмом круговой мускулатуры «надвигается» другой отдел с продольно сокращенной мускулатурой. В-третьих, этот вид непроходимости может быть результатом ограниченного пареза мускулатуры кишечной стенки и внедрения в этот участок нормально перистальтирующей петли кишки.
Чаще всего (в 80 % случаев) наблюдается подвздошно-толстокишечная инвагинация, при которой происходит внедрение терминального отдела подвздошной кишки сначала в слепую, а затем далее в восходящую и поперечную ободочную кишку. Клиническими особенностями инвагинации являются пальпация в глубине брюшной полости мягкоэластического опухолевидного образования и кровянистые выделения из прямой кишки. При илеоцекальной инвагинации отмечается отсутствие слепой кишки на обычном месте, вместо нее находят «пустую» подвздошную ямку (симптом Шимана-Дачса). Большое значение для раннего определения кровянистых выделений имеет пальцевое исследование прямой кишки. В отличие от дизентерии при инвагинации отмечается выделение почти чистой крови. Для дизентерии же характерен частый жидкий стул с примесью слизи, гноя и крови. При илеоцекальной инвагинации ценные сведения дает контрастная ирригоскопия: определяется дефект наполнения с ровными вогнутыми контурами и видимое изображение «двузубца», «трезубца» или «кокарды», а сам инвагинат обнаруживается в виде серии колец или гофрированной трубки.
Учитывая частую опухолевую этиологию инвагинации и возможные рецидивы, лечение инвагинации у взрослых только хирургическое. Объем операции зависит от длительности непроходимости, состояния кишечника и его брыжейки. В случаях ранней операции, следует попытаться произвести дезинвагинацию. Для этого предварительно в корень брыжейки вводят 80-100 мл 0,25 % раствора новокаина, что снимает кишечный спазм и облегчает процедуру расправления инвагината. Затем левой рукой захватывают весь инвагинат, а правой производят легкое надавливание на его головку («выдаивание»), постепенно выводя ввернутый цилиндр кишки. Попытки устранения инвагинации потягиванием за внедренный конец кишки опасны нарушением ее целостности и поэтому недопустимы. Не следует разделять спайки в области шейки инвагината, изолирующие внутренний цилиндр инвагината, который к этому времени может уже значительно пострадать. В таком случае лучше прекратить попытки дезинвагинации и приступить к резекции кишки. Если дезинвагинация удалась, то определяют жизнеспособность кишки и стараются найти морфологический субстрат, послуживший причиной развития этого вида непроходимости (крупный полип, внутрипросветную опухоль, дивертикул Меккеля). Выявленные аномалии устраняют хирургическим путем (резекция кишки - клиновидная или на протяжении). При невозможности дезинвагинации не следует накладывать обходной анастомоз, поскольку инвагинация может прогрессировать и не только обтурировать его, но и вызвать некроз значительного участка кишки. Резекцию кишечника при инвагинации производят, когда расправление внедренных петель оказывается невыполнимым или когда они оказываются нежизнеспособны.
Наиболее частыми причинами обтурационной кишечной непроходимости являются рак толстой кишки, спаечный процесс в брюшной полости и копростаз.
Для диагностики опухолевой обтурационной толстокишечной непроходимости большое значение имеют анамнестические данные, указывающие на диспепсические явления, тошноту, запоры, сменяемые поносами, выделение с калом крови и слизи.
Клинические проявления опухоли зависят от локализации ее в левой или правой половине ободочной кишки. Это связано с отличиями функционирования этих отделов толстого кишечника, а также характером роста опухоли. Рак правой половины толстой
кишки в основном растет в просвет кишки, не инфильтрируя стенки в виде фиброзного кольца, и поэтому длительное время не приводит к обтурации. Кроме этого, диаметр правой половины толстой кишки, как правило, в 1,5-2 раза больше, чем левой. Даже при большой по размеру опухоли значительная часть кишечной стенки свободна от опухолевого роста и проходимость кишки редко бывает нарушенной. Наличие такой опухоли проявляется общими признаками: субфебрилитет, похудание и значительная анемия.
Опухоли левой половины толстой кишки чаще характеризуются инфильтрирующим ростом, что приводит к циркулярному сужению ее просвета с преобладанием в клинической картине признаков частичной кишечной непроходимости. Растущая опухоль постепенно сужает просвет кишки, но при этом успевает развиться гипертрофия мышечного слоя приводящей петли. Перистальтика становится более активной и оживленной, она может быть заметна через переднюю брюшную стенку. У больных появляются периодические боли, связанные с усилением перистальтики, и вздутие живота. По мере сужения просвета кишки затруднения для продвижения содержимого возрастают, что приводит к усилению болей. Эти боли обостряются в период функциональной активности толстой кишки. Характерна задержка стула, сменяемая поносом, что связано с усиленным выделением слизи воспаленной слизистой оболочкой приводящей кишки, которая разжижает скапливающиеся каловые массы.
При значительном вздутии живота, характерном для обтурационной непроходимости, трудно пальпаторно определить опухоль левой половины ободочной кишки, поскольку она представляет собой как бы простую ее перетяжку в виде кольца плотной фиброзной консистенции. Судить о наличии такой опухоли можно по косвенным признакам - баллонообразному вздутию приводящего отдела толстой кишки. Напротив, опухоли слепой кишки, восходящей и поперечной оболочной достигают значительных размеров и доступны для пальпации.
У половины больных с опухолевой непроходимостью, ее удается разрешить консервативными мероприятиями - спазмолитиками и сифонной клизмой. Ликвидации этого патологического состояния способствует интубация опухоли и приводящей кишки во время колоноскопии. Купирование явлений острой кишечной непроходимости позволяет подготовить пациента к радикальной плановой операции по поводу злокачественной опухоли. Экстренное оперативное вмешательство показано при неэффективности консервативной терапии.
При операбельных опухолях правой половины толстой кишки (рис. 7.9) выполняют правостороннюю гемиколэктомию с наложением илеотрансверзоанастомоза (рис. 7.10,7.11). Если опухоль неоперабельна накладывают обходной илеотрансверзоанастомоз (рис. 7.12).
У больных с опухолью левой половины ободочной кишки в случае операбельности производят резекцию сигмовидной кишки (рис. 7.13) или левостороннюю гемиколэктомию, в зависимости от локализации и распространенности онкологического процесса. В условиях острой кишечной непроходимости операцию выполняют в два или даже три этапа, что связано с чрезвычайно высоким риском несостоятельности швов первичного анастомоза. В первом случае после удаления опухоли накладывают одно ствольную колостому (операция Гартмана), вторым этапом выполняют восстановительную операцию.
брюшине и накладывается концевая колостома.
У больных пожилого и старческого возраста, поступающих с явлениями острой обтурационной толстокишечной непроходимости наиболее оправдано трехэтапное оперативное вмешательство. На первом этапе формируют разгрузочную двуствольную трансверзостому (рис. 7.14-А). Данную операцию можно легко сделать под местным обезболиванием из небольшого разреза передней брюшной стенки. Преимуществами такого вмешательства является его малая травматичность и высокая эффективность в плане устранения явлений острой кишечной непроходимости. После нормализации состояния пациента, водно-электролитного и белкового баланса (на это может уйти 2-3 недели) приступают ко второму этапу, а именно удалению злокачественной опухоли (рис. 7.14-Б). Третьим этапом (через 2-3 месяца) закрывают колостому, восстанавливая пассаж по прямой кишке (рис. 7.14-В).
Копростаз чаще возникает в старческом возрасте вследствие хронических запоров, атонии кишечника, спастического колита, слабости брюшного пресса, длительного применения слабительных. Имеют значение аномалии развития кишечника - мегаколон, мегасигма и врожденные мембраны Джексона, задерживающие опорожнение кишечника.
Основными симптомами копростаза являются продолжительная задержка стула и газов, метеоризм, распирающие боли в животе. Состояние больных обычно удовлетворительное, живот равномерно вздут, мягкий,
умеренно болезненный по ходу толстого кишечника. При ректальном исследовании определяются плотные каловые массы, заполняющие прямую кишку. Если копростаз вовремя не разрешить, состояние больных начинает ухудшаться, возникают признаки дегидратации, «шум плеска» и даже «каловая» рвота. Характерно частое рецидивирование заболевания.
Копростаз подлежит консервативному лечению. После пальпаторного удаления каловых камней и настойчивой сифонной клизмы обычно отмечается отхождение кала и газов, ликвидация других симптомов обтурационной кишечной непроходимости.
Желчнокаменная обтурация относится к редким формам кишечной непроходимости. Это объясняется тем, что мелкие желчные камни беспрепятственно проходят через кишечный тракт. Обтурация кишечника возникает при больших размерах желчных камней (диаметром не менее 5 см), проникающих в просвет кишечника через пузырно-кишечный свищ. Чаще наблюдается закупорка дистальных отделов тонкого кишечника. Поражаются преимущественно женщины пожилого возраста. Заболевание протекает с типичными симптомами обтурационной непроходимости. При рентгенологическом исследовании наряду с признаками острой кишечной непроходимости в ряде случаев удается определить наличие газа в желчном пузыре и желчных протоках.
Обтурационная непроходимость на почве желчных камней при безуспешности консервативных мероприятий подлежит хирургическому лечению. Во время лапаротомии показаны энтеротомия ниже места обтурации и удаление конкремента. При наличии гангрены или перфорации кишки производится резекция измененной кишечной петли с первичным анастомозом.
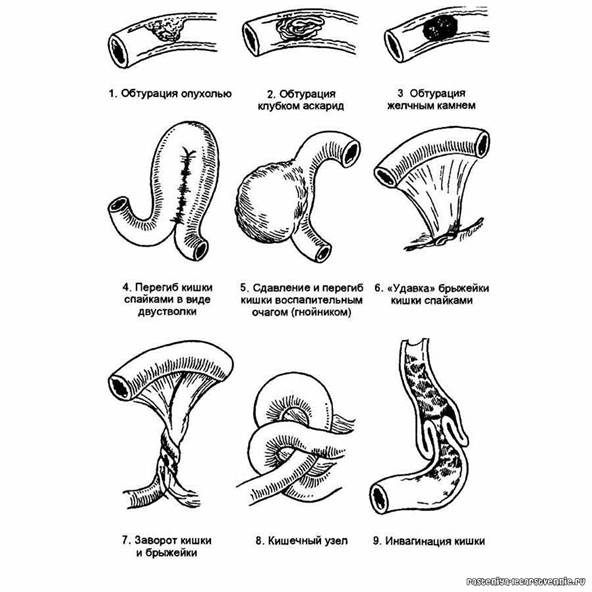
Спаечная непроходимость в настоящее время является наиболее частой формой кишечной непроходимости. Спайки могут располагаться между кишечными петлями, фиксировать их к другим органам брюшной полости или к париетальной брюшине. Закрытие просвета кишечника возникает в результате перегибов кишечной трубки с образованием «двустволок» , ее деформации и сдавления спайками (обтурационная непроходимость). Особенно опасными являются шнуровидные спайки, которые могут обусловить внутреннее ущемление петель кишечника (странгуляционная непроходимость).
и образованием «двустволки», без нарушения кровообращения (схема).
Кроме предрасполагающего фактора, каковым является наличие спаек, для возникновения кишечной непроходимости необходимы еще и производящие факторы - нарушение режима питания, прием больших доз слабительных, физическое напряжение, способствующие нарушению двигательной функции кишечника.
Клинические проявления зависят от вида спаечной непроходимости. При странгуляционном ее характере состояние больного тяжелое, отмечается повторная рвота, резкие боли и вздутие живота, задержка стула и газов. При аускультации выслушивается усиленная перистальтика. При обтурации кишечника течение заболевание не столь драматическое, симптомы непроходимости нарастают постепенно.
В анамнезе таких больных имеются указания на перенесенную в прошлом травму, хирургические вмешательства, воспалительный процесс. Больные часто жалуются на периодические боли в животе, урчание, задержу стула и газов, другие симптомы непроходимости, которые ликвидировались самостоятельно, с помощью консервативных мероприятий либо оперативным путем. Важную информацию может дать исследование пассажа бариевой взвеси по тонкой кишке.
Спаечную кишечную непроходимость, развивающуюся без странгуляции часто удается ликвидировать консервативными мерами. Больным вводят спазмолитики, производят аспирацию желудочного содержимого, ставят сифонную клизму, проводят инфузионную терапию. Странгуляционная спаечная кишечная непроходимость подлежит экстренному оперативному лечению. Объем оперативного вмешательства определяется характером изменений в брюшной полости и состоянием кишки. Ущемляющие спайки пересекают. При множественных сращениях и рубцовых стенозах кишки может быть выполнен обходной межкишечный анастомоз.
Большой проблемой является рецидив спаечной непроходимости кишечника, который возникает в разные сроки послеоперационного периода. Ее пытались решить разными способами: профилактическим введением в брюшную полость фибринолитиков, «обертыванием» кишечника полимерными пленками, выполнением пристеночной интестинопликации (операция Нобля, Чайлд-Филлипса) и т.д. Все эти меры, к сожалению, не исключают возможности повторения непроходимости. В настоящее время вместо интестинопликации можно рекомендовать проведение длительной (7-9 дней) назоинтестинальной интубации с тщательной предварительной укладкой (шинированием) кишечных петель, что обеспечивает их фиксацию в желаемом порядке и снижает опасность рецидива непроходимости.
В последнее время широкое распространение получило эндоскопическое лечение острой спаечной тонкокишечной непроходимости. Преимуществом данного метода лечения является его минимальная травматичность, что значительно снижает вероятность рецидивирования спаечного процесса в брюшной полости. Вместе с тем нельзя не отметить определенные трудности, нередко возникающие при введении трокара в брюшную полость в связи с большой угрозой травмы раздутой перерастянутой приводящей кишки, часто фиксированной к передней брюшной стенке. Для исключения ятрогенных осложнений необходимо придерживаться определенных зон пункции брюшной полости, которые зависят от вида предыдущего оперативного вмешательства и локализации рубца на передней брюшной стенке.
Рак ободочной кишки.
Дата: 2019-02-02, просмотров: 1012.