Техника санации ротоглотки.
Введение катетера через рот для санации верхних дыхательных путей проводится следующим образом. Указательный палец левой руки вводится в полость рта, затем правой рукой по пальцу вводится катетер. Для наименьшей травматизации катетеры для отсасывания должны быть с тремя и более боковыми отверстиями. Эффективный вакуум-контроль может быть реализован с помощью катетеров с Y-образным тройником, отверстием для пальцевого закрытия, катетеров типа Vacutip, Uno Metric. После введения катетера производится отсасывание содержимого из ротоглотки. Данную манипуляцию следует проводить быстро - за 5-10 сек - и в тоже время щадящее. Наличие в ротоглотке мекония является прогностически неблагоприятным моментом, довольно часто указывающим на возможность синдрома мекониальной аспирации. Нежелательно проводить санацию верхних дыхательных путей через нос, так как узкие носовые ходы могут быть препятствием для введения катетера; кроме того, это может привести к развитию брадикардии. Проведение зонда в желудок на 1-ой минуте может способствовать развитию аритмии и брадикардии, поэтому рекомендуется проводить эту процедуру после пятой минуты жизни
Необходимо учитывать, что высокий уровень глюкозы, содержащейся в амниотической жидкости, является одним из факторов, способствующих профилактике гипогликемии. В связи с этим аспирация желудочного содержимого всем детям вряд ли оправдана. Тем не менее, отсасывание содержимого желудка должно быть обязательным:
1) при любых изменениях количества и качества околоплодных вод;
2) при риске инфицирования;
3) при необходимости проведения реанимационных мероприятий;
4) при подозрении на наличие атрезии пищевода и другой врожденной патологии пищевого канала.
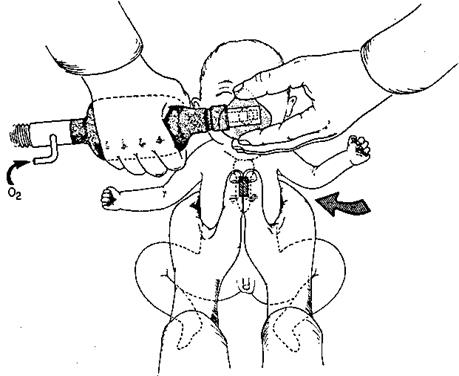
Рис.2 Первичная реанимация новорожденного:
ИВЛ мешком Амбу и непрямой массаж сердца
Техника проведения масочной вентиляции
Головка новорожденного слегка разгибается и на лицо накладывается маска (см. рис. 2). Маска должна закрывать подбородок и нос, но не глаза. Маска должна иметь прокладку по периферии, позволяющую создать плотный контакт.
Техника закрытого массажа сердца.
Закрытый массаж сердца проводится путем энергичного надавливания большим пальцем на среднюю половину грудины с частотой 80-100 компрессий в минуту. (компрессия/ дыхание 3:1, глубина сдавления 1/3 переднезаднего поперечника грудной клетки, синхронизировать дыхание и компрессии грудной клетки, во время вдоха компрессия грудной клетки не производится (рис. 2).
Техника интубации трахеи.
Интубация при первичной реанимации выполняется без премедикации. Перед интубацией эвакуируется желудочное содержимое. Под контролем ларингоскопа интубационная трубка проводится за голосовые связки на глубину 1,0-1,5 см. Интубация может проводиться оротрахеальным способом, в случае прогнозирования длительной ИВЛ предпочтительна назотрахеальная интубация. Ориентировочный размер интубационной трубки можно определить по таблице 5.
Таблица 5
Размеры масок, эндотрахеальной интубационной трубки (диаметр и глубина), санационных катетеров
| Вес, г | Маска | Интубационная трубка | Глубина | Санационный катетер |
| До 750 | 1 | 2 (2,5) | 7,5 | Зеленый |
| 750-1000 | 1-2 | 2,5 | 8 | Зеленый |
| 1000-1250 | 2 | 2,5 | 8,5 | Зеленый |
| 1250-1500 | 2 | 2,5 | 9 | Зеленый |
| 1500-1750 | 2 | 2,5 | 9,5 | Зеленый |
| 1750-2000 | 2 | 2,5 | 10 | Зеленый |
| 2500-3000 | 3 | 3 | 10,5 | Зеленый |
| 3000-3500 | 3 | 3,5- 4 | 11 | Синий |
| 3500-4000 | 3 | 3,5- 4 | 11,5 | Синий |
Техника катетеризации пупочной вены.
Манипуляция требует строжайшего соблюдения правил асептики.
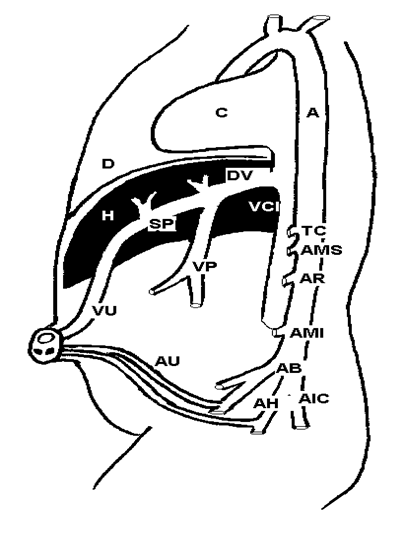
Пупочная вена впадает в портальный синус (левую ветвь внутрипеченочного деления воротной вены), сюда же в портальный синус впадает венозный проток Аранция (ductus venosus Arantii), соединяющий портальный синус с нижней полой веной. После рождения венозный проток может закрыться уже в первые часы жизни. Исходя из анатомических предпосылок, оптимальное положение катетера, введенного в пупочную вену, определяется его прохождением через пупочную вену, портальный синус и венозный проток с выходом в нижнюю полую вену (рис. 4).
Катетеризацию пупочной вены осуществляют следующим образом. Пуповинный остаток отсекают горизонтально так, чтобы осталась его культя размером 1,5-2,0 см. На срезе находят пупочную вену, в которую вводят катетер, заполненный 0,9% стерильным раствором хлористого натрия. При продвижении катетера можно одновременно медленно вводить физиологический раствор 0,9% NaCl.
Ориентировочная глубина введения катетера может быть определена следующими способами:
· по таблице 6;
· по формуле: 1,5 х масса тела (кг) + 5,6 см;
· расстояние от пупочного кольца до мечевидного отростка +0,5-1,0 см.
Использование катетера без надежной эксфузии крови недопустимо. Оптимальное положение катетера при его использовании в постреанимационном периоде подтверждается рентгенологически (в боковой или прямой проекции): кончик катетера должен находиться на 1,0 см выше диафрагмы. При этом предпочтительно использовать рентгеноконтрастные катетеры. В истории болезни необходимо протоколировать катетеризацию пупочной вены с указанием в протоколе показаний, времени, глубины введения, марки и размера катетера, результатов рентгенологического контроля. При удалении пупочного катетера обязательно микробиологическое исследование дистальной части катетера.
Таблица 6.
| Вес, г | Длина катетера, см |
| 750 | 5-5,5 |
| 1000 | 6-6,5 |
| 1500 | 7-7,5 |
| 2000 | 8 |
| 2500 | 8,5-9 |
| 3000 | 9,5 |
| 3500 | 10 |
| 4000 | 11 |
Осложнения катетеризации пупочной вены:
1) Ошибочное введение катетера
· в пупочную артерию,
· в урахус,
· в паравенозное пространство с проникновением в брюшную полость.
2) Нарушение асептики и техники катетеризации:
· перфорация стенки вены;
· травма печени;
· эмболия;
· сепсис;
· некроз клеток печени при использовании высоких доз вазоактивных препаратов.
| ||||||

| ||||||

| ||||||
| ||||||

| ||||||
| ||||||
| ||||||

| ||||||
Рис. 4. Анатомические предпосылки катетеризации пупочной вены.
| A | - aorta | H | - hepar | AMS | - arteria mesenterica sup. |
| C | - cor | VU | - vena umbilicalis | AMI | - arteria arteria mesenterica inf. |
| D | - diaphragma | AU | - arteria umbilicalis | AB | - bifurcatio aortae |
| VCI | - vena cava inferior | VP | - vena portae | AP | - arteria renalis |
| DV | - ductus venosus (Arantii) | TC | - truncus coeliacus | AIC | - arteria iliaca communis |
| SP | - sinus portae | A.H | - arteria hypogastrica |
 правильное положение катетера в VU
правильное положение катетера в VU
3) Неправильное положение катетера
а) в портальном кровотоке:
· портальная гипертензия;
· ишемия кишечника;
· язвенно-некротический энтероколит;
· желудочно-кишечные кровотечения.
б) уровень диафрагмы:
· усиление СДР;
· релаксация диафрагмы;
в) в сердце:
· остановка сердца;
· инфаркт миокарда;
нарушения ритма.
Особенности реанимации недоношенных детей в родильном зале:
В проведении реанимационных мероприятий участвуют 2 опытных неонатолога.
- Комната, где проводятся первичные реанимационные мероприятия: обогреваемая, без сквозняка, поступление тепла сверху и снизу, t=35 C.
- Осторожно подсушить кожу ребенка, не растирая. После этого осторожная тактильная стимуляция.
- Ребенка полностью закутать в фольгу.
- Спиртовые растворы используются с большой осторожностью. У недоношенных менее 30 недель гестации при попадании раствора спирта на кожу немедленно удалить его.
- Раннее показание к интубации и к введению сурфактанта: использовать клинок 00, причем желательно укоротить его еще на 5 мм. Обращать пристальное внимание на трубку и венозные доступы, так как незрелость кожи затрудняет фиксацию; несмотря на это лейкопластырь используется с большой осторожностью, . использовать пупочный катетер с несколькими отведениями (2-ходовый, 3-ходовый).
- Контроль и стабилизация артериального давления начиная от родзала, так как артериальная гипотензия и гипертензия, а также флюктуация артериального давления являются важным фактором развития ВЖК у недоношенных детей!
- При наложении манжеты артериального давления и SpO2- сенсора и при наложении датчика пульсоксиметра лучше использовать область лучезапястного сустава, обращать внимание на места наложения датчика, так как возможно развитие некроза мягких тканей!
- Перед переводом в реанимационное отделение (пост интенсивной терапии)- показать ребенка матери и проинформировать ее о состоянии и получить согласие на проведение лечебно- диагностических процедур.
Литература:
1. Инструкция по интенсивной терапии гипоксических состояний у новорожденных .-Минск,2002г. 58 с. МЗ РБ. Г.А.Шишко. М.В.Мамонтова. С.П.Горетая, Ю.А.Устинович.
2. Шабалов Н.П. Основы перинатологии / Н.П. Шабалов, Цвелев Ю.В. – М., 2002. – 575с.
3. Ферсмольд Х. Основные положения неонатологии / Х. Ферсмольд. – Берлин, 1997. – 182с.
4. Master D. Joint association of Apgar scores and early neonatal symptoms with minor disabilities at school age / D. Master, K.T. Lie, T. Markestad // Archive Disease Child Fetal Neonatal. – 2002. – Vol.86. – P.16-21.
5. Manual of neonatal care. Ed. by J.P. Cloherty, E.C. Eichenwald, A.R. Stark.-5 ed. Philadelphia.-2003.-816 p.
6.Neonatologie Das Neo- ABC R. Roos, H. Proquitte, O. Genzel- Boroviczeny , Geord Thieme Veriag, Stuttgart, New York
Дата: 2019-02-02, просмотров: 346.