Десмопластическая фиброма
Доброкачественное внутрикостное образование, состоящее из соединительно-тканных элементов без признаков костеобразования. Встречается значительно чаще у детей, у взрослых наблюдается редко.
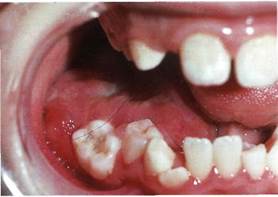
Клиника. Опухоль у лиц зрелого возраста увеличивается медленно, безболезненно, в то время как у детей отмечается сравнительно быстрый рост. Локализуется в основном в нижней челюсти. Выявляется при возникновении деформации челюсти растущей опухолью.
Патанатомия. Микроскопическая картина характеризуется образованием опухолевыми клетками зрелых коллагеновых волокон. Ткань бедна клетками, ядра клеток овоидные или вытянутые.
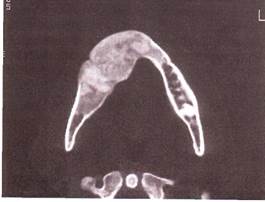
Рентгенологическая картина. Очаг разрежения костной ткани округлой формы с довольно четкими границами, в некоторых участках опухоли могут проецироваться плотные тени петрификатов.
Фибросаркома
Злокачественная опухоль, ранее считалась разновидностью остеогенной саркомы. В настоящее время фибросаркома выделена в отдельную группу. По нашим данным, встречается почти в 4% случаев среди костных опухолей и опухолеподобных поражений челюстей преимущественно у лиц среднего возраста.
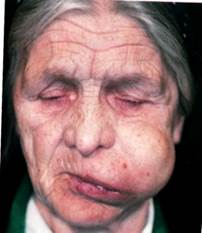
Клиника. Различают центральную и периферическую (периостальную) формы, но в запущенных случаях разграничить их бывает невозможно. Картина заболевания зависит от локализации и распространенности опухоли. При развитии периферической фибросаркомы на первый план выступает наличие плотно эластичной опухоли, растущей кнаружи от кости и тесно с ней спаянной. Опухоль довольно быстро (в течение нескольких месяцев) приобретает большой размер, возникает деформация лица. При поражении верхней челюсти сужается глазная щель, приподнимается основание крыла носа, сглаживается носогубная складка. Поражение нижней челюсти ведет к выбуханию щеки и поднижнечелюстной области соответствующей стороны. Центральная фибросаркома, развиваясь в глубине челюсти, выявляется в более поздних стадиях, когда опухоль выходит за пределы челюсти. Зубы в границах опухоли становятся подвижными, смещаются растущей опухолевой тканью. Слизистая оболочка над ней бледная, растянутая. Болевые ощущения при фибросаркоме обычно неинтенсивные. Опухоль метастазирует гематогенным путем, в основном в легкие. Центральная фибросаркома протекает злокачественнее, чем периферическая, в более ранние сроки дает метастазы.
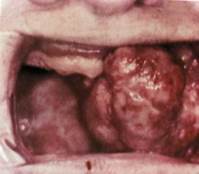
Патанатомия. Макроскопически опухолевая ткань плотная, серо-белого цвета. Микроскопически определяют злокачественную опухоль, которая характеризуется образованием опухолевыми клетками межуточных пучков коллагеновых волокон. Различают высокодифференцирован-ную фибросаркому, в которой обнаруживается лишь некоторое повышение митотической активности и клеточный полиморфизм, и недифференцированную, прогноз которой хуже.
Рентгенологическая картина. При наличии большой опухоли отмечаются незначительные костные изменения в виде остеолитического краевого очага, но может проецироваться мягкотканный компонент опухоли. Наоборот, при центральной локализации отмечается большая деструкция кости по типу остеолизиса без четких границ, хотя клинически опухоль мало выражена.
Лечение больных фибросаркомой в основном хирургическое, в виде резекции челюсти с окружающими тканями. Лучевая терапия мало эффективна.
Опухолеподобные поражения
Центральная гигантоклеточная гранулема - опухолеподобное поражение кости с локализацией исключительно в альвеолярной части челюсти в виде ограниченного опухолевидного образования на десне. Идентичное поражение, развивающееся только в мягких тканях десны без вовлечения в процесс кости, называют периферической гигантоклеточной гранулемой и рассматривают в группе опухолеподобных поражений мягких тканей.
Клиника. Центральная гигантоклеточная гранулема сходна с периферической. Нередко отмечают рецидив. Злокачественного процесса, метастазов не наблюдают.
Рентгенологическая картина. отмечается зона деструкции в виде разрежения с четкими границами и ровным контуром, на фоне которого иногда видны тонкие костные перегородки и возможно рассасывание корней зубов.
Патанатомия. Гистологически она представляет клеточную фиброзную ткань, содержащую множественные очаги геморрагии, скопления многоядерных гигантских клеток, встречается гемосидерин. Некоторые авторы подчеркивают сосудистое происхождение гигантских клеток, не имеющих отношения к костным структурам.
Дифференциальная диагностика. Центральную гигантоклеточную дифференцируют от гигантоклеточной опухоли, херувизма и коричневой опухоли гиперпаратиреоидизма.
Лечение хирургическое, заключается не только в иссечении образования в пределах здоровых тканей, но и в выскабливании и высверливании измененной кости.
Фиброзная дисплазия
Фиброзная дисплазия — опухолеподобное поражение кости, заключающееся в очаговом нарушении костеобразования. В норме остеобластическая мезенхима продуцирует костную и хрящевую ткань, при фиброзной дисплазии она почти утрачивает эту функцию и превращается преимущественно в волокнистую фиброзную ткань, а клеточные остеобластические элементы создают лишь отдельные примитивные костные включения, не имеющие функционального значения. Эндокринные нарушения, а также изменения фосфорно-кальциевого обмена не отмечены.
Заболевание чаще выявляется у детей, однако иногда, протекая незаметно, медленно прогрессирует в течение многих лет и обнаруживается уже у взрослого человека.
Фиброзная дисплазия встретилась у 14% больных с костными опухолями и опухолеподобными поражениями. Женский пол поражается чаще мужского. Различают монооссальную (однокостную) и полиос-сальную (многокостную) формы, вторая встречается реже.
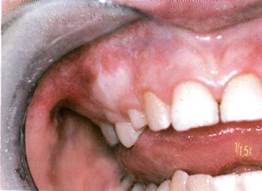
Клиника. Проявления фиброзной дисплазии мало характерны, обусловлены распространенностью и локализацией процесса. Отмечают более частое поражение верхней челюсти, при этом возникает деформация за счет безболезненного, медленно увеличивающегося, иногда бугристого выбухания костной плотности в вестибулярную и небную стороны. Если процесс захватывает верхнечелюстную пазуху, нарушений носового дыхания не отмечается. При изменении нижнеглазничного края наблюдается сужение глазной щели. В случае локализации на нижней челюсти она расширяется в вестибулярную и язычную стороны. Альвеолярный отросток постепенно деформируется, увеличивается, зубы становятся подвижными вследствие сдавления патологической тканью. Кожа и слизистая оболочка не изменяются, реакции лимфатических узлов нет. Так как процесс прогрессирует медленно (годами, десятилетиями), безболезненно, а иногда как бы приостанавливается (стабилизируется), заболевание долго остается незамеченным и при обнаружении вызывает резкую обеспокоенность у больных. В таких случаях можно подтвердить давность заболевания фотографиями разных периодов жизни пациента, на которых, при наличии фиброзной дисплазии, часто видна в той или иной степени деформация лица.
Очень редко встречается, так называемая, пролиферирующая форма фиброзной дисплазии, течение которой более сходное с саркомой.
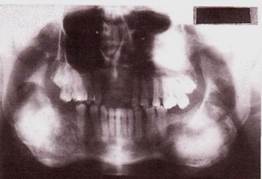
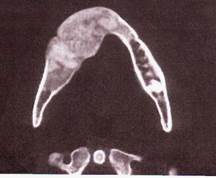
Рентгенологическая картина. Определяется диффузное увеличение пораженного отдела кости с деструкцией костной ткани в виде чередования мелких участков уплотнения и разрежения, наблюдается, так называемая, картина "матового стекла". В ранних стадиях заболевания участки разрежения представляются более крупными. Границы поражения нечеткие, патологическая ткань постепенно переходит в нормальную костную. Кортикальная пластинка челюсти истончена, но, как правило, не прерывается. Верхнечелюстная пазуха может быть уменьшена в размере, при распространенном процессе не проецируется. Рассасывание корней зубов не отмечается. Рентгенография в случае полиоссальной формы выявляет характерные изменения в нескольких костях.
Патологическая анатомия. Макроскопически патологическая ткань располагается под кортикальной пластинкой кости, сероватого цвета, слегка кровоточит, с хрустом режется скальпелем. В некоторых случаях определяется довольно плотная, не поддающаяся ножу ткань. Микроскопическая картина характеризуется разрастанием клеточ-новолокнистой остеогенной ткани и наличием незрелых костных балочек от единичных до густого их переплетения. При пролифери-рующей форме фиброзной дисплазии возле примитивных костных структур наблюдаются скопления вытянутых отростчатых клеток с крупным гиперхромными ядрами и многочисленными фигурами деления, что может симулировать
Лечение заключается в полном удалении очага поражения в виде резекции челюсти. Но так как радикальное лечение приводит обычно к обширному дефекту и нередко к инвалидности больного, операция рекомендуется при росте образования и возникновении функциональных нарушений.
Остеодисплазия
Остеодисплазия — это порок развития костной ткани, обусловленный остановкой, замедлением или извращением остеогенеза на определенной стадии эмбрионального или пост-натального развития. Является врожденным пороком развития костной ткани. Процесс остео генеза может быть нарушен на фиброзной, хрящевой или остеоидной стадиях. Этим можно объяснить многообразие морфологических и клинико-рентгенологических проявлений этих костных заболеваний.
Остеодисплазия представляет собой нарушение формообразовательных процессов в скелете и проявляется в виде отклонения от нормы развития костной или хрящевой, а может быть той либо другой одновременно. Остеодисплазия может впервые быть выявлена как у детей, так и у взрослых.
К остеодисплазиям относятся следующие болезни (пороки развития): фиброзная остеодисплазия; деформирующий остоз (болезнь Педжета); херувизм; болезнь Олбрайта; нарушение остеогенеза костей черепа (челюстно-лицевой дизостоз-синдром Франческетти-Цвалена, челюстно-черепной дизостоз-синдром Петерс-Хевельса, черепно-лицевой дизостоз-синдром Крузона) и др.
Встречается примерно у 5 % больных с доброкачественными опухолями и опухолеподобными образованиями челюстей. Различают монооссальную и полиоссальную форму заболевания. При монооссальной фиброзной остеодисплазии поражаются только челюсти, а при полиоссальной — и еще и другие кости скелета (херувизм, болезнь Олбрайта).
Клиника. Фиброзная остеодисплазия имеет наиболее выраженный рост в детском и юношеском возрасте. Заболевание длительное время протекает бессимптомно. Первыми симптомами, которые манифестируют о наличии заболевания являются боли в зубах и вздутие костей, которое вызывает деформацию лица. При пальпации вздутие кости безболезненное, плотное, может быть бугристым. Окружающие мягкие ткани в патологический процесс не вовлекаются. Открывание рта не затруднено. При нагноении очагов фиброзной остеодисплазии возникает отек и гиперемия слизистой оболочки альвеолярного отростка, увеличиваются регионарные лимфатические узлы, т.е. появляется симптоматика обострения воспалительного процесса в челюсти. Заболевание может стабилизироваться, в редких случаях переходит в опухолевой процесс.
Рентгенологическая картина. Имеется несколько очагов деструкции (разрежения) костной ткани округлой формы без четких границ, а иногда и трудно различимых. Излюбленной локализации в челюсти нет. Может выявиться как на верхней, так и в нижней челюсти. Чаще имеется многоочаговость поражения.
Патанатомия. Макроскопически фиброзная остеодисплазия выглядит разнообразно. Патологический очаг представлен бледно-желтой тканью с костными включениями. Измененная ткань легко отделяется от здоровой кости. Границы очага трудноразличимы. Микроскопически этот порок развития характеризуется разрастанием волокнисто-фиброзной ткани с наличием остеобластов и остеокластов, что дает ей сходство с остеобластомой, но в отличие от последней в очаге отсутствуют пролиферирующие остеобласты и остеоидная ткань.
Лечение хирургическое - выскабливание в пределах здоровых тканей.
Деформирующий остеит (болезнь Педжета)
Суть заболевания заключается в непрерывной перестройке костной ткани — происходит рассасывание старой и образование новой кости, при этом преобладает костеобразование за счет активного участия надкостницы. Чаще встречается, у лиц зрелого и пожилого возраста, Этиология неизвестна, вероятен риск саркоматозного перерождения.
Возникает деформация костей, их искривление, утолщение. Поражаются длинные трубчатые кости, тазовые, черепные, лицевые кости, челюсти.
Патанатомия. Гистологическая картина болезни Педжета показывает нарушение соотношения губчатой и компактной части кости. Отмечается остеокластическое рассасывание кортикального слоя и новообразование кости в виде отложения остеоида на старые структуры, формирование новых костных балок. В результате кость как бы состоит из мелких фрагментов, сложенных беспорядочно и спаянных линиями склеивания, которые дают характерную мозаичную картину. Перестройка кости сопровождается разрастанием фиброретикулярной ткани в костномозговых пространствах.
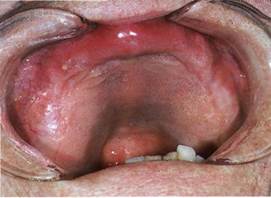
Клиника. Заболевание начинается внезапно без видимых причин, развивается крайне медленно и длительное время бессимптомно. Впоследствии постепенно обнаруживается неравномерная деформация костей, при большой длительности заболевания возможны патологические переломы. Визуально определяется увеличение объема головы, складывается впечатление нависания мозгового черепа над лицевым, расширение скуловых областей, утолщение носовых костей. Постепенно развивается и прогрессирует глухота. Нарушение в зубочелюстной системе проявляется в виде деформации, зубных рядов вместе с альвеолярными отростками. Слизистая оболочка истончена, растянута, бледная или бледно-синюшной окраски. Пальпаторно: деформированные участки костной плотности, безболезненны.
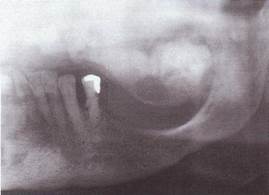
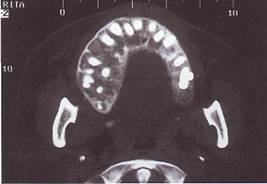
R - картина. В трубчатых костях отмечается разволокнение кортикальных пластинок, склероз губчатого вещества, образуя пятнисто-очаговый "ватный" рисунок. В черепных костях швы почти не определяются. В челюстных костях, кроме типичного "ватного" рисунка определяется преобладание явлений гиперплазии костной ткани, определяется прерывание нижнечелюстного канала в начальном отделе. Отмечается множественная ретенция зубов, сужение периодонтальной щели прорезавшихся зубов.
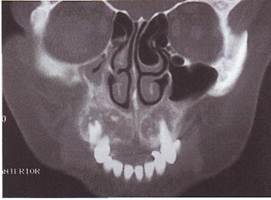
Дифференциальную диагностику осуществляют с "коричневой опухолью" гиперпаратиреоидизма, фиброзной дисплазией, периапикальной цементной дисплазией.
Лечение паллиативное: динамическое наблюдение, при резком прогрессировании заболевания иссекают выступающие участки кости.
"Коричневая опухоль" гиперпаратиреоидизма.
Системное заболевание, развивается в результате опухоли паращитовидной железы, выделяющей избыточное количество гормона. Заболевают обычно лица среднего возраста, чаще женщины. Костные изменения приводят к деформации, искривлению, патологическому перелому вследствие усиленного выделения солей кальция возникают изменения во внутренних органах.
Патанатомия. Процесс характеризуется резкой перестройкой кости в виде значительного рассасывания ее и образования примитивных костных балочек. Разрастается фиброретикулярная ткань, которая замещает жировой и кроветворный костный мозг. Рассасывание кости преобладает над образованием плотных структур, пролиферация остеогенной ткани ведет к возникновению гигантоклеточных разрастаний, в которых образуются серозные и кровяные кисты.
Микроскопической картине может напоминать гигантоклеточную опухоль. Отличием является отсутствие типичных веретенообразных клеток, более выраженное фиброзное строение опухоли. Окружающая кость с признаками повышенной остеокластической резорбции и остеобластического костеобразования.
Клиника. Заболевание протекает первично хронически, отмечается постепенное развитие общих симптомов: мышечная слабость, утомляемость, тахикардия, полиурия, явления почечно-каменной болезни, боль в костях, обнаруживают искривление трубчатых костей. Поражение челюстей напоминает гигантоклеточную опухоль. Важным в диагностике является динамическое исследование содержания Са, Р в крови и моче, выявление дисбаланса.
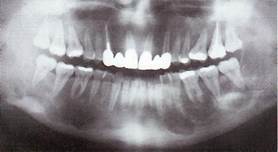
R -картина. Рентгенологическая картина проявляется в виде истончения кортикального слоя и выбухания его кнаружи, определяется множество кистовидных просветлений.
Лечение заключается в оперативном удалении аденомы паращитовидных желез, после чего постепенно происходит обратное развитие процесса.
Дата: 2019-02-02, просмотров: 412.