ЭКГ-признаки гипертрофии любого отдела сердца обусловлены:
1. Увеличением электрической активности гипертрофированного отдела, что проявляется нарастанием амплитуды зубца, который несет информацию о данном отделе;
2. Замедлением проведения по нему эл. импульса, о чем свидетельствует расширение зубца Р или комплекса QRS, а также увеличение времени внутреннего отклонения (отрезок от начала QRS до вершины зубца R);
3. Ишемическими, метаболическими изменениями, проявляющимися нарушениями процесса реполяризации желудочков и инверсией зубца Т.
Дилатация правого предсердия
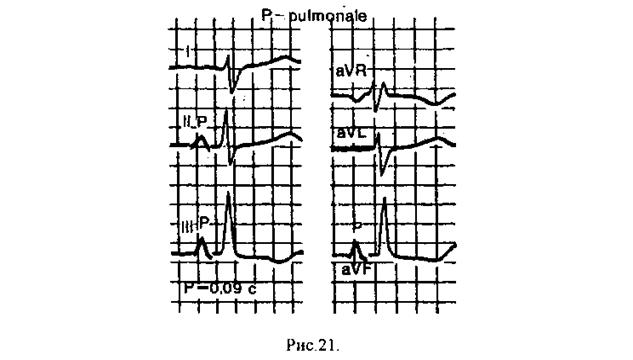
1. Высокие остроконечные зубцы Р с амплитудой >2,5 мм в отведениях II, III, aVF ("P-pulmonale"); в отведении V1 - преобладание первой положительной фазы двухфазного зубца Р
2. Продолжительность зубца Р не превышает норму - 0,10", т.к. деполяризация обоих предсердий заканчивается одновременно (в норме деполяризация правого - раньше) и общая продолжительность Р не изменяется (рис.21)
Дилатация левого предсердия
1. Уширение зубца Р >0,10" в I, II, aVL; в отведении V1 - увеличение глубины и продолжительности второй отрицательной фазы двухфазного зубца Р.
2.  Раздвоение вершины зубца Р - наличие двухгорбого Р - "P-mitrale" в тех же отведениях в результате более позднего окончания возбуждения левого предсердия (рис. 22).
Раздвоение вершины зубца Р - наличие двухгорбого Р - "P-mitrale" в тех же отведениях в результате более позднего окончания возбуждения левого предсердия (рис. 22).
Гипертрофия правого желудочка.
1. Увеличение амплитуды зубца R правых грудных отведениях V1, 2 глубины зубца S в левых грудных отведениях V5, 6.
Rv1 > 7 мм Rv1 + Sv6 > 10,5 мм
2. Расположение электрической оси вертикально или смещение ее вправо.
3. Расширение переходной зоны влево, от V3 до V 6.
4. Увеличение времени внутреннего отклонения в V1 > 0,03".
5. Смещение сегмента ST и отрицательный зубец Т в Vl,2 ,III, aVF - при выраженной гипертрофии правого желудочка с ею систолической перегрузкой (рис. 23).
 Гипертрофия левого желудочка
Гипертрофия левого желудочка
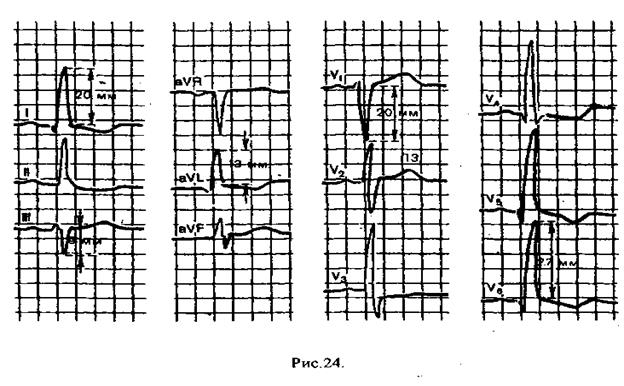
1. Увеличение амплитуды зубца R в левых грудных отведениях - V5,6 .
Rv 5,6 > Rv 4
Увеличение глубины зубца S в правых грудных отведениях - Vl,2
Rv 5, 6 > 25 мм Rv 5,6 + Sv 1,2 > 35 мм
2. Смещение электрической оси сердца влево/
3. Смещение переходной зоны вправо, к V1,2
4. Увеличение времени внутреннего отклонения в V5,6 > 0,05"
5. Смещение сегмента ST и отрицательный зубец Т в V5,6 , I, aVL - при выраженной гипертрофии левого желудочка с его систолической перегрузкой (рис.24).
ЭКГ ДИАГНОСТИКА ИБС
ЭКГ-признаки стенокардии:
1. Депрессия сегмента ST:
- Более 1 мм от изолинии;
- с динамикой в ближайшие часы (положительной или отрицательной).
2. Аномальные зубцы Т:
- Большая амплитуда;
- Симметричность;
- Островершинность;
- Полярность зубцов Т, зависящая от местоположения ишемии (при субэндокардиальной локализации зубцы Т положительны, при субэпикардиальной – отрицательны).
 |
Субэндокардиальная ишемия Субэпикардиальная ишемия
Горизонтальная депрессия ST Косонисходящая депрессия ST
ЭКГ-признаки инфаркта миокарда.
Классификация острого ИМ:
ИМ с зубцами Q (крупноочаговый).
ИМ без зубцов Q:
- Субэндокардиальный;
- Интрамуральный.
 Крупноочаговый ИМ:
Крупноочаговый ИМ:
1. Острейшая стадия: подъем RST.
2. Острая стадия:
 |
а) появление патологического зубца Q.
б) комплекс QRS типа QS.
3. Подострая стадия: зубцы Q(а) и QS(б) сохраняются, интервал ST возвращается на изолинию, зубец Т остается отрицательным
4.
 |
Рубцовая стадия: зубец Т реинвертируется, патологические зубцы Q остаются.
При определении локализации очага повреждения необходимо иметь ввиду феномен реципрокных (отраженных) изменений на ЭКГ. Его сущность заключается в следующем: если в одних отведениях регистрируется близкое к активному электроду субэпикардиальное повреждение (подъем ST), то в других отведениях, снимающих потенциал противоположной стенки, оно регистрируется как субэндокардиальное (снижение ST), за счет удаления от активного электрода. Такие взаимоотношения наблюдаются между I и III отведениями, между aVL и aVF, между III и грудными отведениями. При наличии реципрокного смещения сегмента RS-T следует диагностировать поражение тех отделов, где имеются признаки более тяжелого, т.е. трансмурального повреждения – субэпикардиального.
Субэндокардиальный ИМ.
Под субэндокардиальным ИМ обычно понимают инфаркт, располагающийся в виде тонкого слоя у эндокарда левого желудочка. В норме возбуждение очень быстро проходит субэндокардиальные отделы миокарда, вследствие этого патологический зубец Q над зоной инфаркта не успевает зарегистрироваться на ЭКГ. Комплекс QRS не изменен. Основным изменением является снижение ST ниже изолинии с дугой, обращенной выпуклостью книзу.

Интрамуральный ИМ.
Интрамуральный ИМ расположен в толще стенки левого желудочка и не доходит ни до эндокарда, ни до эпикарда. Возбуждение в стенке левого желудочка с разных сторон обходит зону инфаркта, в связи с чем, патологический зубец Q также не появляется. На ЭКГ регистрируется трансмуральная зона ишемии в виде отрицательного симметричного островершинного («коронарного») зубца Т.

В стадию рубцевания ЭКГ-признаки мелкоочаговых ИМ отсутствуют. Ds ставится на основании анамнеза и других методов исследования.
Диагностические критерии ИМ.
1. Клинические симптомы ИМ.
2. Повышение 2-х или 3-х кардиоспецифических ферментов в крови:
МВ-КФК; АСТ; ЛДГ.
3. ЭКГ-изменения:
- Длительное, не менее 48 часов, смещение ST;
- зубец Q (появляется при ИМ с Q; отсутствует при ИМ без Q).
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Перечислите основные жалобы кардиологических больных, объясните механизм их возникновения.
2. В чем особенность анамнеза жизни больных ИБС и гипертонической болезнью.
3. Какие изменения выявляемые при перкуссии сердца, наиболее характерны для митральной конфигурации сердца?
4. Какие изменения, при осмотре характерны у больных с выраженной гипертрофией и дилатацией левого желудочка?
5. Из каких дуг состоит левый и правый контур сердца?
6. Перечислите виды конфигураций сердца. В чем состоят их различия?
7. Перечислите свойства артериального пульса. Укажите наиболее характерные изменения артериального пульса при фибрилляции предсердий или частой экстрасистолии.
8. Объясните механизм образования I и II тона.
9. В чем отличие органических и функциональных шумов сердца?
10. Назовите основные и дополнительные признаки синдрома поражения эндокарда.
11. Перечислите критерии диагностики острого инфаркта миокарда (клинические, лабораторные, инструментальные).
12. Назовите факторы риска развития гипертонической болезни. В чем отличие первой и второй стадии ГБ?
Пример решения клинических задач
Задача 1
Больной Л., 58 лет. Проснулся ночью от сжимающей боли за грудиной с иррадиацией в левую руку. Боль не купировалась после приема 3 таблеток нитроглицерина. Через 30 мин боль стала нестерпимой, появился холодный пот. Вызвал бригаду скорой помощи. Доставлен в стационар. От начала появления симптомов прошло 2 часа.
Объективно: состояние тяжелое, кожные покровы бледные. В легких дыхание ослабленное везикулярное, выслушиваются влажные хрипы в нижних отделах. Тоны сердца глухие, ритмичные, ЧСС 98 ударов в мин. АД 80/50 мм рт. ст. Отеков нет.
ЭКГ:


III avF
___________________________________________________________
1. Выделите основные симптомы, сгруппируйте их в синдромы, объясните патогенез.
2. Поставьте предварительный диагноз.
3. Назначьте план обследования, напишите ожидаемые результаты.
4. План лечения.
Основные жалобы указывают на патологию сердечно-сосудистой системы. Заболевание острое, так как сердечный анамнез короткий.
Основные симптомы и их патогенез:
1. Сжимающие, нестерпимые боли за грудиной с иррадиацией в левую руку, не купировались после 3 таблеток нитроглицерина. Боли возникают в результате резкого снижения или полного прекращения коронарного кровотока вследствие тромботической окклюзии коронарной артерии. Ишемия миокарда сопровождается накоплением в нем таких биологически активных веществ, как аденозин, брадикинин, гистамин и др. Эти вещества вызывают раздражение рецепторов миокарда и окончаний симпатического и блуждающего нервов. Импульсы передаются в гипоталамус и кору головного мозга – основные высшие центры, активация которых вызывает ощущение боли.
2. Снижение АД до 80/50 мм рт. ст., тахикардия 98 ударов в мин, бледность кожных покровов, холодный пот - проявления острой тяжелой сердечной недостаточности, приведшей к неадекватной перфузии органов и тканей.
3. Изменения на ЭКГ. В III и avF отведениях регистрируется признаки некроза миокарда - патологический зубец Q, повреждения - элевация сегмента ST и ишемии - отрицательный зубец T.
Имеющиеся симптомы можно сгруппировать в следующие синдромы:
1. Sd острой коронарной недостаточности:
· Сжимающие, нестерпимые боли за грудиной с иррадиацией в левую руку, не купировались после 3 таблеток нитроглицерина
2. Sd поражения миокарда:
1) Sd сердечной недостаточности:
· АД 80/50 мм рт. ст.,
· ЧСС 98 в мин,
· бледность кожных покровов,
· холодный пот.
3. Sd ЭКГ – изменений.
В III и aVF отведениях регистрируются:
· патологический зубец Q,
· элевация сегмента ST,
· (-) зубец T.
Изменения на ЭГК указывают на острую стадию нижнего Q инфаркта миокарда.
5. Sd клинико-анамнестический:
Проснулся ночью от сжимающей боли за грудиной с иррадиацией в левую руку. Боль не купировалась после 3 таблеток нитроглицерина. Через 30 мин боль стала нестерпимой, появился холодный пот. Вызвал бригаду скорой помощи. Доставлен в стационар. От начала появления симптомов прошло 2 часа.
II. Предварительный диагноз.
Ds: ИБС: Острый нижний инфаркт миокарда с Q от …(дата ИМ).
Кillip IV. Кардиогенный шок от …(дата шока).
III. План обследования и ожидаемые результаты.
1. ОАК: лейкоцитоз, повышение СОЭ.
2. Биохимический анализ крови:
· Появление в крови биохимических маркеров гибели кардиомиоцитов: тропонин Т и I, миоглобин, КФК, КФК–МВ, АST, АЛТ, ЛДГ, ЛДГ-1.
· Появление «биохимических признаков воспаления»: повышение содержания в крови фибриногена, серомукоида, гаптоглобина, сиаловых кислот, a2-глобулина, g-глобулина, С-реактивного протеина.
3. ЭКГ – диагностика ИМ (см. выше).
4. ЭХО-КГ: снижение локальной сократимости нижней стенки ЛЖ.
IV. Лечение:
1. Режим I (постельный).
2. Стол № 10.
3. Медикаментозное лечение:
· Обезболивание – в/в морфин
· Лечение кардиогенного шока:
1. Кислород через носовой катетер.
2. Доступ в центральную вену.
3. Ноги поднять на 15°.
4. Допамин в/в.
· Восстановление коронарного кровотока и предотвращение дальнейшего тромбообразования: тромболитическая терапия – в/в стрептокиназа, антиагреганты – per os аспирин, антикоагулянты – в/в гепарин.
· При нормализации АД – per os нитраты (моночинкве, кардикет), b-блокаторы (метопролол, карведилол), ингибиторы АПФ (эналаприл, фозиноприл, лизиноприл).
· Статины – правастатин, аторвастатин.
· Метаболическая кардиоцитопротекция – триметазидин (предуктал).
Задача 2
Больная Д., 36 лет. Поступила в клинику с жалобами на одышку при незначительной физической нагрузке, сердцебиение, кашель с прожилками крови, слабость, повышение температуры 37,2-37,60С
Из анамнеза: в детстве перенесла ревматическую лихорадку. В течение последних двух лет нарастает одышка, появилось нарушение ритма.
Объективно: состояние средней тяжести, гиперемия щек с синюшным оттенком, акроцианоз. ЧДД 24 в мин, в нижних отделах легких влажные мелкопузырчатые хрипы. При осмотре области сердца видна пульсация слева от грудины. При пальпации верхушечный толчок не определяется, но в фазу выдоха выявляется диастолическое дрожание – «кошачье мурлыканье». Пульс неритмичный, 88 ударов в мин, на левой лучевой артерии величина пульсовой волны меньше чем на правой. Границы сердца: правая – на 2 см кнаружи от правого края грудины; левая – на 1.5см кнутри от среднеключичной линии; верхняя – на уровне 2 ребра по окологрудинной линии. При аускультации сердца: на верхушке выслушивается хлопающий первый тон и тон открытия митрального клапана, диастолический шум; акцент второго тона на легочной артерии;
ЧСС 96 в 1 мин, неритмичная, АД 100/60 мм рт.ст.
Печень не увеличена. Отеков нет.
Общий анализ крови: Эр. 3,4*109, Hb 128г/л, Л 8,8*106 (сдвига в формуле нет) СОЭ 32мм
Сиаловые кислоты - 260 ЕД., СРБ +++, Фибриноген - 4, 8 г/л
АСЛ-О 1:400 ЕД.
1. Выделите основные симптомы, сгруппируйте их в синдромы, объясните патогенез.
2. Нарисуйте аускультативную картину сердца.
3. Поставьте предварительный диагноз.
4. Назначьте план обследования, напишите ожидаемые результаты.
5. План лечения.
Основные жалобы указывают на патологию сердечно-сосудистой системы. Заболевание хроническое, так как болен с детства.
Основные жалобы больного и их патогенез:
1.Одышка при незначительной физической нагрузке указывает на сердечную недостаточность и связана с накоплением в крови недоокисленных продуктов обмена в частности молочной кислоты, которая, соединяясь с катионами бикарбанатов, вытесняет двуокись углерода, раздражающую дыхательный центр, что приводит к учащению и углублению дыхания.
2.Кашель с прожилками крови появляется в результате повышения давления в легочных сосудах. Кровохарканье в результате выраженной венозной легочной гипертензии (нарушение целостности капиллярных стенок с поступлением эритроцитов в дыхательные пути)
3. Сердцебиение обусловлено повышенной возбудимостью симпато-адреналовой системы вследствие снижения сократительной способности миокарда.
Дополнительные жалобы: слабость, повышение температуры тела являются признаками воспалительного процесса.
Симптомы, полученные при объективном обследовании и их патогенез.
Дата: 2018-12-21, просмотров: 467.