С.А. Рейнберг выделяет 3 вида:
1. Губчатая остеома (спонгиозная)
2. Остеома, состоящая из коркового и губчатого вещества (медуллярная)
3. Остеома из сплошного компактного костного вещества
l Спонгиозная и медуллярная наблюдаются преимущественно на длинных трубчатых костях (бедренной и плечевой)
l Компактные поражают г.о.-плоские кости черепа (область глазницы, затылочную часть черепа), чаще придаточные лобные пазухи
l Остеомы могут быть обнаружены в любом возрасте
l Рост остеом происходит очень медленно, поэтому бессимптомное течение
l Боли обычно отсутствуют
l Для компактных остеом лобной кости присутствуют глазные симптомы (диплопия)
Спонгиозная и медуллярная остеома
l Всегда исходящие из метафиза трубчатых костей оказываются отодвинутыми не только в периферическую, но и в С/3 диафиза
l Остеома всегда солитарна
l Форма – чаще представляет часть шара, опухоль сидит на кости на широкой правильной ножке
l Реже напоминает шиповидный или сталактитообразный нарост на кости
l Корковое вещество опухоли составляет продолжение коркового вещества кости
l Нарушение коркового слоя никогда не бывает
l Контуры опухоли совершенно гладки и ровны
l Остеопороз всегда отсутствует
Компактные остеомы черепа (гайморова пазуха, лобная пазуха, решетчатый лабиринт), реже в позвонках
l Имеют всегда округлую, шаровидную или яйцеобразную форму
l Характеризуются необычной интенсивностью тени - опухоль состоит из слоновой кости и дает гомогенную бесструктурную, очень глубокую тень
l Экзофитно растущие опухоли прощупываются как твердые не смещаемые образования небольших размеров, покрытые неизмененной кожей;
l эндокраниальные обнаруживаются, как правило, только на рентгенограммах.
Рентгенологически характеризуется дополнительным образованием небольших размеров, большой плотности с четкими контурами в проекции придаточных пазух или задних отделов позвонков. Губчатая или смешанные остеомы напоминают остеохондрому или костно-хрящевой экзостоз, исходящий из метафизарных или метадиафизарных отделов с широкой ножкой, имеющий четкий контур, без наличия обызвествлений. В отличие от остеохондромы не имеет хрящевого покрытия.
Лечение. При росте опухоли показана краевая резекция кости.
Остеоид-остеома
l В настоящее время рассматривают это заболевание как доброкачественную опухоль кости остеогенного происхождения со своеобразным течением
l Опухоль часто развивается у детей в возрасте 10-14 лет
l Жалобы больных однотипны, это постоянные изнурительные боли, не утихающие в покое и усиливающиеся ночью, проходящими при приеме анальгетиков, с постепенно повышающейся дозировкой. Нередко боли иррадиируют в соседний сустав, в связи с чем истинная локализация опухоли в течение длительного времени остается нераспознанной. Несмотря на длительное течение, интенсивность болей не нарастает.
l Типичная локализация — диафизы трубчатых костей (в 50% случаев поражается большеберцовая кость).
Рентгенологические симптомы возникают значительно позже клинических проявлений опухоли
l первым на рентгенограмме обнаруживают склероз кости.
l На участке поражения формируется одностороннее или муфтообразное утолщение кости в виде гиперостоза.
l Позднее в толще гиперостоза формируется основной отличительный признак остеоид-остеомы - ее «гнездо» в виде очага разрежения диаметром до 1 см, внутри которого могут отмечаться мелкие костные включения.
Лечение - хирургическое: краевая резекция с обязательным удалением гнезда остеоид-остеомы. Показателем удаления гнезда является исчезновение характерных для остеоид-остеомы болей в первый послеоперационный день.
Остеобластома
l Среди губчатых остеоид-остеом встречаются так называемые гигантские остеоид-остеомы или остеобластомы;
l гистологическая структура обоих видов идентична, но в клинической и рентгенологической картине между ними существуют некоторые отличия
l При гигантской остеоид-остеоме могут отсутствовать сильные изнурительные боли. При локализации в позвоночнике возможна иррадиация болей в суставы нижних конечностей (тазобедренный, коленный). Боли снимаются или значительно облегчаются приемом анальгетиков. Течение заболевания длительное (годами до рентгенологического выявления очага деструкции кости). Излюбленная локализация в дужках позвонков, костях запястья, предплюсны, редко в длинных трубчатых костях.
l Наиболее типичная локализация — позвонки, включая тела. Трубчатые кости (бедренная, большеберцовая, плечевая) — второе по частоте место развития. При локализации опухоли в костях кисти и стопы отмечается увеличение объема мягких тканей над очагом деструкции, болезненное при пальпации. При локализации опухоли вблизи сустава возможно нарушение его функции (ограничение движений). При локализации опухоли в позвоночнике отмечается ограничение подвижности, выпрямление физиологических искривлений, возможны боли радикулярного характера.
Рентгенологически для них характерно
l «гнездо» больших размеров и слабовыраженная склеротическая реакция.
l Кортикальный слой над крупным «гнездом» при отсутствии выраженного склероза может прерываться, и ткань гнезда выходит за пределы кости.
l Отмечены случаи патологического перелома.
l Значительную помощь в визуализации опухоли оказывают КТ и МРТ. При значительных размерах опухоли возможен разрыв кортикального слоя с выходом опухоли в окружающие мягкие ткани. При cходной клинической картине с остеоид-остеомой в рентгенологическом oтображении остеобластома отличается большими размерами, отсутствием гнезда и менее выраженными периостальными наслоениями.
l Лечение - хирургическое краевая или сегментарная резекция кости с ауто- или аллопластическим замещением дефекта.
Остеохондрома Достаточно частое заболевание костной системы, которое вероятнее всего представляет собой порок развития и может быть связано с наследственными факторами. Возникает практически в любой кости, которая проходит хрящевую фазу развития. Остеохондрома cocтоит из костного основания и его хрящевого покрытия. Интенсивный рост экзостоза или возобновление его роста после остановки роста скелета характеризует его превращение в хрящевую опухоль – хондрому или вторичную хондросаркому.
В редких случаях бывает множественной
l Высокий процент озлокачествления
· Чаще локализуется в плечевой кости в пределах в/3 или с /3 , в области из одного метаэпифиза в области коленного сустава
· В головке МБК
· При локализации в лопатке (в клинике шум трения, хруст)
· Позвоночник поражается чаще в средней части грудного отдела
· Остеохондрома, занимающая эпифизарный конец длинной трубчатой кости, растет не по направлению к суставной щели, а противоположную сторону
· Клиника. Единичные или множественные образования. Как правило, опухоль безболезненна. При больших размерах могут ограничиваться движения в близлежащем суставе. Рост – медленный. Клинические размеры приблизительно соответствуют рентгенологическим. Чаще всего локализуется в метафизарных отделах плечевой, большеберцовой и бедренной костей. Большинство больных в возрасте до 20 лет. Несколько чаще болезнь проявляется у лиц мужского пола. При множественных экзостозах целесообразна консультация генетика.
Рентгенологически
l Опухоль сидит на более или менее широкой ножке и возвышается на кости в виде цветной капусты
l Поверхность опухоли бугриста, причем отдельные бугры бывают различных размеров
l Контуры резко очерчены
l Корковое вещество кости переходит на поверхность опухоли или же вступает в середину нароста
l Рисунок остеохондромы не гомогенен, а состоит из правильных костных островков, веерообразных пучков и перегородок, лежащих среди светлого фона хряща
l Озлокачествление солитарных остеоходром отмечается в 1-2% случаев, множественных остеохондром - в 5-10% случаев, чаще - при локализации в костях таза и лопатке. Малигнизация проявляется заметным ускорением роста, иногда появлением болей. На рентгенограммах появляются размытость контуров, увеличение обызвествлении в мягкотканном компоненте опухоли.
l Лечение. Единственным методом лечения является хирургический - краевая резекция кости с обязательным удалением основания ножки экзостоза.
Хондрома Редко встречающаяся солитарная доброкачественная хрящевая опухоль, источником роста которой является необызвествившийся в процессе оссификации скелета участок хрящевой ткани или участок эктопированной эмбриональной хрящевой ткани в костях, не проходящих хрящевую стадию формирования (ключица и др.). Множественные хондромы развиваются вторично у больных, страдающих врождённым диспластичееким процессом - множественным хондроматозом костей (болезнь Олье). Хондромы чаще всего локализуются в костях кисти и стопы, реже в метафизарных отделах длинных трубчатых костей, плоских костях.
l Наблюдается чаще в детском и юношеском возрасте, встречается так же до 30-40 лет
l Делится на центральные - энхондромы, поверхностные – экхондромы
l Чаще множественные, двухсторонние, не симметричные
l В малых цилиндрических костях хондромы гнездятся в диафизах и эпифизах, в больших трубчатых - только в метаэпифизарных концах
Клиника. Течение большинства хондром бессимптомное. Могут беспокоить периодически возникающие ноющие боли в близлежащем суставе, возможно длительное бессимптомное течение, при котором первым проявлением заболевания может быть, патологический перелом.
Рентгенологически
l При множественных хондромах периферических костей- отдельные опухоли представляются шарообразными или слегка овальными, они лежат то более центрально и вздувают кость изнутри, то чаще эксцентрично и более поверхностно и связаны только с корковым веществом кости
l Каждая опухоль состоит из прозрачного, хрящевого фона, на котором выделяются характерные островки, точечки и крапинки из извести или костного вещества
l Наружные контуры всегда гладкие
l Скорлупа костного вещества, покрывающая опухоль со всех сторон,бывает то очень тонкой , то более толстой
l Корковый слой кости истончен и часто отодвинут опухолью в сторону
l Остеопороз кости отсутствует
l Периостальных реакций нет
l Нередко центрально расположенная хондрома осложняется патологическим переломом
Лечение. Только хирургическое - краевая или реже сегментарная резекция кости с ауто- или аллопластикой дефекта. Операция должна быть радикальной и абластичной, т.к. нередко такая опухоль уже является вторичной хондросаркомой.
Хондробластома (опухоль Кодмена) редко встречающаяся хрящевая опухоль
l Это первичная опухоль костного скелета, возникающая из хондробластов
l Встречается с одинаковой частотой у обоих полов, в возрасте 10-50 лет, но чаще в период полового созревания
l Типичная локализация – эпифизарный конец больших трубчатых костей, 2-е место – проксимальный конец ББ и дистальный конец бедренной кости, затем – любые кости скелета
l Растет медленно, длительно, обычно годами
Клиника. Характерна длительно существующая, непостоянной интенсивности боль ноющего характера. Часто отмечается нарушение функции близлежащего сустава, а также наличие выпота в суставе, повышение местной температуры над опухолью.
Рентгенологически
l В губчатом веществе эпифиза, распространяясь в какой-то мере на метафиз, на месте эпифизарного хряща обнаруживается костный дефект округлой или овоидной правильной формы, небольших размеров, укладывающихся в пределах 2-5,5 см
l Дефект всегда лежит несколько в стороне от кости
l Кость может быть на уровне поражения немного вздута, корковый слой приподнят, чаще всего сохраняет свою непрерывность, но может быть и подрыт изнутри и даже разрушен
l На фоне дефекта выступают крапчатые известковые включения
l Дефект окаймлен четким склеротическим ободком различной толщины
l Иногда видна периостальная реакция
l Редкая опухоль, локализующаяся в эпифизах и эпиметафизах длинных трубчатых костей.
Лечение хирургическое и заключается в околосуставной резекции с ауто- или аллопластическим замещением дефекта кости.
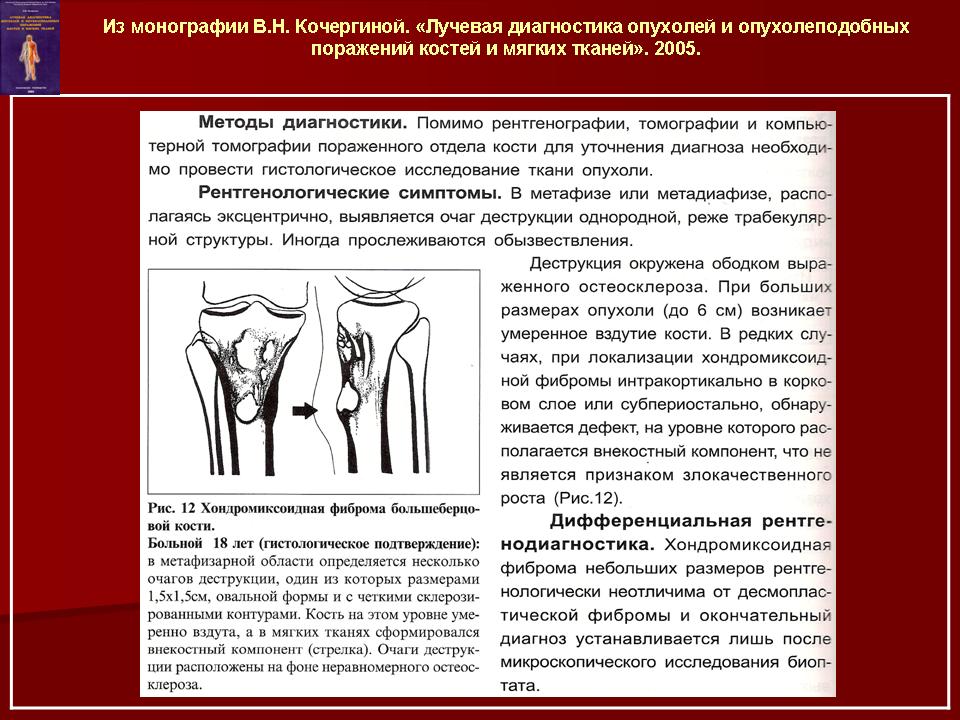
ХОНДРОМИКСОИДНАЯ ФИБРОМА
Первым симптомом является деформация кости, появление припухлости. Боли умеренно выраженные, ноющего характера.
Лечение хирургическое в объеме краевой резекции кости.



Ксантофиброма исключительно редко встречающаяся доброкачественная опухоль, наблюдающаяся у лиц любого возраста
l Локализация — метадиафизы длинных костей.
l Клиника выражена слабо.
Рентгенологически
l определяется центральная мелкоочаговая деструкция в сочетании с циркулярным утолщением кортикального слоя,
l без свежей периостальной реакции
ГИГАНТОКЛЕТОЧНАЯ ОПУХОЛЬ (ГКО) Микроскопически опухоль состоит в основном из клеток двух типов: вытянутых с округлым или овальным ядром, и многоядерных гигантских, содержащих до100 ядер.
l Встречается достаточно часто (от 5 до 11 % случаев всех опухолей скелета)
l Поражаются люди чаще в возрасте 20-40 лет
l ¾ всех случаев поражаются трубчатые кости (чаще - дистальный конец БК, проксимальный конец ББК, дистальный конец лучевой кости)
l ¼-плоские кости (чаще - тазовые кости и лопатка)
l В 10% всех случаев ГКО поражается нижняя челюсть
Характерно
l одиночность и изолированность поражения (исключение –поражение суставных поверхностей, пр.коленный сустав)
l Расположение ГКО в эпиметафизарном конце кости, данный отдел значительно вздут и деформирован, имеет вид крупнобугристого полушария, булавы, буталки
l Главный рост Cr вдоль длинной оси кости в сторону С/3 диафиза
l Поперечник Cr может превышать нормальный диаметр кости до огромных размеров, в 3-5 раз
l в 15 % случаев возникают патологические переломы
Клиника
Характерны умеренной интенсивности боли, усиливающиеся при физической нагрузке, возможны ночные боли, нарушение функции близлежащего сустава. Бывает нарушение конфигурации сустава, усиление сосудистого рисунка, ограничение движений, иногда встречается уменьшение объема конечности (атрофии мышц) и патологические переломы, которые могут срастаться при иммобилизации.
Чистые ГКО не вызывают ни одного клинического симптома
l Очень медленно в течение многих, нередко 5-8-10 лет, растут, не метастазируют в ЛУ или отдаленные органы
l Кожа - синюшна, блестяща
l Пальпация - болезненна
l Активные боли не всегда
С.А Рейнберг выделяет 2 типа ГКО:
1. Ячеистый
2. Диффузно-остеокластический или остеолитический
l Оба типа могут превращаться в друг друга
Ячеистый тип
l ГКО состоит из множества крайне характерных отдельных и мельчайших камер, отделенных друг от друга полными и неполными перегородками
l Структура опухоли напоминает кучу мыльных пузырей или неправильные соты
l В начале заболевания корковое вещество патологического образования раздвигается и как бы вздувается изнутри
l Корковое вещество - истончается,при больших размерах опухоли может рассосаться и исчезнуть
l Костный диафиз – незначительно в виде небольшого раструба расширен
l Реактивные изменения со стороны соседней костной ткани – отсутствуют, рисунок нормален, надкостничных наслоений нет
l КМК наглухо отделен от очага деструкции – он закрыт поперечной выпуклой в его сторону пластинкой
Диффузно-остеокластический или остеолитический тип
l Полное отсутствие ячеистого и трабекулярного рисунка
l Чаще - обрисовывается краевой блюдцеобразный более или менее глубокий дефект
l Корковый слой на пораженном месте совершенно рассасывается, а на границе с дефектом корка лишь заострена, не подрыта и не имеет никаких периостальных наслоений
l Сама ГКО устремляется от кости в мягкие ткани, приподнимая и оттесняя мышцы и наружные покровы
l Вдоль КМК не распространяется
l Соседние участки сохраняют нормальный губчатый рисунок
l Рентгенологически - очаг деструкции, центрально расположенный в метаэпифизарных отделах длинных трубчатых костей, отграниченный от неизмененной ткани слабо выраженной зоной склероза. Очаг деструкции при значительных размерах вызывает истончение и вздутие кортикального слоя с возможным его разрушением и выходом опухоли в мягкие ткани, что указывает на возможность инфильтрирующего роста. Очаг деструкции нередко имеет ячеистое строение.
l Опухоль относится к условно доброкачественным. Возможно озлокачествление. Частота озлокачествления возрастает после лучевой терапии (40 Гр) и при рецидивах после нерадикальных операций.
l Рентгенологические признаки: быстрое увеличение остеолитического очага деструкции с потерей четкости контуров и исчезновением зоны склероза, с разрушением и разволокнением кортикального слоя, возможным появлением козырька Кодмена и экстраоссального распространения. Возможны единичные и множественные метастазы в легкие.
l Лечение - хирургическое. При ячеистой структуре и ограниченными размерами очага, спокойным клиническим течением производится околосуставная краевая резекция с злектрокоагуляцией стенок костной полости и алло- или аутопластикой дефекта.
l При литическнх формах с выраженной клинической картиной и при больших размерах патологического очага производится сегментарная резекция суставного конца кости с эндопротезированием или аллопластикой дефекта кости.
l Процент рецидивов и метастазов возрастает при разрушении кортикального слоя кости, выходе опухоли в мягкие ткани и наличии патологического перелома. Показана предоперационная лучевая терапия. Её можно использовать при локализации опухоли в позвоночнике, крестце и других локализациях, когда радикальное и абластичное удаление опухоли затруднено. Доза – не выше 40 Гр.
l 5-летняя выживаемость составляет 96%.
Гемангиома
l Доброкачественная сосудистая опухоль, характеризующаяся длительным бессимптомным течением. Преимущественно поражает тела позвонков и кости свода черепа.
l Рентгенологически гемангиома характеризуется диффузным лучистым или мелкоочаговым изменением структуры кости. Кортикальньй слой не поражается, периостальных реакций нет. Участки измененной структуры отграничены зоной выраженного склероза. При локализации в теле позвонка гемангиома характеризуется вертикально расположенными утолщенными костными балками, встречаются патологические переломы, что делает возможной постановку правильного диагноза .
l Лечение. Основной метод - лучевая терапия, только при наличии клинических симптомов или же при появлении неврологических симптомов, обусловленных давлением опухоли на спинной или головной мозг. РОД 1,6-2 Гр, СОД 20-35 Гр. Результат: исчезновение клинических симптомов быстро или на протяжении 4-6 мес.
Дата: 2018-12-21, просмотров: 682.