Авторы и рецензенты
Болдуева С.А., Зимина В.Ю., Константинова И.В. , Кузнецова О.Ю., Лопатин З.В., Медведева О.И., Моисеева И.Е., Рипп Е.Г., Рипп Т.М., Феоктистова В.С., Черногорюк Г.Э.
2. Уровень измеряемой подготовки
Лица, завершившие обучение по программе ординатуры в соответствии с Федеральным государственным образовательным стандартом высшего образования по специальности 31.08.54 «Общая врачебная практика (семейная медицина)» (уровень подготовки кадров высшей квалификации), а также лица, завершившие обучение по программе профессиональной переподготовки по специальности 31.08.54 «Общая врачебная практика (семейная медицина)» (уровень подготовки кадров высшей квалификации), успешно сдавшие Государственную итоговую аттестацию.
Профессиональный стандарт (трудовые функции)
Профессиональный стандарт «Специалист по общей врачебной практике», проект Государственного бюджетного образовательного учреждения высшего профессионального образования «Волгоградский государственный медицинский университет» Министерства здравоохранения Российской Федерации, г. Волгоград
А/02.7 Проведение обследования пациента с целью установления диагноза.
Проверяемые компетенции
Проведение физикального обследования пациента с целью установления диагноза.
Задачи станции
Демонстрация аккредитуемым алгоритма физикального обследования пациента с подозрением на заболевание сердечно-сосудистой системы, интерпретация полученных данных, а также описание выявленных феноменов по специальной форме.
Примечание: оценка навыков сбора анамнеза, гигиенической обработки рук, общения с «трудным» пациентом не проводится.
Продолжительность работы станции
Всего – 10' (на непосредственную работу – 8,5')
Таблица 1
| 0,5' – ознакомление с заданием (брифинг) | 0,5' |
| 7,5' – предупреждение об оставшемся времени на выполнение задания | 8' |
| 1' – приглашение перейти на следующую станцию | 9' |
| 1' – смена аккредитуемых | 10' |
Для обеспечения синхронизации действий аккредитуемых при прохождении цепочки из нескольких станций, а также для обеспечения бесперебойной работы на каждой станции, перед началом процедуры первичной специализированной аккредитации целесообразно подготовить звуковой файл (трек) с записью голосовых команд, автоматически включаемых через установленные промежутки времени.
Информация для организации работы станции
Для организации работы станции должны быть предусмотрены
7.1. Рабочее место члена аккредитационной комиссии (АК) (таблица 2)
Таблица 2.
| № п/п | Перечень оборудования | Количество |
| 1 | Стол рабочий (рабочая поверхность) | 1 шт. |
| 2 | Стул | 2 шт. |
| 3 | Чек-листы в бумажном виде | по количеству аккредитуемых |
| 4 | Шариковая ручка | 2 шт. |
| 5 | Персональный компьютер с выходом в Интернет для заполнения чек-листа в электронном виде (решение о целесообразности заполнения чек-листа в режиме on-line принимает Председатель АК) | 1 шт. |
7.2. Рабочее место вспомогательного персонала (таблица 3)
Таблица 3.
| № п/п | Перечень оборудования | Количество |
| 1 | Стол рабочий для вспомогательного персонала, управляющего симуляционным оборудование | 1 шт. |
| 2 | Стул для вспомогательного персонала, управляющего симуляционным оборудование | 1 шт. |
| 3 | Персональный компьютер, управляющий симуляционным оборудованием/ блок управления | 1 шт. |
| 4 | Микрофон | 1 шт. |
Информация для членов АК
Нормативные и методические документы, используемые для создания паспорта
Нормативные акты
1. Приказ Минздрава России от 02.06.2016 г. N 334н «Об утверждении Положения об аккредитации специалистов»
2. Приказ Минздрава России от 15.11.2012 г. N 923н «Об утверждении порядка оказания медицинской помощи взрослому населению по профилю «терапия»».
3. Приказ Минздрава России от 15.11.2012 г. № 918н «Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями».
11.2. Клинические рекомендации
1. Национальные клинические рекомендации по ведению, диагностике и лечению клапанных пороков сердца, 2009 г. -https://racvs.ru/custom/files/clinic/valve2009.pdf
2. Клинические рекомендации «Аортальный стеноз», 2016 - https://racvs.ru/clinic /files/2016/Aortic-stenosis.pdf
3. Клинические рекомендации «Митральный стеноз», 2016 - https://racvs.ru /clinic/files/2016/mitral-stenosis.pdf
4. Клинические рекомендации «Аортальная регургитация», 2016 - https://racvs.ru /clinic/files/2016/Aortic-regurg.pdf
5. Клинические рекомендации «Митральная регургитация», 2016 - https://racvs.ru /clinic/files/2016/mitral-regurg.pdf
6. Клинические рекомендации «Пролапс митрального клапана», 2016 - https://racvs.ru/clinic/files/2016/Mitral-valve-prolapse.pdf
7. Национальные клинические рекомендации «Кардиоваскулярная профилактика», 2017 г. -http://www.scardio.ru/content/images/recommendation/nacionalnye_rekomendacii_po_ kardiovaskulyarnoy_profilaktike.pdf
8. Национальные клинические рекомендации «Диагностика и лечение фибрилляции предсердий»,2012 - http://www.scardio.ru/content/Guidelines/FP_rkj_13.pdf
9. Национальные клинические рекомендации «Диагностика и лечение артериальной гипертензии», 2010 - http://www.scardio.ru/content/Guidelines/recommendation-ag-2010.pdf
10. Клинические рекомендации. Хроническая сердечная недостаточность (ХСН), 2016 - http://www.ossn.ru/upload/medialibrary/003/%D0%A0%D0%B5%D0%BA%D0%BE%D0 %BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8%D0%9E%D0%A1%D0%A1%D0%9D_%D0%9C%D0%97_30012017.pdf
11. Рекомендации Европейского Общества Кардиологов (ESC) по диагностике и лечению гипертрофической кардиомиопатии, 2014 - http://www.scardio.ru /content/Guidelines/cardiomiopatiya_ESC_2014.pdf
12. Рекомендации Европейского Общества Кардиологов (ESC) по лечению пациентов с желудочковыми нарушениями ритма и профилактике внезапной сердечной смерти, 2015 - http://www.scardio.ru/content/Guidelines/sudden%20death_7_16.pdf
13. Рекомендации Европейского Общества Кардиологов (ESC) по диагностике и ведению пациентов с заболеваниями перикарда, 2015 - http://www.scardio.ru/content/Guidelines/ESC_Pericard_2015.pdf
14. Рекомендации Европейского Общества Кардиологов (ESC) по диагностике и лечению легочной гипертензии, 2015 - http://www.scardio.ru/content/Guidelines/ESC%20_ L_hypert_2015.pdf
12. Дополнительная и справочная информация, необходимая для работы на станции (информация для члена АК)
Общий осмотр
1. Оценить положение больного
2. Оценить цвет кожных покровов наличие и характер цианоза
3. Оценить пульсацию шейных вен и сонных артерий
4. Оценить наличие пульсации в эпигастральной области
Осмотр грудной клетки
1. Оценить форму грудной клетки.
2. Оценить наличие деформаций
Гипертрофическая кардиомиопатия (Рекомендации Европейского Общества Кардиологов (ESC) по диагностике и лечению гипертрофической кардиомиопатии, 2014)
Гипертрофическая кардиомиопатия (ГКМП) определяется наличием утолщенной стенки левого желудочка (ЛЖ), возникновение которой невозможно объяснить только условиями аномального давления.
Инструментальная диагностика. Диагноз ГКМП ставится на основании выявления утолщения стенки ЛЖ любым визуализирующим методом. Другими показателями фенотипа заболевания являются миокардиальный фиброз, аномалии митрального клапана, дисфункция коронарного микроциркуляторного русла и эхокардиографические аномалии. Наличие утолщения стенки ЛЖ, которое невозможно объяснить перегрузкой, должно побуждать к системному поиску причины заболевания.
ГКМП это наличие утолщения стенки ЛЖ > 15 мм в одном или более сегментах миокарда ЛЖ по результатам любой визуализирующей методики (эхокардиографии, магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ) сердца), которое невозможно объяснить исключительно условиями аномального давления.
Стандартная 12-канальная ЭКГ является полезным методом при постановке диагноза, а также указывает на распространение гипертрофии или рубцовые изменения миокарда. ЭКГ это чувствительный, но неспецифический ранний маркер заболевания у родственников.
Длительное ЭКГ-мониторирование рекомендуется в качестве первичного обследования для оценки риска внезапной сердечной смерти.
3) Митральный стеноз (Клинические рекомендации «Митральный стеноз», 2016)
Митральный стеноз (МС) – обструкция пути притока ЛЖ на уровне МК в результате структурной деформации аппарата МК, препятствующая необходимому открытию МК во время диастолического наполнения левого желудочка.
Жалобы и анамнез. Пациенты могут не предъявлять жалобы активно, рекомендуется при сборе анамнеза обратить внимание на усталость, одышку или симптомы альвеолярного отека легких. МС может манифестировать впервые возникшей фибрилляцией предсердий или тромбоэмболиями. Иногда пациенты жалуются на кровохарканье, дисфагию, осиплость голоса.
Физикальное обследование. Рекомендуется при аускультации обратить внимание на усиленный первый тон сердца (S1), щелчок открытия (OS), низкочастотный среднедиастолический шум и пресистолический шум. Эти данные, однако, могут также присутствовать у пациентов с неревматической обструкцией МК (например, с миксомой левого предсердия) и, в то же время, могут отсутствовать при тяжелой легочной гипертензии, низком сердечном выбросе и при резко кальцинированном неподвижном МК. Более короткий интервал A2–OS и увеличенная продолжительность диастолического шума указывают на более тяжелый МС. Интервал A2– OS менее 0,08 с предполагает тяжелый МС. Признаки легочной гипертензии при осмотре, такие как акцент второго тона или пульсация правого желудочка (ПЖ), также указывают на тяжелый МС.
Лабораторная диагностика. Специфическая лабораторная диагностика не требуется.
Инструментальная диагностика. Методом верификации митрального стеноза является ЭхоКГ. Всем пациентам рекомендуется пройти полный протокол обследования с помощью ЭхоКГ.
4) Аортальная регургитация (Клинические рекомендации «Аортальная регургитация», 2016)
Аортальная регургитация (АР) - порок, характеризующийся не смыканием створок клапана, приводящий к обратному потоку крови во время диастолы в ЛЖ. Синонимы: недостаточность аортального клапана, аортальная недостаточность. Хроническая АР длительное время протекает бессимптомно. При расспросе пациента рекомендуется обратить внимание на наличие стенокардии, одышки при физической нагрузке и покое, приступов удушья.
Диагноз хронической тяжелой АР обычно ставится на основании следующих признаков:
· Диастолический шум во II межреберье справа от грудины и в III- IV у левого края грудины и проводится на верхушку сердца. По характеру это высокочастотный шум, чаще убывающий (decrescendo), связан с быстрым снижением объема или степени регургитации в течение диастолы.
· Смещения пульсации ЛЖ
· Увеличение пульсового давления, за счет выраженного снижения диастолического давления и умеренного повышения систолического давления.
· Периферические симптомы, отражающие большое пульсовое давление (пульсация сонных артерий, симптом де Мюссе).
· Шум Остина-Флинта – специфичный признак тяжелой АР, низкочастотный грохочущий диастолический шум часто выслушивается на верхушке.
Инструментальная диагностика.
· Эхокардиография является ключевым методом диагностики для подтверждения диагноза КПС, а также оценки тяжести и прогноза заболевания
· Нагрузочные тесты при хронической АР рекомендуются для оценки функциональных возможностей и выявления симптомов у пациентов, имеющих атипичную картину болезни
· Рентгенография органов грудной клетки для оценки размеров сердца и восходящей аорты
· Рекомендуется зондирование сердца с ангиографией корня аорты и с измерением давления в ЛЖ для оценки тяжести регургитации, функции ЛЖ или определения размера корня аорты, когда неинвазивные тесты являются неинформативными или противоречат клиническим данным у пациентов с АР.
· Коронарная ангиография рекомендуется до протезирования аортального клапана (ПАК) у пациентов с признаками ИБС
5) Митральная регургитация хроническая (Клинические рекомендации «Митральная регургитация», 2016)
Митральная регургитация (МР) - обратное поступление крови в систолу желудочков в полость левого предсердия в результате нарушения целостности митрального клапана.
Физикальное обследование. Осмотр прекардиальной области в большинстве случаев не выявляет изменений (левый желудочек нормального размера и не вызывает усиленной верхушечной пульсации). Систолический шум может не быть голосистолическим, но может иногда отсутствовать. Атипичной находкой при осмотре может быть третий тон сердца или ранний диастолический шум.
Инструментальная диагностика.
· ЭКГ - для оценки ритма
· Рентгенография грудной клетки – для уточнения состояния малого круга кровообращения и выявления легочного застоя.
· Трансторакальная эхокардиография может выявить степень поражения МК и обеспечить полуколичественную информацию относительно тяжести регургитации; однако иногда метод недооценивает тяжесть регургитации. В случае гиперкинетической систолической функции ЛЖ у пациента с острой сердечной недостаточностью может быть заподозрена тяжелая МР.
· Чреспищеводная ЭхоКГ для уточнения деталей анатомического поражения МК и выбора оптимальной хирургической тактики.
· Трансторакальная эхокардиография показана для базовой (первичной) оценки размеров и функции ЛЖ, ПЖ и размера ЛП, давления в легочной артерии и тяжести МР.
· Нагрузочная допплер-эхокардиография может быть выполнена бессимптомным пациентам с тяжелой МР для оценки толерантности к физической нагрузке и эффекта воздействия нагрузки на давление в легочной артерии и тяжесть МР.
· Зондирование сердца по показаниям.
6) Пролапс митрального клапана (Клинические рекомендации «Пролапс митрального клапана», 2016)
Пролапс митрального клапана (ПМК) определяется как систолическоевыбуханиеодной или обеих митральных створок в ЛП.
Физикальное обследование Первичная диагностика ПМК осуществляется на основании данных физикального обследования. Типичной аускультативной картиной считается наличие среднего диастолического щелчка, высокий короткий шум. Аускультативная картина может варьировать в зависимости от времени заполнения и функции сократимости ЛЖ. Щелчок возникает в результате внезапного напряжения митрального аппарата, когда створки клапана пролабируют в левое предсердие во время систолы. Средний систолический щелчок может сопровождаться поздним систолическим шумом, который обычно бывает средним и высоким; точка наилучшего выслушивания – верхушка сердца. Иногда шум бывает музыкальным или может быть похож на автомобильный гудок. Характер и интенсивность шума также варьируют при определенных условиях. Аускультация в динамике может быть полезной для диагностики ПМК. Изменение конечного диастолического объема ЛЖ приводит к изменениям времени появления среднего диастолического щелчка и шума, когда конечный диастолический объем снижается и комплекс щелчок-шум выслушивается сразу после первого сердечного тона. Увеличение объема крови в желудочке (например, сидение на корточках), снижение сократимости миокарда или увеличение постнагрузки ЛЖ увеличивают время от начала систолы до ПМК, и комплекс щелчок-шум смещается в сторону второго сердечного тона. ПМК может быть и при отсутствии этих классических данных.
Инструментальная диагностика.
· ЭКГ - часто без патологических изменений
· Мониторирование ЭКГ - можно выявить аритмии у пациентов с учащенным сердцебиением. Мониторирование ЭКГ не показано в качестве рутинного теста у бессимптомных пациентов. Следует отметить, что большинство выявленных аритмий не угрожают жизни, пациенты с ПМК часто жалуются на учащенное сердцебиение, а ЭКГ не выявляет каких-либо отклонений.
· Двухмерная и допплеровская эхокардиография служит методом выбора диагностики ПМК.
Описание сценария
Параметры клинической картины заболевания устанавливается членом АК на блоке управления манекена—имитатора пациента (тренажера) для диагностики заболеваний сердечно-сосудистой системы в соответствии с заданием, полученным аккредитуемым (таблица 10)
Таблица 10.
ИССЛЕДОВАНИЕ
ПОКАЗАТЕЛИ
Общий осмотр
Исследование пульса
Аускультация сердца
Область митрального клапана
Тоны сердца
Интракардиальные шумы
Область аортального клапана
Тоны сердца
Интракардиальные шумы
Тоны сердца
Интракардиальные шумы
Тоны сердца
Интракардиальные шумы
Сценарий № 1.
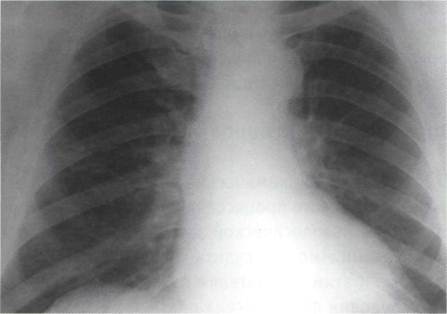
Рис. 2 Обзорная рентгенограмма органов грудной клетки (к сценарию № 1)
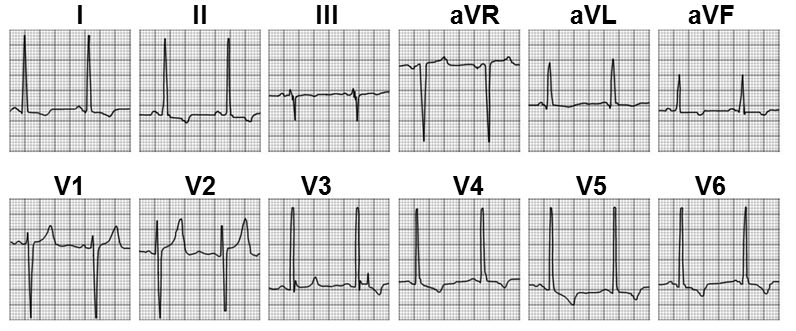
Рис. 3 ЭКГ (к сценарию № 1)
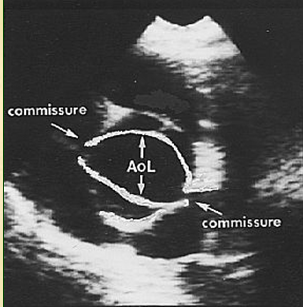
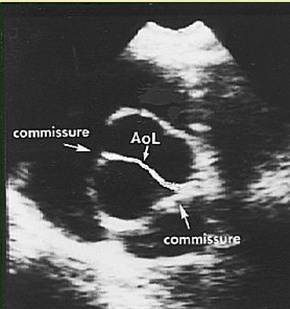
| Рис. 4. ЭхоКГ (систола) (к сценарию № 1) | Рис. 4а. ЭхоКГ (диастола) (к сценарию № 1) |
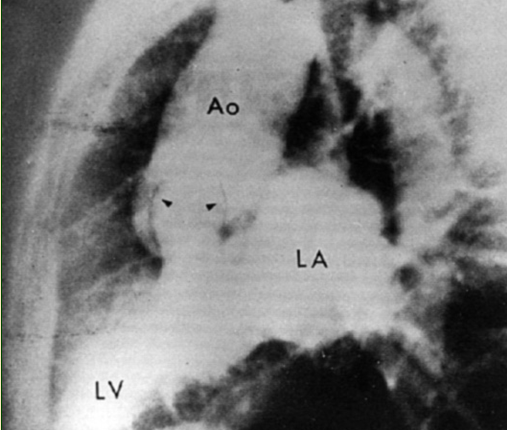
Рис. 5 Коронарография (к сценарию № 1)
Сценарий № 2.
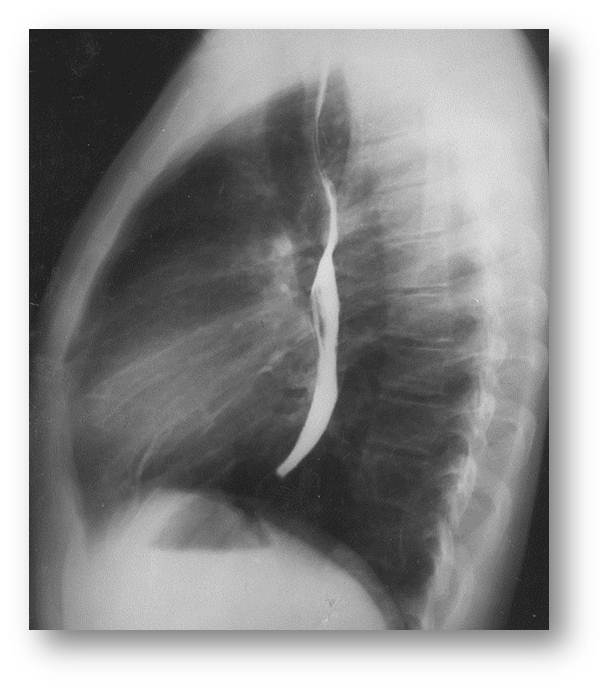
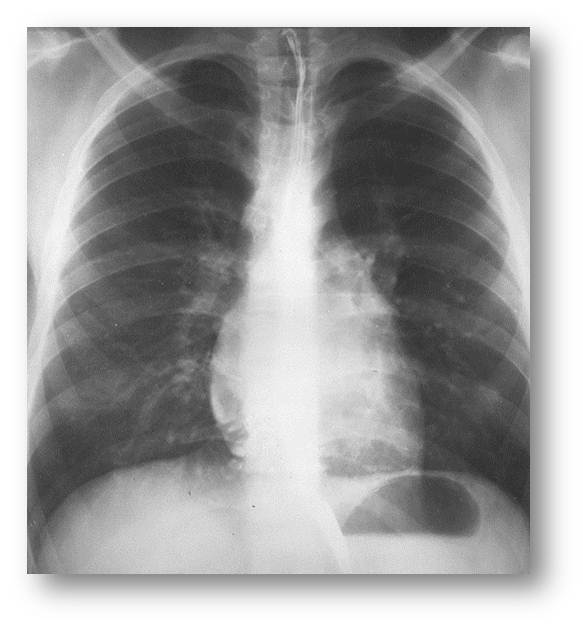
| Рис.6. Обзорная рентгенография органов грудной клетки, прямая проекция (к сценарию № 2) | Рис. 6а. Обзорная рентгенография органов грудной клетки, боковая проекция (к сценарию № 2) |
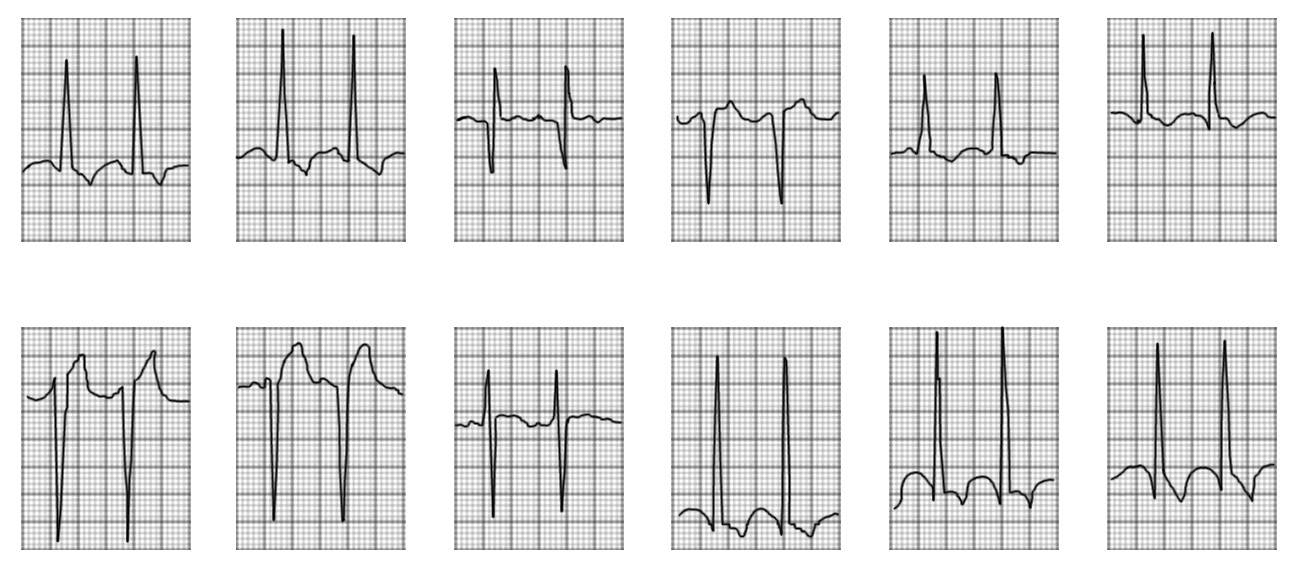
Рис. 7 ЭКГ (к сценарию № 2)
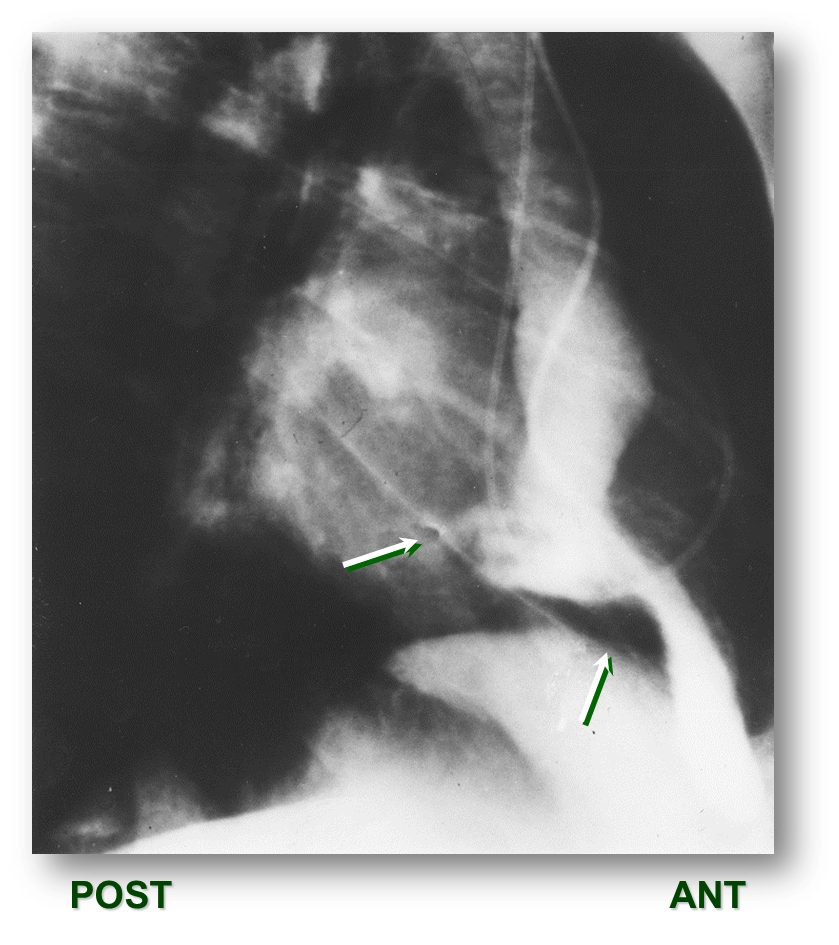
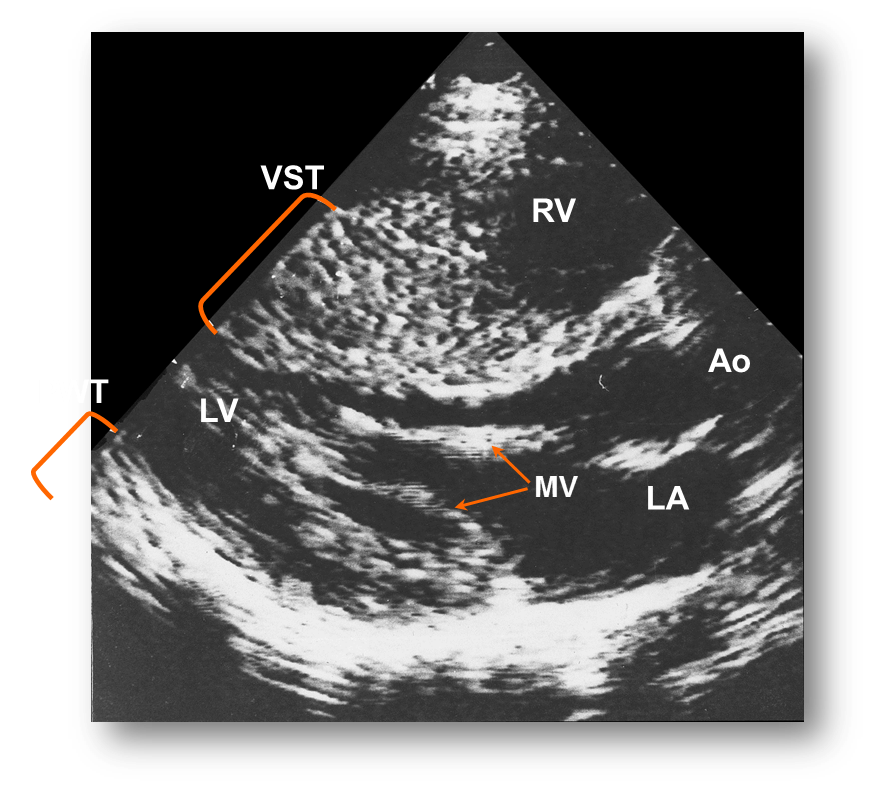
| Рис.8 Коронарография (к сценарию № 2) | Рис. 9 ЭхоКГ (к сценарию № 2) |
Сценарий № 3.
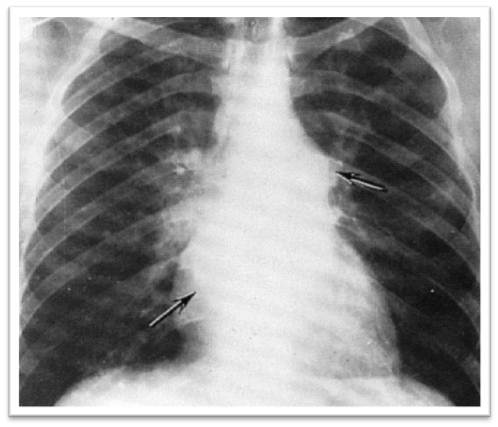
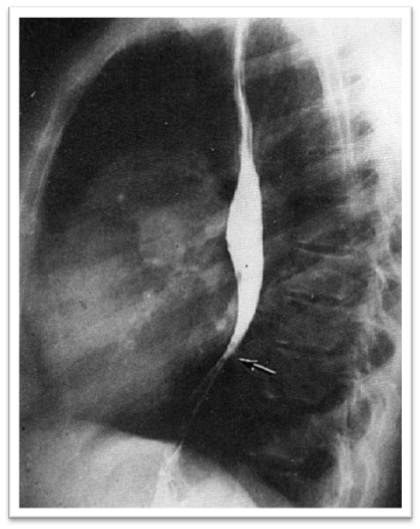
| Рис.10. Обзорная рентгенография органов грудной клетки, прямая проекция (к сценарию № 3) | Рис. 10а. Обзорная рентгенография органов грудной клетки, боковая проекция (к сценарию № 3) |
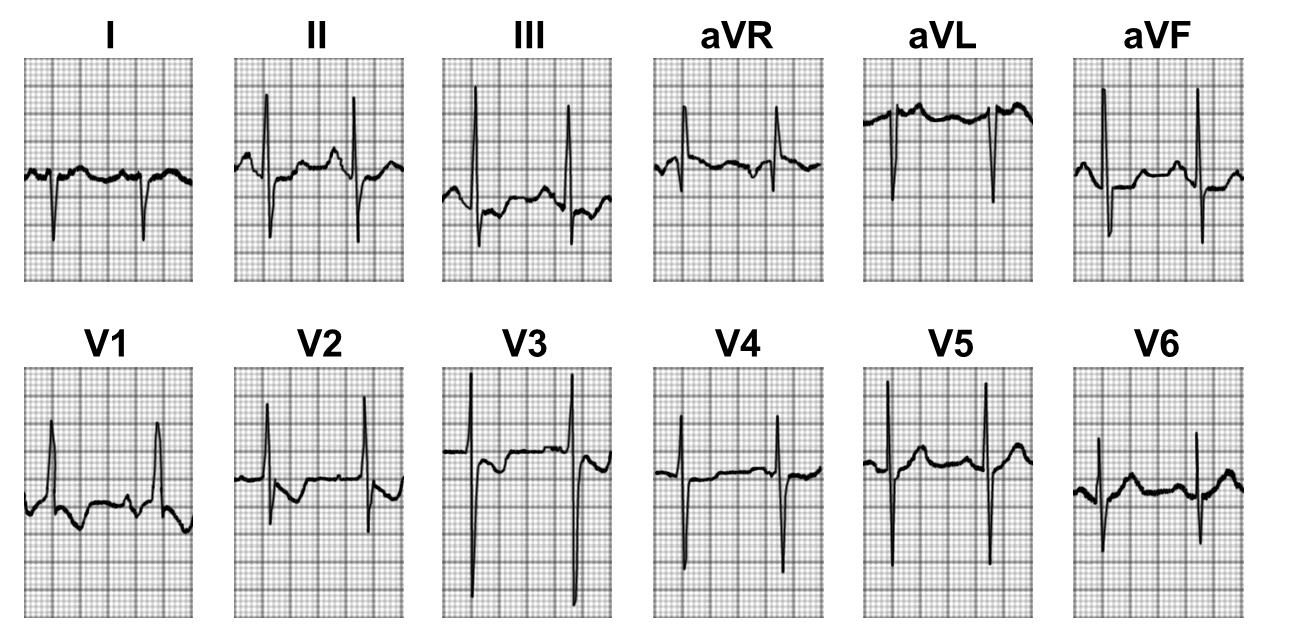
Рис.11 ЭКГ (к сценарию № 3)
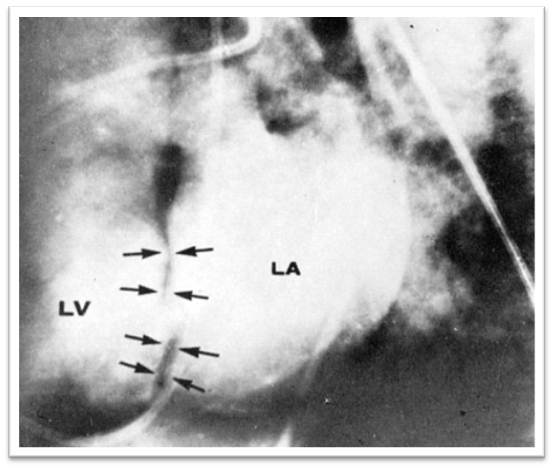
Рис.12 Ангиография (к сценарию № 3)
Сценарий № 4
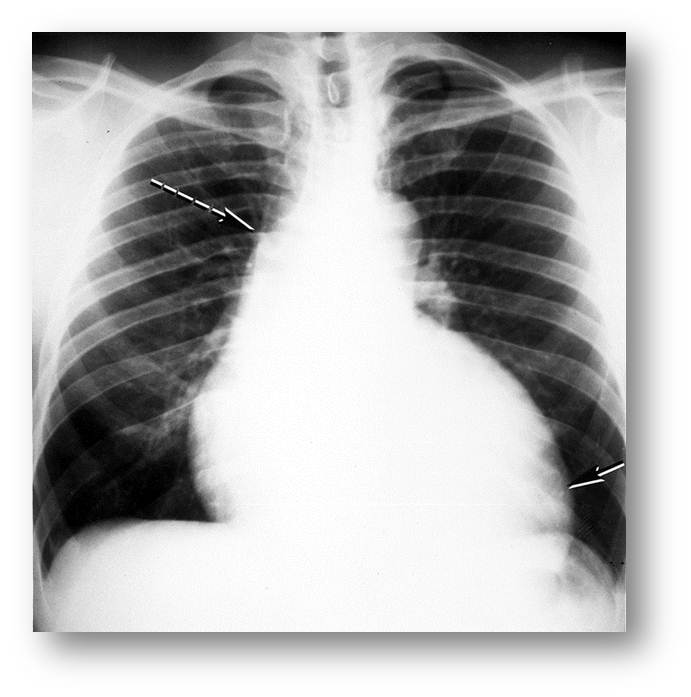
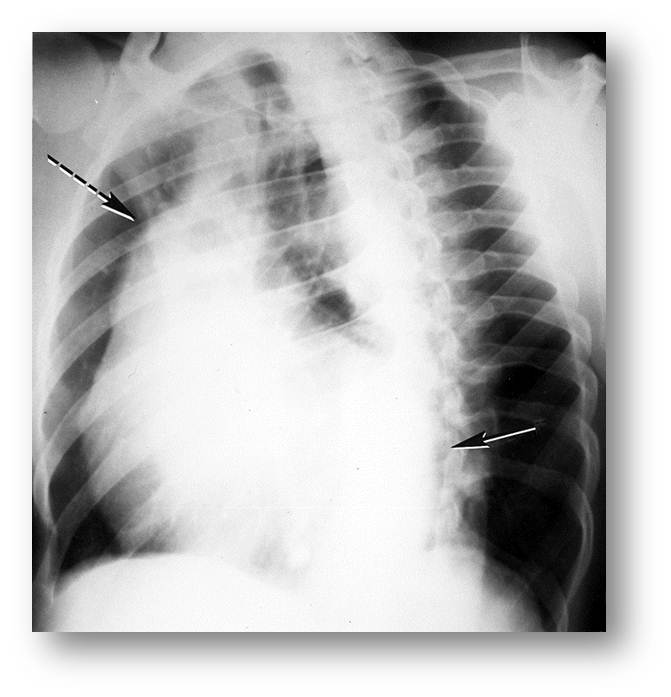
| Рис.13. Обзорная рентгенография органов грудной клетки, прямая проекция (к сценарию № 4) | Рис. 13а. Обзорная рентгенография органов грудной клетки, боковая проекция (к сценарию № 4) |
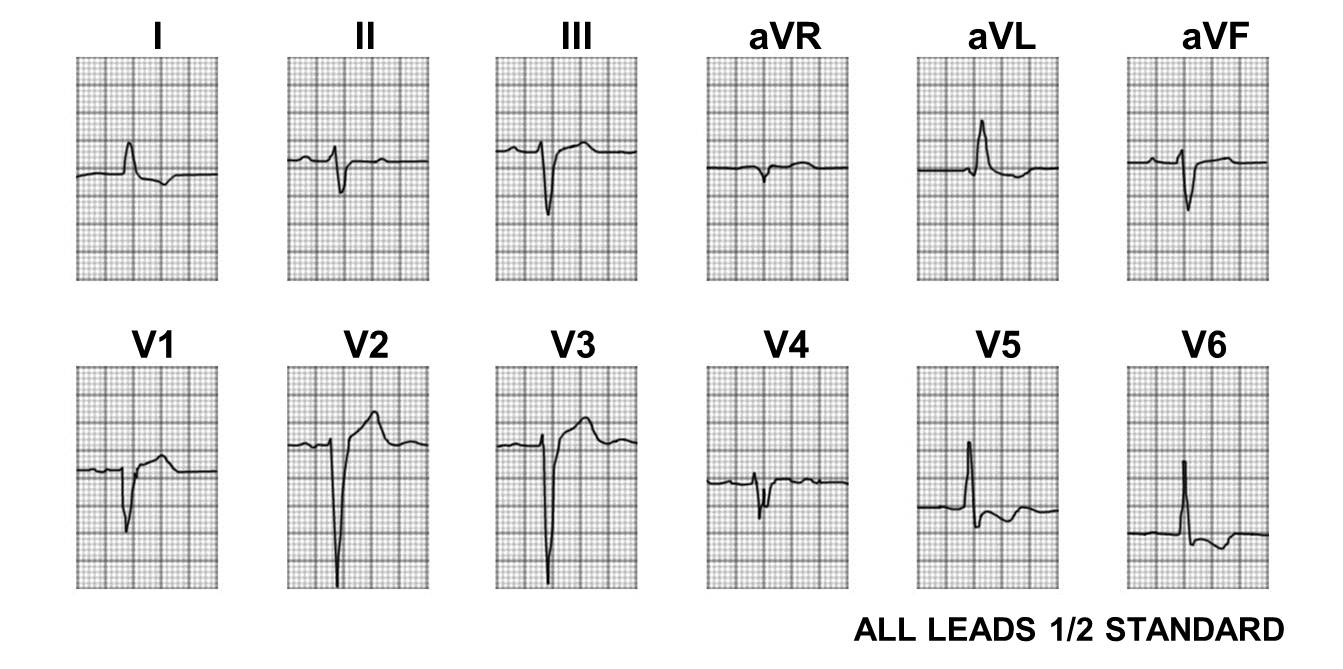
Рис.14. ЭКГ (к сценарию № 4)
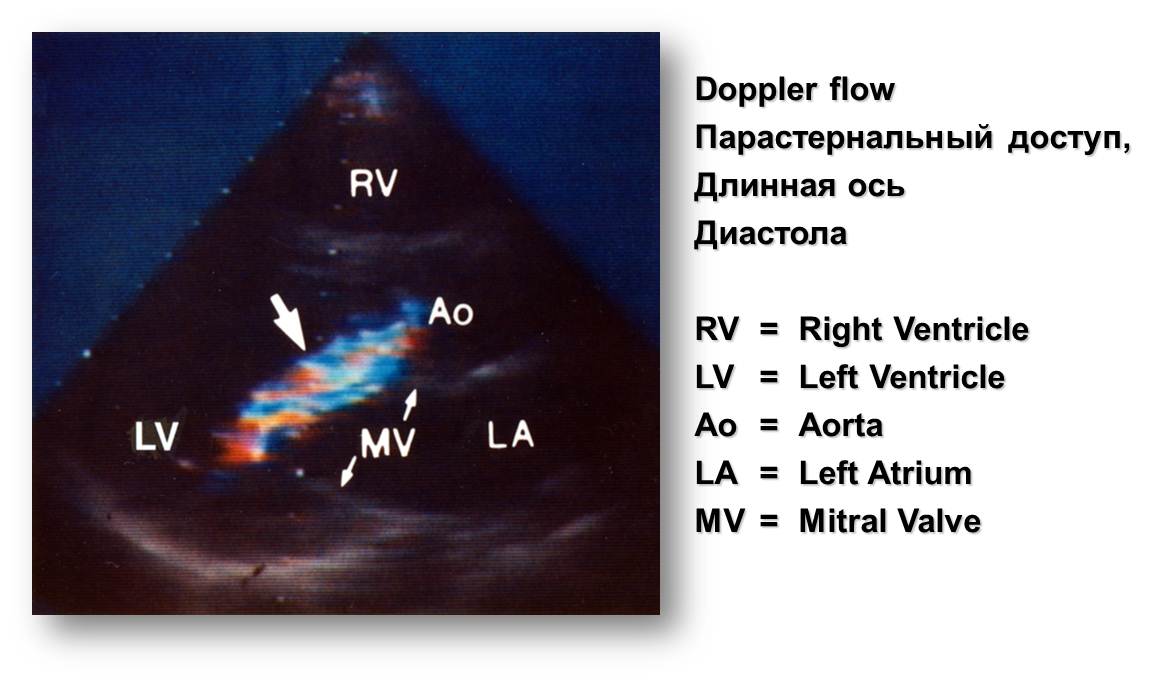
Рис. 15. ЭхоКГ (к сценарию № 4)
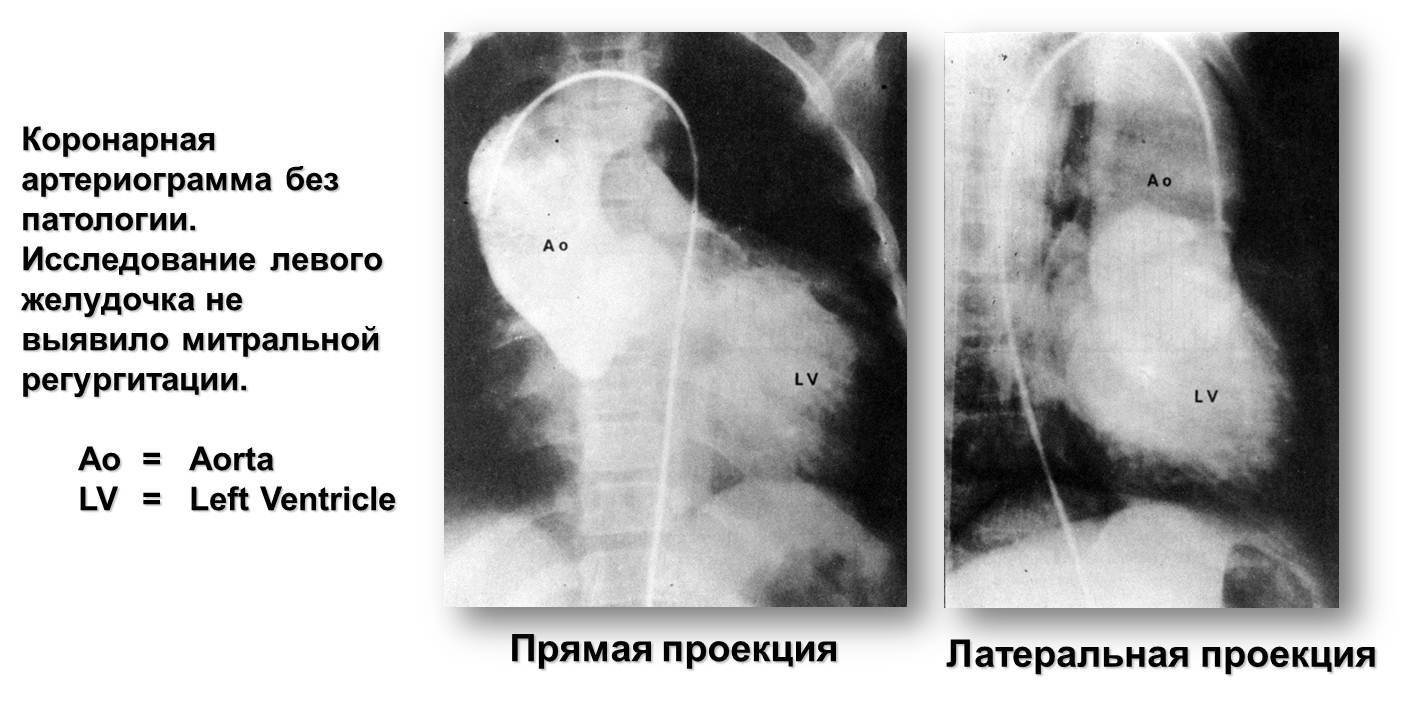
Рис.16. Коронарография (к сценарию № 4)
Сценарий № 5.
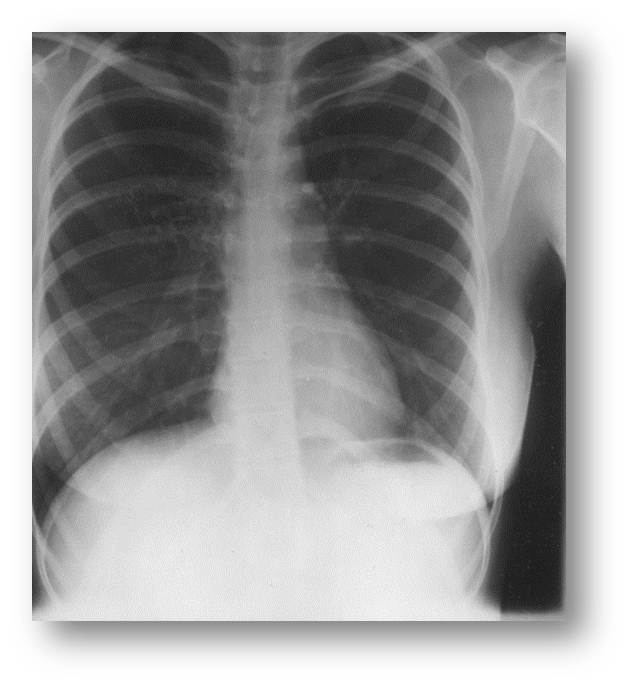
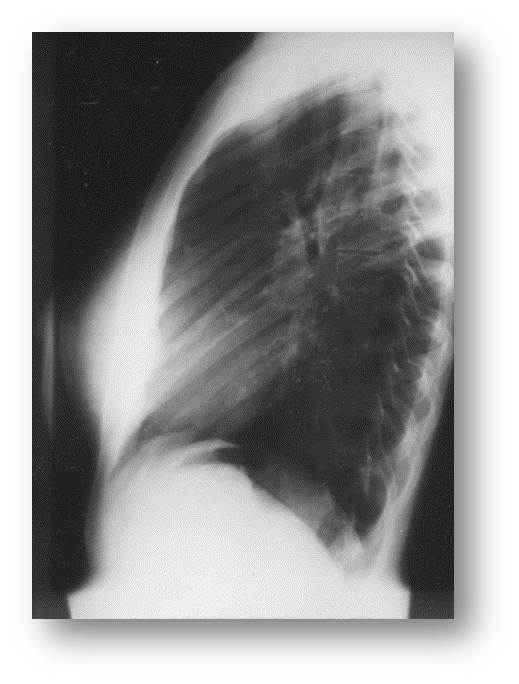
| Рис.17. Обзорная рентгенография органов грудной клетки, прямая проекция (к сценарию № 5) | Рис. 17а. Обзорная рентгенография органов грудной клетки, боковая проекция (к сценарию № 5) |
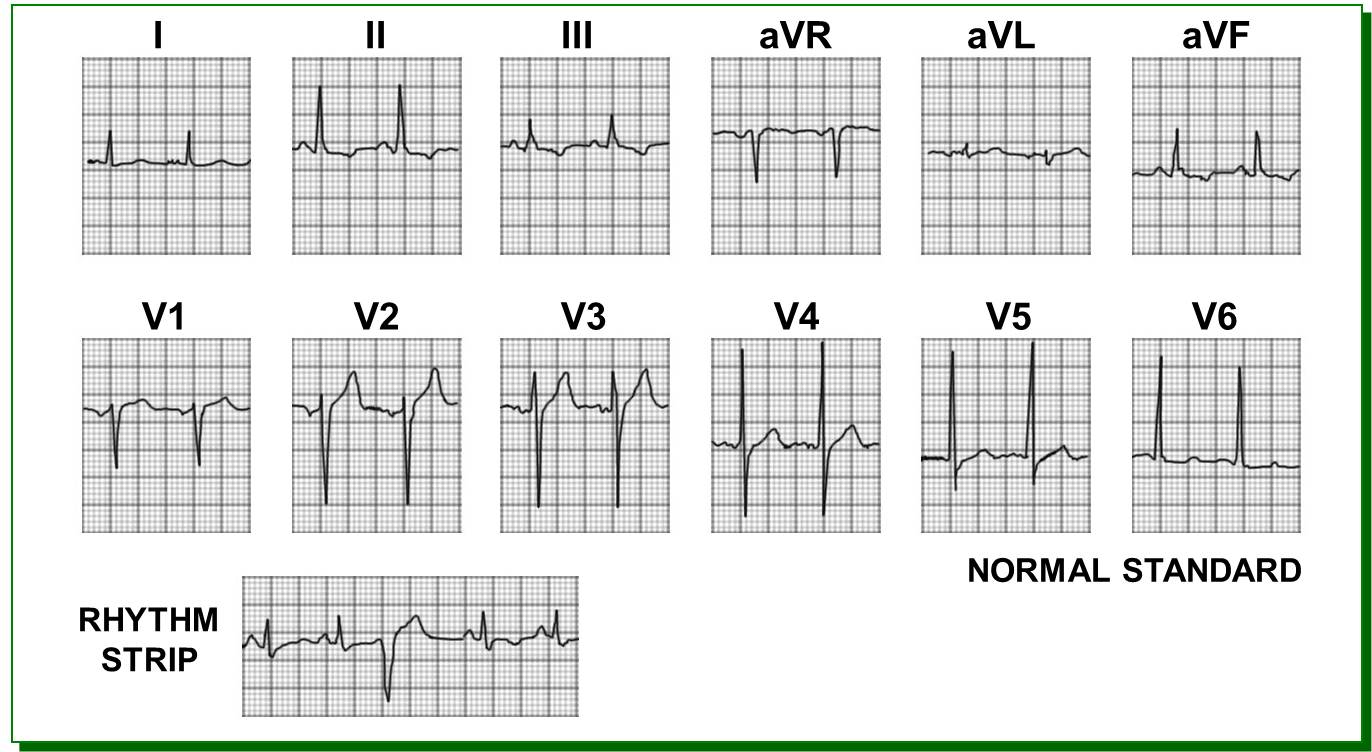
Рис.18. ЭКГ (к сценарию № 5)
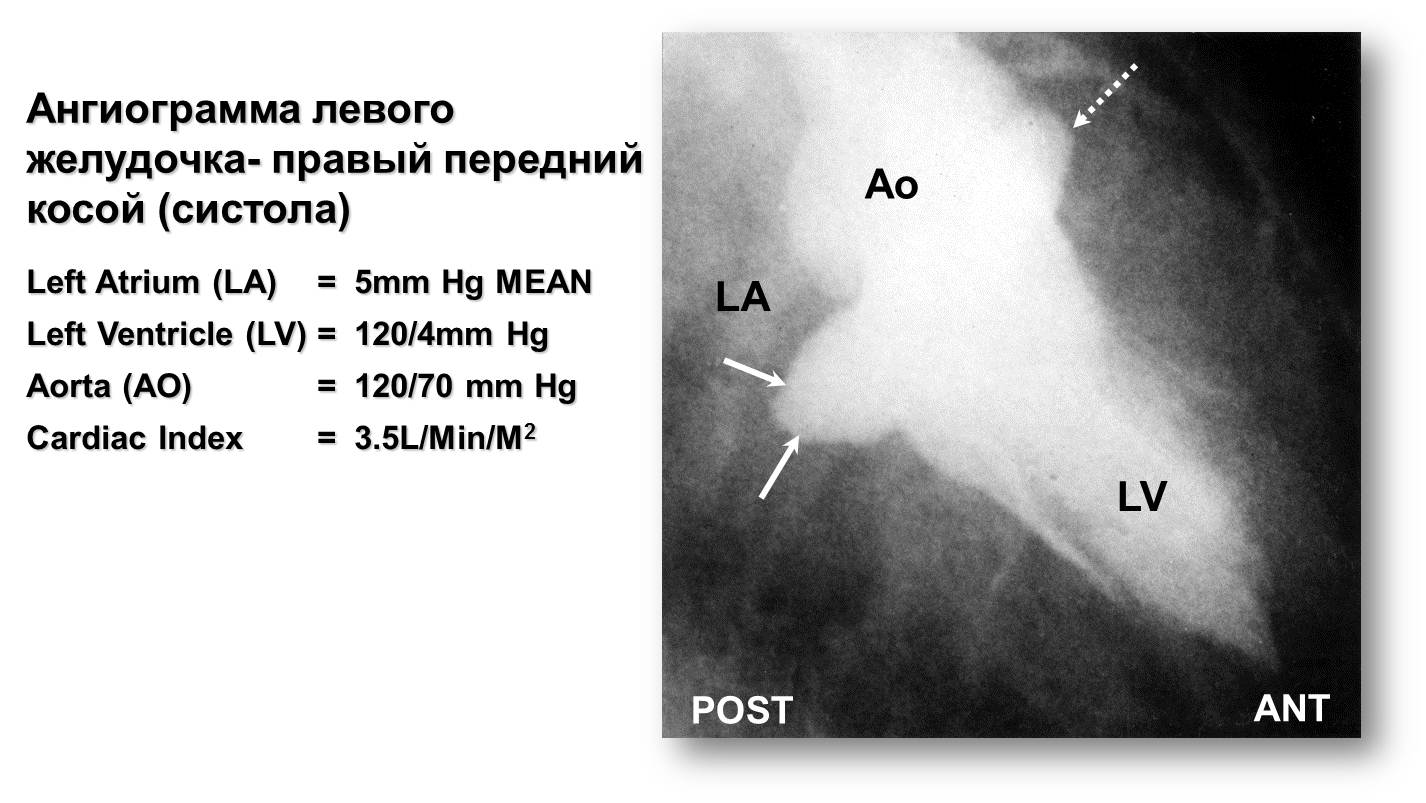
Рис.19 Ангиография (к сценарию № 5)
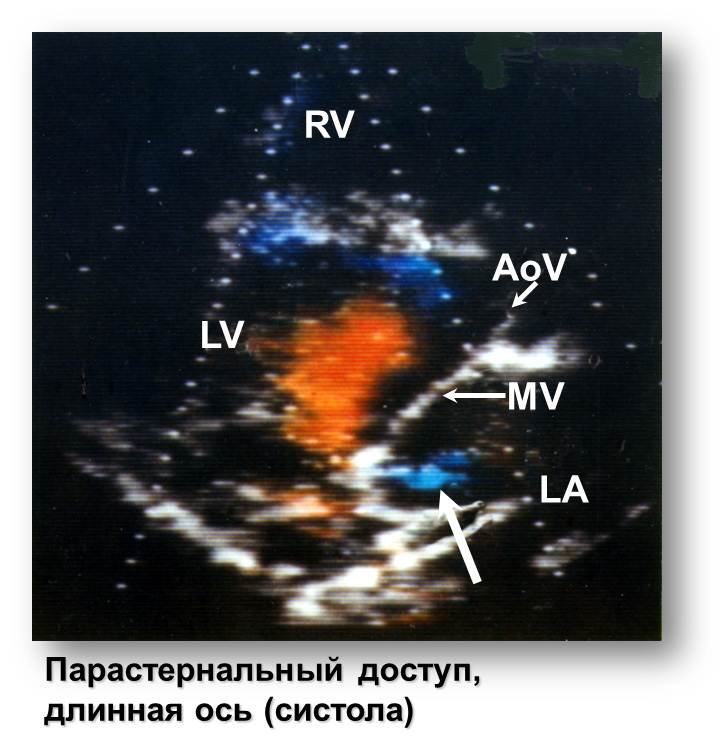
Рис. 20. ЭхоКГ (к сценарию № 5)
Сценарий № 6.
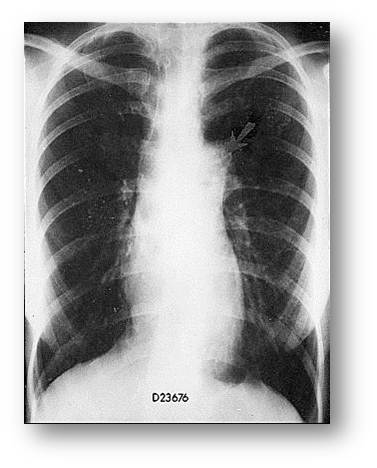
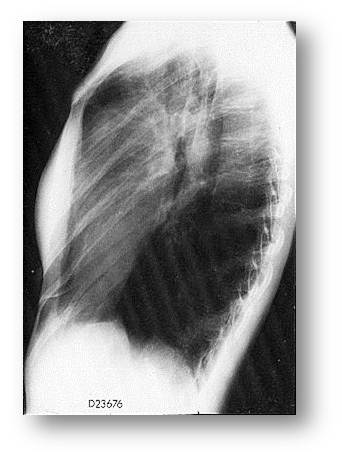
| Рис.21. Обзорная рентгенография органов грудной клетки, прямая проекция (к сценарию № 6) | Рис. 21а. Обзорная рентгенография органов грудной клетки, боковая проекция (к сценарию № 6) |
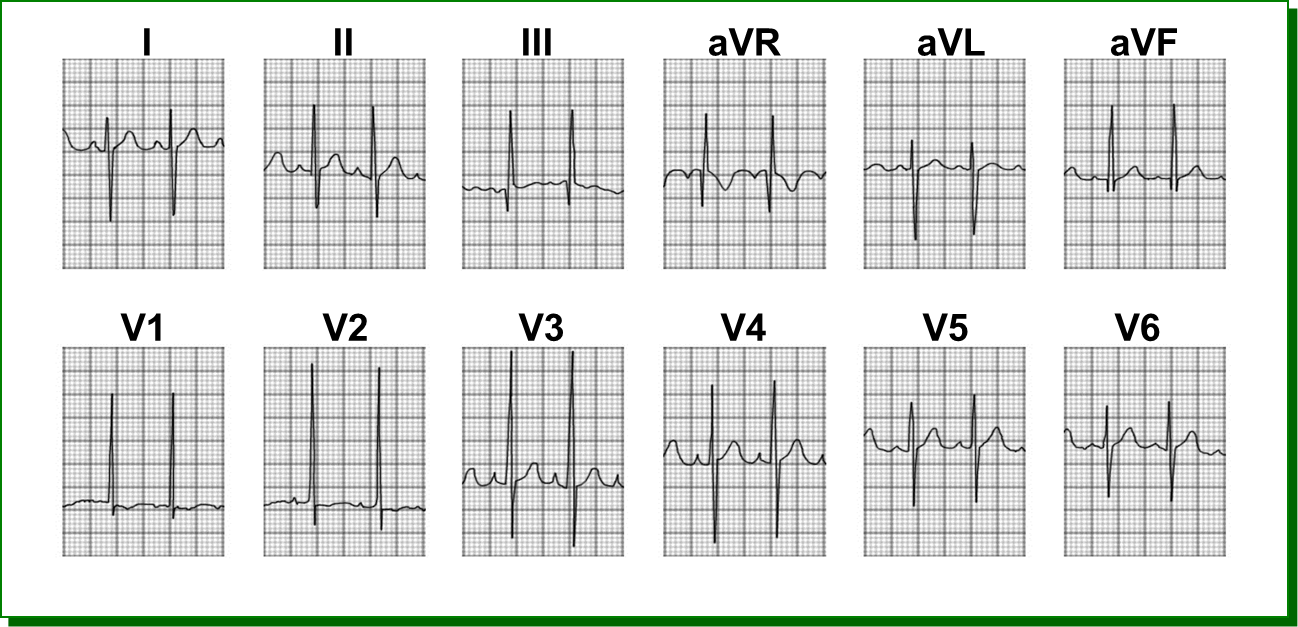
Рис. 22. ЭКГ (к сценарию № 6)
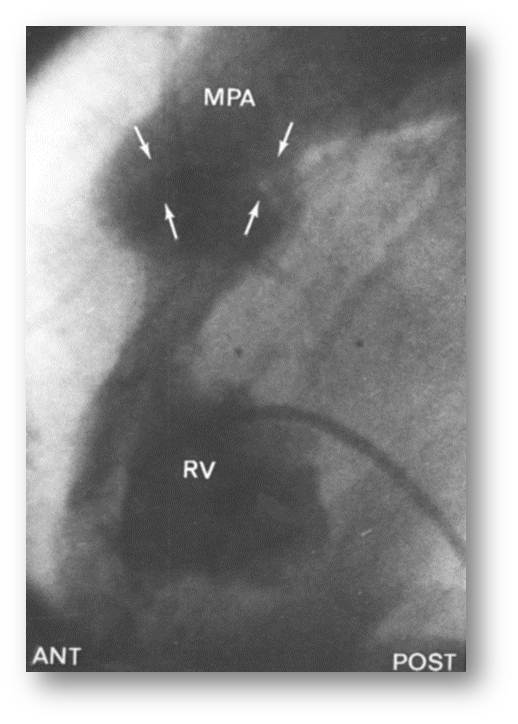
Рис.23. Ангиография (к сценарию № 6)
Сценарий № 7.
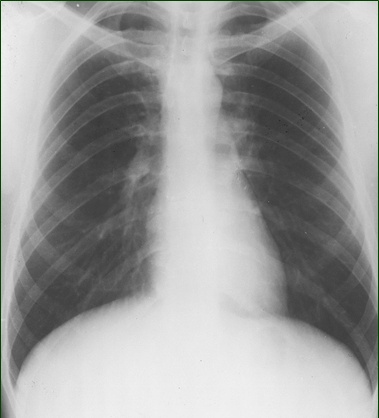
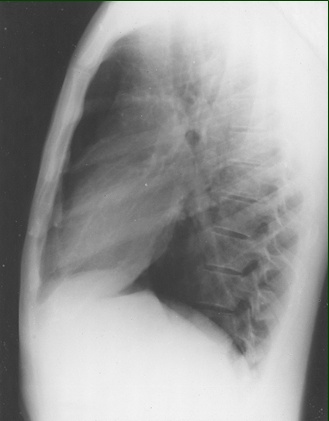
| Рис.24. Обзорная рентгенография органов грудной клетки, прямая проекция (к сценарию № 7) | Рис. 24а. Обзорная рентгенография органов грудной клетки, боковая проекция (к сценарию № 7) |
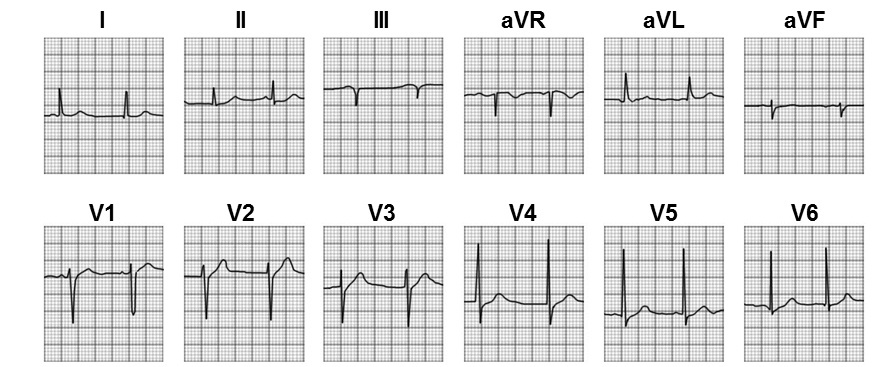
Рис. 25. ЭКГ (к сценарию № 7)
13.4. Примеры заключения (диагноза), рекомендаций и действий аккредитуемого
Заключение, рекомендации пациенту и маршрутизация записываются аккредитуемым в автооценочный лист самозаполнения по результатам обследования. Примеры, в соответствии с ситуацией (сценарием), представлены в таблице 11.
Таблица 11.
| Сценарий № п.п. | Заключение (диагноз) | Рекомендации и маршрутизация пациента |
| 1 | Аортальный стеноз | · Консультация кардиолога / кардиохирурга |
| 2 | Гипертрофическая кардиомиопатия | · Консультация кардиолога |
| 3 | Митральный стеноз | · Консультация кардиолога / кардиохирурга |
| 4 | Аортальная регургитация | · Консультация кардиолога / кардиохирурга |
| 5 | Митральная регургитация, хроническая | · Консультация кардиолога / кардиохирурга |
| 6 | Пролапс митрального клапана | · Консультация кардиолога |
| 7 | Нормальное состояние | - |
Дефектная ведомость
Оценочный лист (чек-лист)
| Специальность __________________________________________________________________ Дата __________________Номер цепочки _____________ Номер кандидата_______________ Номера задания: _____________ | ||
| № п/п | Действие аккредитуемого | Отметка о выполнении |
| 1. | Установление контакта с пациентом (поздороваться, представиться, обозначить свою роль) | да нет |
| 2. | Идентификация пациента (попросить пациента представиться, чтобы сверить с мед.документацией) | да нет |
| 3. | Информированное согласие пациента (рассказ о процедуре, вопросы о согласии и о наличии вопросов) | да нет |
| 4. | Гигиеническая обработка рук мед. персонала до начала манипуляции | да нет |
| 5. | Обработка мембраны стетофонендоскопа раствором антисептика | да нет |
| 6. | Правильное позиционирование пациента | да нет |
| 7. | Провел осмотр кожных покровов | да нет |
| 8. | Оценил пульсацию шейных вен и сонных артерий | |
| 9. | Оценил наличие пульсации в эпигастральной области | |
| 10. | Провел осмотр области сердца | да нет |
| 11. | Провел пальпацию пульса одновременно на обеих лучевых артериях | да нет |
| 12. | Правильно оценил симметричность пульса | да нет |
| 13. | Провел пальпацию пульса на одной руке | да нет |
| 14. | Правильно исследовал пульс (3-мя пальцами, в месте проекции лучевой артерии, не менее 10 сек смотря на часы | да нет |
| 15. | Правильно оценил ритм, частоту, наполнение и напряжение пульса | да нет |
| 16. | Измерил АД | да нет |
| 17. | Соблюдал методику измерения АД (позиционирование пациента, расположение манжеты, повышал давление в манжете до уровня выше на 30 мм рт.ст. от момента исчезновения пульсации, медленно выпустил воздух из манжеты | да нет |
| 18. | Выполнил пальпацию области сердца | да нет |
| 19. | Соблюдал методику пальпацию области сердца (ладонь расположил в области верхушечного толчка (пятое межреберье на 1,5-2 см кнутри от левой среднеключичной линии), локализовал верхушечный толчок кончиками 2,3,4 пальцев, расположил ладонь у рукоятки грудины, перпендикулярно ей, расположил ладонь у левого края грудины, параллельно ей) | да нет |
| 20. | Провел аускультацию сердца | да нет |
| 21. | Соблюдал последовательность аускультации сердца (провел аускультацию митрального клапана, затем аортального, клапанов легочной артерии и трехстворчатого клапана) | да нет |
| 22. | Правильно выбрал зоны выслушивания: · в пятом межреберье на 1,5-2 см кнутри от левой среднеключичной линии · во втором межреберье справа у края грудины · во втором межреберье слева у грудины · у нижнего конца грудины в области прикрепления мечевидного отростка | да нет |
| 23. | Дал характеристику аускультативной картины: соотношение тонов, характеристика шумов, в случае их обнаружения | да нет |
| 24. | Обработка рук мед. персонала после манипуляции | да нет |
| 25. | Оценил рентгенограмму органов грудной клетки (соответствующее номеру задания) и озвучил результат | да нет |
| 26. | Оценил ЭКГ (соответствующее номеру задания) и озвучил результат | да нет |
| 27. | Оценил ЭхоКГ (соответствующее номеру задания) и озвучил результат | да нет |
| 28. | Оценил данные ангиографии / коронарографии (соответствующее номеру задания) и озвучил результат | да нет |
| 29. | Заполнение письменного заключения | да нет |
| 30. | Верное заключение / диагноз (соответствующее номеру задания) | да нет |
| 31. | Дал рекомендации пациенту и определил дальнейшую тактику лечения и маршрутизации | да нет |
| 32. | Информировал пациента о ходе исследования | да нет |
| 33. | Не делал другие нерегламентированные и небезопасные действия | да нет |
| 34. | Субъективное благоприятное впечатление эксперта | да нет |
| ФИО члена АК ____________________________ Подпись ______________________ Отметка о внесении в базу (ФИО) ________________________________________________
| ||
Медицинская документация
Заключение физикального обследования сердечно-сосудистой системы
ВНИМАНИЕ! ВНЕСИТЕ ТОЛЬКО ТЕ ХАРАКТЕРИСТИКИ, КОТОРЫЕ ОТЛИЧАЮТСЯ ОТ НОРМЫ
Рекомендации и маршрутизация (госпитализация)
4.1.
Лечение не требуется
4.2.
Амбулаторное лечение
4.3.
плановая госпитализация
4.4.
4.5.
Положение
Кожные покровы
Наличие акропахий.
Форма грудной клетки
ЧДД
Эластичность грудной клетки
12. Наличие болезненности грудной клетки
Нижние границы легких
Аускультация легких
Сзади
Спереди
В боковых отделах
Основное дыхание
Верхушка легких
16.1
16.2
16.3
Средние отделы
16.4
16.5
16.6
Базальные отделы
16.7
16.8
16.9
Побочные дыхательные шумы
Верхушка легких
16.10
16.11
16.12
Средние отделы
16.13
16.14
16.15
Базальные отделы
16.16
16.17
16.18
Примечание: для каждой ячейки ответы должны соответствовать данным таблицы 10, 11.
Авторы и рецензенты
Болдуева С.А., Зимина В.Ю., Константинова И.В. , Кузнецова О.Ю., Лопатин З.В., Медведева О.И., Моисеева И.Е., Рипп Е.Г., Рипп Т.М., Феоктистова В.С., Черногорюк Г.Э.
2. Уровень измеряемой подготовки
Лица, завершившие обучение по программе ординатуры в соответствии с Федеральным государственным образовательным стандартом высшего образования по специальности 31.08.54 «Общая врачебная практика (семейная медицина)» (уровень подготовки кадров высшей квалификации), а также лица, завершившие обучение по программе профессиональной переподготовки по специальности 31.08.54 «Общая врачебная практика (семейная медицина)» (уровень подготовки кадров высшей квалификации), успешно сдавшие Государственную итоговую аттестацию.
Профессиональный стандарт (трудовые функции)
Профессиональный стандарт «Специалист по общей врачебной практике», проект Государственного бюджетного образовательного учреждения высшего профессионального образования «Волгоградский государственный медицинский университет» Министерства здравоохранения Российской Федерации, г. Волгоград
А/02.7 Проведение обследования пациента с целью установления диагноза.
Проверяемые компетенции
Проведение физикального обследования пациента с целью установления диагноза.
Задачи станции
Демонстрация аккредитуемым алгоритма физикального обследования пациента с подозрением на заболевание сердечно-сосудистой системы, интерпретация полученных данных, а также описание выявленных феноменов по специальной форме.
Примечание: оценка навыков сбора анамнеза, гигиенической обработки рук, общения с «трудным» пациентом не проводится.
Дата: 2018-11-18, просмотров: 475.