ПРОФЕССИОНАЛЬНЫЕ
СТАНДАРТЫ
ПРАКТИЧЕСКИХ НАВЫКОВ
И УМЕНИЙ ОБУЧАЮЩИХСЯ
Специальность: 0301000 «Лечебное дело»
Квалификация: 0301013 «Фельдшер»
Учебная дисциплина: АКУШЕРСТВО И ГИНЕКОЛОГИЯ
Репринтное издание
Алматы, 2012
Содержание
ПРОФЕССИОНАЛЬНЫЕ СТАНДАРТЫ ПО ДИСЦИПЛИНЕ «АКУШЕРСТВО И ГИНЕКОЛОГИЯ»
Квалификация «Фельдшер»
| 1. Стандарт «Схема сбора анамнеза у беременной» | 4 |
| 2. Стандарт «Осмотр наружных половых органов» | 4 |
| 3. Стандарт «Осмотр на зеркалах» | 5 |
| 4. Стандарт «Бимануальное исследование» | 6 |
| 5. Стандарт «Пельвиометрия» | 7 |
| 6. Стандарт «Измерение индекса соловьёва» | 8 |
| 7. Стандарт «Измерение ромба михаэлиса» | 8 |
| 8. Стандарт «Измерение диагональной конъюгаты» | 9 |
| 9. Стандарт «Наружное акушерское исследование» | 10 |
| 10. Стандарт «Измерение окружности живота и высоты стояния дна матки» | 11 |
| 11. Стандарт «Выслушивание сердцебиения плода с помощью акушерского стетоскопа» | 11 |
| 12. Стандарт «Определение срока беременности» | 12 |
| 13. Стандарт «Определение даты предстоящих родов и предоставление дородового декретного отпуска» | 12 |
| 14. Стандарт «Определение предполагаемой массы плода» | 13 |
| 15. Стандарт «Биомеханизм родов при переднем виде затылочного предлежания» | 13 |
| 16. Стандарт «Биомеханизм родов при заднем виде затылочного предлежания» | 14 |
| 17. Стандарт «Биомеханизм родов при передне головном предлежании» | 14 |
| 18. Стандарт «Биомеханизм родов при лобном предлежании» | 15 |
| 19. Стандарт «Биомеханизм родов при лицевом предлежанин» | 15 |
| 20. Стандарт «Биомеханизм родов при тазовом предлежании» | 16 |
| 21. Стандарт «Пособие по цовьянову при чисто ягодичном предлежании» | 17 |
| 22. Стандарт «Пособие по довьянову при ножном предлежании» | 17 |
| 23. Стандарт «Классическое ручное пособие при тазовом предлежанни» | 18 |
| 24. Стандарт «Классический наружно-внутренний поворот плода на ножку» | 19 |
| 25. Стандарт «Особенности механизма родов при различных формах узкого таза» | 20 |
| 26. Стандарт «Определение белка в моче экспресс-методами» | 21 |
| 27. Стандарт «Действия акушерки (фельдшера) при эклампсии» | 21 |
| 28. Стандарт «Оценка «зрелости» шейки матки» | 22 |
| 29. Стандарт «Определение продолжительности схваток» | 22 |
| 30. Стандарт «Партограмма» | 23 |
| 31. Стандарт «Определение признака bat гена» | 24 |
| 32. Стандарт «Определение признака цангеймейстера» | 24 |
| 33. Стандарт «Амниотомия» | 25 |
| 34. Стандарт «Стимуляция родовой деятельности с помощью внутривенного введения окситоцина» | 25 |
| 35. Стандарт «Подготовка акушерки к приему родов» | 26 |
| 36. Стандарт «Эпизеотомия, перинеотомия» | 26 |
| 37. Стандарт «Активное ведение 3-го периода родов» | 27 |
| 38. Стандарт «Определение признаков отделения плаценты» | 28 |
| 39. Стандарт «Выделение отделившегося последа наружными приемами» | 29 |
| 40. Стандарт «Осмотр последа на целостность» | 29 |
| 41. Стандарт «Осмотр родовых путей на зеркалах» | 30 |
| 42. Стандарт «Измерение кровонотери в родах» | 30 |
| 43. Стандарт «Действия акушерки (фельдшера) при акушерском кровотечении после родов» | 31 |
| 44. Стандарт «Бимануальная компрессия матки» | 32 |
| 45. Стандарт «Сдавление брюшной аорты» | 32 |
| 46. Стандарт «Ручное отделение и выделение последа» | 33 |
| 47. Стандарт «Ручное обследование полости матки» | 34 |
| 48. Стандарт «Операция наложения швов на промежность» | 35 |
| 49. Стандарт «Ушивание разрывов шейки матки» | 36 |
| 50. Стандарт «Первичный уход за новорожденным» | 37 |
| 51. Стандарт «Антропометрия новорожденного» | 38 |
| 52. Стандарт «Техника кормления грудью и уход за молочными железами» | 39 |
| 53. Стандарт «Ручное сцеживание молока» | 40 |
| 54. Стандарт «Туалет роженицы» | 40 |
| 55. Стандарт «Туалет родильницы и обработка швов на промежности» | 41 |
| 56. Стандарт «Осмотр наружных половых органов» | 41 |
| 57. Стандарт «Осмотр шейки матки при помощи двустворчатого гинекологического зеркала» | 42 |
| 58. Стандарт «Осмотр шейки матки при помощи ложкообразного гинекологического зеркала с подъемником» | 42 |
| 59. Стандарт «Бимануальное исследование» | 43 |
| 60. Стандарт «Взятие мазка из влагалища на степень чистоты» | 44 |
| 61. Стандарт «Взятие мазков ня гонорею» | 45 |
| 62. Стандарт «Взятие мазка на онкоцитологию с использованием cervix-brush» | 46 |
| 63. Стандарт «Подготовка к ультразвуковому исследованию» | 47 |
| 64. Сандарт «Спринцевание влагалища» | 47 |
| 65. Стандарт «Влагалищная ванночка» | 48 |
| 66. Стандарт «Влагалищный тампон» | 48 |
1. Стандарт «Схема сбора анамнеза у беременной»
1. Паспортные данные.
2. 3аболевания, перенесенные в детстве, зрелом возрасте, их течение, лечение.
3. Наследственность.
4. Условия труда и быта.
5. Эпидемиологический анамнез.
6. Аллергологический анамнез.
7. Акушерско-гинекологический анамнез:
- менструальная функция (менархе и особенности установления менструального цикла, длительность, болезненность и регулярность менструаций, количество теряемой при менструации крови, дата последней менструации);
- половая жизнь (с какого возраста, состоит ли в браке);
- гинекологические заболевания (какие, когда, длительность и характер их течения, проведенная терапия, результаты лечения);
- генеративная функция - число предыдущих беремешюсть с подробным выяснением их течения и исхода (искусственных и самопроизвольных абортов, родов);
- течение настоящей беременности (первой и второй половины беременности, перенесенные заболевания и на каком сроке, лечение амбулаторное, стационарное).
Алгоритм действия:
1. Предупредите беременную о предстоящем исследовании, о необходимости опорожнять мочевой пузырь перед исследованием.
2. Уложите беременную на гинекологическое кресло на спину, на индивидуальную пелёнку.
3. Наденьте стерильные перчатки.
4. Первым и вторым пальцами левой руки разведите большие половые губы, а средний и указательный пальцы правой руки последовательно введите по влагалище.
5. Средним пальцем правой руки попытайтесь достичь мыс, а указательный палец левой руки подведите под нижний край симфиза и отметьте правой рукой то место, которое непосредственно соприкасается с нижним краем лонной дуги.
6. Выведите из влагалища пальцы, сохраняя отметку.
7. При помощи ассистента измерьте на руке отмеченное расстояние сантиметровой лентой или тазомером. В норме это расстояние равно 13 см и более. Для получения истинной конъюгаты (Conjugata vera) нужно от полученного результата отнять 2 см (в норме величина истинной конъюгаты равна 11 см).
8. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекции.
9. Вымойте руки с мылом.
10. Обработайте тазомер или сантиметровую ленту дез.раствором.
11. Сделайте запись в медицинской документации беременной.
9. Стандарт «Наружное акушерское исследование»
( приемы Леопольда-Левицкого)
Цель исследования: определить расположение плода в матке.
Ресурсы: кушетка, фантом, кукла.
Алгоритм действия:
1. Объясните беременной (роженице) цель данного исследования.
2.Уложите беременную на кушетку на спину с выпрямленными ногами.
3 .Сядьте справа на кушетку лицом к беременной.
4. Проведите первый приём для определения высоты стояния дна матки и части плода, расположенной в дне матки. Для этого ладони обеих рук расположите на дне матки, при этом концы пальцев должны быть направлены друг к другу, но не должны соприкасаться. Определите высоту стояния дна матки по отношению к мечевидному отростку или пупку и часть плода, находящуюся в дне матки.
5. Проведите второй прием для определения положения, позиции и вида плода в полости маткн. Для этого кисти рук переместите на боковые поверхности матки и ладонными поверхностями кистей произведите пальпацию боковых отделов матки. Определите расположение спинки (гладкая, ровная, без выступов поверхность), мелких частей плода (ручки, ножки) и сделайте заключение. Спинка влево - 1 позиция, спинка вправо - 2 позиция, спинка кпереди - передний вид, спинка кзади - задний вид.
6.Проведите третий прием для определения' предлежащей части плода. Для этого правую руку расположите на предлежащей части, при этом большой палец максимально отведите от остальных четырех. Предлежащую часть захватите между большим и средним пальцами над плоскостью входа в малый таз и определите, головка это или тазовый конец (головка плотная, округлая, баллотирует).
7.Проведите четвертый прием для определения отношения предлежащей части ко входу в малый таз. Для выполнения данного приема повернитесь лицом к ногам беременной. Кисти рук расположите по обеим сторонам нижнего отдела матки таким образом, чтобы пальцы обеих рук как бы сходились друг с другом над плоскостью входа в малый таз, пропальпируйте предлежащую часть, определяя отношение предлежащей части ко входу в малый таз.
8.Результаты запишите в медицинскую документацию.
10. Стандарт «Измерение окружности живота и высоты стояния днА матки»
Цель исследования: наблюдение за динамикой прогрессирования беременности (при повторных измерениях); определение с помощью полученных результатов измерения предполагаемого веса плода.
Ресурсы: сантиметровая лента, кушетка.
Алгоритм действия:
1. Предупредите беременную о предстоящем исследованиқ о необходимости опорожнить мочевой пузырь перед исследованием.
2. Уложите беременную на кушетку на спину с выпрямленными ногами.
3. Расположите сантиметровую ленту вокруг живота спереди на уровне пупка, сзади – на уровне поясничной области.
4. Отметьте полученный результат.
5. Разместите сантиметровую ленту вдоль средней линии живота и измерьте расстояние между верхним краем симфиза (начало сантиметровой ленты) и наиболее выступающей (верхней) точкой дна матки.
6. Отметьте полученный результат.
7. Помогите беременной встать с кушетки (повернувшись на бок).
8. Вымойте руки.
9. Запишите результат измерения в медицинскую документацию.
11. Стандарт «Выслушивание сердцебиения плода
с помощью акушерского стетоскопа»
Цель исследования: определение частоты сердечных тонов плода.
Ресурсы: акушерский стетоскоп, секундомер, кушетка.
Алгоритм действия:
1. Предупредите беременную о предстоящем исследовании.
2. Уложите беременную на кушетку на спину с выпрямленными ногами.
3. Определите предлежание, позицию и вид плода приёмами Леопольда-Левицкого (см. стандарт «Приёмы наружного акушерского исследования»).
4. Выслушайте сердцебиение плода со стороны его спинки ближе к головке с помощью акушерского стетоскопа, плотно прижав его к брюшной стенке. При необходимости передвигайте стетоскоп, пока не найдёте точку наиболее ясного выслушивания сердцебиения плода.
5. Подсчитайте количество сердечных ударов плода в одну минуту,
6. Одновременно сосчитайте пульс у беременной (во избежание того, чтобы не принять его за сердцебиение плода).
7. Отметьте полученный результат.
8. Помогите беременной встать с кушетки (повернувшись на бок).
9. Вымойте руки.
10. Стетоскоп протрите ветошью, смоченной в дез. растворе.
11. Запишите результат измерения в медицинскую документацию.
Алгоритм действия:
1. С помощью календаря посчитайте количество недель от первого дня
последней менструации до дня исследования.
2. С помощью календаря сосчитайте количество недель от даты первого шевеления плода и к полученной цифре добавьте 20 недель у первородящей и 18 недель у повторнородящей.
3. Добавьте к сроку беременности, обнаруженному при первой ранней явке (до 12 недель) с помощью бимануального исследования количество недель прошедших со дня исследования.
4. Обследуйте беременную на УЗИ.
5. В поздних сроках определите срок беременности по высоте стояния дна матки:
16 недель - 12 см (на середине расстояния между пупком и маткой);
20 недель - 16 см (на 2 поперечных пальца ниже пупка);
24 недели - 20 см (на уровне пупка);
32 недели - 28 см (на середине между пупком и мечевидным отростком);
36 недель - 34-36 см (на уровне рёберной дуги);
40 недель - 28-32 см (на середине между пупком и мечевидным отростком).
6. Запишите полученные результаты в медицинскую документацию.
13. Стандарт «Определение даты предстоящих родов и
предоставление дородового декретного отпуска»
Для определения даты предстоящих родов используют те же способы, что и для определения срока беременности (см. стандарт «Определение срока беременности»), учитывая, что в среднем беременность длится 280 дней и 40 недель.
При определении предполагаемой даты предстоящих родов по последней менструации для быстрого подсчета используют формулу Негеле: от даты последней менсіруации отнимают 3 месяца и к полученному результату прибавляют 7 дней.
В настоящее время в дородовый декретный отпуск (ДЦО) беременную отправляют в 30 недель беременности и при этом выдают единый больничный лист на 126 дней.
При многоплодии ДДО выдается в 28 недель сразу на 180 дней. При осложненных родах листок нетрудоспособности выдается дополнительно на 14 календарных дней.
При родах, наступивших до 30 недель беременности и при рождении живого ребёнка, послеродовый декретный отпуск (ПДО) выдаётся на 156 дней, учреждением, где произошли роды. В случае рождения мёртвого ребёнка или его смерти в первые 7 дней - ПДО выдаётся на 86 дней. Женщинам, проживающим в районах, подвергшихся радиоактивному заражению, ДДО выдаётся на 90 дней и ПДО на 70 дней. Женщине, усыновившей новорожденного, выдаётся ПДО на 70 дней со дня рождения ребёнка, учреждением, где произошли роды.
14. Стандарт «Определение предполагаемой
массы плода»
Ресурсы: тазомер, сантиметровая лента, кушетка, весы, ростомер.
Алгоритм выполнения:
1. Определите ВСДМ, ОЖ, вес, рост беременной (смотрите соответствующие стандарты).
2. Определите предполагаемую массу плода методом Джонсона. По формуле Джонсона М=(ВДМ-11)х155, где М - масса плода, ВДМ - высота стояния дна матки, 11 - условный коэффициент при массе беременной до 90 кг; при массе беременной более 90 кг этот коэффициент равен 12; 155 -специальный индекс.
3. Определите предполагаемую массу плода методом Ланковица. По формуле Ланковица М=(ВДМ +окружность живота женщины в см + масса тела женщины в кг + рост женщины в см) х10.
4. Определите предполагаемую массу плода методом Жорданиа. По формуле Жорданиа масса плода в гр. равна произведению окружности живота в см на высоту стояния дна матки над лоном в см.
5. Запишите полученные результаты в медицинскую документацию.
15. Стандарт «Биомеханизм родов при
переднем виде затылочного предлежания»
Первый момент – сгибание головки. Головка стреловидным швом, вступая в один из косых размеров входа в таз, сгибается. Проводной точкой становится малый родничок. Таким образом, головка проходит через таз своим наименьшим размером (малый косой размер -9,5 см, окружность 32 см).
Второй момент – внутренний поворот головки. Головка опускается в таз и одновременно совершает внутренний поворот, поворачиваясь затылком кпереди.
Третий момент – разгибание головки. Подзатылочная ямка подходит под нижний край лонного сочленения, образуется точка фиксации, вокруг которой головка разгибается, при этом первым рождается затылок, затем темя, лоб и личико плода.
Четвёртый момент – наружный поворот головки и внутренний поворот плечиков. Плечики также как и головка вступают в таз в косом размере, а в полости таза совершают внутренний поворот, устанавливаясь на выходе из таза в прямом размере. В это время головка совершает наружный поворот, обращаясь личиком к бедру матери.
Под нижний край лонного сочленения подходит граница верхней и средней трети плеча, образуется очередная точка фиксации, вокруг которой туловище сгибается. Вначале рождается задняя ручка. Затем туловище разгибается и до конца рождается переднее плечико, туловище и ножки плода.
16. Стандарт «Биомеханизм родов при заднем виде затылочного предлежания»
Первый момент – сгибание головки. Головка стреловидным швом, вступая в один из косых размеров входа в таз, сгибается. Проводной точкой является малый родничок. Головка проходит через таз средним косым размером (10 см, окружность 33 см).
Второй момент – внутренний поворот головки. Головка опускается в таз и одновременно совершает внутренний поворот, поворачиваясь затылком кзади.
Третий момент состоит из двух подмоментов: дополнительного сгибания головки и её разгибания. Под нижний край лонного сочленения подходит граница волосистой части лба, при этом, образуется первая точка фиксации, вокруг которой головка дополнительно сгибается.
В это время к крестцово-копчиковому сочленению подходит область подзатылочной ямки – образуется вторая точка фиксации, вокруг которой головка разгибается и окончательно рождается из половой щели. Далее всё происходит также как при переднем виде затылочного предлежания.
Четвёртый момент - наружный поворот головки и внутренний поворот плечиков. Плечики также как и головка вступают в таз в косом размере, а в полости таза совершают внутренний поворот, устанавливаясь на выходе из таза в прямом размере. В это время головка совершает наружный поворот, обращаясь личиком к бедру матери.
Под нижний край лонного сочленения подходит граница верхней и средней трети плеча, образуется очередная точка фиксации, вокруг которой туловище сгибается. Вначале рождается задняя ручка. Затем туловище разгибается и до конца рождается переднее плечико, туловище и ножки плода.
17. Стандарт «Биомеханизм родов при
переднеголовном предлежании»
Во входе в таз головка устанавливается стреловидным швом обычно в поперечном размере, реже в одном из косых размеров. Большой и малый роднички находятся на одном уровне.
I момент – небольшое разгибание, большой родничок располагается ниже малого, становясь проводной точкой.
II момент – внутренний поворот головки. В полости таза головка поворачивается затылком кзади, стреловидный шов устанавливается в прямом размере.
III момент – происходит во время прорезывания головки и слагается из: а)сгибания и б)разгибания прорезывающейся головки. Вначале из половой щели появляется темя с большим родничком, затем лоб. Область переносицы подходит к нижнему краю лобковой дуги, становясь первой точкой фиксация. Вокруг неё головка сгибается, происходит прорезывание затылка до подзатылочной ямки, Подзатылочная ямка упирается в область крестцово-копчикового сочленения, образуя вторую точку фиксации, вокруг которой головка разгибается. При этом из-под лона рождается личико плода.
IV момент – наружный поворот головки и внутренний поворот плечиков. Головка при этом проходит через таз окружностью 34 см, соответствующей прямому размеру головки (12 см).
Родовая опухоль располагается в области большого родничка – рахицефали-ческая (башенная) конфигурация головки.
18. Стандарт «Биомеханизм родов при
лобном предлежании»
I момент – разгибание головки. Головка устанавливается во входе в таз своим большим косым размером. Проводной точкой является корень носа. Лобный шов находится в поперечном размере входа в таз. В таком положении головка опускается до дна таза.
II момент – внутренний поворот головки затылком кзади. Лобный шов переходит в прямой размер выхода таза.
III момент – происходит во время прорезывания головки и состоит из: а)сгибания и б)разгибания головки. Первым из половой щели показывается лоб, затем глаза и нос. Верхняя челюсть упирается в нижний край симфиза (первая точка фиксации), головка сгибается, рождается темя и затылок. Затем шдзатылочная ямка (вторая точка фиксации) упирается в крестцово-копчиковое сочленение и головка разгибается, при этом из-под лобка появляются рот и подбородок.
IV момент – наружный поворот головки и внутренний поворот плечиков. Родовая опухоль обычно очень велика, располагается в области лба, что придаёт головке вид пирамиды.
19. Стандарт «Биомеханизм родов при
лицевом предлежанин»
I момент – разгибание головки.
Во входе в таз головка своей лицевой линией находится в поперечном или слегка косом размере таза, проводной точкой становится подбородок.
II момент – внутренний поворот головки (происходит на дне таза), подбородок обычно поворачиваем кпереди и лицевая линия переходит в прямой размер выхода та.
III момент – сгибание головки, происходит после образования точки фиксации - в лобковую дугу упирается область подъязычной кости. Во время сгибания головки над промежностью выкатывается личико, темя и затылок.
IV момент – наружный поворот головки, внутренний поворот плечиков. Родовая опухоль располагается на личике. Головка проходит через таз вертикальным размером (9,5 см, окружность 33 см).
20. Стандарт «Биомеханизм родов при
тазовом предлежании»
Продвижение плода по родовому каналу при тазовых предлежаниях начинается обычно к концу полного раскрытия маточного зева.
1.Ягодицы вступают в таз, вставляясь в один из косых размеров таза, поперечным размером (межвертлужная линия - linea iBtertrochanterica). В косом размере ягодицы опускаются в таз, при этом передняя ягодица стоит ниже задней и выполняет роль проводной точки, на ней располагается родовая опухоль.
2.Продвигаясь в полости таза ягодицы совершают внутренний поворот, устанавли-ваясь на дне таза в прямом размере. Передняя ягодица обращается к лобку, задняя - к крестцу.
3. Далее происходит врезывание и прорезывание ягодиц. Первой прорезывается передняя ягодица, она подходит под лобковую дугу, область подвздошной кости плода упирается под лонное сочленение, образуя точку фиксации. Вокруг точки фиксации происходит сильное боковое сгибание туловища, во время которого рождается задняя ягодица, а вслед за ней из-под лонного сочленения окончательно рождается и передняя ягодица.
После рождения тазового конца туловище выпрямляется и рождается сначала до пупка, а затем и до нижнего угла лопаток, при этом оно немного поворачивается спинкой кпереди.
4.Плечики вступают своим поперечным размером в тот же косой размер входа в таз, что и ягодицы. В выходе таза они тоже переходят в прямой размер. Переднее плечико фиксируется под симфизом, рождается вначале заднее, а затем до конца - переднее плечико.
З.Головка в согнутом состоянии вступает в косой размер таза, противоположный тому, через который проходили ягодицы и плечики. В полости она совершает поворот затылком кпереди. Подзатылочная ямка головки упирается в лобковую дугу (точка фиксации). Над промежностью вначале рождается подбородок, затем лицо, лоб, темя и затылок. Головка прорезывается окружностью, соответствующей малому косому размеру и за счет быстрого прорезывания, сохраняет свою округлую конфигурацию.
При ножных предлежаниях первыми из половой щели показываются одна или обе ножки. Впереди идущей является передняя ножка, обращённая к симфизу. Когда ножка родилась до колена, ягодицы вступают в таз. Далее механизм родов такой же.
21. Стандарт «Пособие по Цовьянову при
Ножном предлежании»
Цель пособия: перевести ножное предлежание в смешанное ягодичное, тем самым расширяя родовые пути и подготавливая их для рождения плечевого пояса и головки.
Показания: ведение родов при ножном предлежании.
Алгоритм действия:
1. Как только ножки плода родятся во влагалище, ладонью, наложенной на стерильную пелёнку, закройте половую щель.
2. При каждой схватке противодействуйте изгнанию ножек за пределы половой щели. Такое противодействие оказывается до полного раскрытия маточного зева. К этому времени ягодицы опускаются на тазовое дно: плод как бы садится на корточки, и ножное предлежание переходит в смешанное ягодичное, благодаря чему родовые пути хорошо растягиваются.
3. Момент, когда следует прекратить противодействие, определяется тем, что ножки плода начинают выступать из-под ладони акушера.
23. Стандарт «Классическое ручное пособие при
тазовом предлежанни»
Цель пособия: освобождение ручек и головки плода.
Показания: запрокидывание ручек при тазовом предлежании.
Алгоритм действия:
1. Захватите ножки плода, отведите их к правой (при первой позиции) или левой (при второй позиции) паховой складке и одноимённой рукой со стороны крестцовой впадины выведите заднюю ручку плода. Для этого двумя пальцами надавите на локтевой сгиб и скользя ручкой по грудке плода «умывательным» движением освободите её.
2. Затем двумя руками захватите грудку плода, поверните её на 180° так, чтобы передняя ручка стала задней и освободите вторую ручку, так же как первую.
3. Головка выводится способом Морисо-Левре-Ляшапелъ. Во влагалище введите кисть акушера (при первой позиции - левую, при второй - правую).
4. Плод «усадите верхом» на предплечье этой руки.
5. Указательным пальцем, введённым в ротик плода, удерживайте головку в согнутом положении.
6. Указательным и средним пальцами наружной руки захватите плечевой пояс плода.
7. Тракции производите наружной рукой сначала вниз на себя, до образования под лобком тачки фиксации - подзатылочной ямки, затем вверх. Сначала рождается ротик, затем лицо, лобик, теменные бугры и затылок.
Примечания. Все манипуляции данного приёма следует выполнять очень бережно, чтобы не травмировать плод, так как грубые действия могут привести к травме в шейном отделе позвоночника и повреждению спинного мозга плода.
24. Стандарт «Классический наружно-внутренний
поворот плода на ножку»
Цель: перевести плод из неправильного положения в продольное.
Показания: в настоящее время применяют при неправильных положениях плода для оказания неотложной помощи в случае несвоевременного излития вод, или при двойне, если второй плод после рождения первого занял поперечное положение.
Условия: полное раскрытие маточного зева; подвижность плода в матке (плодный пузырь цел или только вскрыт); соответствие размеров плода и таза матери; живой плод.
Ресурсы: оснащение родильного зала, дезинфицирующий раствор, ватные шарики, корцанг, стерильные перчатки, мочевой катетер, фантом, наркозный аппарат, медика-менты, стерильные шприцы.
Алгоритм действия:
1. Выведите мочу катетером.
2. Получите информированное согласие пациентки на операцию.
3. Проведите обработку наружных половых органов роженицы антисептическим раствором (1% раствор йодоната или 2% раствор йода).
4. Обработайте руки хирургическим способом, наденьте стерильные перчатки.
5. Проведите общее обезболивание роженицы.
6. Указательным и большим пальцами левой руки разведите малые и большие половые губы.
7. Внутреннюю руку, сложенную в «конус» введите во влагалище в прямом размере таза. Если плодный пузырь цел, то вскройте его, и тут же введите кисть в полость матки.
8. Как только внутренняя рука зашла за внутренний зев, ладонь наружной руки уложите на дно матки и зафиксируйте его. При первой позиции вводите левую руку в правую половину матки, при второй правую руку в левую половину матки.
9. При переднем виде захватите нижележащую ножку, при заднем виде – вышележа-щую ножку (для сохранения переднего вида после поворота). Нахождение ножки «коротким путем» - рука продвигается к месту, где располагается тазовый конец плода. Нахождение ножки «длинным путем» - рука скользит по туловищу плода, ягодичной области, бедру и голени.
10. Захватите ножку за голень: 4 пальца обхватывают голень, большой на задней поверхности голени и надколенной ямки. Внутренней рукой низведите ножку до половой щели.
11. Наружную руку расположите на головке плода. Во время извлечения плода головку отклоняйте в сторону спинки плода.
12. Поворот считается законченным, когда из половой щели показывается ножка до колена. Вслед за поворотом выполняется извлечение плода за тазовый конец.
25. Стандарт «Особенности механизма родов
Алгоритм действия:
1. Объясните беременной необходимость данного исследования.
2. Попросите беременную собрать мочу в стерильную баночку.
3. В пробирку налейте 4-5 мл исследуемой мочи.
4. Проведите пробу с сульфосалициловой кислотой: добавьте в пробирку с мочой 6-10 капель 30% раствора сульфосалициловой кислоты. При наличии белка в моче образуется осадок или муть.
5. Проведите пробу с уксусной кислотой: в пробирку налейте 6-10мл мочи и прокипятите на спиртовой горелке - моча, содержащая белок, помутнеет. К помутневшей моче прибавьте несколько капель 3-5% раствора уксусной кислоты. Если муть исчезла - проба отрицательная.
27. Стандарт «Действия акушерки (фельдшера) при эклампсии»
Цель: оказать неотложную помощь.
Ресурсы: роторасширитель; языкодержатель; воздуховод; маска и мешок Амбу, элек-троотсос, кислород, тонометр, фонендоскоп, секундомер, термометр, внутривенные кате-теры № 16-18, 25% раствор сульфата магния, физиологический раствор, мочевой катетер резиновый, корцанги, ватные и марлевые шарики, марлевые тампоны.
Алгоритм действия:
1. Проведите мобилизацию свободного персонала (вызов):
- акушера-гинеколога; - анестезиолога; - лаборанта.
2. Оцените состояіше женщины: - артериальное давление; - пульс; - температуру, - кожные покровы; - частоту дыхания;
3.Уложите пациентку на левый бок; защитите от повреждений, но не удерживайте активно.
4. Обеспечьте подачу кислорода.
5. Разожмите челюсти с помощью роторасширителя, зафиксируйте язык языкодержателем. После окончания припадка при необходимости очистите отсосом ротовую полость и гортань.
6. Проведите катетеризацию периферической вены (катетер №16, 18).
Начните магнезиальную терапию:
- сульфат магния 25% - 20,0 мл медленно в течение 10-15 минут (стартовая доза).
- сульфат магния 25% - 80,0 мл на 320,0 физиологического раствора в/в капельно, 11 капель в минуту (поддерживающая доза).
7. Произведите катетеризацию мочевого пузыря постоянным катетером.
8. Переведите в отделение реанимации, продолжая введение поддерживающей дозы.
9. Передайте информацию в перинатальный центр главному акушеру-гинекологу (круглосуточно).
28. Стандарт «Оценка «зрелости» шейки матки»
Цель исследования: определение готовности родовых путей к родам.
Ресурсы: гинекологическое кресло, индивидуальная пелёнка; стерильные перчатки, корцанг, ватные шарики, 1% раствор иодоната или 2% раствор йода.
Алгоритм действия:
1. Объясните беременной необходимость исследования.
2. Уложите женщину на гинекологическое кресло на индивидуальную пелёнку.
3. Обработайте наружные половые органы одним из дезинфицирующих растворов (1% раствор иодоната или 2% раствор йода).
4. Наденьте стерильные перчатки.
З.Левой рукой, первым и вторым пальцами разведите большие половые губы, а второй и третий пальцы правой руки введите во влагалище.
6. Пальпируя шейку матки, определите ее консистенцию, длину, положение по отношению к проводной оси таза, проходимость цервикального канала.
7. Дайте оценку степени «зрелости» шейки матки. Шейка считается зрелой, если она укорочена до 2см. и менее, размягчена, цервикальный канал пропускает 1 палец и более, ось шейки матки совпадает с проводной осью таза.
8. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекции.
9. Вымойте руки водой с мылом.
10. Сделайте запись в медицинской документации.
29. Стандарт «Определение
продолжительности схваток»
Цель: Определение характера родовой деятельности.
Ресурсы: секундомер, история родов.
Алгоритм действия:
1. Объясните роженице необходимость данного исследования.
2. Сядьте на стул справа от роженицы и лицом к ней.
3. Положите тёплую руку на живот роженице.
4. По секундной стрелке засеките продолжительность схватки (время нахождения матки в тонусе), оцените силу напряжения мышц матки и реакцию роженицы, зафиксируйте окончание схватки.
5. Определите время между паузами.
6. Для характеристики схваток по продолжительности, частоте, силе, болезненности необходимо дать оценку 3-4 схваткам, следующим друг за другом. Запишите частоту сокращений матки за 10 минут.
7. Результат зафиксируйте в истории родов графически на партограмме.
30. Стандарт «Партограмма»
( Приложение 2 к клиническому протоколу «Физиологические роды из
Алгоритм действия.
1 .Объясните роженице цель исследования.
2.Уложите её на кушетку с выпрямленными ногами.
3. Стоя сбоку от роженицы, положите на её лобок ладонь, выпрямив пальцы, а затем передвигайте кисть скользящим движением кверху на предлежащую головку.
Если ребро ладони руки при продвижении кверху наталкивается на возвышенность, выступающую над верхним краем симфиза, это головка плода. Она прижата к симфизу и не вставляется, т.к. её размеры не соответствуют размерам таза. Такое положение обозначается как положительный признак Вастена.
Если ребро кисти при продвижении кверху, как бы соскакивает с верхнего края симфиза на головку плода, т.к. головка свободно вставляется во вход таза и её поверхность располагается ниже поверхности симфиза – это отрицательный признак Вастена, Это свидетельствует об отсутствии какого-бы то ни было несоответствия между размерами головки и входа в таз матери.
Если ребро кисти руки беспрепятственно передвигается с симфиза кверху, на головку плода, оставаясь в одной плоскости, т.к. поверхность симфиза и головка плода, плотно прижатая ко входу в таз (но ещё не вставившаяся), находится также в одной плоскости - это признак Вастена вровень. Он свидетельствует о наличии в данный момент некоторого незначительного несоответствия между тазом и головкой, которое, как правило, преодолевается при развитии хорошей родовой деятельности и выраженной конфигурации головки плода. Есть основание рассчитывать, что головка пройдет вход суженного таза.
32. Стандарт «Определение признака ЦАНГЕЙМЕЙСТЕРА»
Цель исследования: диагностика клинически узкого таза.
Ресурсы: тазомер
Алгоритм действия:
1. В положении роженицы стоя определите тазомером наружную коньюгату таза, запомнив полученную цифру.
2. Не сдвигая пуговки задней бранши тазомера, пуговку передней бранши передвиньте с верхнего края симфиза на наиболее выдающуюся точку предлежащей головки плода.
3. Сравните полученные цифры.
Если полученная цифра меньше величины наружной конъюгаты – прогноз хороший, если больше – плохой, если значения равны – прогноз неопределенный, всё будет зависеть от характера родовой деятельности и конфигурации головки.
33. Стандарт «АМНИОТОМИЯ»
Показания: родовозбуждение, родостимуляция, плоский плодный пузырь, многоводие, неполное предлежание плаценты, артериальная пшертензия.
Ресурсы: брашна пулевых щипцов, одноразовые перчатки.
Алгоритм действия:
1 .Произведите влагалищное исследование, уточните степень раскрытия маточного зева, предлежащую часть, нахождение предлежащей части по отношению к плоскостям таза.
2.Браншу пулевых щипцов введите во влагалище (под контролем руки) между средним и указательными пальцами.
3.На высоте схватки при максимальном напряжении плодного пузыря произведите его прокол.
4. В образовавшееся отверстие в плодном пузыре введите указательный, а затем и средний палец, отверстие постепенно расширьте. Околоплодные воды должны вытекать медленно под коіггролем руки (профилактика выпадения пуповины и мелких частей).
5.Оцените количество и качество околоплодных вод.
34. Стандарт «СТИМУЛЯЦИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ С
ПОМОЩЬЮ ВНУТРИВЕННОГО ВВЕДЕНИЯ ОКСИТОЦИНА»
Цель: лечение слабости родовой деятельности.
Ресурсы: 5% раствор глюкозы 500,0 мл; 1,0 мл окситоцина; одноразовый шприц 2мл; одноразовая система; спирт 70%; корцанг, стерильные ватные шарики; стерильные перчатки.
Алгоритм выполнения:
1. Перед началом родостимуляции проведите амниотомию (см. стандарт «Амниотомия»).
2. Окситоцина 1,0 мл (5 ЕД) добавьте в 500,0 мл 5% раствора глюкозы, заполните и подключите систему, соблюдая технику внутривенного капельного введения препаратов.
3. Введение окситоцина начните с 8 капель в минуту. Наблюдайте за характером родовой деятельности. При необходимости постепенно увеличивайте скорость введения препарата до 40 капель в минуту (но не больше!).
35. Стандарт «Подготовка акушерки
к приему родов»
Цель: профилактика осложнений, соблюдение асептики и антисептики.
Ресурсы: 2-3 теплые пеленки, чепчик, носочки, одноразовые стерильные пакеты для принятия родов, стерильные перчатки, жидкое мыло с дозатором, одноразовое полотенце, 1% эритромициновая мазь глазная, 10 ЕД окситоцина в шприце.
Первичный набор для новорожденного: 2 зажима, 1 ножницы, 10 маревых шариков.
Вторичный набор для новорожденного: ножницы, сантиметровая лента, зажим для пупочного остатка (скоба).
Набор для осмотра шейки матки (применять по показаниям); влагалищные одностворчатые зеркала, иглодержатель, 2 корнцанга, пинцет, марлевые шарики. Алгоритм действия:
1. Наденьте обработанный фартук (двукратно протертый ветошью, смоченной 1% раствором хлорамина).
2. Обработайте руки механическим способом.
3. Обсушите руки стерильным полотенцем.
4. Наденьте стерильный одноразовый халат и перчатки.
5. На роженицу наденьте одноразовую стерильную рубашку и бахилы.
6. Из вскрытого стерильного пакета для принятия родов извлеките необходимые пеленки и салфетки.
7. Выложите стерильные зажимы для пуповины и ножницы для ее пересечения.
Все готово к принятию родов.
36. Стандарт «Эпизеотомия, перинеотомия»
Показания: необходимость ускорить роды в интересах плода; угрожающий разрыв промежности.
Ресурсы: корнцанг, тупоконечные ножницы, пинцет хирургический, иглодержатель, иглы, шовный материал (кетгут, шелк), марлевые и ватные шарики, антисептик.
Алгоритм действия:
1. Кожу промежности обработайте антисептиком.
2. Подготовьте инструменты.
3. Вне потуги тупой конец ножниц введите между предлежащей частью и стенкой влагалища под контролем пальцев, так чтобы длинник ножниц соответствовал линии разреза. Разрез произведите, когда потуги достигнут максимальной выраженности и промежность будет наиболее растянута.
4. Для перинеотомии разрез произведите по средней линии от задней спайки к анусу не более 2-3 см.
5. Для эпизеотомии разрез произведите на 2-3 см выше задней спайки по направлению к седалищному бугру длиной не менее 2 см.
6. После родов наложите швы (см. стандарт «Ушивание разрывов промежности»).
37. Стандарт «АКТИВНОЕ ВЕДЕНИЕ 3-ГО ПЕРИОДА РОДОВ»
Цель: снизить вероятность послеродового кровотечения (Активное ведение 3-го периода снижает вероятность развития послеродовых кровотечений в 2-2,5 раза).
Ресурсы: оснащение родильного зала; 10 ЕД окситоцина в шприце, первичный набор для новорожденного.
Алгоритм действия:
1. После рождения ребенка пропальпируйте живот на наличие еще одного плода в матке, при отсутствии второго плода - введите окситоцин - 10ЕД в/м в область бедра в течение 1-й минуты после рождения ребенка.
2. Произведите контролируемую тракцию пуповины.
• Пережмите пуповину ближе к промежности зажимом Кохера. Держите пережатую пуповину и концы зажима одной рукой,
• Другую руку положите непосредственно над лобковой областью женщины и удерживайте матку, отводя ее от лона во время контролируемого потягивания за пуповину. Это позволит избежать выворота матки.
• Слегка натяните пуповину и дождитесь сильного сокращения матки (обычно 2-3 минуты). Как только почувствуете сокращение матки или пуповина удлинится, осторожно потяните на себя вниз пуповину для рождения последа.
• Если послед не рождается в течение первой схватки, ослабьте натяжение.
• Осторожно держите пуповину и дождитесь очередного сокращения матки.
• Во время следующего сокращения матки повторите контролируемое потягивание за пуповину с отведением матки в противоположную сторон.
• Никогда не тяните пуповину на себя без отведения матки в противоположную сторону другой рукой выше лобковой кости.
• При рождении держите послед обеими руками, осторожно поворачивая его, пока не родятся плодные оболочки.
• Внимательно осмотрите плаценту, чтобы удостовериться в ее целостности.
3. После рождения последа проведите опенку тонуса матки и проведите массаж через переднюю брюшную стенку женщины до появления сокращений матки.
Проверяйте тонус матки каждые 15 минут в течение первого часа и каждые 30 минут в течение второго часа послеродового периода. При необходимости повторите массаж матки.
38. Стандарт «ОПРЕДЕЛЕНИЕ ПРИЗНАКОВ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ»
Цель: определить совокупность признаков отделения плаценты от стенки матки при физиологическом способе ведения третьего периода родов.
Ресурсы: оснащение родильного зала.
Алгоритм действия:
1. Определите признак Шредера. После отделения плаценты матка уплощается, дно ее поднимается выше пупка и отклоняется вправо. Нередко над лоном возникает выпячивание (опустившаяся плацента). Матка приобретает форму песочных часов.
2. Определите признак Кюстнера-Чукалова. При надавливании краем ладони над лобком пуповина, свисающая из половой щели, при не отделившейся плаценте втягивается во влагалище. Если плацента отделилась от стенки матки, пуповина остается неподвижной.
3. Определите признак Альфельда. Лигатура, наложенная на пуповину у половой щели, при отделившейся плаценте опускается на 8-10 см и более.
4. Определите признак Штрассмана. Поколотите по дну матки ребром ладони. При не отделившейся плаценте поколачивание по дну матки передаётся наполненной кровью пупочной вене. Эту волну можно ощутить пальцами руки, расположенными на пуповине выше места зажима. Если плацента отделилась от стенки матки, этот симптом отсутствует.
5. Определите признак Довженко. Предложите роженице глубоко дышать. Если при вдохе пуповина не втягивается во влагалище, то плацента отделилась от стенки матки.
6. Определите признак Клейна. Предложите роженице потужиться. Если плацента отделилась от стенки матки, после прекращения потуги пуповина остается на месте. Если плацента не отделилась, то она втягивается во влагалище.
7. Определите признак Микулича-Радецкого. После отслойки плаценты послед может опуститься во влагалище и роженица ощущает позыв на потугу.
Примечание. Об отделении плаценты судят по совокупности 2-3 признаков. Наиболее достоверными считают признаки Шредера, Альфельда, Кюстнера-Чукалова.
39. Стандарт «Выделение отделившегося последа
наружными приемами»
Цель: выделение отделившегося последа, если он не рождается самостоятельно.
Ресурсы: оснащение родильного зала, мочевой катетер, почкообразный лоток; одноразовые перчатки.
Алгоритм действия:
1. Способ Абуладзе:
• выведите мочу катетером;
• переднюю брюшную стенку захватите обеими руками в продольную складку так, чтобы обе прямые мышцы живота были плотно охвачены пальцами;
• предложите роженице потужитъся.
2. Способ Гейгера:
• встаньте рядом с роженицей;
• обе руки, сжатые а кулаки, тыльной поверхностью фаланг положите на дно матки в области трубных углов;
• надавливая на дно матки, постепенно увеличивайте силу этого давления до рождения последа.
3. Способ Кредо - Лазаревича:
• приведите матку в срединное положение; « сделайте легкий наружный массаж ее дна;
• обхватите матку правой рукой так, чтобы большой палец лежал на передней поверхности матки, а ладонь на дне матки, четыре остальных пальца поместите на задней поверхности матки;
• движениями сверху вниз надавите па матку и добейтесь рождения последа.
40. Стандарт «ОСМОТР ПОСЛЕДА НА ЦЕЛОСТНОСТЬ»
Цель исследования: оценка состояния последа.
Ресурсы: поднос, функциональный столик, салфетка, весы, сантиметровая лента, одноразовые перчатки.
Алгоритм действия:
1. Послед уложите на гладкую поверхность (поднос) материнской стороной вверх, осушите салфеткой и приступите к осмотру:
• с материнской стороны должны быть целы все дольки, поверхность должна быть гладкой, блестящей, серо - синего цвета;
• обратите внимание на края плаценты, на изменения ткани: наличие обызвествления, жировые перерождения, старые сгустки крови.
2. Поднимите послед за пуповину, расправьте оболочки, убедитесь в целостности оболочек, уточните место их разрыва и размеры разрыва.
3. Последовательно осмотрите пуповину, плодовую поверхность плаценты, ход сосудов, не переходят ли они на оболочки и нет ли добавочных долек.
4. Плаценту после осмотра измерьте и взвесьте.
5. Данные осмотра занесите в историю родов.
41. Стандарт «ОСМОТР РОДОВЫХ ПУТЕЙ НА ЗЕРКАЛАХ»
Цель: диагностика послеродовых травм.
Ресурсы: родовая кровать; стерильные инструменты: ножницы, послеродовые зеркала, окончатые зажимы, иглодержатель, хирургические иглы, шовный материал, анатомические и хирургические пинцеты, корцанги; раствор антисептика (1% раствор иодоната или 2% раствор йода), стерильная пеленка, стерильные перчатки, стерильные ватные тампоны.
Алгоритм действия:
1. Объясните родильнице необходимость данного исследования.
2. Обработайте наружные половые органы антисептиком.
3. Подстелите под ягодицы родильницы стерильную пеленку.
4. Из пакета для родов возьмите широкие послеродовые зеркала.
5. Последовательно введите во влагалище зеркала, обнажив шейку матки.
6. Передайте рукоятки зеркал ассистенту. С помощью двух окончатых зажимов, начав с 12 часов, по часовой стрелке, перекладывая зажимы, осмотрите края шейки матки для обнаружения разрывов, внимательно осмотрите длину и начало разрыва.
7. Выводя зеркала, осмотрите стенки влагалища. При обнаружении разрыва установите его степень.
8. С помощью ватных тампонов последовательно осмотрите наружные половые органы, заднюю спайку, промежность.
9. При обнаружении разрыва шейки матки, влагалища и промежности необходимо произведите их ушивание с соблюдением правил асептики и антисептики па фоне обезболивания (смотрите соответствующие стандарты).
42. Стандарт «ИЗМЕРЕНИЕ КРОВОПОТЕРИ В РОДАХ»
Цель: определение объема кровопотери.
Ресурсы: градуированный сосуд, лоток, весы, пеленки, перчатки.
Алгоритм действия:
1. В третьем периоде родов под тазовый конец роженицы подложите лоток и в него опустите конец пуповины (лоток подкладывается для собирания в него крови).
2. Кровь из лотка перелейте в градуированный сосуд, определите объем кровопотери.
3. Взвесьте пеленки, пропитанные кровью, отнимите массу сухих пеленок.
4. Определите суммарный объем кровопотери, исходя из того, что 100 мл крови весит 125 грамм.
5. Определите процент потерянной крови от массы тела роженицы перед родами. Физиологической считается кровопотеря 0,5% от массы тела.
6. Суммарный объем кровопотери в родах запишите в историю родов.
43. Стандарт «ДЕЙСТВИЯ АКУШЕРКИ (ФЕЛЬДШЕРА)
Алгоритм действия:
1. Объясните женщину необходимость данной манипуляции и её ход.
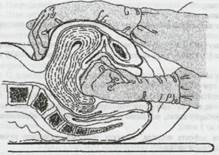
2. Помойте руки с мылом, обработайте их антисептиком, надев стерильные перчатки, войдите рукой во влагалище и сожмите руку в кулак.
3. Расположите кулак в переднем своде и надавите им на переднюю стенку матки.
4. Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище.
5. Продолжайте сдавливание, пока кровотечение не остановится и матка не начнет сокращаться.
6. По окончании манипуляции снимите перчатки и поместите их в КБУ.
7. Руки помойте с мылом и обработайте антисептиком.
45. Стандарт «СДАВЛЕНИЕ БРЮШНОЙ АОРТЫ»
Цель: временная остановка кровотечения.
Алгоритм действия:
• примените нисходящее давление сложенным кулаком брюшной аорты прямо через брюшную стенку (точка надавливания находится прямо над пупком и немного левее);
• другой рукой пальпируйте пульс на бедренной артерии для оценки полноты сдавления;
• если пульс прощупывается, то давление, оказываемое кулаком, недостаточно и наоборот.
Примечания. В раннем послеродовом периоде пульсация аорты может быть легко определена через переднюю брюшную стенку.
46. Стандарт «РУЧНОЕ ОТДЕЛЕНИЕ И ВЫДЕЛЕНИЕ ПОСЛЕДА»
Цель операции: отделение и выделение последа.
Показания: задержка последа в полости матки при отсутствии признаков отделения плаценты; кровотечение в последовом периоде при отсутствии признаков отделения плаценты.
Ресурсы: дезинфицирующий раствор, ватные шарики, корцанг, стерильные перчатки, мочевой катетер, фантом, наркозный аппарат, медикаменты, стерильные шприцы, пузырь со льдом.
Алгоритм действия:
1. Выведите мочу катетером.
2. Получите информированное согласие пациентки на операцию.
3. Проведите обработку наружных половых органов роженицы антисептическим раствором (1% раствор иодоната или 2% раствор йода).
4.Обработайте руки хирургическим способом, наденьте стерильные перчатки.
5. Проведите общее обезболивание роженицы.
6. Указательным и большим пальцами левой руки разведите малые и большие половые губы.
7. Правую руку, сложенную в «конус» введите во влагалище в прямом размере таза, а затем поверните её тыльной стороной к крестцу. Как только внутренняя рука зашла за внутренний зев, ладонь левой уложите на дно матки и зафиксируейте его.
8. Внутренней рукой, передвигаясь по пуповине, дойдите до центра плаценты, затем, передвигаясь в сторону, отыщите край плаценты. Ребром ладони «пилообразными» движениями отделите плаценту от стенки матки и, захватив плаценту, подведите её к внутреннему зеву. 9.Левой рукой, потягивая за пуповину, извлеките плаценту из родовых путей и передайте для осмотра ассистенту.
10. Правую руку оставьте в матке и проведите контрольное обследование полости матки и удаление оставшихся сгустков крови. 11.Руку выведите из полости матки.
12. Снимите перчатки, выбросите их, согласно правилам профилактики инфекции.
13. Вымойте руки с мылом.
14. Внутривенно введите сокращающие матку препараты, положите холод на переднюю брюшную стенку.
47. Стандарт «РУЧНОЕ ОБСЛЕДОВАНИЕ ПОЛОСТИ МАТКИ»
Цель операции: обследование полости матки на предмет остатков плацентарной ткани или травм.
Показания: дефект плаценты или плодных оболочек; контроль целости матки после оперативных вмешательств, длительных родов; гипотоническое и атоническое кровотечение; роды у женщин с рубцом на матке.
Ресурсы: дезинфицирующий раствор, ватные шарики, корцанг, стерильные перчат-ки, мочевой катетер, фантом, наркозный аппарат, медикаменты, стерильные ширины, пузырь со льдом.
Алгоритм действия.
1. Выведите мочу катетером.
2. Получите информированное согласие пациентки на операцию.
3. Проведите обработку наружных половых органов роженицы антисептическим раствором (1% раствор иодоната или 2% раствор йода).
4. Обработайте руки хирургическим способом, наденьте стерильные перчатки.
5. Проведите общее обезболивание роженицы.
6. Указательным и большим пальцами левой руки разведите малые и большие половые губы.
7. Правую руку, сложенную в «конус» введите во влагалище в прямом размере таза, а затем поверните её тыльной стороной к крестцу. Как только внутренняя рука зашла за внутренний зев, ладонь левой уложите на дно матки и зафиксируете его.
8. Подушечками пальцев правой руки пропальпируйте внутреннюю поверхность матки от дна к внутреннему зеву, последовательно обследуя всю полость матки.
9. Руку выведите из матки.
10. Снимите перчатки, выбросите их, согласно правилам профилактики инфекции.
11. Вымойте руки с мылом.
12. Внутривенно введите сокращающие матку препараты, положите пузырь со льдом на низ живота.
Ресурсы:
1. Шприц 10,0 с длинной иглой.
2. Раствор новокаина 0,25% - 50,0.
3. 2% раствор йода или 1% раствор иодоната.
4. Стерильный материал (марлевые, ватные шарики, салфетки).
5. Развернуть на столике пакет для наложения швов.
• Зеркала широкие, пластинчатые.
• Корнцанг.
• Пинцет.
• Иглодержатель.
• Иглы хирургические.
• Шовный материал (кетгут, шелк).
• Ножницы.
Ресурсы:
| - широкое влагалищное зеркало; - большой подъёмник; - 3 окончатых зажима; - 2 корцанга; - 2 зажима Кохера; - иглодержатель; - ножницы; - пинцеты; | - хирургические иглы; - кетгут; - стерильные ватно-марлевые шарики; - ёмкости с дезинфицирующим средством; - стерильные перчатки; - маска; - антисептическое средство. |
Алгоритм действия:
1. Проинформируйте родильницу о необходимости выполнения и сущности манипуляции и получите согласие на оперативное вмешательство.
2.Произведите катетеризацию мочевого пузыря.
3.Обработайте наружные половые органы антисептическим средством.
4.На гинекологическое кресло постелите стерильную пелёнку.
5.Поставьте на инструментальный столик необходимое оснащение.
6. Проведите хирургическую обработку рук.
7. Наденьте маску, стерильные перчатки.
8. Шейку матки обнажите на зеркалах.
9. На края разрыва наложите окончатые зажимы и подтяните шейку матки на себя и в здоровую сторону.
10. Иглодержатель с иглой зарядите кетгутом. Первый узловой шов наложите несколько выше угла раны, нити, не обрезая, захватите зажимом Кохера, используя как держалку.
11. Последующие швы наложите с интервалом примерно 1 см, не прокалывая слизистую шеечного канала.
12. Отработанный инструментарий поместите в ёмкость с дезинфицирующим средством, а использованный материал поместите в КБУ.
13. Снимите перчатки и выбросите их в КБУ.
14. Вымойте руки под проточной водой с мылом, обработайте антисептиком.
50. Стандарт «Первичный уход за новорожденным»
Цель: создание условий для адаптации новорожденного к внешней среде, профилактика развития патологических состояний у новорожденного.
Ресурсы: оснащение родильной палаты, пакеты для обработки новорожденного.
Алгоритм действия:
1. Вымойте руки с мылом с последующей обработкой антисептиком. Наденьте стерильные перчатки. 2. Для соблюдения "тепловой цепочки", контакта "кожа-к-коже" примите родившегося ребенка на предварительно согретую пеленку.
3. Высушите его быстрыми промокательными движениями.
При необходимости отсосите у ребёнка из дыхательных путей слизь. Отсасывание слизи у новорожденного из верхних дыхательных путей и рта проводится строго по показаниям при окрашивании околоплодных вод (мекониальном, или кровью) одноразовой грушей или, при необходимости, электроотсосом.
4. Пережмите пуповину в момент прекращения её пульсации к концу первой минуты. Пересеките пуповину стерильными ножницами между двух зажимов, наложенных на неё на расстоянии 10 см от пупочного кольца ребенка и 8 см от промежности женщины, обработав предварительно антисептиком. Саму культю вместе с зажимом уложите под ребенка. Для предупреждения ВИЧ-инфицирования при возможном разбрызгивании крови, пересечение пуповины следует проводить предварительно наложив на нее небольшой марлевый тампон.
5. Покажите ребенка матери, обращая ее внимание на пол ребенка.
6. Выложите ребёнка на грудь матери.
7. Впервые 30 секунд оцените состояние новорожденного, проинформируйте мать.
8. Наденьте на новорожденного, находящегося на груди у матери, чистую, теплую (предварительно согретую) шапочку и носочки, накройте сухими, предварительно согретыми пеленками (не менее 2-х) и одеялом.
9. Измерьте температуру тела новорожденного в течение первых 30 минут после рождения. Для измерения температуры необходимо использовать электронный термометр. 10. Помогите осуществить первое прикладывание ребенка к груди матери при появлении признаков "поискового" рефлекса в интервале от 30 минут до одного часа с момента рождения.
11. Проведите профилактику гонобленореи закладыванием глазной 1 % гетрациклиновой или эритромициновой мазей в оба глаза ребенка на животе у матери после зрительного контакта матери и ребенка к концу первого часа с момента рождения. При наличии показаний (хламидийная и гонорейная инфекции у матери), произведите вторичную профилактику вышеуказанными средствами к концу второго часа от момента рождения.
12. Вторичную обработку пуповины проведите через 2 часа в следующем порядке: на пуповинный остаток наложите резиновое кольцо или пластиковый зажим, который сомкните на расстоянии 0,3 см. от пупочного кольца. Стерильными ножницами отсеките остаток пуповины на расстояния 0,3-0,5 см. от верхнего края зажима. При резус-отрицательцой крови у матери, изосенсибилизации матери по системе АВО, а также недоношенным и маловесным детям, рожденным в тяжелом состоянии следует накладывать пластиковый зажим на расстоянии 2-3 см от пупочного кольца ребенка и отсекать на 5 мм выше зажима для проведения инфузионной терапии.
13. Произведите взвешивание ребенка на электронных весах, завернутого в другую сухую, предварительно подогретую чистую пеленку, вес которой вычитают. Измерьте рост ребенка с помощью стерильной ленты от затылка до пяточных бугров, окружность головы - по линии, проходящей через лобные бугры и затылок в области малого родничка, грудь - по линии сосков и подмышечных впадин.
14. На браслетах и медальоне ребенка укажите фамилию, имя, отчество, номер истории родов матери, пол, массу, рост, час и дату рождения.
15. Оденьте ребенка в чистую одежду (распашонка, ползунки, шапочка, носочки), накройте теплым одеялом и уложите рядом с матерью для совместного пребывания.
Примечания. Купание ребенка при рождении не допускается. Загрязнения кожи младенца кровью или меконием удаляются легкими движениями стерильным ватным тампоном.
51. Стандарт «Антропометрия новорожденного»
Цель: установить степень доношенности новорожденного.
Ресурсы: пеленальный стол; электронные весы; стерильный пакет для вторичной обработки новорожденного, где находится сантиметровая лента; стерильные перчатки.
Алгоритм действия:
1. Вымойте руки под проточной водой с мылом 1-3 минуты, высушите их стерильной салфеткой, обработайте антисептическим средством в течение 3-5 минут. 2.Наденьте стерильные перчатки, обработайте их этиловым спиртом 70%.
3. Новорожденного, завернутого в предварительно подогретую стерильную пелёнку, взвесьте на электронных весах, отнимите массу пелёнки.
4. Стерильной сантиметровой лентой измерьте окружность головки по линии, проходящей через лобные бугры и затылок в области малого родничка.
5. Окружность груди измерьте по линии сосков и подмышечных впадин.
6. Рост ребёнка измерьте от затылочного бугра до пяточной кости. 7. Полученные данные антропометрии запишите в историю развития новорожденного.
52. Стандарт «ТЕХНИКА КОРМЛЕНИЯ ГРУДЬЮ И
УХОД ЗА МОЛОЧНЫМИ ЖЕЛЕЗАМИ»
При кормлении грудью необходимо придерживаться следующих правил:
• Перед кормлением мать должна чисто вымыть руки без каких-либо моющих химических средств.
• Если в доме много суеты, постарайтесь найти для кормления тихий и спокойный уголок.
• Сцедить несколько капель молока для удаления попавших микробов.
• Принять удобное для кормления положение.
• Сесть в низкое кресло или на стул, опирайся спиной и руками.
• Поставить ноги на скамейку или подставку.
• Поддерживать под плечики и спинку ребенка.
• Захватить грудь средним и указательным пальцами противоположной руки, направляя сосок вперед и вниз, чтобы он не мешал дыханию во время сосания.
• Пальцы, поддерживающие грудь, должны быть расположены не ближе 5 см от соска, чтобы не закрывать область ареолы.
• Положение ребенка по отношению к матери, должно быть «живот к животу», чтобы голова была на уровне Іруди и не была повернута в сторону.
• При первом кормлении можно соском или пальцем прикоснуться к верхней губе ребенка или погладить кожу около угла рта. После этого он инстинктивно откроет рот, захватит сосок и начнет сосать.
• При сосании ребенок должен захватить в рот не только сосок, но и околососковый кружок. При этом: подбородок ребенка касается грудн, его рот широко раскрыт, его нижняя туба вывернута наружу, большая часть ареолы видна над верхней губой, отсутствует неприятное ощущение в груди.
• Длительность одного кормления не должна превышать 30 мин.
• После кормления необходимо подержать ребенка в вертикальном положении, чтобы отошел воздух, который ребенок проглотил во время кормления.
• После кормления сцедить оставшееся молоко.
• Подержать некоторое время грудь открытой, чтобы она высохла на воздухе.
Оцените прикладывание ребенка к груди и его сосание. Помогите матери, если она этого желает, особенно если она делает это впервые или является очень молодой. Четыре ключевых момента прикладывания к груди:
1. Голова ребенка и его туловище должны находиться на одной прямой линии.
2. Лицо ребенка должно быть обращено к груди матери, нос напротив соска.
3. Мать должна близко прижимать к себе туловище ребенка.
4. Мать должна поддерживать снизу всего ребенка, а не только голову и плечи.
На правильное прикладывание указывает следующее;
- подбородок ребенка касается груди;
- рот ребенка широко открыт, а нижняя губа отвисает;
- большая часть около соскового кружка (ареолы) видна надо ртом ребенка;
- ребенок сосет медленно, глубоко и временами делает паузы.
Если грудь матери переполнена молоком, укажите матери сцедить небольшое количество молока, перед тем, как кормить грудью. Это смягчит область вокруг соска, и ребенку будет легче приложиться к груди.
53. Стандарт «Ручное сцеживание молока»
Цель: научить родильницу правильному ручному сцеживанию молока.
Ресурсы: чистая посуда и полотенце.
Алгоритм действия:
1. Хорошо вымойте руки.
2.Сцеживание проводится в тихой и спокойной обстановке. Используется чистая посуда.
3. Перед сцеживанием необходимо приложить к груди на 3-5 минут что-нибудь влажное, теплое.
4. Помассируйте молочные железы мягкими круговыми движениями с последующими поглаживаниями по направлению от внешних участков к соску.
5. Мягко помассируйте соски, слегка вытягивая их или осторожно вращая их между пальцами.
6. Необходимо выделить первые 2-3 струйки молока, полученные из каждой железы.
7. Большой палец поместите на верхнюю часть груди у края около соскового кружка.
8. Произведите нажатие на молочную железу в направлении назад, к грудной клетке, затем мягко сожмите пальцы позади около соскового кружка.
9. Ритмично повторите описанные действия, постепенно перемещая пальцы по кругу, чтобы освободить от молока все дольки и участки молочной железы.
10. Переходите к другой груди через каждые 5 минут. Не забывайте чередовать массаж и поглаживание.
11. После сцеживания смажьте соски несколькими каплями молока и дайте им высохнуть.
54. Стандарт «Туалет роженицы»
Цепь: профилактика гнойно-септических осложнений.
Показания: перед влагалищным исследованием; перед амниоскопией; перед переводом в родзал; после мочеиспускания и дефекации; не реже одного раза за 5 часов пребывания в предродовой палате.
Ресурсы: акушерское кресло, индивидуальная пелёнка, судно, кружка Эсмарха с антисептическим средством, стерильные корцанги, стерильные ватные тампоны, 1% раствор иодоната, стерильные перчатки, стерильная маска.
Алгоритм действия,
1 .Проинформируйте роженицу о необходимости выполнения и сущности данной манипуляции.
2.Уложите роженицу на акушерское кресло (положение на спине, ноги согнуты в коленных и тазобедренных суставах, разведены в стороны), на индивидуальную пелёнку.
З.Под крестец поставьте судно, оденьте передник, вымойте руки, наденьте маску, стерильные перчатки.
4.Поливая из кружки Эсмарха стерильным антисептическим средством, стерильным ватным тампоном на корцанге обмойте в следующей последовательности: лобок, малые половые губы, большие половые губы, внутреннюю поверхность бёдер, промежность и анальную область. 5.Обсушите всё в том же порядке ватным тампоном на корцанге. б.Уберите судно.
7-Под крестец роженице положите стерильную пелёнку. 8.Снимите перчатки, выбросите их согласно правилам профилактики инфекции. 9.Вымойте руки с мылом, обработайте антисептиком.
55. Стандарт «Туалет родильницы и
обработка швов на промежности»
Цель процедуры: соблюдение гигиены и профилактика гнойно-септических осложнений после родов.
Ресурсы: акушерское кресло, судно, кружка Эсмарха с антисептическим средством, стерильные корцанги, ватные тампоны, марлевые шарики, подкладные пелёнки, перчатки и маска, антисептик. Алгоритм действия.
1. Проинформируйте родильницу о необходимости выполнения и сущности данной манипуляции.
2. Уложите родильницу на акушерское кресло (положение на спине, ноги согнуты в коленных и тазобедренных суставах, разведены в стороны), на индивидуальную пелёнку.
3. Под крестец поставьте судно, оденьте передник, вымойте руки, наденьте маску, стерильные перчатки.
4. Поливая из кружки Эсмарха стерильным антисептическим средством, стерилыіым ватным тампоном на корцанге обмойте наружные половые органы в следующей последовательности: лобоқ малые половые губы, большие половые губы, внутреннюю поверхность бёдер, промежность и анальную область, при этом старайтесь не намочить область швов, прикрывая их сухим стерильным материалом.
5. Обсушите всё в том же порядке ватным тампоном на корцанге. Область швов на промежности осушите от лохий стерильным марлевым шариком.
6. Швы обработайте антисептиком.
7. Уберите судно.
8. Под крестец роженице положите стерильную пелёнку.
9. На промежность наложите стерильную подкладную пеленку.
10. Снимите перчатки, выбросите их согласно правилам профилактики инфекция. 11. Вымойте руки с мылом, обработайте антисептиком.
56. Стандарт «Осмотр наружных половых органов»
Цель: оценка состойния наружных половых органов.
Ресурсы: гинекологическое кресло, одноразовый гинекологический пакет.
Алгоритм действия:
1. Объясните женщине необходимость данного исследования.
2. Уложите беременную на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пеленку.
3. Наденьте одноразовые перчатки.
4. Осмотрите наружные половые органы: лобок, тип роста волосяного покрова на лобке, прикрывают ли большие и малые губы половую щель.
5. Первым и вторым пальцем левой руки разведите большие половые губы и последовательно осмотрите: клитор, уретру, преддверие влагалища, Протоки бартолиниевых и парауретральных желез, заднюю спайку и промежность.
6. Первым и вторым пальцем правой руки в нижней трети больших половых губ сначала с одной стороны, а затем с другой пропальпируйте бартолиниевые железы.
7. Попросите женщину встать.
8. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекций. 9. Вымойте руки с мылом.
57. Стандарт «Осмотр шейки матки при помощи
двустворчатого гинекологического зеркала»
Цель: Выявление заболеваний шейки матки и влагалища.
Ресурсы: перчатки, стерильные влагалищные зеркала (двустворчатые Куско).
Алгоритм действия:
1. Попросите пациентку лечь на кресло.
2. Наденьте стерильные перчатки.
3. Разведите половые губы указательным и большим пальцами левой руки.
4. Взяв в правую руку двустворчатое зеркало и в сомкнутом виде введите в прямом размере до середины влагалища. Поверните зеркало в поперечный размер и продвиньте до сводов, раскрывая створки и обнажая шейку матки для осмотра.
5. Определите:
- цвет слизистой влагалища и шейки матки;
- наличие или отсутствие патологических изменений (рубцов, полипов, эрозий);
- форму шейки матки (коническая, цилиндрическая, деформированная);
- форму наружного зева (округлая, щеяевидная);
- характер выделений (слизь, гной, кровь).
6. При постепенном извлечении зеркала осмотрите стенки влагалища.
58. Стандарт «ОСМОТР ШЕЙКИ МАТКИ ПРИ ПОМОЩИ ЛОЖКООБРАЗНОГО ГИНЕКОЛОГИЧЕСКОГО ЗЕРКАЛА С ПОДЪЕМНИКОМ»
Цель: Выявление заболеваний шейки матки и влагалища.
Ресурсы: Перчатки, стерильные влагалищные зеркала (ложкообразные с подъемником).
Алгоритм действия:
1. Попросите пациентку лечь на кресло.
2. Наденьте стерильные перчатки.
3. Взяв в правую руку ложкообразное зеркало и введите ребром но задней стенке влагалища. Введите в глубину, повернув зеркало поперек, оттесняя кзади промежность. Параллельно ему введите переднее зеркало-подъемник, которым приподняв переднюю стенку влагалища и осмотрите шейку матки и влагалища.
5. Определите:
- цвет слизистой влагалища и шейки матки;
- наличие или отсутствие патологических изменений (рубцов, полипов, эрозий);
- форму шейки матки (коническая, цилиндрическая, деформированная);
- форму наружного зева (округлая, щелевидная);
- характер выделений (слизь, гной, кровь).
6. При постепенном извлечении зеркала осмотрите стенки влагалища.
59. Стандарт «Бимануальное исследование»
Цель исследования: оценка состояния внутренних половых органов.
Ресурсы: гинекологическое кресло, индивидуальная пелёнка, одноразовые перчатки.
Алгоритм действия:
1. Объясните женщине цель данного исследования.
2. Сообщите о необходимости опорожнения мочевого пузыря.
3. Уложите женщину на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пелёнку.
4. Объясните, что во время исследования дыхание должно быть свободным.
5. Наденьте одноразовые перчатки.
6. 1 и 2 пальцами левой руки разведите большие и малые половые губы.
7. Правой рукой средним, а затем указательным пальцем войдите во влагалище (большой палец должен быть обращен к лонному сочленению).
8. Введенными во влагалище пальцами правой руки исследуйте состояние влагалища, влагалищных: сводов.
9. Затем, подведя пальцы внутренней руки под шейку матки, исследуйте матку с помощью надавливания пальцами наружной руки на дно матки, погружая их в переднюю брюшную стенку над лоном (пальцы левой и правой руки должны быть обращены друг к другу).
10. Таким образом, пальпируя матку, определите её расположение, величину, консистенцию, подвижность, болезненность.
11. Пальцы наружной и внутренней руте переведите от углов матки к боковым поверхностям таза. Исследуйте яичники и маточные трубы, определите их величину, форму, болезненность, подвижность.
12. Пропальпируйте с помощью правой (внутренней) руки внутреннюю поверхность таза (седалищные ости, крестцовую впадину, мыс), определите наличие экзостозов.
13. Извлекая правую руку из влагалища, внимательно се осмотрите на наличие имеющихся выделений и их характер.
14. Снимите перчатки, выбросите их согласно правилам профилактики инфекции.
15. Вымойте руки с мылом.
60. Стандарт «Взятие мазка из влагалища
на степень чистоты»
Цель: забор материала на микроскопическое исследование.
Ресурсы: гинекологическое кресло, гинекологические зеркала, ложечка Фолькмана или желобоватый зонд, предметное стекло, направление в лабораторию, одноразовые перчатки, индивидуальная пеленка.
Алгоритм действия:
1. Объясните женщине необходимость данного исследования.
2. Уложите женщину на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пеленку.
3. Обеспечьте освещение, достаточное для осмотра шейки матки.
4. Наденьте одноразовые перчатки.
5. Приготовьте инструменты: гинекологические зеркало, ложечку Фолькмана (желобовагый зонд), предметное отекло.
6. Введите гинекологическое зеркало. Ложечкой Фолькмана или желобовачъш зондом возьмите отделяемое из заднего сюда и нанесите на предметное стекло.
7. Осторожно выведите из влагалища гинекологическое зеркало, опустите в 3 % раствор хлорамина. При работе одноразовым зеркалом выбросите его в КБУ.
8. Попросите женщину встать.
9. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекции.
10. Вымойте руки водой с мылом.
11. Подпишите направление.
• номер кабинета
• Ф.И.О.
• возраст
• место работы или учебы
• назначение мазка (мазок на степень чистоты)
• дата
• подпись акушерки или врача
12. Отправьте мазок в лабораторию.
61. Стандарт «Взятие мазков нА гонорею»
Цель: забор материала на микроскопическое исследование.
Ресурсы: гинекологическое кресло, гинекологические зеркала, ложечка Фолькмана, стеклянная браигаа, предметное стекло, направление в лабораторию, одноразовые перчатки, индивидуальная пеленка, пробирка, резиновая груша, физиологический раствор.
Алгоритм действия:
1. Объясните женщине необходимость данного исследования.
2. Уложите женщину на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пеленку.
3. Обеспечьте освещение, достаточное для осмотра шейки матки.
4. Наденьте одноразовые перчатки.
5. Приготовьте стерильные инструменты: гинекологические зеркала, стеклянную браншу, ложечку Фолькмана, предметное стекло.
6. Стеклянной браншей, после предварительного массажа уретры через влагалище, возьмите мазок из уретры и нанесите на предметное стекло.
7. Введите гинекологическое зеркало. Ложечкой Фолькмана возьмите отделяемое из цервикального канала и нанесите на предметное стекло.
8. Осторожно выведите из влагалища гинекологическое зеркало, опустите в 3% раствор хлорамина. При работе одноразовым зеркалом выбросите его в КБУ.
9. Из прямой кишки с помощью резиновой груши возьмите смыв физиологического раствора (10-20 мл) в пробирку. Отстаяв его, из осадка нанесите мазок на предметное стекло.
10. Попросите женщину встать.
11. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекции.
12. Вымойте руки водой с мылом.
13. Подпишите направление.
• номер кабинета
• Ф.И.О.
• возраст
• место работы или учебы
• назначение мазка (мазок на гонорею)
• дата
• подпись акушерки или врача
14. Отправьте мазок в лабораторию.
62. Стандарт «ВЗЯТИЕ МАЗКА НА ОНКОЦИТОЛОГИЮ С
ИСПОЛЬЗОВАНИЕМ CERVIX-BRUSH»
Цель исследования: ранняя диагностика онкологических заболеваний.
Ресурсы: гинекологическое кресло, стерильная пелёнка, почкообразный лоток, стерильные перчатки, зеркало Куско, пинцет, 4-6 марлевых тампона, предметное стекло, этиловый спирт 96° или эфир для наркоза, фиксатор.
Алгоритм действия:
1. Получают у пациентки информированное согласие на исследование.
2. Гинекологическое кресло покрывают индивидуальной клеёнкой или стерильной пелёнкой.
3. Помогают пациентке лечь на гинекологическое кресло на спину, фиксировать ноги в ногодержателях.
4. Обрабатывают руки одним из способов.
5. В почкообразный лоток кладут пару перчаток, зеркало Куско, пинцет, 4-6 марлевых тампонов.
6. Готовят предметное стекло (моют, протирают спиртом или эфиром, высушивают), фиксатор, Cervex-Brash в упаковке.
7. Надевают стерильные перчатки.
8. Зеркало Куско берут в правую руку.
9. Указательным и большим пальцами левой руки разводят половые губы.
10. Зеркало вводят сомкнутым в прямом размере до середины влагалища.
11. Переводят зеркало в поперечный размер и продвигают до сводов.
12. Раскрывают створки.
13. Фиксируют зеркало винтом.
14. Осматривают шейку матки, стенки влагалища.
15. При визуально нормальной шейке матки необходимо оценить количество слизи на ее поверхности.
16. При значительном количестве слизи осторожно убирают её мягким ватным тампоном путём легкого промокания.
17. Упаковку Cervex-Brush вскрывают.
18. Cervex-Brush вводят во влагалище под визуальным контролем, и её конус осторожно направляют в цервнкальный канал.
19. После введения конуса Cervex-Brush в цервикальный канал, щёточку прижимают к поверхности шейки и производят 5 полных круговых движений трижды по часовой стрелке и дважды против часовой стрелки.
20. Щёточку удаляют из влагалища.
21. Содержимое щёточки наносят на предметное стекло линейным движением вдоль стекла, используя обе стороны щеточки.
22. Мазок фиксируют фиксатором.
23. Развинчивают замок.
24. Выводят зеркало.
25. Зеркало погружают в ёмкость с дезинфицирующим средством.
26. Предлагают пациентке встать, гинекологическое кресло обрабатывают ветошью с дезинфицирующим раствором,
27. Перчатки снимают и помещают их в дезинфицирующий раствор.
28. Моют руки с мылом или антисептиком и сушат их.
63. Стандарт «Подготовка к
ультразвуковому исследованию»
Цель: обеспечить необходимые условия для получения оптимального результата исследования.
Алгоритм выполнения:
1. Объясните женщине необходимость данного исследования, дайте рекомендации:
- за 3 дня до исследования исключить из рациона газообразующие продукты;
- за 3 дня до исследования принимать активированный уголь: по 1 таблетке 3 раза в день;
- в день исследования утром опорожнить мочевой пузырь.
- на исследование явиться с полным мочевым пузырем (не мочиться за 2-3 часа до обследования или дать выпить 1000-1500 мл воды за 60 мин до исследования).
64. Стандарт «Спринцевание влагалища»
Цель: - Лечебная; - Гигиеническая.
Показания: - Предоперационная подготовка; - Воспалительные заболевания влагалища и шейки матки: - Кольпит, - Эндоцервицит, - Эрозия шейки матки, - Хроническое заболевание придатков матки и другие.
| Противопоказания: | Ресурсы: |
| • Острые воспалительные процессы внутренних половых органов • Маточное кровотечение • Менструация • Беременность | • Стерильные перчатки • Кружка Эсмарха или спринцовка емкостью 1,5 - 2 л. со стеклянным или пластмассовым наконечником • Лечебный раствор. • Гинекологические зеркала. • Корнцанг. • Стерильные шарики. |
Алгоритм действия:
| 1. Объясните пациентке о цели процедуры 2. Обработайте гинекологическое кресло дез.раствором 3. Постелите индивидуальную пелёнку и уложите на него женщину 4. Закрепите кружку Эсмарха на штативе на высоте 1,5 - 2 метра. 5. Наденьте стерильные перчатки 6. С соблюдением техники введите во влагалище гинекологическое зеркало | и обнажите шейку матки и влагалище 7. Во влагалище введите кончик от кружки Эсмарха и откройте кран 8. Промойте стенки влагалища и своды 9. Стерильными сухими марлевыми шариками осушите стенки влагалища 10. С соблюдением техники удалите гинекологическое зеркало. |
65. Стандарт «Влагалищная ванночка»
Цель: Лечебная
Показания: • Воспалительные заболевания влагалища и шейки матки, • Кольпит, • Эндоцервицит.
| Противопоказания: • Острые воспалительные процессы внутренних половых органов. • Маточное кровотечение. • Менструация. • Беременность | Ресурсы: • Перчатки • Гинекологическое двухстворчатое зеркало. • Лечебный раствор • Марлевые шарики. • Корнцанг. |
Алгоритм действия:
1. Постелите на гинекологическое кресло индивидуальную пеленку и уложите пациентку.
2. Наденьте стерильные перчатки.
3. С соблюдением техники введите гинекологическое двухстворчатое зеркало, откройте его и зафиксируйте.
4. Обнажите шейку матки и стенки влагалища.
5. Влейте во влагалище первую порцию раствора и сразу её слейте, наклонив зеркало книзу.
6. Влейте вторую порцию раствора и оставьте её да влагалище на 10 - 15 минут.
7. Через 10 - 15 минут слейте раствор из влагалища.
8. Стерильными сухими марлевыми шариками осушите стенки влагалища.
9. С соблюдением техники удалите гинекологическое зеркало.
66. Стандарт «Влагалищный тампон»
Цель: Лечебная
Показания: предоперационная подготовка, воспалительные заболевания.
Ресурсы: ватно-марлевый тампон с «хвостиком», гинекологическое двухстворчатое зеркало, спринцовка или кружка Эсмарха, перчатки, марлевые шарики, лечебное средство (раствор, мазь, эмульсия и др.), корнцанг.
Алгоритм действия:
1. Постелите на гинекологическое кресло индивидуальную пелёнку и уложите пациентку. 2. Наденьте стерильные перчатки.
3. Осторожно введите гинекологическое двухстворчатое зеркало и обнажите шейку матки и влагалище, зафиксируйте зеркало.
4. Обмойте влагалище струей раствора из спринцовки,
5. Стерильным сухим марлевым шариком осушите стенки влагалища.
6. Корнцангом захватите ватно-марлевый тампон, обмакните его в мазь и введите во влагалище.
7. Придерживая тампон корнцангом, выведите гинекологическое зеркало.
8. Удалите с тампона корнцанг, выводя кончик «хвостика» наружу.
9. Объясните, что тампон удаляется через 10-12 часов, потянув за «хвостик»
ПРОФЕССИОНАЛЬНЫЕ
СТАНДАРТЫ
ПРАКТИЧЕСКИХ НАВЫКОВ
И УМЕНИЙ ОБУЧАЮЩИХСЯ
Специальность: 0301000 «Лечебное дело»
Квалификация: 0301013 «Фельдшер»
Учебная дисциплина: АКУШЕРСТВО И ГИНЕКОЛОГИЯ
Репринтное издание
Алматы, 2012
Содержание
ПРОФЕССИОНАЛЬНЫЕ СТАНДАРТЫ ПО ДИСЦИПЛИНЕ «АКУШЕРСТВО И ГИНЕКОЛОГИЯ»
Квалификация «Фельдшер»
| 1. Стандарт «Схема сбора анамнеза у беременной» | 4 |
| 2. Стандарт «Осмотр наружных половых органов» | 4 |
| 3. Стандарт «Осмотр на зеркалах» | 5 |
| 4. Стандарт «Бимануальное исследование» | 6 |
| 5. Стандарт «Пельвиометрия» | 7 |
| 6. Стандарт «Измерение индекса соловьёва» | 8 |
| 7. Стандарт «Измерение ромба михаэлиса» | 8 |
| 8. Стандарт «Измерение диагональной конъюгаты» | 9 |
| 9. Стандарт «Наружное акушерское исследование» | 10 |
| 10. Стандарт «Измерение окружности живота и высоты стояния дна матки» | 11 |
| 11. Стандарт «Выслушивание сердцебиения плода с помощью акушерского стетоскопа» | 11 |
| 12. Стандарт «Определение срока беременности» | 12 |
| 13. Стандарт «Определение даты предстоящих родов и предоставление дородового декретного отпуска» | 12 |
| 14. Стандарт «Определение предполагаемой массы плода» | 13 |
| 15. Стандарт «Биомеханизм родов при переднем виде затылочного предлежания» | 13 |
| 16. Стандарт «Биомеханизм родов при заднем виде затылочного предлежания» | 14 |
| 17. Стандарт «Биомеханизм родов при передне головном предлежании» | 14 |
| 18. Стандарт «Биомеханизм родов при лобном предлежании» | 15 |
| 19. Стандарт «Биомеханизм родов при лицевом предлежанин» | 15 |
| 20. Стандарт «Биомеханизм родов при тазовом предлежании» | 16 |
| 21. Стандарт «Пособие по цовьянову при чисто ягодичном предлежании» | 17 |
| 22. Стандарт «Пособие по довьянову при ножном предлежании» | 17 |
| 23. Стандарт «Классическое ручное пособие при тазовом предлежанни» | 18 |
| 24. Стандарт «Классический наружно-внутренний поворот плода на ножку» | 19 |
| 25. Стандарт «Особенности механизма родов при различных формах узкого таза» | 20 |
| 26. Стандарт «Определение белка в моче экспресс-методами» | 21 |
| 27. Стандарт «Действия акушерки (фельдшера) при эклампсии» | 21 |
| 28. Стандарт «Оценка «зрелости» шейки матки» | 22 |
| 29. Стандарт «Определение продолжительности схваток» | 22 |
| 30. Стандарт «Партограмма» | 23 |
| 31. Стандарт «Определение признака bat гена» | 24 |
| 32. Стандарт «Определение признака цангеймейстера» | 24 |
| 33. Стандарт «Амниотомия» | 25 |
| 34. Стандарт «Стимуляция родовой деятельности с помощью внутривенного введения окситоцина» | 25 |
| 35. Стандарт «Подготовка акушерки к приему родов» | 26 |
| 36. Стандарт «Эпизеотомия, перинеотомия» | 26 |
| 37. Стандарт «Активное ведение 3-го периода родов» | 27 |
| 38. Стандарт «Определение признаков отделения плаценты» | 28 |
| 39. Стандарт «Выделение отделившегося последа наружными приемами» | 29 |
| 40. Стандарт «Осмотр последа на целостность» | 29 |
| 41. Стандарт «Осмотр родовых путей на зеркалах» | 30 |
| 42. Стандарт «Измерение кровонотери в родах» | 30 |
| 43. Стандарт «Действия акушерки (фельдшера) при акушерском кровотечении после родов» | 31 |
| 44. Стандарт «Бимануальная компрессия матки» | 32 |
| 45. Стандарт «Сдавление брюшной аорты» | 32 |
| 46. Стандарт «Ручное отделение и выделение последа» | 33 |
| 47. Стандарт «Ручное обследование полости матки» | 34 |
| 48. Стандарт «Операция наложения швов на промежность» | 35 |
| 49. Стандарт «Ушивание разрывов шейки матки» | 36 |
| 50. Стандарт «Первичный уход за новорожденным» | 37 |
| 51. Стандарт «Антропометрия новорожденного» | 38 |
| 52. Стандарт «Техника кормления грудью и уход за молочными железами» | 39 |
| 53. Стандарт «Ручное сцеживание молока» | 40 |
| 54. Стандарт «Туалет роженицы» | 40 |
| 55. Стандарт «Туалет родильницы и обработка швов на промежности» | 41 |
| 56. Стандарт «Осмотр наружных половых органов» | 41 |
| 57. Стандарт «Осмотр шейки матки при помощи двустворчатого гинекологического зеркала» | 42 |
| 58. Стандарт «Осмотр шейки матки при помощи ложкообразного гинекологического зеркала с подъемником» | 42 |
| 59. Стандарт «Бимануальное исследование» | 43 |
| 60. Стандарт «Взятие мазка из влагалища на степень чистоты» | 44 |
| 61. Стандарт «Взятие мазков ня гонорею» | 45 |
| 62. Стандарт «Взятие мазка на онкоцитологию с использованием cervix-brush» | 46 |
| 63. Стандарт «Подготовка к ультразвуковому исследованию» | 47 |
| 64. Сандарт «Спринцевание влагалища» | 47 |
| 65. Стандарт «Влагалищная ванночка» | 48 |
| 66. Стандарт «Влагалищный тампон» | 48 |
1. Стандарт «Схема сбора анамнеза у беременной»
1. Паспортные данные.
2. 3аболевания, перенесенные в детстве, зрелом возрасте, их течение, лечение.
3. Наследственность.
4. Условия труда и быта.
5. Эпидемиологический анамнез.
6. Аллергологический анамнез.
7. Акушерско-гинекологический анамнез:
- менструальная функция (менархе и особенности установления менструального цикла, длительность, болезненность и регулярность менструаций, количество теряемой при менструации крови, дата последней менструации);
- половая жизнь (с какого возраста, состоит ли в браке);
- гинекологические заболевания (какие, когда, длительность и характер их течения, проведенная терапия, результаты лечения);
- генеративная функция - число предыдущих беремешюсть с подробным выяснением их течения и исхода (искусственных и самопроизвольных абортов, родов);
- течение настоящей беременности (первой и второй половины беременности, перенесенные заболевания и на каком сроке, лечение амбулаторное, стационарное).
Стандарт «Осмотр наружных половых органов»
Цель: оценка состояния наружных половых органов.
Ресурсы: гинекологическое кресло, одноразовые перчатки, индивиду-альная пеленка.
Алгоритм действия:
1. Объясните женщине необходимость данного исследования.
2. Уложите беременную на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пеленку.
3. Наденьте одноразовые перчатки.
4. Осмотрите наружные половые органы: лобок, тип роста волосяного покрова на лобке, прикрывают ли большие и малые губы половую щель.
5. Первым и вторым пальцем левой руки разведите большие половые губы и последовательно осмотрите: клитор, уретру, преддверие влагалища, протоки бартолиниевых и парауретральных желез, заднюю спайку и промежность.
6. Первым и вторым пальцем правой руки в нижней трети больших половых губ сначала с одной стороны, а затем с другой пропальпируйте бартолиниевые железы.
7. Попросите женщину встать.
8. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекций. 9. Вымойте руки с мылом.
3. Стандарт «Осмотр на зеркалах»
Цель исследования: визуальная оценка состояния влагалища и влага-лищной части шейки матки.
Ресурсы: гинекологическое кресло, гинекологические зеркала, однора-зовые перчатки, индивидуальная пеленка.
Алгоритм действия:
1. Объясните женщине необходимость данного исследования.
2. Уложите женщину на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пеленку.
3. Обеспечьте освещение для хорошего обзора влагалища и шейки матки.
4. Наденьте одноразовые перчатки.
5. Со стерильного столика возьмите гинекологическое зеркало. Ложкообразное зеркало возьмите в правую руку, левой рукой (1-2 пальцами) разведите большие половые губы и введите зеркало в прямом размере малого таза по задней стенке влагалища до заднего свода, разверните его в поперечный размер. Надавите зеркалом на заднюю стенку влагалища (освободив место для подъёмника) и переложите рукоятку зеркала в левую руку. Правой рукой введите подъёмник во влагалище в прямом размере таза по передней стенке, затем разверните его в поперечный размер и обнажите шейку матки и влагалище.
Двухстворчатое зеркало введите боком в сомкнутом состоянии в прямой размер таза, предварительно левой рукой разведя малые половые губы. Постепенно зеркало продвиньте вглубь влагалища, разверните его, установив в поперечном размере таза, раскройте зеркало и обнажите шейку матки и влагалище.
6. При осмотре обратите внимание на: цвет слизистой влагалища, характер выделений, наличие патологических процессов, цвет слизистой шейки матки, наличие патологических процессов на шейке матки, форму шейки матки, форму наружного зева.
7. Выведите зеркало из влагалища и погрузите его в дез.раствор.
8. Попросите женщину встать.
9. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекции.
10. Вымойте руки с мылом.
4. Стандарт «Бимануальное исследование»
Цель исследования; оценка состояния внутренних половых органов.
Ресурсы: гинекологическое кресло, индивидуальная пелёнка, одноразовые перчатки.
Алгоритм действия:
1. Объясните женщине цель данного исследования.
2. Сообщите о необходимости опорожнения мочевого пузыря.
3. Уложите женщину на гинекологическое кресло (положение на спине с ногами, согнутыми в коленных и тазобедренных суставах, ноги разведены), на индивидуальную пелёнку.
4. Объясните, что во время исследования дыхание должно быть свободным.
5. Наденьте одноразовые перчатки.
6. 1 и 2 пальцами левой руки разведите большие и малые половые губы.
7. Правой рукой средним, а затем указательным пальцем войдите во влагалище (большой палец должен быть обращен к лонному сочленению).
8. Введенными во влагалище пальцами правой руки исследуйте состояние влагалища, влагалищных сводов.
9. Затем, подведя пальцы внутренней руки под шейку матки, исследуйте матку с помощью надавливания пальцами наружной руки на дно матки, погружая их в переднюю брюшную стенку над лоном (пальцы левой и правой руки должны быть обращены друг к другу).
10. Таким образом, пальпируя матку, определите её расположение, величину, консистенцию, подвижность, болезненность.
П. Пальцы наружной и внутренней рук переведите от углов матки к боковым поверхностям таза. Исследуйте яичники и маточные трубы, определите их величину, форму, болезненность, подвижность.
12. Пропальпируйте с помощью правой (внутренней) руки внутреннюю поверхность таза (седалищные ости, крестцовую впадину, мыс), определите наличие экзостозов.
13. Извлекая правую руку из влагалища, внимательно ее осмотрите на наличие имеющихся выделений и их характер.
14. Снимите перчатки, выбросите их согласно правилам профилактики инфекции.
15. Вымойте руки с мылом.
5. Стандарт «Пельвиометрия»
Цель: исследования: определение наружных размеров таза.
Ресурсы: кушетка, газомер.
Алгоритм действия:
1. Объясните женщине необходимость процедуры.
2. Уложите женщину на кушетку, на спину с выпрямленными ногами.
3. Встаньте справа от женщины, лицом к ней.
4. Возьмите тазомер так, чтобы шкала была обращена кверху, а большой и указательный пальцы лежали на пуговках тазомера.
5. Указательными пальцами прощупайте пункты, между которыми измеряется расстояние, прижимая к ним пуговки тазомера и отметьте по шкале величину полученного размера.
6. Для измерения расстояния между остями подвздошных костей (Distancia spinarum) пуговки тазомера прижмите к наружным краям передне-верхних остей (в норме размер равен 25-26 см).
7. Для измерения расстояния между гребнями подвздошных костей (Distancia cristarum) передвиньте пуговки тазомера на наиболее
выступающие точки гребней подвздошных костей и измерьте расстояние между ними (в норме размер равен 28-29 см).
8. Для измерения расстояния между вертелами бедренных костей (Distancia trochanterica) найдите наиболее выступающие точки вертелов бедренных костей и прижмите к ним пуговки тазомера (в норме размер равен 30-31 см).
9. Для измерения прямого размера - наружной коныогаты (Conjugate extema) уложите женщину на бок. Нижележащая нога должна быть согнута в тазобедренном и коленном суставах, а вышележащая выпрямлена. Пуговки тазомера установите спереди на верхненаружный край симфиза и сзади на надкрестцовую ямку (находится под остистым отростком пятого поясничного позвонка, что соответствует верхнему углу ромба Мйхаэлиса). В норме размер равен 20-21 см.
10. Для получения истинной коныогаты (Conjugate vera), от полученного результата отнимите 8-10 см, в зависимости от величины индекса Соловьева (смотрите стандарт «Определение индекса Соловьева).
11. Вымойте руки.
12. Полученные данные занесите в медицинскую документацию.
13. Обработайте тазомер дез.раствором.
6. Стандарт «Измерение индекса Соловьёва»
Цель исследования: опосредованное определение толщины костей таза.
Ресурсы: сантиметровая лента.
Алгоритм действия:
1. Предупредите беременную о предстоящем исследовании.
2. Усадите беременную на стул.
3. Измерьте стерильной сантиметровой лентой окружность лучезапястного сустава на руке беременной.
4. Отметьте полученный результат.
5. Вымойте руки.
6. Запишите результат измерения в медицинскую документацию. Примечание.
Определение истинной конъюгаты по индексу Соловьёва:
- при индексе Соловьёва менее 14 см (кости тонкие) от значения наружной конъюгаты отнимите 8 см, от значения диагональной конъюгаты отнимите 1,5 см;
- при индексе Соловьёва 14-15 см (кости средней толщины) от значения наружной конъюгаты отнимите 9 см, от значения диагональной конъюгаты отнимите 1,5 см;
- при индексе Соловьёва более 15 см (кости толстые) от значения наружной конъюгаты отнимите 10 см, от значения Диагональной конъюгаты отнимите 2 см.
7. Стандарт «Измерение ромба Михаэлиса»
Цель исследования: определение формы сужения таза.
Ресурсы: сантиметровая лента.
Алгоритм действия:
1. Предупредите беременную о предстоящем исследовании.
2. Попросите беременную раздеться.
3. Сядьте на стул со стороны спины беременной.
4. Произведите измерения вертикальной и горизонтальной диагоналей стерильной сантиметровой лентой:
- вертикальная диагональ - расстояние от верхнего угла ромба Михаэлиса (надкрестцовая ямка) до нижнего угла (верхушка крестца), в норме равно 11см.
- горизонтальная диагональ - расстояние между боковыми углами ромба Михаэлиса (верхнезадние ости подвздошных костей), в норме равно 10-11 см.
5. Отметьте полученные результаты.
6. Вымойте руки.
7. Запишите результаты измерения в медицинскую документацию.
8. Стандарт «Измерение диагональной конъюгаты»
Цель исследования: определение степени сужения таза.
Ресурсы: гинекологическое кресло, индивидуальная пелёнка, сантиметровая лента или тазомер, одноразовые перчатки.
Алгоритм действия:
1. Предупредите беременную о предстоящем исследовании, о необходимости опорожнять мочевой пузырь перед исследованием.
2. Уложите беременную на гинекологическое кресло на спину, на индивидуальную пелёнку.
3. Наденьте стерильные перчатки.
4. Первым и вторым пальцами левой руки разведите большие половые губы, а средний и указательный пальцы правой руки последовательно введите по влагалище.
5. Средним пальцем правой руки попытайтесь достичь мыс, а указательный палец левой руки подведите под нижний край симфиза и отметьте правой рукой то место, которое непосредственно соприкасается с нижним краем лонной дуги.
6. Выведите из влагалища пальцы, сохраняя отметку.
7. При помощи ассистента измерьте на руке отмеченное расстояние сантиметровой лентой или тазомером. В норме это расстояние равно 13 см и более. Для получения истинной конъюгаты (Conjugata vera) нужно от полученного результата отнять 2 см (в норме величина истинной конъюгаты равна 11 см).
8. Снимите одноразовые перчатки, выбросите их, согласно правилам профилактики инфекции.
9. Вымойте руки с мылом.
10. Обработайте тазомер или сантиметровую ленту дез.раствором.
11. Сделайте запись в медицинской документации беременной.
9. Стандарт «Наружное акушерское исследование»
( приемы Леопольда-Левицкого)
Цель исследования: определить расположение плода в матке.
Ресурсы: кушетка, фантом, кукла.
Алгоритм действия:
1. Объясните беременной (роженице) цель данного исследования.
2.Уложите беременную на кушетку на спину с выпрямленными ногами.
3 .Сядьте справа на кушетку лицом к беременной.
4. Проведите первый приём для определения высоты стояния дна матки и части плода, расположенной в дне матки. Для этого ладони обеих рук расположите на дне матки, при этом концы пальцев должны быть направлены друг к другу, но не должны соприкасаться. Определите высоту стояния дна матки по отношению к мечевидному отростку или пупку и часть плода, находящуюся в дне матки.
5. Проведите второй прием для определения положения, позиции и вида плода в полости маткн. Для этого кисти рук переместите на боковые поверхности матки и ладонными поверхностями кистей произведите пальпацию боковых отделов матки. Определите расположение спинки (гладкая, ровная, без выступов поверхность), мелких частей плода (ручки, ножки) и сделайте заключение. Спинка влево - 1 позиция, спинка вправо - 2 позиция, спинка кпереди - передний вид, спинка кзади - задний вид.
6.Проведите третий прием для определения' предлежащей части плода. Для этого правую руку расположите на предлежащей части, при этом большой палец максимально отведите от остальных четырех. Предлежащую часть захватите между большим и средним пальцами над плоскостью входа в малый таз и определите, головка это или тазовый конец (головка плотная, округлая, баллотирует).
7.Проведите четвертый прием для определения отношения предлежащей части ко входу в малый таз. Для выполнения данного приема повернитесь лицом к ногам беременной. Кисти рук расположите по обеим сторонам нижнего отдела матки таким образом, чтобы пальцы обеих рук как бы сходились друг с другом над плоскостью входа в малый таз, пропальпируйте предлежащую часть, определяя отношение предлежащей части ко входу в малый таз.
8.Результаты запишите в медицинскую документацию.
10. Стандарт «Измерение окружности живота и высоты стояния днА матки»
Цель исследования: наблюдение за динамикой прогрессирования беременности (при повторных измерениях); определение с помощью полученных результатов измерения предполагаемого веса плода.
Ресурсы: сантиметровая лента, кушетка.
Алгоритм действия:
1. Предупредите беременную о предстоящем исследованиқ о необходимости опорожнить мочевой пузырь перед исследованием.
2. Уложите беременную на кушетку на спину с выпрямленными ногами.
3. Расположите сантиметровую ленту вокруг живота спереди на уровне пупка, сзади – на уровне поясничной области.
4. Отметьте полученный результат.
5. Разместите сантиметровую ленту вдоль средней линии живота и измерьте расстояние между верхним краем симфиза (начало сантиметровой ленты) и наиболее выступающей (верхней) точкой дна матки.
6. Отметьте полученный результат.
7. Помогите беременной встать с кушетки (повернувшись на бок).
8. Вымойте руки.
9. Запишите результат измерения в медицинскую документацию.
11. Стандарт «Выслушивание сердцебиения плода
с помощью акушерского стетоскопа»
Цель исследования: определение частоты сердечных тонов плода.
Ресурсы: акушерский стетоскоп, секундомер, кушетка.
Алгоритм действия:
1. Предупредите беременную о предстоящем исследовании.
2. Уложите беременную на кушетку на спину с выпрямленными ногами.
3. Определите предлежание, позицию и вид плода приёмами Леопольда-Левицкого (см. стандарт «Приёмы наружного акушерского исследования»).
4. Выслушайте сердцебиение плода со стороны его спинки ближе к головке с помощью акушерского стетоскопа, плотно прижав его к брюшной стенке. При необходимости передвигайте стетоскоп, пока не найдёте точку наиболее ясного выслушивания сердцебиения плода.
5. Подсчитайте количество сердечных ударов плода в одну минуту,
6. Одновременно сосчитайте пульс у беременной (во избежание того, чтобы не принять его за сердцебиение плода).
7. Отметьте полученный результат.
8. Помогите беременной встать с кушетки (повернувшись на бок).
9. Вымойте руки.
10. Стетоскоп протрите ветошью, смоченной в дез. растворе.
11. Запишите результат измерения в медицинскую документацию.
Дата: 2019-12-10, просмотров: 598.