Пневмомедиастинография применяется для уточнения расположения образований, которые на рентгенограммах и томограммах прилежат к органам средостения, сливаясь с ними. Кроме того, этот метод может быть использован для более четкого выявления различных новообразований средостения, уточнения их взаимоотношения с расположенными здесь органами. Оттесняя медиастинальную плевру со стороны средостения, удается уточнить расположение новообразований по отношению к легкому в случаях, когда сращения в плевральной полости не позволяют наложить пневмоторакс.
Для наложения переднего пневмомедиастинума больного укладывают на спину с небольшим валиком под лопатками и отведенной кзади головой. В области яремной вырезки грудины делают местную анестезию кожи и подкожной клетчатки. За грудину вводят тонкую иглу, предпосылая раствор анестетика. Убедившись, что конец иглы находится в клетчатке средостения, а не в сосуде, к павильону ее присоединяют пневмотораксный аппарат и медленно, дозированно в течение 7—10 мин, вводят 500—750 мл воздуха или кислорода. Больному придается положение на спине с приподнятым ножным концом, а затем — на здоровом боку, что необходимо для более направленного распределения газа в пределах клетчаточных пространств. После этого выполняется рентгенологическое обследование.
При наложении заднего пневмомедиастинума используют пресакральный доступ, откуда газ по клетчатке забрюшинного пространства достигает задних отделов средостения.
Для этого в положении больного на животе ниже верхушки копчика выполняют местную послойную анестезию. Длинную тонкую иглу, предпосылая раствор анестетика, проводят под копчик и далее выше в направлении к передней поверхности крестца. Убедившись в том, что конец иглы располагается в пресакральной клетчатке, а не в прямой кишке, с помощью пневмотораксного аппарата поэтапно вводят до 1500— 2000 мл воздуха (не кислорода!). После завершения этого этапа исследования больной в течение часа находится в вертикальном или полусидячем положении. Периодически рентгенологическим методом уточняется перемещение газа в восходящем направлении к заднему средостению. После достижения им клетчаточных пространств заднего средостения выполняется рентгенологическое обследование.
Бронхография
Основными показаниями к применению этого метода в настоящее время являются: подозрение на аномалию трахеи и бронхов, бронхоэктазии, другие хронические нагноительные заболевания легких, туберкулез, некоторые формы пневмосклерозов.
Для успешного выполнения бронхографии требуется специальная предварительная подготовка больных, особенно отделяющих значительное количество мокроты, так как в этом случае получить хорошее заполнение бронхов не представляется возможным.
Для освобождения трахеобронхиального дерева от патологического содержимого применяются как медикаментозные средства (отхаркивающие, мокроторазжижающие, спазмолитические), так и специальные методы — паровые ингаляции, ингаляции с муколитиками, ферментами, эндотрахеальные вливания, лечебные бронхоскопии. Только убедившись в полноценности и эффективности предпринятой подготовки, приступают к исследованию. В качестве контрастного вещества наиболее удобной является смесь сульфата бария и порошка из корня алтея. Перед введением смесь подогревается до 36—37 °С. В большинстве случаев исследование проводится под местным обезболиванием. Для этой цели используют препараты дикаина, растворы новокаина, тримекаина.
Для введения контрастной смеси применяют стандартные управляемые катетеры Розенштрауха — Смулевича.
После анестезии верхних дыхательных путей проводится обезболивание бронхиального дерева исследуемой стороны в различных положениях больного: на спине, на животе, на боку с опущенным головным концом. В дальнейшем, в зависимости от поставленных задач, проводят исследование бронхиального дерева всего легкого, его доли или сегмента. Заполнение бронхов производится под контролем рентгенотелевизионного экрана. Рентгенограммы выполняются в прямой, боковой и косых проекциях в положении больного стоя или лежа на латероскопе.
После завершения исследования бронхиальное дерево с помощью электроотсоса, присоединяемого к введенному в просвет бронхов катетеру, по возможности максимально освобождают от контрастного вещества, промывают теплым антисептическим раствором. В течение последующих суток больному выполняются паровые ингаляции. На следующий день целесообразна контрольная рентгеноскопия. Она позволяет судить о полноте освобождения бронхиального дерева от контрастного вещества, а также, что не менее важно, может выявить изменения, не обнаруженные в ходе исследования (остаточные полости, кисты, в которых задерживается контрастное вещество).
Бронхография легких может быть выполнена под наркозом. Особенность ее проведения заключается в том, что больной лежит на спине, осуществляется искусственная вентиляция легких в условиях миорелаксации. Контрастное вещество вводят через интубационную трубку и в период кратковременного апноэ выполняют рентгенограммы обоих легких в прямой и косых проекциях (рис. 5).
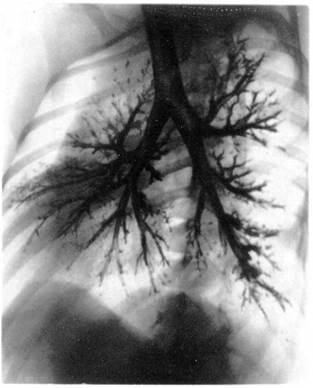 |
Применяются также аэрозольные бронхографии с использованием в качестве контрастного вещества порошка тантала. Тантал, покрывая слизистую оболочку трахеи и бронхов, позволяет с большой четкостью выявить детали ее строения — складки, железистый аппарат. Контрастное вещество в виде мелкодисперсного порошка вводится в просвет дыхательных путей при помощи специального устройства — распылителя. Отмечены хорошая переносимость процедуры больными, высокая информативность полученных результатов. Аэрозольная бронхография особенно предпочтительна в тех случаях, когда необходимо точно оценить рельеф слизистой оболочки трахеобронхиального дерева, диагностировать стенозы трахеи и крупных бронхов, особенно у больных с низкими функциональными резервами, в том числе у лиц, перенесших операции на легких.
Рис. 5. Поднаркозная бронхография у ребенка. Косая проекция. Норма.
Дата: 2019-05-28, просмотров: 372.