Клинические задачи по курсу пропедевтики внутренних болезней
Методическое пособие для студентов 3 курса
Белгород 2003
Кузьминов О.М., Ходеева Л.А. Клинические задачи по курсу пропедевтики внутренних болезней: Методическое пособие для студентов 3 курса. – Белгород: Изд-во , 2003. - с.
Представленные клинические примеры представляют собой наиболее типичные клинические ситуации из практической работы авторов.
В процессе ознакомления с данными случаями студент осваивает и закрепляет порядок обследования больного, выявление и анализ отдельных симптомов. Учиться формулировать клинический материал. Развивает навыки клинического мышления по объединению отдельных симптомов в синдромы и последующей постановкой предварительного диагноза. Теоретически отрабатывает принципы дальнейшего обследования и лечения больного.
Белгородский государственный университет, 2003.
При анализе представленного клинического материала студент должен:
1. Выявить симптомы, наблюдаемые у данного конкретного больного.
2. Объединить симптомы в ведущие синдромы.
3. Поставить предварительный диагноз.
4. Интерпретировать данные дополнительных методов обследования.
5. Наметить основные принципы лечения конкретного больного.
Задача 1(Мочекаменная болезнь: синдром почечной колики, мочевой синдром)
Больной М., 52 года, поступил с жалобами на резкие, интенсивные боли в пояснице слева, иррадиирующие в левое бедро, пах. Боли возникли внезапно. Усиление болей происходит при сотрясении тела. Интенсивность болей периодически ослабевает, но полностью не проходит.
История жизни и заболевания. Ранее пациент ничем не болел. Считал себя здоровым. Травмы, тяжелые заболевания отрицает.
Объективно. Общее состояние средней тяжести. Сознание ясное. Беспокоен, постоянно меняет положение тела, не находит удобной позы, периодически стонет. Телосложение правильное. Кожные покровы чистые, бледные. Перкуторно над легкими ясный легоочной звук, границы легких соответствуют норме. Аускультативно - везикулярное дыхание. Тоны сердца ясные, ритмичные. Границы сердца не изменены. АД 120/80, ЧСС 90 ударов в минуту, ЧД 20 в минуту. Живот мягкий, печень не увеличена, селезенка не пальпируется. Определяется болезненность при глубокой пальпации в левом подреберье, левой подвздошной и паховой области, а так же при поколачивании паравертебрально слева в поясничной области.
Общий анализ крови: Эритроциты – 4,1.10 12 в 1 л, гемоглобин – 130 г/л, ц.п. 0,9 г/л, лейкоциты - 6,4.10 9 в 1 л, э – 2, п – 4, с – 69, л – 3, м – 2. СОЭ – 5 мм/ч.
Общий анализ мочи: Удельный вес – 1,020. Белок – отрицательный. Лейкоциты – 1-2 в поле зрения. Эритроциты 2-3 в поле зрения. Цилиндры – нет.
УЗИ органов брюшной полости. Печень, желчный пузырь, поджелудочная железа без особенностей. Правая почка – 5,5 Х 15,0 см, чашечно-лоханочная система без особенностей. Левая почка – 6,5 Х 16,5 см, чашечно-лоханочная система деформирована, расширена. В устье левого мочеточника визуализируется конкремент размером около 1,2 см в диаметре.
Задача 2 (Пиелонефрит:отечный синдром, нефритический синдром, мочевой синдром, синдром АГ)
Больная В., 44 года, обратилась к врачу с жалобами на появление отеков на лице и ногах. Отеки появились около двух недель назад, интенсивность их постепенно нарастала. Кроме того больная стала отмечать слабость, беспричинные головные боли. Появились носовые кровотечения.
В процессе расспроса выяснено, что около двух месяцев назад больная перенесла тяжелую ангину. Отмечала длительный субфебрилитет и слабость после выздоровления. До этого ничем серьезным не болела. Имеет двоих детей 15 и 18 лет, роды протекали нормально. Тяжелые травмы, операции, аллергические реакции отрицает.
Объективно: Общее состояние удовлетворительное. Положение активное, сознание ясное. Лицо одутловатое, бледное. Кожные покровы бледные, сыпи нет. Голени отечные. Суставы не деформированы. Лимфатические узлы не пальпируются. Над легкими при перкуссии определяется ясный легочной звук. Границы легких не изменены. Аускультативно – везикулярное дыхание. ЧД 20 в минуту. Тоны сердца приглушены, ритмичные. Пульс симметричный на обеих лучевых артериях, напряженный, полный (большой). АД 180/110, ЧСС 84 в минуту. Живот мягкий, безболезненный. Печень у края реберной дуги – не пальпируется. Покалачивание паравертебрально в поясничной области - безболезненное.
Общий анализ крови: Эритроциты – 3,5.10 12 в 1 л, гемоглобин – 105 г/л, ц.п. 0,8 г/л, лейкоциты – 4,2.10 9 в 1 л, э – 3, п – 3, с – 67, л – 25, м – 2. С ОЭ – 25 мм/ч.
Общий анализ мочи: Удельный вес – 1,010. Белок – 1,2 г/л. Лейкоциты – 4-8 в поле зрения. Эритроциты покрывают поле зрения. Цилиндры – зернистые, гиалиновые.
Биохимический анализ крови: Билирубин – 10 мкмоль/л, общий белок – 70 г/л, мочевина - 7,7 ммоль/л, креатинин 0,08 ммоль/л, холестерин - 4,5 ммоль/л.
Проба Реберга - Креатинин крови – 0,08ммоль/л.
Креатинин мочи – 54 ммоль/л,
Клубочковая фильтрция – 120 мл/мин.
Задача 9
Больной Н., 20 лет, поступил с жалобами на приступ учащенного сердцебиения, слабость, головокружение, чувство тревоги.
Подобные приступы беспокоят больного много лет. Выделить провоцирующие факторы он не может. В связи с сердцебиениями больной неоднократно обращался за медицинской помощью. Неоднократно у него снимали ЭКГ, на которой находили какие-то изменения как во время приступа, так и на фоне благополучия. Вне приступа пациент чувствует себя удовлетворительно, жалоб не предъявляет.
Объективно. Общее состояние удовлетворительное, сознание ясное, положение активное. Кожные покровы чистые. Телосложение правильное, нормостеническое. Подкожно-жировая клетчатка развита умеренно. При перкуссии над всем легочным полем определяется ясный легочной звук, аускультативно – везикулярное дыхание. Границы сердца не изменены. Тоны сердца ясные громкие, частые. Пульс малого наполнения и напряжения, АД – 90/60, ЧСС – 160 в минуту. Живот мягкий безболезненный, печень не увеличена, голени не отечные.
У больного имеется на руках ЭКГ вне приступа и снятое во время сердцебиения (рис.4).

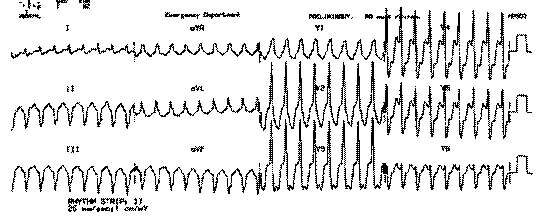
Рис.4.ЭКГ вне приступа и во время его.
Задача 10
Больной М., 40 лет, находится на лечении в кардиологическом отделении. В настоящее время у него внезапно появились резкие интенсивные боли в области поясницы слева. Моча приобрела цвет мясных помоев.
История заболевания. Заболел около трех недель назад, когда после экстракции зуба повысилась температура до 37,30С с последующими внезапными повышениями до 39,90С в течение нескольких часов, появилась резкая слабость, выраженная потливость по ночам, боли в суставах. В связи с тяжелым состоянием больной был госпитализирован. Получал высокие дозы антибиотиков, температура несколько снизилась.
История жизни. Больной находится на диспансерном учете по поводу ревматического порока (недостаточность митрального клапана). Состояние было удовлетворительным: больной работал по специальности. Лекарственные препараты не принимал несколько лет.
Объективно. Общее состояние тяжелое, больной беспокоен, в сознании, возбужден. Кожные покровы цианотично-желтоватые (цвет «кофе с молоком»).Наблюдаются небольшие кровоизлияние в коже, слизистых, конъюнктиву, переходные складки век (с.Лукина-Либмана). При сдавлении плеча жгутом - появляются множественные патехии на сгибательной поверхности локтя и дистальнее (с.Кончаловского-Румпеля-Лееда). Кровоизлияния в виде темно-красных полос у основания ногтей, пятна Джейнуэя (безболезненные геморрагические пятна диаметром 1-4 мм на ладонях и стопах), узелки Ослера (небольшие болезненные узелки на пальцах рук и ног). В легких везикулярное дыхание, перкуторно – ясный легочной звук. При динамическом наблюденнии выявлено появление систолического и диастолического шума на аорте на фоне неизменного систолического шума на верхушке сердца. АД105/65, ЧСС – 100 в минуту, ЧД – 20 в минуту. Пульс малого наполнения и напряжения. Живот мягкий безболезненный, в левом подреберье пальпируется селезенка умеренной болезненности, уплотненная. Печень не увеличена, голени пастозные.
ЭКГ – ритм синусовый, ЧСС 100 в минуту, электрическая ось отклонена влево, гипертрофия ЛЖ.
Общий анализ крови: Эритроциты – 3,4.10 12 в 1 л, гемоглобин – 85 г/л, ц.п. 0,7 г/л, лейкоциты – 12,5.10 9 в 1 л, э – 1, п – 14, с – 65, л – 18, м – 2. С ОЭ – 35 мм/ч.
Общий анализ мочи: Удельный вес – 1,015. Белок – 0,33 г/л. Лейкоциты – 6-8 в поле зрения. Эритроциты сплошь покрывают поле зрения. Цилиндры – зернистые, гиалиновые.
Биохимический анализ крови: Билирубин – 32 мкмоль/л, общий белок – 60 г/л, мочевина 25 ммоль/л, креатинин 0,3 ммоль/л, холестерин 5,2 ммоль/л.
На ЭхоКГ : ФВ – 60%, вегетации на аортальном клапане.
Задача 11
Больная Н.,63 года, обратилась с жалобами на выраженную одышку при минимальной физической работе и покое (особенно в лежачем положении), слабость, головокружение, сердцебиение, отеки нижних конечностей, плохой сон.
Состояние ухудшалось постепенно в последние месяцы. Сначала появилась одышка, стала часто вставать ночь в туалет мочиться. В последующем нарастала слабость, появилось сердцебиение и отеки. Ранее больная ничем серьезным не болела, в детстве перенесла ревматизм, после чего врачи определяли шум в области сердца.
Объективно: Общее состояние средней тяжести. Сознание ясное. Положение вынужденное с приподнятым головным концом. Больная умеренного питания. Кожные покровы чистые. Лицо отечное, желтовато бледное, цианоз губ, кончиков ушей, носа. Рот полуоткрыт, глаза слипающиеся, тусклые, мимика сглажена. Цианотичный румянец щек. На ногах выраженные отеки, кожа голеней истончена, гиперпигментирована. В легких ослабленное везикулярное дыхание, в нижних отделах крепитирующие хрипы. Там же определяется притупление легочного звука. Верхушечный толчок определяется в 6-м межреберье по среднеключичной линии, разлитой, слабой силы. Правая граница относительной тупости сердца в 4-м межреберье на 1 см справа от грудины. Левая граница сердца – в 5-м межреберье на 1,5 см кнаружи от среднеключичной линии, верхняя – во 2-м межреберье слева около грудины. При дополнительной перкуссии сердца отмечается сглаженность талии. Сосудистый пучок – 6 см. При аускультации сердца выслушивается систолический шум на верхушке. Тоны глухие аритмичные, акцент 2-го тона на легочной артерии. Пульс малого напряжения и наполнения. АД – 140/90, ЧСС – 102, ЧД – 26 в минуту. Живот увеличен, умеренно вздут, мягкий. Печень выступает из под края реберной дуги по среднеключичной линии на 5 см. Край ровный, плотный слегка болезненный.
На ЭхоКГ расширение полостей сердца, истончение стенок, регургитация в области митрального клапана, ФВ – 30%.
ЭКГ представлено на рисунке 5.
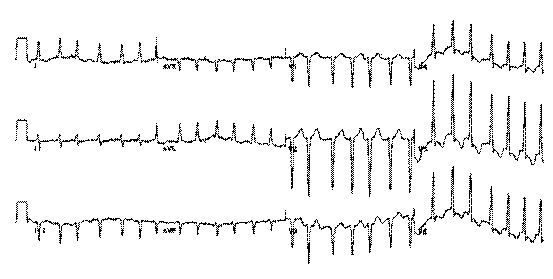
Рис.5.ЭКГ больного с отеками.
Задача 12
Больная П., 37 лет, обратилась с жалобами на выраженную слабость в ногах и руках, головокружение, сердцебиение. Постоянное ощущение онемения в верхних и нижних конечностях.
Состояние ухудшалось постепенно, в течение нескольких недель - месяцев. Три года назад больная оперирована по поводу опухоли желудка – проведена резекция желудка. Около года назад обследовалась в онкологическом диспансере, рецидива опухоли не выявили.
Объективно: Общее состояние средней тяжести – больная лежит в постели. В сознании . Пониженного питания. Кожные покровы и склеры желтушные, кожа сухая. В области щек – неравномерная гиперпигментация. Отмечается тремор рук. Язык красный, сосочки атрофированы («лакированный»). Над легкими – ясный легочной звук, аускультативно – везикуляроное ослабленное дыхание. Границы сердца не изменены. Тоны сердца ритмичные ясные, звучные . Пульс малого наполнения и напряжения. АД – 100/70, ЧСС – 90 в минуту. В области прямой линии живота постоперационный рубец. Живот мягкий, умеренно болезненный в эпигастрии. При глубокой пальпации кишечника – толстый кишечник умеренно болезненный в виде эластичного мягкого подвижного валика.
Печень выступает из под реберной дуги на 1 см по средне-ключичной линии. Край ровный, мягкий безболезненный. Селезенка не пальпируется. При перкуссии ширина селезеночной тупости 9 см, поперечник селезенки – 7 см. Голени не отечные.
У больной взяты кровь и моча для общего анализа, исследовано сывороточное железо, снята ЭКГ. Результаты исследования представлены ниже.
ЭКГ – ритм синусовый, ЧСС 90 в минуту, электрическая ось - вертикальная.
Общий анализ крови: Эритроциты – 2,3.10 12 в 1 л, гемоглобин – 95 г/л, ц.п. 1,25 г/л, лейкоциты – 4,5.10 9 в 1 л, э – 1, п – 14, с – 65, л – 18, м – 2. С ОЭ – 20 мм/ч. Выявляется анизоцитоз, пойкилоцитоз, гиперсегментированные макроциты с тельцами Кебота и Жолли.
Сывороточное железо – 15,4 мкмоль/л.
Общий анализ мочи: Удельный вес – 1,020. Белок – 0,033 г/л. Лейкоциты – 6-8 в поле зрения. Эритроциты - нет. Цилиндры – гиалиновые.
Задача 13
Больная О., 17 лет, обратилась с жалобами на общую слабость, быструю утомляемость, головные боли, сонливость, одышку при физической нагрузке. В последнее время появилось желание употреблять мел.
Состояние ухудшалось постепенно, время заболевания пациентка отметить не может. В последние недели чувствует себя плохо, стала с трудом справляться с учебой, в связи с чем и обратилась к врачу.
Росла и развивалась в удовлетворительных материально-бытовых условиях. В детстве и юности часто болела простудными заболеваниями. Менструации с 14 лет, обильные, болезненные. Тяжелых травм, операций не отмечает, аллергических реакций на лекарства нет.
Объективно: Общее состояние удовлетворительное, сознание ясное, положение активное. Пониженного питания. Телосложение астеническое. Кожные покровы бледные с зеленоватым оттенком. Ногти на руках с поперечной исчерченностью, волосы сухие, секущиеся на концах. В уголках рта – заеды. Язык ярко красный. Вследсвие пониженного питания легко пальпируются основные группы лимфатических узлов в виде безболезненных, мягких, подвижных образований размером до 0,5 см. При перкуссии легких определяется ясный легочной звук, границы легких в пределах нормы. При аускультации - везикулярное дыхание. Правая граница сердца в 4-м межреберье у края грудины, левая - в 5-м межреберье на 1,5 см кнутри от среденеключичной линии, верхняя в третьем межреберье у левого края грудины. Тоны сердца ясные ритмичные, первый тон хлопающий, на верхушке мягкий систолический шум. Пульс удовлетворительного наполнения и напряжения, АД 100/70, ЧСС 86 в минуту. Живот мягкий, умеренно болезненный в эпигастрии. Печень не увеличена. Селезенка не пальпируется Перкуторно длинник селезенки составляет 8 см, поперечник 6 см. Голени не отечные.
У больной взяты кровь и моча для общего анализа, исследовано сывороточное железо, снята ЭКГ. Результаты исследования представлены ниже.
ЭКГ – ритм синусовый, ЧСС 86 в минуту, электрическая ось - вертикальная.
Общий анализ крови: Эритроциты – 4,0.10 12 в 1 л, гемоглобин – 90 г/л, ц.п. г/л, лейкоциты – 4,0.10 9 в 1 л, э – 2, п – 7, с – 65, л – 21, м – 5. С ОЭ – 20 мм/ч. Выявляется анизоцитоз с микроцитозом.
Сывороточное железо – 6,5 мкмоль/л.
Общий анализ мочи: Удельный вес – 1,020. Белок – нет . Лейкоциты – 6-8 в поле зрения. Эритроциты - нет. Цилиндры – нет.
Задача 14
Больной М., 58 лет, обратился с жалобами на выраженную одышку при минимальной физической нагрузке, кашель, чувство нехватки воздуха по ночам, особенно в горизонтальном положении, слабость, сердцебиение, плохой сон.
Ухудшение состояния нарастало постепенно, в последние недели увеличилась слабость и одышка, в связи с чем больной не может выполнять свои профессиональные обязанности. Больной длительное время страдает хроническим бронхитом. Который проявлялся в основном постоянным кашлем с отхождением серой, вязкой мокроты по утрам. Курит до 2-х пачек сигарет в день. Ухудшение состояния происходит обычно в холодное время года.
Объективно: Общее состояние удовлетворительное, сознание ясное, положение активное. Лицо синюшно-красное, воздух выпускает через сомкнутые губы, раздувая при этом щеки. Телосложение гиперстеничное. Грудная клетка активно участвует в акте дыхания, одинаковая в переднезадних размерах, лопатки плотно прилегают к туловищу. В области надключичных ямок определяется выбухание легочной ткани, межреберные промежутки расширены, горизонтальные. Резистентность грудной клетки снижена. При сравнительной перкуссии легких выявляется коробочный звук. При топографической перкуссии граница верхушки легкого спереди определяется на 6 см выше ключицы, ширина полей Кренига – 9см. Подвижность легочного края по средне-подмышечной линии составляет 5см. При аускультации легких – дыхание жесткое, выслушиваются распространенные свистящие сухие хрипы. Перкуторно границы сердца не изменены. При аускультации сердца: тоны сердца приглушены, ритмичные, акцент 2-го тона на легочной артерии, систолический шум в области мечевидного отростка. Пульс удовлетворительного наполнения и напряжения, АД 140/100, ЧСС - 86 в минуту. Живот увеличен, умеренно вздут. Край печени выступает на 5 см из под реберной дуги, ровный, умеренно плотный, слегка болезненный. Голени умеренно отечные.
ЭКГ больного представлена на рисунке 6.
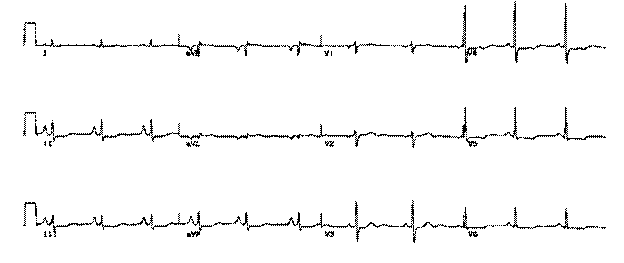 Рис.6.ЭКГ больного (задача 14)
Рис.6.ЭКГ больного (задача 14)
Задача 15
Больной В., 36 лет поступил в приемное отделение больницы с жалобами на высокую температуру до 39,50С, кашель с мокротой «ржавого цвета», выраженную слабость, одышку, боли в правой половине грудной клетки при дыхании, боли в суставах. Заболел три дня назад после переохлаждения. Ранее ничем не болел. Не курит
Объективно. Общее состояние средней степени, сознание ясное, больной беспокоен. Положение активное. Лицо гиперемировано, больше справа, глаза блестят, конъюнктива умеренно гиперемирована. Зев спокоен. Телосложение правильное, умеренного питания, кожные покровы чистые, сыпи нет. Шейные, подчелюстные, подмышечные, паховые лимфоузлы не увеличены. Грудная клетка нормостеническая, безболезненная при пальпации, правая половина отстает при дыхании. ЧД 25 в минуту. При сравнительной перкуссии над легкими определяется ясный легочной звук, в средних и передненижних отделах правого легкого – зона тупого легочного звука, с верхней границей по 4-му межреберью. Подвижность легочного края справа по среднеподмышечной линии составляет 3см. Верхние границы легких в норме. При аускультации легких слева выслушивается везикулярное дыхание. Справа – жесткое дыхание, в средних и передненижних отделах - бронхиальное дыхание и консонирующие влажные среднепузырчатые хрипы. Тоны сердца ясные ритмичные, АД 140/90, ЧСС 100 в минуту. Живот мягкий безболезненный, печень не увеличена отеков нет.
Общий анализ крови: Эритроциты – 4,0.10 12 в 1 л, гемоглобин – 130 г/л, ц.п. г/л, лейкоциты – 14,0.10 9 в 1 л, э – 2, ю –2, п – 10, с – 65, л – 17, м – 4. С ОЭ – 20 мм/ч.
Рентгенограмма грудной клетки представлена на рисунке 7.
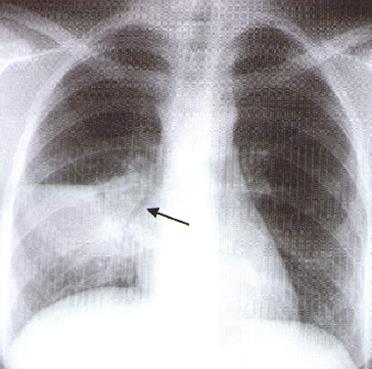
Рис.7.Рентгенограмма больного (задача 15).
Задача 16
Больная В., 37 лет, поступила в клинику с жалобами на приступы одышки, возникающие ежедневно. Приступы стали возникать и ночью 2-3 раза в неделю, нарушился сон, снизилась работоспособность. Обычно приступ заканчивается кашлем с отделением небольшого количества светлой вязкой мокроты.
Болеет несколько лет. Ухудшение состояния обычно происходит в весенне-летний период. Пользуется ингалятором с сальбутамолом, эффективность последнего в настоящее время снизилась.
Объективно. На момент осмотра состояние больной удовлетворительное. Сознание ясное, положение активное. Телосложение правильное. Кожные покровы чистые, лимфоузлы не увеличены. Грудная клетка нормостеническая, боковые размеры преобладают над передне-задними, межреберные промежутки не расширены, над- и подключичные ямки выражены умеренно, лопатки прилегают к грудной клетке. Дыхание у больной смешанного типа, ЧД 20 в минуту. При сравнительной перкуссии над легкими ясный легочной звук, аускультативно везикулярное дыхание с наличием рассеянных единичнных сухих хрипов. Границы легких не изменены. Ширина полей Кренига 5 см. Подвижность легочного края по среднеподмышечной линии с обеих сторон составляет 8 см. Границы сердца не расширены. Тоны сердца ясные ритмичные, шумов нет. Пульс удовлетворительного наполнения и напряжения, АД 120/80, ЧСС 80 в минуту. Живот мягкий безболезненный, печень не увеличена голени не отечные.
Общий анализ мокроты: характер – слизистый, лейкоциты – 2-3 в поле зрения, эозинофилы – 8-10 в поле зрения, кристаллы Шарко-Лейдена и спирали Куршмана.
Результаты исследования ФВД:
ЖЕЛ – 3,7 л,
ОФВ1 – 2,2 л,
ОФВ1/ЖЕЛ – 60%,
МОД – 80 л/мин.
Результаты мониторования пиковой скорости выдоха в течение суток:
Минимальное значение ПФ составило 80% от должного, циркадный индекс - 20%.
Задача 17
Больной М., 55 лет, обратился в связи с обильной кровавой рвотой, которая возникла неожиданно. Кровь в рвотных массах алая.
Кроме того больного длительное время беспокоят зуд кожи, слабость, раздражительность, бессонница, головные боли.
Из анамнеза выяснено, что больной нигде не работает, ранее злоупотреблял алкоголем. В настоящий момент выпивает редко, в небольших количествах, после приема алкоголя бывают потери сознания.
Объективно: Общее состояние средней степени тяжести, больной заторможен, плохо ориентируется в обстановке, отвечает с запозданием. Телосложение правильное, нормостеническое. Кожные покровы бледно-желтушного цвета. Пониженного питания. Лицо одутловатое. Склеры желтушные, гиперемированы. Язык гладкий, слизистая его атрофична, обложена белым налетом. На коже лица и груди наблюдаются расширенные капилляры и единичные сосудистые звездочки, следы расчесов. Ладони рук гиперемированы в области тенора и гипотенора. Ногти гладкие, блестящие. Обращает на себя внимание отсутствия роста волос на коже груди, в подмышечных впадинах, голенях и предплечьях. Отмечается непропорциональное увеличение грудных желез – геникомастия.
Дыхание жесткое, в легких выслушиваются рассеянные сухие хрипы. Границы сердца не расширены. Тоны сердца приглушены, ритмичные. Пульс симметричный на обеих руках малого наполнения и напряжения, ЧСС - 100 в минуту, АД 105/65. Живот увеличен, пупок выбухает наружу, вокруг него наблюдаются расширенные вены. При пальпации живот мягкий, умеренно болезненный по ходу толстого кишечника. Печень увеличена и выступает на 6 см из под реберной дуги по среднеключичной линии. При пальпации консистенция печени плотная, бугристая, умеренно болезненная. В брюшной полости перкуторно определяется свободная жидкость.
ЭКГ – ритм синусовый, ЧСС 100 в минуту, электрическая ось отклонена влево.
Общий анализ крови: Эритроциты – 3,5.10 12 в 1 л, гемоглобин – 85 г/л, ц.п. 0,7 г/л, лейкоциты – 4,5.10 9 в 1 л, э – 1, п – 9, с – 68, л – 20, м – 2. СОЭ – 28 мм/ч.
Общий анализ мочи: Удельный вес – 1,015. Белок – 0,033 г/л. Лейкоциты – 6-8 в поле зрения. Эритроциты - нет. Цилиндры – гиалиновые.
Биохимический анализ крови: АЛТ – 1,5ммоль/ч л, билирубин – 30 мкмоль/л, общий белок – 55 г/л, мочевина 18 ммоль/л, креатинин 0,15 ммоль/л, холестерин 3,2 ммоль/л, аммиак 65 ЕД.
Задача 18
Больная М., поступила с жалобами на выраженные колющие боли в области правого подреберья, опоясывающего характера, сопровождающиеся тошнотой, горечью во рту. Боли возникли после употребления большого количества жирной, жареной и копченой пищи. Боли сопровождаются слабостью, ознобом, ломотой в суставах.
Считает себя больной много лет. Периодически появлялись подобные боли после приема жирной пищи, проходили самостоятельно, поэтому ранее к врачу пациентка не обращалась. Настоящие боли заметно интенсивнее сопровождаются повышенной температурой в связи с чем больная обратилась за медицинской помощью.
Общее состояние средней тяжести. Сознание ясное. Больная беспокойна, возбуждена. Положение вынужденное – ограничивает наклоны и повороты туловища. Телосложение правильное, гиперстеничное, повышенного питания: ожирение второй степени. Кожные покровы чистые, умеренно влажные, лицо несколько гиперемировано, глаза блестят. Отмечается желтушность кожных покровов и склер. Язык сухой, обложен белым налетом. В легких при аускультации выслушивается везикулярное дыхание, перкуторно на протяжении всего легочного поля определяется ясный легочной звук. Границы сердца не изменены, тоны сердца ясные, ритмичные. Пульс симметричный на обеих лучевых артериях, удовлетворительного наполнения и напряжения. АД - 130/80, ЧСС – 96 в минуту, ЧД – 20 в минуту.
Живот мягкий, при поверхностной пальпации отмечается умеренное напряжение мышц живота в правом подреберье. При поколачивании ребром ладони по краю правой реберной дуги и пальпации в точке желчного пузыря отмечается выраженная болезненность, усиливающаяся при вдохе . В точке пересечения правой реберной дуги с наружным краем правой прямой мышцы живота пальпируется болезненное, мягко-эластичное округлое образование размером около 8 см в диаметре. Кроме того выявляется болезненность при надавливании между ножками грудинно-ключично-сосцевидной мышцы справа.
Общий анализ крови: Эритроциты – 4,5.10 12 в 1 л, гемоглобин – 125 г/л, ц.п. 0,9 г/л, лейкоциты – 10,5.10 9 в 1 л, э – 1, ю –2, п – 17, с – 58, л – 20, м – 2. С ОЭ – 28 мм/ч.
Общий анализ мочи: Удельный вес – 1,015. Белок – 0,033 г/л. Лейкоциты – 6-8 в поле зрения. Эритроциты - нет. Цилиндры – нет.
Биохимический анализ крови: АЛТ – 1,5ммоль/ч л, билирубин – 30 мкмоль/л, , коньюгированный (прямой) билирубин -15 мкмоль/л, неконъюированный (непрямой) 15 мкмоль/л, общий белок – 55 г/л, мочевина 7,5 ммоль/л, креатинин 0,07 ммоль/л, холестерин 5,2 ммоль/л.
ЭКГ – ритм синусовый, ЧСС 100 в минуту, электрическая ось отклонена влево.
УЗИ печени, желчного пузыря и поджелудочной железы:
Печень обычных размеров, край ровный, острый, структура паренхимы гомогенна, сосудистый рисунок несколько усилен, диаметр желчных протоков и сосудов неизменен. Желчный пузырь увеличен в размерах до 130 на 45 мм, грушевидной формы, стенки утолщены до 5 мм, слоистые, в просвете в области шейки неподвижный конкремент размерами до 15 мм, в проекции дна конкременты диаметром от 5 до 8 мм. Поджелудочная железа 32 на 12 на 26 мм с множественными гиперэхогенными включениями, проток нитевидный. Заключение: ЖКБ, эхопризнаки острого калькулезного холецистита, хронический панкреатит.
Задача 19
Больной Т., обратился к врачу с жалобами на общее недомогание, слабость, ломоту в суставах, умеренную боль в правом подреберье, температуру около 37,40С. Обратил внимание на необычное потемнение мочи, цвет которой напоминает цвет пива. Цвет кала не изменялся.
Заболел около трех дней назад, считал, что простудился, однако появление болей в правом подреберье и потемнение мочи заставило обратиться за медицинской помощью. Из анамнеза выяснено, что около недели назад вернулся из командировки в Закавказье, где проживал в полевых условиях (отсутствовало централизованное водоснабжение и канализация).
Общее состояние удовлетворительное, сознание ясное, положение активное. При осмотре обращает внимание иктеричность склер и желтушность кожных покровов. Язык чистый, не обложен, нижняя поверхность его также желтушная. Основные группы лимфатических узлов не увеличены. При перкуссии над легкими ясный легочной звук, аускультативно – везикулярное дыхание. Тоны сердца ясные ритмичные, границы сердца не изменены. Живот мягкий, безболезненный. Печень выступает на 2 см из под края реберной дуги. Край печени мягкий, ровный, острый, болезненный при пальпации. Селезенка не пальпируется, ее границы при перкуссии составляют 7 на 5 см.
Общий анализ крови: Эритроциты – 5,5.10 12 в 1 л, гемоглобин – 135 г/л, ц.п. 0,9 г/л, лейкоциты – 7,5.10 9 в 1 л, э – 1, ю –2, п – 17, с – 58, л – 20, м – 2. С ОЭ – 10 мм/ч.
Общий анализ мочи: Удельный вес – 1,014. Белок – нет. Лейкоциты – 3-4 в поле зрения. Эритроциты - нет. Цилиндры – нет.
Биохимический анализ крови: АЛТ – 1,6 ммоль/ч л, общий билирубин – 27мкмоль/л, коньюгированный (прямой) билирубин -11 мкмоль/л, неконъюированный (непрямой) 16 мкмоль/л, общий белок – 75 г/л, мочевина 7,5 ммоль/л, креатинин 0,07 ммоль/л, холестерин 4,2 ммоль/л.
ЭКГ – ритм синусовый, ЧСС 100 в минуту, электрическая ось отклонена влево.
Задача 20
Больной Г., 1947 г.р., поступил с жалобами на боли в эпигастральной области, левом подреберье, тошноту, рвоту на высоте болей, приносящую незначительное ее облегчение. Боли обычно возникают на голодный желудок и ночью, стихают после употребления пищи. Кроме того отмечается вздутие живота, неустойчивый стул, похудание.
Из анамнеза выяснено, что больной длительное время курит, спиртные напитки с его слов употребляет «как все», ранее не обследовался.
Объективно. Общее состояние удовлетворительное. Телосложение правильное, пониженного питания. Кожные покровы чистые, тургор кожи не изменен. Грудная клетка астеничная. Над легкими ясный легочной звук, границы легких не изменены. При аускультации – везикулярное дыхание. Тоны сердца ясные ритмичные. Пульс удовлетворительного наполнения и напряжения, АД 120/80, ЧСС – 80 в минуту. Живот мягкий, умеренно болезненный в эпигастрии, определяется болезненность при поколачивании брюшной стенки в проекции эпигастрия. При глубокой пальпации отмечается некоторое уплотнение и болезненность сигмовидной и подвздошной кищки, привратник пальпируется в виде плотного болезненного тяжа. Границы печени не расширены, селезенка не пальпируется.
Общий анализ крови: Эритроциты – 4,8.10 12 в 1 л, гемоглобин – 130 г/л, ц.п. 0,9 г/л, лейкоциты – 7,5.10 9 в 1 л, э – 1, ю –0, п – 5, с – 68, л – 22, м – 4. С ОЭ – 8 мм/ч.
Общий анализ мочи: Удельный вес – 1,025. Белок – нет. Лейкоциты – 2-3 в поле зрения. Эритроциты - нет. Цилиндры – нет.
Биохимический анализ крови: АЛТ – 0,15ммоль/ч л, билирубин – 14 мкмоль/л, , коньюгированный (прямой) билирубин -4 мкмоль/л, неконъюированный (непрямой) 10 мкмоль/л, общий белок – 58 г/л, мочевина 5,5 ммоль/л, креатинин 0,06 ммоль/л, холестерин 5,8 ммоль/л.
ЭКГ – ритм синусовый, ЧСС 80 в минуту, электрическая ось - нормальная.
УЗИ печени, желчного пузыря и поджелудочной железы:
Печень обычных размеров, край ровный, острый, структура паренхимы гомогенна, сосудистый рисунок несколько усилен, диаметр желчных протоков и сосудов неизменен. Желчный пузырь не увеличен. Поджелудочная железа 32 на 12 на 26 мм с множественными гиперэхогенными включениями, проток нитевидный. Заключение: диффузные изменения поджелудочной железы.
ФГС: слизистая желудка и 12 перстной кишки гиперемирована, выявлена язва луковицы двенадцатиперстной кишки до 1 см в диаметре.
Задача 21
Больной К., 1945 г. рожд., поспупил с жалобами на сильные боли опоясывающего характера в верхнем отделе живота, вздутие и распирание в животе, тошноту, рвоту, послабление стула. Заболел остро, несколько часов назад, после приема обильной, жирной пищи и алкоголя.
В анамнезе - хронический панкреатит, ухудшение состояния связывает с нарушением диеты, включавшим потребление алкоголя, а также - интенсивной физической нагрузкой - занятиями спортом. Настоящая госпитализация - по счету пятая за последние 1,5 года.
Объективно: Общее состояние средней тяжести. Больной беспокоен. Сознание ясное. Температура тела - 37,2 °C. Язык сухой, обложен грязно-коричневым налетом. Больной пониженного питания. Кожные покровы чистые, бледные, сухие, шелушащиеся. В области груди отмечаются ярко-красные пятна правильной формы, не исчезающие при надавливани (симптом «красных капель»). При перкусси легких границы не изменены, над легочным полем – ясный легочной звук. Аускультативно - везикулярное дыхание. Тоны сердца ясные ритмичные, границы сердца не изменены. Пульс хорошего наполнения и напряжения, АД 150/90, ЧСС – 90 в минуту. Живот мягкий, вздут, болезненный при пальпации в эпигастральной области и левом подреберье. Болезненность в надпупочной области несколько справа (точка Дежардена и зона Шоффара), а также в левом реберно-подвздощном углу (положительный симптом Мейо-Робсона).
Общий анализ крови: Эритроциты – 4,8.10 12 в 1 л, гемоглобин – 130 г/л, ц.п. 0,9 г/л, лейкоциты – 7,5.10 9 в 1 л, э – 1, ю –0, п – 5, с – 68, л – 22, м – 4. С ОЭ – 8 мм/ч.
Общий анализ мочи: Удельный вес – 1,025. Белок – 0,033г/л. Лейкоциты – 2-3 в поле зрения. Эритроциты - нет. Цилиндры – нет.
Амилаза мочи – 70 г/ч л.
Биохимический анализ крови: АЛТ – 0,17 ммоль/ч л, билирубин – 13 мкмоль/л, , коньюгированный (прямой) билирубин -4 мкмоль/л, неконъюированный (непрямой) 9 мкмоль/л, общий белок – 58 г/л, мочевина 5,5 ммоль/л, креатинин 0,06 ммоль/л, холестерин 5,8 ммоль/л, амилаза – 45 г/ч л.
ЭКГ – ритм синусовый, ЧСС 90 в минуту, электрическая ось - нормальная.
На обзорном рентгеновском снимке живота отмечаются кальцификаты в поджелудочной железе.
УЗИ печени, желчного пузыря и поджелудочной железы:
Печень обычных размеров, край ровный, острый, структура паренхимы гомогенна, сосудистый рисунок несколько усилен, диаметр желчных протоков и сосудов неизменен. Желчный пузырь не увеличен. Поджелудочная железа увеличена, контуры неровные, отечна (40 на 15 на 32 мм) с множественными гиперэхогенными включениями, в области головки визуализируются два гиперэхогенных образования размерами 3и 4 мм с аккустической тенью, проток нитевидный, общая эхогенность незначительно снижена.
Заключение: хронический панкреатит, стадия обострения.
Приложение
Общий анализ крови
Эритроциты м.:4,5-5,5*1012 /л
ж.:3,7-4,7*1012 /л
Гемоглобин м.:132-164*г/л
ж.:115-145*г/л
Цветной показатель 0,86-1,05
Ретикулоциты 24-84*109 /л
СОЭ м.:1-14 мм /ч
ж.:2-20 мм /ч
Тромбоциты 180-320*109 /л
Гематокрит м.:40-48%
ж.:36-41%
Лейкоциты 4-9*109 /л
Лейкоцитарная формула
Базофилы 0-1%
Эозинофилы 0,5-5%
Нейтрофилы:
Метамиелоциты (юные) 0%
Палочкоядерные 1-5%
Сегментоядерные 47-72%
Лимфоциты 19-37,5%
Моноциты 3-8%
Белки и белковые фракции
Общий белок 65-85г/л
Белковые фракции
Альбумины 35-50г/л
Альфа-1-глобулины 1-3г/л
Альфа-1-глобулины 6-10г/л
Бета-глобулины 7-11 г/л
Гамма-глобулины 8-16 г/л
Альбумин-глобулиновый коэффициент 1,2-1,5
Фибриноген 2-4 г/л
С-реактивный белок (РИА) менее 10 мг/л или отрицательный
Серомукоид (турбидиметрический метод) 0,13-0,20 ЕД
Диспротеинемические тесты
Сулемовая проба 1,6-2,2 мл дихлорида ртути
Тимоловая проба 0-4 ЕД
Остаточный азот и его компонеты
Остаточный азот 14,3-28,6 ммоль/л
Мочевина 2,5-8,3 ммоль/л
Мочевая кислота м.: 0,24-0,5 ммоль/л
ж. 0,16-0,44 ммоль/л
Креатинин м.: 80-115 ммоль/л
ж. 53-97 ммоль/л
Аммиак 21,4-42,8 ЕД
Показатели обмена железа
Железо сыворотки крови 12,5-30,4 мкмоль/л
Ферритин сыворотки 10-200 нг/мл
Общая железосвязывающая способность крови 54-72 мкмоль/л
Активность ферментов крови
Амилаза сыворотки крови 12-32 г/ч л
АСТ 0,1-0,45 ммоль/ч л
АЛТ 0,1-0,68 ммоль/ч л
ЛДГ общая 0,8-4,0 мкм пирувата/мл ч
ЛДГ1 14-26% от общей
ЛДГ2 28-38% от общей
Щелочная фосфатаза общая 1,0-3,0 ммоль/ч л
Трипсин 1-4 мкмоль/мл мин
КФК общая 0,60-0,66 ммоль/ч л
Электролиты сыворотки крови
Кальций 2,25-3,0 ммоль/л
Магний 0,70-3,0 ммоль/л
Калий 3,48-5,3 ммоль/л
Хлор 95,9-109,9 ммоль/л
Показатели липидного обмена
Общий холестерин 3,2-5,2 ммоль/л
Триглицериды 0,57-1,70 ммоль/л
Бета-липопротеиды 35-55 ед.
Углеводный обмен
Глюкоза крови 4,44-6,66 ммоль/л
Исследование мочи
Общий анализ мочи
Количество мочи за сутки 800-1500 мл (75-80% от выпитой жидкости)
Относительная плотность 1,018 и выше
Цвет от светло- до темно-желтого
Прозрачность прозрачная
Реакция нейтральная или слабокислая
рН 5,0-7,0
Белок до0,033 г/л
Эпителиальные клетки единицы в поле зрения
Лейкоциты 0-5 в поле зрения
Эритроциты 0-2 в поле зрения
Цилиндры гиалиновые 0-1 в препарате
остальные – патология.
Слизь отсутствует
Неорганический осадок:
при кислой реакции могут быть мочевая кислота, ураты, оксалаты
при щелочной аморфные фосфаты, трипельфосфат, мочекислый аммоний
Метод Нечипоренко
В 1 мл мочи содержится:
Лейкоцитов до 4000
Эритрцитов до1000
Цилиндров 0-1 на 4 камеры подсчета
Метод Каковского-Аддиса
За сутки выделяется с мочой:
Лейкоцитов до 2000000
Эритроцитов до 1000000
Цилиндров до 20000
1. моче-каменная болезнь.
2. пиелонефрит.
3. умеренная хроническая почечная недостаточность.
4.гипертоническая болезнь 2 стадия, 3 степень
5.цистит
6. стенокардия напряжения 2 фк.
7. инфаркт миокарда
8.Гипертонический криз
9.Мерцательная аритмия
10.Инфекционный эндокардит
11.Митральная недостаточность
12.В-12 анемия
13.железодефицитная анемия
14.эмфизема
15.Крупозная пневмония
16.Бронзиальная астма
17.Цирроз
18.Холецистит
19.Паренхиматозная желтуха
20.язва двенадцатиперстной кишки
21.обострение хронического панкреатита
Клинические задачи по курсу пропедевтики внутренних болезней
Методическое пособие для студентов 3 курса
Белгород 2003
Кузьминов О.М., Ходеева Л.А. Клинические задачи по курсу пропедевтики внутренних болезней: Методическое пособие для студентов 3 курса. – Белгород: Изд-во , 2003. - с.
Представленные клинические примеры представляют собой наиболее типичные клинические ситуации из практической работы авторов.
В процессе ознакомления с данными случаями студент осваивает и закрепляет порядок обследования больного, выявление и анализ отдельных симптомов. Учиться формулировать клинический материал. Развивает навыки клинического мышления по объединению отдельных симптомов в синдромы и последующей постановкой предварительного диагноза. Теоретически отрабатывает принципы дальнейшего обследования и лечения больного.
Белгородский государственный университет, 2003.
При анализе представленного клинического материала студент должен:
1. Выявить симптомы, наблюдаемые у данного конкретного больного.
2. Объединить симптомы в ведущие синдромы.
3. Поставить предварительный диагноз.
4. Интерпретировать данные дополнительных методов обследования.
5. Наметить основные принципы лечения конкретного больного.
Дата: 2019-03-05, просмотров: 369.