Анатомо – физиологические особенности ССС
СЕРДЕЧНО - СОСУДИСТАЯ СИСТЕМА
Выполняя одну из главных функций — транспортную — сердечно - сосудистая система обеспечивает ритмичное течение физиологических и биохимических процессов в
организме человека.
Сосудистая система делится на: - кровеносную
- лимфатическую
Эти системы анатомически и функционально тесно связаны, дополняют одна другую, но между ними есть определенные различия.
Кровь в организме движется по кровеносной системе.
Кровеносная система состоит из:
- Сердца
- Артерий
- Вен
- Капилляров
Сосуды, которые несут кровь от сердца к органам и тканям, называются артериями, а сосуды, несущие кровь от периферии к сердцу — венами.
Артериальная и венозная части сосудистой системы соединяются между собой
капиллярами, через стенки которых происходит обмен веществ между кровью и тканями.
Артерии, питающие стенки тела, называются париетальными (пристеночными), артерии
внутренних органов — висцеральными (внутренностными).
СЕРДЦЕ
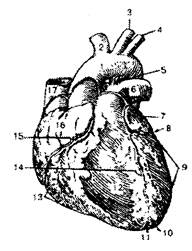
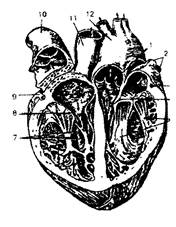
| Сердце (вид спереди): 1 — аорта; 2 — плечеголовной ствол; 3 — левая общая сонная артерия; 4 — левая подключичная артерия; 5— артериальная связка (фиброзный тяж на месте заросшего артериального протока); 6 — легочный ствол; 7 — левое ушко; 8,15 — венечная борозда; 9 — левый желудочек; 10 — верхушка сердца; 11—вырезка верхушки сердца; 12— грудино-ре-берная (передняя) поверхность сердца; 13— правый желудочек; 14 — передняя межжелудочковая борозда; 16— правое ушко; 17— верхняя полая вена. | Сердце (раскрыто): 1— полулунные заслонки клапана аорты; 2 — легочные вены; 3 — левое предсердие; 4, 9—венечные артерии; 5 — левый предсердно-желудочковый (митральный) клапан (двухстворчатый клапан); 6 — сосочковые мышцы; 7 — правый желудочек; 8 — правый предсердно-желудочковый (трехстворчатый) клапан; 10— легочный ствол; 11 — верхняя полая вена; 12 — аорта. |
Сердце (сог) — полый, мышечный орган конусовидной формы, массой 250—350 г, выбрасывает кровь в артерии и принимает венозную кровь.
Оно расположено в грудной полости между легкими в нижнем средостении. Приблизительно 2/3 сердца находится в левой половине грудной клетки и 1/3 — в правой.
Верхушка сердца направлена вниз, влево и вперед, основание — вверх, вправо и назад. Передняя поверхность сердца прилегает к грудине и реберным хрящам, задняя — к пищеводу и грудной части аорты, снизу — к диафрагме.
Верхняя граница сердца находится на уровне верхних краев III правого и левого реберных хрящей, правая граница проходит от верхнего края III правого реберного хряща и на 1—2 см по правому краю грудины, опускается вертикально вниз до V реберного хряща; левая граница сердца продолжается от верхнего края III ребра до верхушки сердца, идет на уровне середины расстояния между левым краем грудины и левой среднеключичной линией. Верхушка сердца определяется в межреберном промежутке на 1,0—1,5 см внутрь от средней линии.
Нижняя граница сердца идет от хряща V правого ребра до верхушки сердца.
В норме длина сердца составляет 10,0—15,0 см, самый большой поперечный размер сердца 9—11 см, переднезадний — 6—8 см.
Границы сердца изменяются в зависимости от возраста, пола, конституции и положения тела. Сдвиг границы сердца наблюдается при увеличении (дилатации) его полостей, а также в связи с утолщением (гипертрофией) миокарда.
Правая граница сердца увеличивается в результате расщепления правых желудочка и предсердия при недостаточности трехстворчатого клапана, сужения устья легочной артерии, хронических заболеваний легких. Сдвиг левой границы сердца чаще обусловлен
повышением артериального давления в большом круге кровообращения, аортальными
пороками сердца, недостаточностью митрального клапана.
На поверхности сердца видны передние и задние межжелудочковые борозды, которые
идут спереди и сзади, и поперечная венечная борозда, расположенная кольцеобразно.
По этим бороздам проходят собственные артерии и вены сердца.
Сердце человека состоит:
- двух предсердий
- двух желудочков.
Правое предсердие представляет собой полость емкостью 100—180 мл, по форме
напоминает куб, расположено у основания сердца справа и сзади аорты и легочного ствол.
Правый желудочек имеет форму пирамиды с верхушкой, направленной вниз, и
располагается справа и спереди левого желудочка, занимает большую часть передней
поверхности сердца
Левое предсердие имеет форму неправильного куба, от правого предсердия отделено
межпредсердной перегородкой; спереди имеет левое ушко.
Левый желудочек имеет форму конуса, основанием направлен кверху.
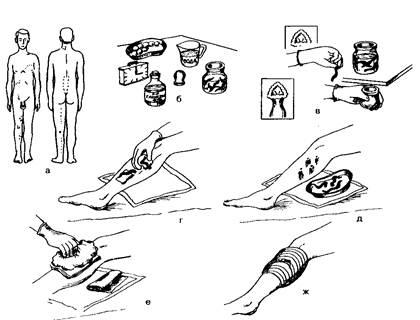
Горчичники
Применение порошка горчицы основано на том, что выделяющееся при соприкосновении с водой эфирное (аллиловое) масло, вызывая раздражение рецепторов кожи и ее гиперемию, приводит к рефлекторному расширению кровеносных сосудов внутренних органов. За счет этого достигается болеутоляющий эффект, ускоряется рассасывание некоторых воспалительных процессов.
Второе составляющее горчицы — фитонциды. Под влиянием воды они выделяются из фермента мирозина. Эфирное масло и фитонциды и являются целительными свойствами горчицы.
Нужно предупредить пациента, что гиперемия и болезненность кожи там, где были горчичники, могут держаться несколько часов, даже дней. После частого применения горчичников иногда появляется пигментация кожи.
Показания к использованию горчичников определяет врач. Часто они применяются без консультации врача, поэтому нужно знать о противопоказаниях, казалось бы, безвредной процедуры.
Запомните! Нельзя ставить горчичники при заболеваниях кожи, высокой температуре
(выше 38 *С), легочном кровотечении, резком снижении или
отсутствии кожной чувствительности, злокачественных новообразованиях.
Постановка горчичников
Оснащение: горчичники, пеленка, часы, салфетка, лоток.
Подготовка к процедуре
1. Уточнить у пациента понимание цели и хода предстоящей процедуры и поучить его согласие. В случае неинформированности пациента уточнить у врача дальнейшую тактику.
2. Вымыть руки.
3. Проверить пригодность горчичников: горчица не должна осыпаться с бума-м и иметь специфический (резкий) запах. При использовании горчичников, сделанных по другим технологиям, например, пакетированная горчица, этот пункт исключается.
4. Налить в лоток горячую (40—45 °С) воду.
5. Опустить изголовье кровати. Помочь пациенту лечь на живот (при постанов-»горчичников на спину) и попросить его охватить руками подушку (голова повернута в сторону).
Выполнение процедуры
6. Погрузить горчичник в горячую воду, дать ей стечь. Плотно приложить к коже, стороной, покрытой горчицей.
7. Разместить нужное количество горчичников на спине (другой области тела).
8. Укрыть пациента пеленкой, затем одеялом.
Завершение процедуры
9. Снять горчичники через 5—15 мин и положить в лоток для использованных материалов.
10. Смочить салфетку в теплой воде и снять с кожи остатки горчицы.
11. Вытереть кожу насухо. Помочь пациенту надеть нижнее белье, укрыть одеялом, которое нельзя снимать
20—30 мин.
12. Вымыть руки.
13. Сделать отметку о выполнении процедуры и реакции пациента в «Медицинской карте стационарного больного» или в «Амбулаторной карте» (если процедура выполнялась в домашних условиях).
Запомните! При более длительном воздействии горчичников возможен ожог кожи с образованием пузырей.
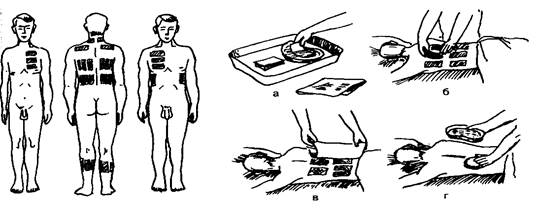
Банки
Банки представляют собой стеклянные сосуды с округлым дном и утолщенными краями емкостью
30—70 мл. Их ставят на участки тела с хорошим мышечным и подкожно-жировым слоем, сглаживающим костные образования (подключичные, подлопаточные, межлопаточные области и т. д.)
За счет создаваемого вакуума медицинская банка присасывается к коже, усиливая крово- и лимфообращение, улучшая питание тканей, в результате чего быстрее рассасываются воспалительные очаги.
Пламя вытесняет воздух из банки и кожа втягивается в нее на 1—3 см, приобретая ярко-розовую или багровую окраску: мелкие сосуды могут разрываться — происходит кровоизлияние в кожу. Сильное присасывание кожи вызывает у пациента ощущение напряжения, иногда тупой боли.
Банки ставят по назначению врача, как правило, через день. Нужно предупредить пациента о том, что принимать ванну, душ в день процедуры не стоит. Багровые и темно-лиловые пятна постепенно исчезнут.
Показания к постановке банок определяет врач.
Запомните! Нельзя ставить банки при легочном кровотечении, туберкулезе легких, злокачественных новообразованиях, заболеваниях кожи, при общем истощении, возбуждении пациента,
высокой температуре тела.
Подготовка к процедуре
1. Уточнить у пациента понимание цели и хода предстоящей процедуры и получить его согласие. В случае неинформированности пациента уточнить у врача дальнейшую тактику.
2. Опустить изголовье кровати, помочь пациенту лечь на живот {при постановке банок на спину), предложить повернуть голову набок, руками обхватить подушку.
3. Длинные волосы пациента (пациентки) на голове прикрыть пеленкой.
4. Нанести на кожу тонким слоем вазелин. Остатки вазелина снять с рук салфеткой.
5. Сделать плотный фитиль из ваты и надежно закрепить его на корнцанге.
Выполнение процедуры
6. Смочить фитиль спиртом, излишки — отжать, флакон закрыть крышкой и отставить в сторону. Вытереть руки.
7. Поджечь фитиль; взять в одну руку 1—2 банки, затем другой рукой быстрым движением внести в банку горящий фитиль на 0,5—1 с (банку следует держать недалеко от поверхности тела) и энергичным движением приложить к коже.
8. Поставить таким образом необходимое количество банок.
9. Прикрыть пациента пеленкой, одеялом и попросить оставаться в постели в течение 10—15 мин.
10. Вымыть руки.
Запомните! Пламя должно только вытеснить воздух из банки, но не накалять ее края, так как возможен ожог кожи. 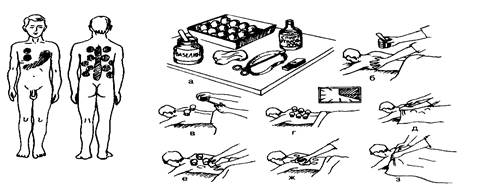
Завершение процедуры
11. Поочередно снять банки: одной рукой слегка отклонить банку в сторону, а пальцем другой руки придавить кожу (в банку проникает воздух и она легко отделяется). Использованные банки поместить в лоток.
12. Остатки вазелина и гари снять с кожи салфеткой.
13. Помочь пациенту одеться и предупредить, что он должен оставаться в постели (или в кресле) 20—30 мин.
14. Вымыть руки.
15. Сделать отметку о выполнении процедуры, реакции пациента в «Медицинской карте стационарного больного» или в «Амбулаторной карте» (если процедура выполнялась в домашних условиях).
Грелка
Грелка {сухое тепло) вызывает рефлекторное расслабление гладкой мускулатуры, усиление кровенаполнения внутренних органов, оказывает болеутоляющее и рассасывающее действие. Следует помнить, что эффект от применения грелки зависит не столько от температуры грелки, сколько от продолжительности воздействия.
Чаще применяют резиновые грелки различной формы, емкостью от 1 до 3 л,
реже — электротермические (термофоры), работающие от электросети. При отсутствии стандартной грелки можно воспользоваться бутылкой, наполненной горячей водой.
Запомните! Противопоказания — неясные боли в животе, острые воспалительные процессы в брюшной полости {острый аппендицит, острый холецистит и др.). первые сутки после ушиба, повреждения кожи, кровотечения, инфекционные раны, злокачественные новообразования любой давности.
Применение грелки
Оснащение: грелка, пеленка.
Подготовка к процедуре
1. Уточнить у пациента понимание цели и хода предстоящей процедуры и получить его согласие.
В случае неинформированности пациента уточнить у врача дальнейшую тактику.
2. Налить горячую (60 °С) воду в грелку, слегка сжать ее у горловины, выпустив воздух, и завинтить пробкой.
3. Перевернуть грелку пробкой вниз: убедиться, что она завинчена плотно; затем вернуть в исходное положение и обернуть пеленкой.
Выполнение процедуры
4. Положить грелку на нужную область тела. (При необходимости длительного применения грелки (по назначению врача) каждые 20 мин следует делать 15—20-минутный перерыв).
5. Убрать грелку по истечении назначенного врачом времени.
Завершение процедуры
6. Осмотреть кожу пациента.
7. Вымыть руки.
Сделать отметку о выполнении процедуры и реакции пациента в «Медицинской карте стационарного больного».
Пузырь со льдом
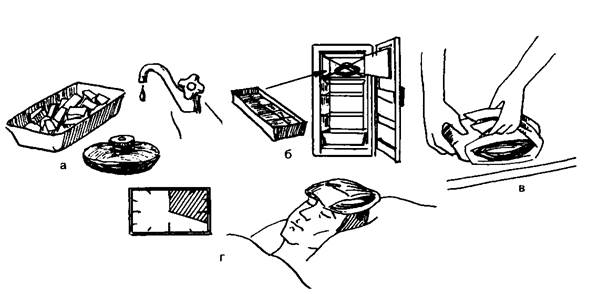
Холод {пузырь со льдом) сужает кровеносные сосуды кожи глубоко расположенных органов и тканей, снижает чувствительность нервных рецепторов. Пузырь со льдом применяют при кровотечениях, острых воспалительных процессах в брюшной полости, ушибах (в первые сутки), сильной лихорадке, в послеоперационный период.
Запомните! Замораживать пузырь, заполненный водой, в морозильной камере нельзя, так как поверхность образующегося конгломерата льда очень велика. Это может привести к переохлаждению участка тела, а иногда и отморожению.
Применение пузыря со льдом
Оснащение: полотенце (пеленка), пузырь, кусочки льда.
Подготовка к процедуре
1. Уточнить у пациента понимание цели и хода предстоящей процедуры и получить его согласие. В случае его неинформированности уточнить у врача дальнейшую тактику.
2. Положить в пузырь подготовленные в морозильной камере кусочки льда и залить их холодной (14—16 °С) водой.
3. Положить пузырь на горизонтальную поверхность и завернуть крышку.
Выполнение процедуры
4. Обернуть пузырь пеленкой и положить на нужный участок тела на 20 мин.
Примечание. Пузырь можно держать длительное время, но каждые 20 мин делать
перерыв на 10—15 мин (по мере таяния льда, воду можно сливать, а кусочки льда добавлять).
Завершение процедуры
5. Убрать пузырь после процедуры.
6. Вымыть руки.
7. Сделать отметку о выполнении процедуры и реакции пациента в «Медицинской карте стационарного больного».
Компресс
Компресс (лат. сотргезвю — сжатие) — лечебная многослойная повязка.
· сухие
· влажные
· общие
· местные
Влажные компрессы могут быть:
· холодными
· горячими
· согревающими
· лекарственными.
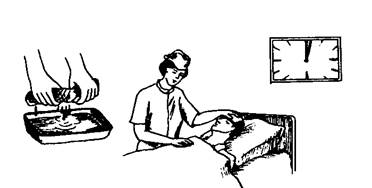
Холодный компресс
Холодный компресс, как и пузырь со льдом, вызывает охлаждение кожи и сужение кровеносных сосудов. Его применяют в первые часы после ушиба, при носовом кровотечении, во втором периоде лихорадки и т. д. Продолжительность всей процедуры — от 5 до 60 мин.
Запомните! При выполнении этой манипуляции вы не должны отлучаться от пациента, так как смена салфеток осуществляется каждые 2—3 мин.
Холодный компресс вызывает спазм кровеносных сосудов кожи и прилегающих к этому участку внутренних органов, что ограничивает воспаление и травматический отек тканей, уменьшает кровотечение.
Выполнение процедуры
3. Сложить каждую пеленку (полотенце) в несколько слоев, положить их в холодную воду. Отжать одну пеленку (полотенце).
4. Расправить ткань и положить на нужный участок тела на 2—3 мин.
5. Снять пеленку через 2—3 мин и погрузить ее в холодную воду.
6. Отжать другую пеленку и положить на кожу на 2—3 мин.
7. Повторять процедуру в течение назначенного врачом времени.
Завершение процедуры
8. Осушить кожу.
8. Вымыть руки.
9. Сделать запись о выполненной процедуре и о реакции пациента в «Медицинской карте стационарного больного».
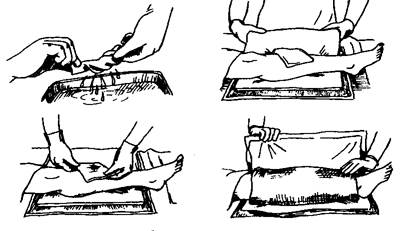
Горячий компресс
Горячий компресс вызывает интенсивное местное усиление кровообращения, что оказывает выраженное рассасывающее и болеутоляющее действие.
Подготовка к процедуре
1. Уточнить у пациента понимание цели и хода предстоящей процедуры и получить его согласие. В случае неинформированности пациента уточнить у врача дальнейшую тактику.
2. Вымыть руки.
Выполнение процедуры
3. Положить на кровать под поврежденную конечность клеенку, сверху нее — пеленку (полотенце).
4. Сложить салфетку в 8 слоев, смочить ее в воде ( 60—70 °С), отжать и плотно приложить к коже.
5. Завернуть конечность в полотенце, обернуть клеенкой.
6. Вымыть руки.
7. Снять компресс (продолжительность определяет врач).
Завершение процедуры
8. Вытереть насухо кожу и сделать сухой компресс.
9. Вымыть руки.
10. Сделать запись о выполненной процедуре и о реакции пациента в «Медицинской карте стационарного больного».
Согревающий компресс
Показания к применению согревающего компресса — местные воспалительные процессы на коже, в подкожном жировом слое, суставах, среднем ухе, а также ушибы (через сутки после травмы).
Процедура позволяет расширить кровеносные сосуды и увеличить кровообращение в тканях, что оказывает болеутоляющее и рассасывающее действие.
Согревающий компресс может быть
- Сухим
- влажным.
Сухой компресс (обычная ватно-марлевая повязка) чаще предназначен для защиты тех или иных участков тела, например, шеи, уха от воздействия холода. Его ставят, как правило, после горячего или согревающего компресса.
Запомните! Согревающий компресс противопоказан при сильной лихорадке, различных аллергических и гнойничковых высыпаниях на коже, также при нарушении ее целостности.
Для рассасывания воспалительных инфильтратов применяют полуспиртовой согревающий компресс: внутренний слой смачивают разведенным водой (45 °) этиловым (салициловым или камфорным) спиртом.
Запомните! Лекарственные средства, применяемые для компресса, могут вызывать раздражение, поэтому кожу необходимо смазать детским кремом или вазелиновым маслом.
Спиртовые компрессы быстро высыхают, их меняют при необходимости через каждые 4—6 ч.
Не следует накладывать компресс на кожу, смазанную йодом, что может вызвать глубокие ожоги.
Выполнение процедуры
6. Все слои компресса положить на нужный участок тела.
7. Зафиксировать компресс бинтом в соответствии с требованиями десмургии, чтобы он плотно прилегал к коже, но не стеснял движений.
8. Напомнить пациенту, что компресс поставлен на 6—8 ч.
9. Вымыть руки.
10. Через 1,5—2 ч после наложения компресса пальцем, не снимая повязки, проверить степень влажности салфетки. Если салфетка влажная, укрепить компресс бинтом.
11. Вымыть руки.
Завершение процедуры
12. Снять компресс через положенное время.
13. Вытереть кожу и наложить сухую повязку.
 14. Вымыть руки.
14. Вымыть руки.
15. Сделать отметку о выполнении процедуры и реакции пациента в «Медицинской карте стационарного больного».
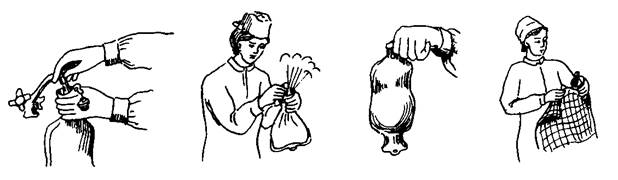
Пиявки (гирудотерапия)
Медицинские пиявки применяют как кровоизвлекающее и местное противосвертывающее средство. Лечение пиявками — гирудотерапия. Секрет слюнных желез пиявок содержит гирудин — вещество, обладающее способностью тормозить свертывание крови и предупреждать развитие тромбозов.
Голодная пиявка может высосать 10 мл крови. Насытившись, она отпадает, но кровотечение из ранки продолжается в течение 6 ч—1 сут. Таким образом, 8—10 пиявок могут вызвать кровопотерю до 300—400 мл.
Медицинские пиявки имеют вместительный желудок и ротовую присоску, благодаря которой активно прикрепляются к коже человека.
Кроме гирудина, поступающего через ранку в кровь человека, пиявка выделяет и гистаминоподобное вещество, расширяющее капилляры, усиливающее кровотечение. В некоторых случаях появляется неприятный зуд в месте постановки пиявки.
Пиявок выращивают на биофабрике, откуда они поступают в аптеку, где их хранят в стеклянных или пластиковых сосудах в отстоянной водопроводной воде. Пиявки достаточно капризны, не переносят солнечного света, резких запахов, шума, жару. Емкости с пиявками можно хранить при комнатной температуре, в прохладном месте или на нижней полке бытового холодильника.
Для конкретной процедуры в отдельную емкость мягким пинцетом с резиновыми наконечниками осторожно, не сдавливая, пересаживают нужное количество пиявок. Пиявки, хранившиеся в холодильнике, до процедуры должны оставаться при комнатной температуре не менее 5—8 ч.
Места постановки пиявок назначает врач-гирудотерапевт, однако следует учитывать, что пиявки присасываются только на рефлексогенных точках. Поэтому нужно дать возможность ей «выбрать» эту точку в радиусе 2—3 см от места, определенного врачом. На рисунке 6.10, а показаны места постановки пиявок.
Запомните! После снятия пиявки, место укуса выглядит гиперемированным, слегка отечным, отмечается кожный зуд, проявляющийся в последующие 2—3 дня.
По назначению врача следует применять лекарственные средства, уменьшающие зуд, поскольку расчесы кожи могут привести к инфицированию раны.
В некоторых случаях кожный зуд, расчесывание и несвоевременная смена повязок могут быть причиной достаточно серьезных гнойно-септических осложнений: пиодермии, фурункулов, карбункулов.
Осложнением гирудотерапии считают кровотечение, возникающее, как правило, при неправильной технике постановки пиявок (над поверхностной веной, лежащей под истонченной кожей).
Запомните! Кровотечение быстро останавливается наложением на рану обычной давящей повязки.
В местах с рыхлой клетчаткой, если над ней были поставлены пиявки (хотя это не рекомендуется делать!), могут образоваться значительные кровоизлияния. Редкое осложнение гирудотерапии — аллергическая реакция.
Применение пиявок
Оснащение для:
- обработки кожи : стерильные шарики (салфетки), непромокаемая пеленка (клеенка), теплая кипяченая вода, этиловый спирт 70 °;
- постановки пиявок : перчатки, пиявки, медицинская банка, спирт, стерильные салфетки, пинцет, часы;
- снятия пиявок : перчатки, емкость с дезинфицирующим средством, вата, нашатырный спирт, стерильные салфетки, бинт (лейкопластырь), ножницы.
Подготовка к процедуре
1. Уточнить у пациента понимание цели и хода предстоящей процедуры и получить его согласие. В случае неинформированности пациента уточнить у врача дальнейшую тактику.
2. Вымыть руки.
3. Помочь пациенту удобно лечь. Подстелить впитывающую пеленку (клеенку).
4. Обработать кожу: а) протереть кожу этиловым спиртом 70 ° {площадь несколько больше, чем нужно для постановки пиявок); б) стерильными ватными шариками, смоченными в теплой кипяченой воде, протереть кожу до покраснения, меняя шарики 2—3 раза.
Выполнение процедуры
5. Надеть перчатки.
6. Отсадить в банку всех необходимых для постановки пиявок (если они должны быть поставлены на ограниченный участок кожи).
7. Отсадить в медицинскую банку одну пиявку (если пиявки нужно ставить на отдаленные друг от друга точки).
8. Поднести банку к коже, перевернуть ее вверх дном и плотно прижать.
Примечание. Если пиявки ставят по вертикали, начинают с нижней точки.
9. Убрать банку, если пиявка прокусила кожу и появились волнообразные движения.
10. Подложить под заднюю присоску стерильную салфетку (если пиявка прикрепилась задней присоской к стеклу банки, ее нужно аккуратно оторвать пальцем или пинцетом).
11. Повторять процедуру до тех пор, пока не будут поставлены все пиявки.
12. Снять перчатки.
13. Наблюдать за активностью пиявки: если она не движется, провести по ее поверхности пальцем, это должно вызвать волнообразное движение. В противном случае, пиявку снять: надеть перчатки и провести по ее поверхности ватным шариком, смоченным нашатырным спиртом.
Окончание процедуры
14. Приготовить все необходимое для снятия пиявок.
15. Надеть перчатки и снять пиявки (если они были поставлены на 15 мин, провести ватным шариком, смоченным нашатырным спиртом).
16. Поместить пиявки в емкость с дезинфицирующим средством.
17. Сменить перчатки.
18. Обработать кожу вокруг ранки спиртом. Положить на места укусов стерильные салфетки, используя стерильный пинцет.
19. Поместить слой ваты сверху салфеток.
20. Зафиксировать салфетку и вату бинтом в соответствии с правилами десмургии.
Примечание. Если бинтование невозможно, то сверху ваты положить салфетку и зафиксировать ее
лейкопластырем.
21. Убрать пеленку в непромокаемый мешок.
22. Выбросить пиявки в канализацию по окончании дезинфекционной выдержки.
23. Наблюдать за повязкой в течение суток. При промокании повязки: надеть перчатки, положить сверху повязки слой ваты и вновь забинтовать; снять перчатки, вымыть руки.
24. Через сутки: надеть перчатки, снять повязку. Если кровотечение остановилось, ранку и кожу вокруг нее протереть 70 ° этиловым спиртом, запекшуюся кровь снять салфеткой с 3-процентным раствором перекиси водорода. Наложить асептическую повязку.
25. Снять перчатки, вымыть руки.
ОКСИГЕНОТЕРАПИЯ
Лечение кислородом
ЦЕЛЬ: Улучшение снабжения крови кислородом после:
1. Сердечно-легочной реанимации.
2. Тяжелых операций.
3. При острой или хронической дыхательной недостаточности
ПОКАЗАНИЯ: 1. Нарушение функции дыхания, работы сердца.
2. Критические состояния.
Виды оксигенотерапии
ИНГАЛЯЦИОННЫЙ НЕИНГАЛЯЦИОННЫЙ
1. Через носовую канала. При снижении содержания кислорода
2. Через лицевую маску. В тканях внутренних органов применяется
3. Через инкубационную трубку. гипербарическая оксигенация- лечение кислородом
4. Через трахеостомическую канюлю. под давлением в специальных барокамерах
5. Использование тенты-палатки.
!!! Ингаляция 100-процентным кислородом вызывает в организме определенные расстройства,
которые не менее опасны, чем гипоксия.
Вдыхание чистого кислорода может оказать токсичное действие на организм человека — сухость во рту, чувство жжения за грудиной, боль в грудной клетке, судороги и т. д. Поэтому для оксигенотерапии обычно используют газовую смесь, содержащую до 80 % кислорода (чаще 40—60 %).
При вдыхании газовой смеси, содержащей до 50 % кислорода, можно применять в течение многих суток, не опасаясь вредных физиологических последствий.
Запомните! При всех способах ингаляции обязательно увлажнение вдыхаемых кислородных смесей, и если кислород ингалируется через интубационную трубку или трахеостомическую канюлю, желательно его согревание.
Ингаляционный метод
.
Через носовую вилкообразную канюлю
Во время данной ингаляции пациент имеет возможность говорить, кашлять, пить и есть. Если не применяют специальные методы увлажнения, у пациента может быть выраженная сухость носовой полости, что является недостатком этого способа. Кроме того, при нем невозможно повысить концентрацию кислорода более 40 % и сохранить газ во время выдоха.
Через лицевую маску
Обеспечивает лучшее увлажнение дыхательной смеси, дает более высокую концентрацию, но создает значительный дискомфорт (отрыжку) и требует перерыва процедуры для удаления мокроты, приема пищи и разговора. Рвота, возникающая во время оксигенотерапии через лицевую маску, является грозным симптомом, так как может послужить причиной асфиксии. Если лицевая маска сочетается с расходным мешком, ее функциональные возможности существенно возрастают.
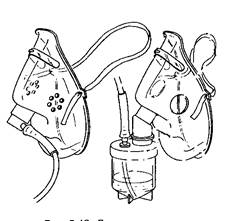 Надев маску, нужно убедиться, что она не причиняет неудобств пациенту. Ремешок, которым она фиксируется, расположите вокруг головы так, чтобы он проходил ниже ушных раковин.
Надев маску, нужно убедиться, что она не причиняет неудобств пациенту. Ремешок, которым она фиксируется, расположите вокруг головы так, чтобы он проходил ниже ушных раковин.
Запомните! Режим ингаляции кислорода и его концентрацию определяет врач.
Для ингаляции используют кислород, поступающий в лечебное учреждение в стандартных баллонах или сосудах. В последние годы находит распространение новый принцип получения кислорода для ингаляций: с помощью концентратора, выделяющего кислород из воздуха и работающего от сетевого тока. В основном применяется в домашних условиях.
Через кислородную подушку Централизованная подача кислорода


Подготовка к процедуре
1. Уточнить у пациента и(или) его близких понимание цели оксигенотерапии, последствия процедуры и получить их согласие (если это возможно). В случае неинформированности пациента уточнить у врача дальнейшую тактику.
2. Вымыть руки.
Выполнение к процедуре
3. Вставить кончики канюли в ноздри пациента.
4. С помощью эластичной повязки (фиксатора) для головы зафиксировать канюлю так, чтобы она не причиняла пациенту неудобств.
5. Прикрепить носовую канюлю к источнику увлажненного кислорода с заданной концентрацией и скоростью подачи кислорода.
6. Обеспечить достаточную свободу движений кислородных трубок и прикрепить их к одежде.
7. Проверять состояние канюли через каждые 8 ч.
8. Наблюдать за тем, чтобы увлажняющий сосуд был постоянно полон.
9. Осматривать слизистую носа и ушные раковины пациента для выявления возможных раздражений слизистой и кожи.
10. Каждые 8 ч проверять скорость потока кислорода, концентрацию и назначения врача.
Окончание процедуры
11. Отметить способ подачи кислорода, концентрацию, скорость его потока, реакцию пациента и результаты удовлетворения потребности в нормальном дыхании пациента.
Подготовка к процедуре
1. Уточнить у пациента (в том случае, когда это возможно) и(или) его близких понимание цели оксигенотерапии, последствий процедуры и получить его согласие.
2. Вымыть руки.
Выполнение процедуры
3. Вскрыть упаковку, извлечь катетер и смочить его стерильным глицерином.
4. Ввести катетер в нижний носовой ход на глубину, равную расстоянию от мочки уха до крыльев носа
5. Зафиксировать катетер лейкопластырем, чтобы он не выпал и не причинял неудобств.
6. Прикрепить катетер к источнику увлажненного кислорода с заданной концентрацией и скоростью подачи.
7. Обеспечить достаточную свободу движений катетера и кислородных трубок и прикрепить их к одежде безопасной булавкой.
8. Проверять состояние катетера через каждые 8 ч.
9. Наблюдать за тем, чтобы увлажняющий сосуд был постоянно полон.
10. Осматривать слизистую носа пациента для выявления ее возможного раздражения.

3. Окончание процедуры
11. Каждые 8 ч проверять скорость потока кислорода, концентрацию.
12. Отметить способ, концентрацию, скорость подачи кислорода, реакцию пациента и результаты итоговой оценки удовлетворения потребности в нормальном дыхании пациента.
Кожа в области носа, соприкасающаяся с катетером, нуждается в тщательном уходе. За катетером тоже необходим уход.
Последовательность действий
1. Надеть перчатки.
2. Положить полотенце на грудную клетку пациента.
3. Смочить рукавичку в теплой воде (можно использовать и жидкое мыло).
4. Осторожно протереть катетер и снять скопившиеся на нем выделения.
5. Тщательно промыть, а затем вытереть кожу вокруг катетера.
6. Снять перчатки, вымыть руки.
Анатомо – физиологические особенности ССС
Дата: 2019-02-25, просмотров: 474.