Хирургическая операция состоит из трёх этапов:
• Оперативный доступ.
• Оперативный приём.
• Завершение операции.
Исключение составляют специальные малоинвазивные операции (эндоскопические и эндоваскулярные), которым не в полной мере свойственны обычные хирургические атрибуты.
Оперативный доступ
Назначение
Оперативный доступ предназначен для обнажения поражённого органа и создания необходимых условий для выполнения планируемых манипуляций.
Следует помнить о том, что значительно облегчить доступ к определённому органу можно, придав больному специальное положение на операционном столе (рис. 9-4). Этому необходимо уделять существенное внимание.
Требования к оперативному доступу
Доступ - важный момент операции. На его осуществление иногда уходит значительно больше времени, чем на оперативный приём. Основные требования, предъявляемые к оперативному доступу, следующие.
Доступ должен быть настолько широким, чтобы обеспечить удобное выполнение оперативного приёма. Хирург должен в достаточной степени обнажить орган, чтобы под контролем зрения надёжно выполнить основные манипуляции. Уменьшения доступа ни в коем случае нельзя достигать за счёт снижения надёжности вмешательства. Это хорошо знают опытные хирурги, встречавшиеся с серьёзными осложнениями (принцип «большой хирург - большой разрез»).
Доступ должен быть щадящим. При выполнении доступа хирург должен помнить о том, что наносимая при этом травма должна быть минимально возможной. В связи с необходимостью сочетания указанных положений существует достаточно большое разнообразие доступов для выполнения оперативных вмешательств. Особенно впечатляет количество предложенных доступов для выполнения операций на органах брюшной полости. Некоторые из них представлены на рис. 9-5.
Щадящий доступ - одно из преимуществ эндовидеохирургических операций, когда введение в брюшную полость лапароскопа и инструментов осуществляют через проколы в брюшной стенке.
В настоящее время количество возможных доступов сведено к минимуму. При каждой операции есть типичный доступ и один- два варианта на тот случай, если типичным доступом воспользоваться нельзя (грубые рубцы после предыдущих операций, деформации и др.).
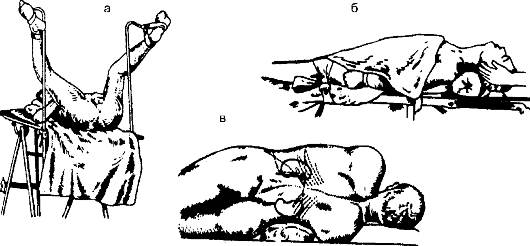
Рис. 9-4. Различные положения больного на операционном столе: а - при операциях на промежности; б - при операциях на органах шеи; в - при операциях на почках и органах забрюшинного пространства
Доступ должен быть анатомичным. При выполнении доступа необходимо учитывать анатомические взаимоотношения и стараться повредить как можно меньше образований, сосудов и нервов. Это ускоряет выполнение доступа и снижает количество послеоперационных осложнений. Так, несмотря на то, что жёлчный пузырь значительно ближе при доступе в правом подреберье, его в настоящее время используют редко, так как при этом приходится пересекать все мышечные слои передней брюшной стенки, повреждая при этом сосуды и нервы. При выполнении верхней срединной лапаротомии рассекают лишь кожу, подкожную клетчатку и белую линию живота, практически лишённую нервов и сосудов, что делает этот до- ступ методом выбора при операциях на всех органах верхнего этажа брюшной полости, в том числе и на жёлчном пузыре. В части случаев имеет значение расположение доступа по отношению к линиям Лангера.
Доступ должен быть физиологичным. При выполнении доступа хирург должен помнить о том, что сформирующийся впоследствии рубец не должен мешать движениям. Особенно это касается операций на конечностях и суставах.
Доступ должен быть косметичным. Это требование в настоящее время ещё не является общепринятым. Однако при прочих равных условиях разрез должен производиться в наименее заметных местах, по естественным складкам. Примером такого подхода является преимущественное использование поперечной лапаротомии по Пфанненштилю при операциях на органах малого таза.
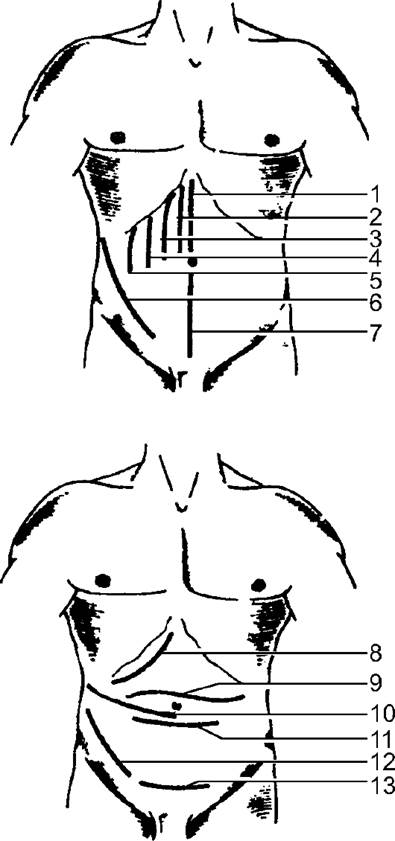
Рис. 9-5. Виды продольных, поперечных и косых лапаротомий: 1 - верхняя срединная; 2 - парамедиальная; 3 - трансректальная; 4 - параректальная; 5 - по полулунной линии; 6 - боковая трансмускулярная; 7 - нижняя средин- ная; 8 - паракостальная (подрё- берная); 9 - верхняя поперечная; 10 - верхний боковой разрез с переменным направлением; 11 - нижняя поперечная; 12 - срединнонижний боковой разрез с переменным направлением; 13 - разрез по Пфанненштилю
Оперативный приём
Оперативный приём - основной этап операции, во время которого осуществляют необходимое диагностическое или лечебное воздействие. Перед тем как непосредственно приступить к его выполнению, хирург осуществляет ревизию раны с целью подтверждения диагноза и на случай неожиданных операционных находок.
По виду выполняемого лечебного воздействия выделяют несколько типов оперативного приёма:
• удаление органа или патологического очага;
• удаление части органа;
• восстановление нарушенных взаимоотношений.
Удаление органа или патологического очага
Такие операции обычно называют «эктомия»: аппендэктомия, холецистэктомия, гастрэктомия, спленэктомия, струмэктомия (удаление зоба), эхинококкэктомия (удаление эхинококковой кисты) и пр.
Удаление части органа
Такие операции называют «резекция»: резекция желудка, резекция печени, резекция яичника, резекция щитовидной железы.
Следует отметить, что все удалённые органы и их резецированные участки обязательно направляют на плановое гистологическое исследование. После удаления органов или их резекции нужно восстановить пассаж пищи, крови, жёлчи. Эта часть операции обычно бывает более длительной, чем само удаление, и требует тщательного исполнения.
Восстановление нарушенных взаимоотношений
При ряде операций хирург ничего не удаляет. Подобные вмешательства иногда называют восстановительными, а если нужно исправить ранее искусственно созданные структуры - реконструктивными.
К этой группе операций можно отнести различные виды протезирования и шунтирования сосудов, наложение билиодигестивных анастомозов при механической желтухе, пластику пищеводного отверстия диафрагмы, пластику пахового канала при грыже, нефропексию при нефроптозе, пластику мочеточника при его стенозе и пр.
Завершение операции
Завершению операции следует уделять не меньшее внимание, чем первым двум этапам. При завершении операции следует, насколько это возможно, восстановить целостность нарушенных при доступе тканей. При этом необходимо использовать оптимальные способы соединения тканей, определённые виды шовного материала, чтобы обеспечить надёжность, быстрое заживление, функциональный и косметический эффект (рис. 9-6).
Перед тем как непосредственно приступать к зашиванию раны, хирург должен осуществить контроль гемостаза, по специальным показаниям установить контрольные дренажи, а при полостных вмешательствах проверить количество использованных салфеток, шариков и хирургических инструментов (обычно это делает операционная сестра).
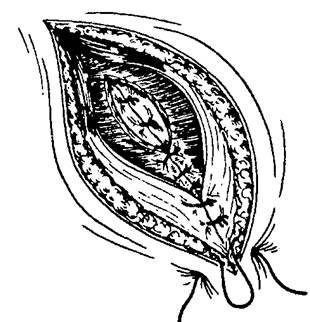
Рис 9-6. Послойное зашивание раны после аппендэктомии
В зависимости от характера операции и прежде всего от её вида по степени инфицированности хирург должен выбрать один из вариантов завершения операции:
• послойное зашивание раны наглухо (иногда с выполнением специального косметического шва);
• послойное зашивание раны с оставлением дренажей;
• частичное зашивание с оставлением тампонов;
• зашивание раны с возможностью повторных плановых её ревизий;
• оставление раны незашитой, открытой.
От того, насколько правильно осуществит хирург выбор метода завершения операции, во многом зависит течение послеоперационного периода.
Дата: 2019-02-24, просмотров: 366.