- Периодическая аускультация сердцебиений плода является основным и достаточным методом наблюдения за состоянием плода в родах при отсутствии показаний со стороны плода (Уровень доказательности 1А).
- Выслушивание сердцебиения плода (норма: 110-160 уд./мин) проводится в первый период родов каждые 15-30 мин в течение одной полной минуты после окончания схватки; после излития околоплодных вод, после проведения обезболивания родов и при открытии маточного зева более 8 см. Во время потуг - после каждой потуги.
- Рутинное применение КТГ всем роженицам не оправдано, особенно в группе родов низкого риска, так как данная методика имеет высокий процент ложноположительных результатов, а, следовательно, увеличивает частоту вмешательств, в том числе оперативных родов (Уровень доказательности 1а).
- Непрерывная КТГ плода в родах проводится при наличии медицинских показаний
- Результаты мониторинга сердечной деятельности плода и сократительной деятельности матки обязательно фиксируются в соответствующей части партограммы.
- УЗИ плода (при необходимости).
В первом периоде нормальных родов не рекомендуется:
1) родостимуляция посредством амниотомии и окситоцина;
2) рутинная амниотомия при открытии маточного зева менее 7 см. Показанием для амниотомии может являться только внутренний мониторинг плода (КЩС, прямая ЭКГ плода).
3) медикаментозное усиление маточных сокращений в первом периоде нормальных родов: от рутинного использования утеротоников (окситоцина) для ускорения родов следует отказаться;
4) заставлять пациентку тужиться раньше того времени, пока она сама не пожалуется на чувство сильного давления на задний проход.
Второй период родов это период с момента полного раскрытия маточного зева до рождения ребенка.
В среднем, второй период родов у первородящих длится 1,1 час (максимальная длительность 2,9 часа), у повторнородящих - 0,4 часа (максимально 1,1 часа).
Длительность второго периода родов у первородящих при эпидуральной аналгезии в родах не должна составлять более 3 часов, у повторнородящих - более 2 часов.
Особенностями ведения второго периода родов является:
1) Нахождение акушерки с роженицей постоянно
2) Документированный мониторинг:
- АД, ЧСС роженицы 1 раз в час;
- Контроль за опорожнением мочевого пузыря 1 раз в час;
- Мониторинг родовых схваток акушеркой с занесением в партограмму каждые 30 минут;
- Мониторинг сердечной деятельности плода;
- При расположении головки в узкой части или на тазовом дне аускультация плода - после каждой схватки.
3) При бради- или тахикардии плода - оценка по отношению к пульсу матери.
4) Прогрессия родов с указанием продвижения предлежащей части плода оценивается врачом с документированием в партограмме.
5) Роды ведутся с пассивным (на фоне схваток) опусканием головки на тазовое дно, избегая управления потугами с задержкой дыхания при глубоком вдохе (прием Вальсальвы).
Прогрессия родов с ведением партограмммы.
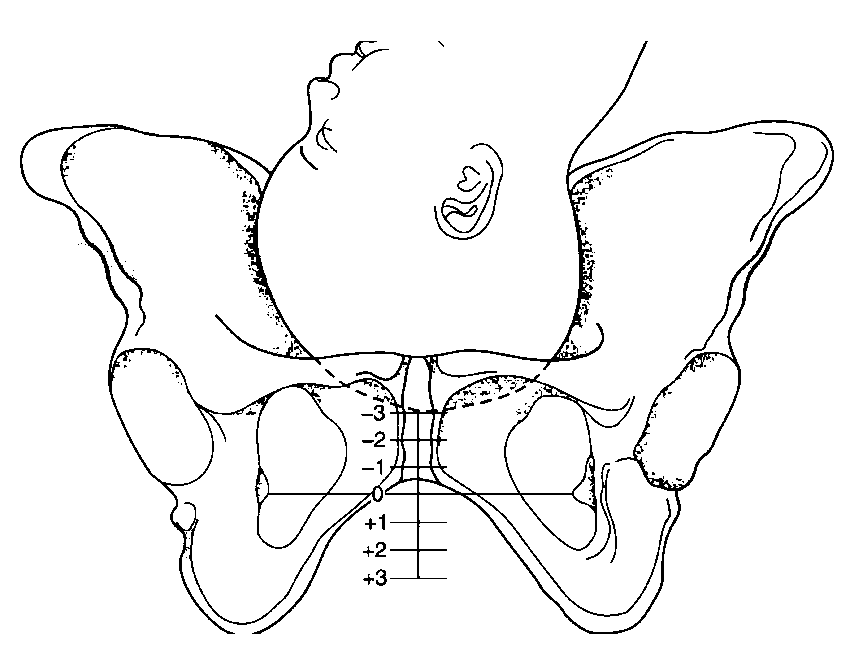
1) Во втором периоде родов показателем прогрессии родов является продвижение предлежащей части плода:
- Если предлежащая часть на 1 см выше седалищных остей, степень ее вставления обозначают как "-1"
- Если на 2 см ниже - как "+2".
- Если степень вставления предлежащей части более "-3", то предлежащая часть подвижна над входом в малый таз.
- Если степень вставления "+3", то предлежащая часть располагается на тазовом дне и во время потуги появляется в половой щели
2) Влагалищное исследование во втором периоде родов выполняется каждый час.
3) Во втором периоде головка плода находится в одной плоскости у первородящих в среднем 30-40 мин, 20-30 мин у повторнородящих. Скорость продвижения головки по родовым путям в среднем составляет: у первородящих - 1 см/ч, у повторнородящих - 2 см/ч.
NB! Если в течение 1 часа у первородящих отсутствует динамика продвижения головки по родовым путям, то течение родов следует признать неудовлетворительным.
NB! Любые приемы выдавливания плода (в т.ч. - Кристеллера) не проводить!
4) Акушеркой осуществляется подготовка места для принятия родов (разложить чистые пеленки или одноразовый пакет для приема родов, нагреть пеленки, которыми будут обтирать ребенка, подготовить необходимые инструменты для родов), необходимого оборудования и места для реанимации новорожденного (включить тепло, подключить кислород, проверить наличие дыхательного мешка и масок к нему, приготовить пеленки, шапочку и носочки для ребенка).
5) Рождение ребенка может происходить в любом положении, которое выбрала сама женщина. Наиболее удобное положение в родах - полусидя. Наиболее неудобное и опасное для плода положение - лежа на спине.
6) Физиологические роды принимает акушерка.
7) Пуповину следует пересекать стерильными инструментами, обработав её кожными антисептиками, после прекращения пульсации сосудов или через 1-3 минуты после рождения ребенка. Наложение на пуповину пластикового зажима или резинки проводится в удобное для акушерки время. При этом пуповина протирается стерильной марлевой салфеткой с антисептиком. Марлевая салфетка на пупочный остаток не накладывается.
8) При рождении ребенка следует обеспечить присутствие неонатолога, который осматривает новорожденного сразу после рождения и дает развернутую оценку состояния ребенка.
Перинео- и эпизиотомия
1) Не рекомендуется рутинное рассечение промежности в родах (перинео- и эпизиотомия);
2) Рассечение промежности в родах также не должно выполняться и у пациенток, имеющих в анамнез разрыв промежности 3 или 4 степени.
3) В настоящее время ВОЗ ограничила использование рассечения промежности в родах:
- осложненными вагинальными родами (тазовое предлежание, дистоция плечиков плода, наложение щипцов, вакуум-экстракция плода);
- рубцовыми изменениями гениталий в результате женского обрезания или плохо заживших разрывах третьей и четвертой степени;
- дистрессом плода.
4) Латеральная эпизиотомия не должна выполняться.
5) Предпочтительна медиолатеральная техника (справа между углом в 45° и 60°). Операцию производят в тот момент, когда в схватку из половой щели показывается участок головки диаметром 3-4 см. Метод обезболивания - предшествующая регионарная анестезия, инфильтрационная или пудендальная анестезия.
В родах не следует:
1. переводить в родильный зал (на родильную кровать) до момента врезывания головки (появление головки из половой щели 2-4 см в диаметре, вне потуги - головка не уходит);
2. выполнять рутинную эпизио-, перинеотомию (понятия "угроза разрыва промежности", "высокой промежности" как показания для проведения вмешательства в современном акушерстве отсутствуют. Понятие "ригидная промежность" предполагает препятствие для продвижение (рождения) головки в течение 1 часа и более);
3. использовать утеротоники для укорочения второго периода родов;
4. противодействовать разгибанию головки управлять потугами с задержкой дыхания при глубоком вдохе (прием Вальсальвы);
5. форсировать рождение ребенка за одну потугу. После рождения головки необходимо дать возможность головке повернуться, а плечикам развернуться самостоятельно, при этом необходимо проверить, нет ли обвития пуповины. При тугом обвитии пересечь пуповину между 2 зажимами, при не тугом - ослабить натяжение пуповины и дождаться следующей потуги. Цианоз личика не является опасным признаком;
6. поднимать ребенка при непережатой пуповине выше тела матери (уровня плаценты);
7. использовать окситоцин и метилэргометрин во втором периоде родов для профилактики кровотечения.
Акушерские пособия при самопроизвольных родах в затылочном предлежании — ручные манипуляции, выполняемые во время родов без помощи инструментов с целью защиты промежности, ускорения родов и бережного выведения плода из родовых путей.
При головном предлежании плода с начала прорезывания головки проводится акушерское пособие по защите промежности, состоящее из 5 моментов.
1-й момент — воспрепятствование преждевременному разгибанию головки плода. Оказывающий акушерское пособие, стоя справа от роженицы, кладёт ладонь левой руки на лобок и кончиками пальцев осторожно задерживает быстрое поступательно-разгибательное движение головки, не производя при этом никакого сгибания. Это способствует прорезыванию головки наименьшей окружностью (32 см), проходящей по малому косому размеру, и меньшему сдавлению головки.
2-й момент — уменьшение напряжения тканей промежности и их растяжения. С момента прорезывания головки во время потуги ладонную поверхность правой руки располагают на промежности так, чтобы 4 пальца плотно прилегали в области левой половой губы к головке плода, а большой палец — в области правой половой губы. Надавливая кончиками пальцев на мягкие ткани, низводят их книзу в сторону промежности, что способствует уменьшению её напряжения и предупреждению разрыва. Между потугами большим и указательным пальцами правой руки бережно растягивают над прорезывающейся головкой вульварное кольцо, и сводя задне-боковые отделы его вниз по направлению к промежности, производят так называемый „заём тканей".
3-й момент — выведение головки из половой щели вне потуг. При прорезывании головки до точки фиксации (подзатылочной ямки) роженице предлагают глубоко дышать через рот, руки переводятся на грудь и запрещается тужиться. После рождения затылочного бугра большим и указат. пальцами правой руки низводят боковые отделы вульварного кольца за теменные бугры. Затем головку плода захватывают левой рукой и осторожно её разгибают, а правая рука в это время сводит ткани промежности через лобик и личико плода.
4-й момент — уменьшение напряжения тканей промежности при освобождении плечевого пояса, наружный поворот головки и внутренний поворот плечиков. После рождения головки роженице предлагают потужиться. При этом головка плода поворачивается в сторону бедра роженицы, происходит внутренний, поворот плечиков и их рождение. Если плечики самостоятельно не рождаются, то головку захватывают обеими руками так, чтобы ладони плашмя легли на височную область, и во время потуги производят поворот головки плода на 900 личиком к бедру роженицы. Одновременно происходит внутренний поворот плечиков. Головку осторожно оттягивают книзу, до тех пор, пока переднее плечико не подойдёт под лобковую дугу.
5-й момент — освобождение плечиков и рождение туловища. Левой рукой головку приподнимают и отводят к лобку роженицы, а правой рукой осторожно снимают ткани промежности с заднего плечика. При прорезывании плечиков вновь значительно растягиваются мягкие ткани промежности, возможен её разрыв. После рождения плечевого пояса ребёнка обхватывают обеими руками так, чтобы кончики пальцев находились в подмышечных впадинах, туловище направляется кверху и легко рождается.
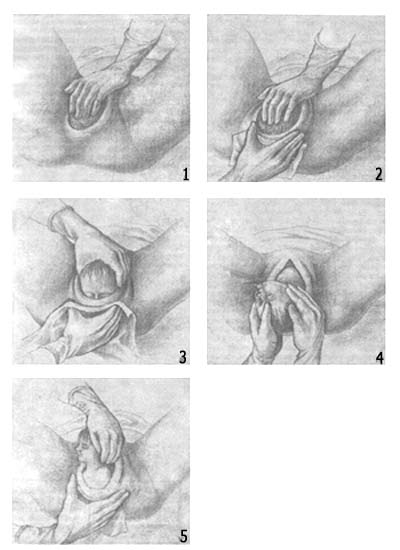
Пять моментов защиты промежности:
1 — воспрепятствование преждевременному разгибанию головки;
2 — уменьшение напряжения тканей промежности;
3 — выведение головки из половой щели;
4 — регуляция потуг, освобождение плечевого пояса (выведение переднего плечика);
5 - освобождение плечевого пояса (выведение заднего плечика) и рождение туловища.
Третий период родов
При ведении третьего периода родов необходимо знать и использовать:
- признаки отделения плаценты;
- способы выделения отделившего последа.
Признаки отделения плаценты:
Шредера - изменение формы и высоты стояния дна матки.
Альфельда - удлинения наружного отрезка пуповины.
Клейна - после потуги удлинившийся отрезок пуповины не втягивается.
Кюстнера-Чукалова - при надавливании ребром ладони над лоном отрезок пуповины не втягивается.
Способы выделения последа (послед выделяют после опорожнения мочевого пузыря):
Абуладзе - после бережного массажа матки переднебрюшную стенку двумя руками берут в продольную складку и предлагают роженице потужиться.
Методы Гентера и Креде-Лазаревича - менее щадящи, поэтому используются после безуспешного применения метода Абуладзе.
Профилактика послеродового кровотечения осуществляется путем рутинного введения окситоцина (в первую минуту после рождения плода - 10 ЕД в/м или в/в медленно) и выполнения контролируемых тракций за пуповину при наличии подготовленных специалистов.
NB! Учитывая, что контролируемые тракции за пуповину незначительно влияют на частоту массивных кровотечений, то от их применения неподготовленными специалистами нужно воздержаться и ограничиться введением окситоцина.
Умбиликальное введение простагландинов и окситоцина не рекомендуется.
NB! Последовый период не должен длиться более 30 мин.
- При рождении плаценты тонкие плодные оболочки могут оборваться.
- Держите плаценту обеими руками и осторожно поворачивайте ее, пока плодные оболочки не родятся.
- Медленно потяните плаценту для завершения родов.
- Если плодные оболочки оборвались, осторожно исследуйте верхнюю часть влагалища и шейку матки в стерильных перчатках и используйте окончатые зажимы для удаления всех оставшихся частей плодных оболочек, которые будут обнаружены.
- Внимательно осмотрите плаценту и оболочки, чтобы удостовериться в их целостности.
- Если пуповина оборвалась или в течение 30 минут не удалось выделить послед, необходимо произвести ручное выделение последа.
- После рождения последа немедленно оцените тонус и появление сокращений матки через переднюю брюшную стенку женщины.
- Оценивайте тонус матки каждые 15 минут в течение первых 2 часов послеродового периода.
- Оценка тонуса матки не должна проводиться формально. Акушерка или врач, выполняющие оценку тонуса матки, обязаны убедиться в том, что матка хорошо сократилась и не расслабляется (становится мягкой).
При нормальном течении последового периода кровопотеря составляет в среднем не более 0,5% от массы тела.
Дата: 2018-12-21, просмотров: 511.