Учение о критических периодах развития было создано в 1921 г. К. Стоккардом и в дальнейшем углублено и расширено П. Г. Светловым. Индивидуальное развитие, по воззрениям П. Г. Светлова, состоит из небольшого числа этапов, каждый из которых начинается критическим периодом, за которым следуют этапы видимой дифференциации и роста.
Критические периоды характеризуются наиболее высокой чувствительностью к воздействиям вредных факторов внешней среды. В ранних стадиях эмбрионального развития критические периоды относятся к развитию всего организма, позднее отрицательное влияние определенных факторов сказывается на формировании отдельных органов — тех, которые в данный момент претерпевают наиболее активные формообразовательные процессы. Внешние факторы, к которым организм (или отдельный орган) весьма чувствителен в определенные периоды, могут существенным образом влиять на его развитие. Различные воздействия в один и тот же период могут вызывать сходные отклонения. И наоборот, один и тот же фактор, действующий на разных этапах, вызывает различные изменения, т. е. тип аномалии в значительной степени зависит от стадии развития, во время которой на организм оказал действие тератогенный агент.
Биологический смысл повышения чувствительности к внешним воздействиям в критические периоды заключается в обеспечении восприятия зародышем и его частями сигналов, ответом на которые являются определенные процессы индивидуального развития.
Наиболее высокой чувствительностью к повреждающим агентам обладают зародыши во время:
1. имплантации (первый критигеский период), соответствующий 7—8-му дню эмбриогенеза,
2. плацентации (второй критигеский период). Плацентация приходится на 3—8-ю неделю эмбриогенеза и совпадает с этапом формирования зачатков органов.
Повреждающие факторы внешней среды (химические агенты, в том числе лекарственные, радиация и др.) могут оказывать неодинаковое влияние на зародыши, находящиеся в разных стадиях развития: эмбриотоксическое или тератогенное. Эмбриотоксическое действие повреждающих факторов характерно для первого критического периода, тератогенное — для второго.
В период имплантации зародыш либо погибает (при повреждении многих бластомеров), либо дальнейший эмбриональный цикл не нарушается (при сохранности большого числа бластомеров, способных к полипотентному развитию).
При поражении зародыша в период плацентации и органогенеза характерно возникновение уродств. При этом пороки развития образуются в тех органах, которые в момент действия повреждающих агентов находились в процессе активной дифференцировки и развития. У различных органов эти периоды не совпадают во времени. Поэтому при кратковременном действии тератогенного фактора формируются отдельные аномалии развития, при длительном — множественные. Согласно учению о двух критических периодах эмбриогенеза, для снижения частоты гибели зародышей и врожденных пороков развития необходимо охранять организм женщины от неблагоприятных воздействий окружающей среды именно в первые 3—8 нед. беременности. Хотя дальнейшие исследования доказали, что по отношению к ряду повреждающих агентов эмбрион и плод человека обладают высокой чувствительностью и после завершения плацентации и активного органогенеза.
К критическим периодам фетального развития относят:
1. 15—20-ю недели беременности (усиленный рост головного мозга),
2. 20—24-ю недели (формирование основных функциональных систем организма
Если отвечать на поставленный вопрос – критические периоды онтогенеза, то такими наиболее опасными периодами являются:
1. время развития половых клеток - овогенез и сперматогенез;
2. момент слияния половых клеток - оплодотворение;
3. имплантация зародыша (4-8-е сутки эмбриогенеза);
4. формирование зачатков осевых органов (головного и спинного мозга, позвоночного столба, первичной кишки) и формирование плаценты (3-8-я неделя развития);
5. стадия усиленного роста головного мозга (15-20-я неделя);
6. формирование функциональных систем организма и дифференцирование мочеполового аппарата (20-24-я неделя пренатального периода);
7. момент рождения ребенка и период новорожденности - переход к внеутробной жизни; метаболическая и функциональная адаптация;
8. период раннего и первого детства (2 года - 7 лет), когда заканчивается формирование взаимосвязей между органами, системами и аппаратами органов;
9. подростковый возраст (период полового созревания - у мальчиков с 13 до 16 лет, у девочек - с 12 до 15 лет).
2. Предимплантационные развитие, имплантация, органогенез, планцентация. Образование материнских и плодных оболочек. Пуповина.
Предимплантационное развитие начинается с момента оплодотворения яйцеклетки и продолжается вплоть до внедрения бластоцисты в децидуальную оболочку матки (на 5-6-й день после оплодотворения).
Деление оплодотворенной яйцеклетки начинается вскоре после ее слияния со сперматозоидом. Первые стадии развития проходят во время движения по маточной трубе. Оплодотворенная яйцеклетка начинает делиться. В результате кариокинетического деления яйцеклетки образуются два бластомера, затем четыре и т.д.
В ранних стадиях развития бластомеры полипотентны, и зародыши обладают высокой регулятивной способностью: каждый из первых двух или четырех бластомеров, если их изолировать, способен развиваться в полноценный зародыш. После третьего деления осуществляются процессы, предопределяющие пути дифференциации бластомеров. В результате последующих делений дробления формируется морула (рис.4 а), представляющая собой шаровидное скопление бластомеров, по внешнему виду напоминающее тутовую ягоду.
Для последующей стадии (бластоцисты) характерно формирование полости, заполненной жидкостью, секретируемой бластомерами (рис. 4 б). При преобразовании морулы в бластоцисту происходит реорганизация бластомеров, и они подразделяются на две субпопуляции — наружную и внутреннюю. Внутренние клетки формируют внутреннюю клеточную массу (эмриобласт), из которой впоследствии развивается зародышевый узелок, внезародышевая мезенхима, амнион и желточный мешок, а наружные — трофобласт (трофэктодерма), необходимый для имплантации (рис. 4). Между слоями образуется полость, бластоцель, которая постепенно заполняется жидкостью. На этой стадии дробление заканчивается и эмбрион называют бластоцистой, или бластулой. В течение первых дней развития, эмбрион получает питание и кислород из секрета (выделений) маточной трубы.
Примерно через пять–шесть дней после оплодотворения, когда бластула находится уже в матке, трофобласт образует пальцевидные ворсинки, которые, энергично двигаясь, начинают внедряться в ткань матки.
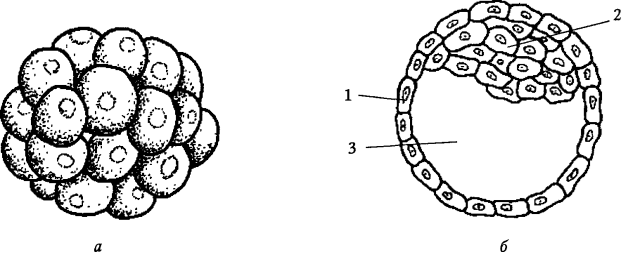 Рис. 4. Развитие плодного яйца млекопитающих.
Рис. 4. Развитие плодного яйца млекопитающих.
Стадии морулы (а) и бластоцисты (б):
1 — трофэктодерма; 2 — внутренняя клеточная масса; 3 — полость бластоцисты
Характерная черта предимплантационного периода - отсутствие возникновения уродств эмбриона даже под воздействием факторов внешней среды, обладающих выраженными тератогенными свойствами. Лишь незадолго до имплантации в связи с начавшейся дифференцировкой у зародыша появляется ответная реакция на повреждающее воздействие в виде возникновения аномалий развития.
Имплантация. В период дробления зародыш продвигается по маточной трубе к матке. Миграция продолжается 6—7 дней, после чего зародыш попадает в полость матки и внедряется в слизистую оболочку ее стенки. Этот процесс называют имплантацией. Перед началом имплантации происходит выход бластоцисты из блестящей оболочки, который связан как с механическими воздействиями пульсации самой бластоцисты, так и с тем, что матка вырабатывает ряд факторов, вызывающих лизис этой оболочки. После выхода из блестящей оболочки бластоциста ориентируется в крипте матки, что важно как для процесса имплантации, так и для дальнейшего развития зародыша.
К моменту имплантации слизистая оболочка матки находится в фазе секреции: эпителий желез начинает выделять секрет, содержащий гликоген и муцин, просвет желез расширяется, клетки стромы поверхностной части функционального слоя преобразуются в децидуальные клетки, имеющие большие размеры и содержащие крупное ядро. После прикрепления бластоцисты к стенке матки покровный эпителий слизистой оболочки матки под действием трофобласта разрушается, и зародыш постепенно погружается в глубь функционального слоя эндометрия. Процесс инкапсуляции зародыша заканчивается восстановлением слизистой оболочки над местом его внедрения. После имплантации функциональный слой слизистой оболочки утолщается, находящиеся в нем железы еще более наполняются секретом. Клетки стромы увеличиваются, количество гликогена в них возрастает. Эти клетки называют децидуальными клетками беременности.
В процессе имплантации происходит разрастание трофобласта и формирование из него хориона, дающего отростки (ворсинки) вглубь функционального слоя эндометрия матки, разрушающие поверхностную сеть капилляров эндометрия, что приводит к излитию крови и образованию лакун. Тяжи трофобласта, разделяющие лакуны, носят название первичных ворсинок. С их появлением бластоцисту называют плодным пузырем.
В полости бластоцисты (плодного пузыря) разрастается внезародышевая мезенхима. Внезародышевая мезенхима, выстилающая трофобласт, образует вместе с ним хориальную пластину. Врастание соединительной ткани (мезодермы) в первичные ворсины ведет к превращению их во вторичные. Соединительнотканная основа таких ворсин является их стромой, а трофобласт — эпителиальным покровом. В ранние сроки беременности трофобластический эпителий представлен двумя слоями. Клетки внутреннего слоя состоят из шаровидных клеток Лангханса и называются цитотрофобластом. Клетки наружного слоя представляют собой синцитий, который не имеет клеточных элементов, представляя собой слой цитоплазмы с большим количеством ядер.
Имплантация завершается к 12—13-му дню внутриутробного развития.
Органогенез . После завершения имплантации в развитии зародыша начинается ответственный период закладки основных органов и систем — органогенез,
В процессе имплантации, одновременно с трофобластом развивается и эмбриобласт. Из элементов эмбриобласта происходит закладка органов. Параллельно процессу имплантации из клеток эмбриобласта происходит формирование эктобластического и энтобластического пузырьков, окруженных мезобластом. В дальнейшем из эктобластического пузырька образуется амниотическая полость и ее стенка — амниотическая оболочка (амнион). Энтобластический пузырек превращается в желточную полость. Из клеток эктобласта, мезобласта и энтобласта формируются 3 зародышевых листка (эктодерма, мезодерма и энтодерма), из которых образуются все ткани и органы плода. Этот этап развития называется гаструляцией. Вслед за гаструляцией наступает невероятно сложный и ответственный период развития эмбриона -так называемый гистогенез - процесс образования тканей, из которых в последующем будут строиться различные органы. Этот процесс начинается на 15-17-й день после оплодотворения.
Дифференцировка - раздельное развитие различных зародышевых листков - происходит по нескольким основным направлениям.
Так, из эктодермы формируется нервная трубка, дающая в дальнейшем начало развитию спинного и головного мозга, из нее же - группа клеток, дающая начало развитию клеток кожи.
Мезодерма начинает развиваться в трех направлениях: одно из них обеспечивает формирование мышечной ткани скелетной мускулатуры (мышцам, благодаря которым мы двигаемся), ткани костей и хрящей, второе направление развития мезодермы дает начало клеткам почек, печени и селезенки, а также клеткам половых желез. Третье направление развития этого зародышевого листка обеспечивает формирование брюшины, а также соединительнотканных оболочек таких органов, как легкие (плевра) и сердце (перикард). Они же (клетки мезодермы) дают старт развитию гладкой мускулатуры внутренних органов и кровеносных сосудов, а также крови и лимфатической жидкости эмбриона.
Энтодерма дает начало развитию кишечной трубки - предшественнице пищеварительного тракта.
Этот этап заканчивается к 20-му дню внутриутробного развития.
С 20-21-го дня у зародыша начинают формироваться складки туловища, а также осевой орган - хорда, дающая начало развитию позвоночника. К 25-му дню завершается развитие нервной трубки, которая образует длинную узкую пластину, ее края заворачиваются с обеих сторон снизу вверх, формируя желобок, и постепенно смыкаются, завершая образование трубки. В это же время происходит формирование кишечной трубки из клеток энтодермы.
Рис. 5. Развитие эмбриона.
Итак, на 3—4-й неделе после зачатия закладывается нервная система, начинает работать его сердце, происходит закладка внутренних органов: легких, желудка, печени, эндокринных желез.
К концу восьмой недели почти все внутренние органы хорошо сформированы, а нервы и мышцы настолько развиты, что эмбрион может производить спонтанные движения. С этого времени и до родов основные изменения плода связаны с ростом и дальнейшей специализацией.
Плацентация начинается с 3-й недели беременности. Она характеризуется развитием сосудистой сети ворсин с превращением вторичных (бессосудистых) ворсин в третичные. Сосудистая сеть формируется из местных зачатков (ангиобластов) и пупочных сосудов зародыша, растущих из аллантоиса. Крупные ветви пупочных сосудов (артерии и вены) проникают в хориальную пластину и в отходящие от нее ворсины. По мере ветвления ворсин диаметр сосудов уменьшается, и в концевых ворсинах они представлены лишь капиллярами. При соединении сети пупочных сосудов с местной сосудистой сетью устанавливается плодово-плацентарный кровоток. Синцитий ворсин омывается материнской кровью, которая изливается в межворсинчатое пространство при вскрытии спиральных артерий эндометрия (начало 6-й недели беременности). К концу 8-й недели беременности часть ворсинок, проникшая в участок оболочки покрывающий зародыш сверху (decidua capsularis), прекращает свой рост и постепенно атрофируется. Другая их часть, проникшая в участок между зародышем и миометрием (decidua basalis), образует плодную часть плаценты. С установлением плодово-плацентарного кровотока, к концу 13-й недели беременности, период плацентации заканчивается. К этому сроку, т. е. к концу I триместра, основные структуры плаценты сформированы.
Такими структурными компонентами являются:
– хориальная пластина вместе с прилегающим к ней фибриноидом (полоса Лангханса),
– ворсинчатый хорион,
– межворсинчатое пространство
– и базальная пластина, состоящая из децидуальной материнской ткани, цитотрофобласта и зоны некроза, или полосы Нитабух.
Образование материнских и плодных оболочек.
После завершения начальных стадий развития эмбрион окружен амниотической жидкостью и тремя оболочками, две из которых являются плодными (амнион и хорион) и одна — материнской (децидуальная).
Децидуальная оболочка – материнская, представляет собой видоизмененный в связи с беременностью функциональный слой слизистой оболочки матки. Децидуальную оболочку можно подразделить на следующие отделы (рис. 4): decidua basalis — участок между зародышем и миометрием, decidua capsularis — участок оболочки, покрывающий зародыш сверху, и decidua parietalis — вся остальная часть оболочки. В ходе дальнейшего развития из d. basalis формируется материнская часть плаценты.
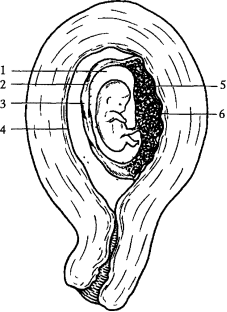
Рис. 6. Матка с плодным яйцом в конце II месяца беременности:
1 — амниотическая полость,
2 — гладкий
хорион,
3 — decidua capsularis,
4 — decidua parietalis,
5 — ветвистый хорион (будущая плодная часть плаценты),
6 — decidua basalis (будущая материнская часть
плаценты).
Ворсинчатая (хорион) и водная (амнион) оболочки – плодные.
Как указывалось ранее, ворсинчатая оболочка, или хорион, развивается из трофобласта и мезобласта. Ворсины вначале не имеют сосудов, но уже в конце 1-го месяца в них врастают сосуды из аллантоиса. Первоначально ворсины покрывают равномерно всю поверхность плодного яйца. На 2-м месяце беременности начинается их атрофия в той части хориона, которая противоположна участку прикрепления плодного яйца к слизистой матки. На 3-м месяце беременности ворсины хориона на этом участке исчезают, и хорион становится гладким. Напротив, на противоположной стороне хориона, обращенной к месту прикрепления к слизистой матки, ворсины разрастаются и становятся ветвистыми. Эта часть хориона превращается в плодовую часть плаценты.
Водная оболочка, или амнион, представляет собой замкнутый мешок, в котором находится плод, которая образуется из эктобластического пузырька. С ростом беременности амниотическая полость увеличивается, занимая весь плодный пузырь. Амнион начинает прилегать к хориону, выстилает внутреннюю поверхность плаценты, переходит на пуповину, покрывая ее в виде футляра, и сливается в области пупка с наружными покровами зародыша. Амниотическая полость заполнена околоплодными водами. Это своеобразная внешняя жидкая среда обитания развивающегося плода. Она выполняет защитную функцию и является средой, в которой плод развивается и совершает движения.
Другая дополнительная оболочка – аллантоис, производное энтодермы и мезодермы. Это место хранения продуктов выделения; он соединяется с хорионом в телесном стебельке и способствует дыханию эмбриона.
Оболочки плода (амнион и хорион) вместе с плацентой и пуповиной составляют послед.
Пуповина (пупочный канатик, funiculus umbilicalis). Пупочный канатик формируется из мезенхимального тяжа (амниотической ножки), соединяющего зародыш с амнионом и хорионом. При доношенной беременности длина пуповины составляет 50—55 см, диаметр — 1—1,5 см, а в плодовом отделе — 2— 2,5 см. Пупочный канатик включает пупочные сосуды, представленные двумя артериями (ветви дорсальной аорты плода) и веной (сообщается с портальной системой плода). Топографически вена расположена между артериями.
Общий кровоток в системе сосудов пуповины достигает 500 мл/мин. Систолическое давление в артериях составляет 60 мм рт. ст., диастолическое — 30 мм рт. ст. Давление крови в вене равно 20 мм рт. ст.
Сосуды пуповины погружены в соединительную студенистую ткань (вартонов студень). Стенки сосудов пуповины, эпителий покрывающего пуповину амниона снабжены ферментными системами активного транспорта, за счет которых пуповина принимает участие в параплацентарном обмене (экскреции и резорбции околоплодных вод).
Таким образом, к концу первого месяца внутриутробного развития мы видим эмбрион, погруженный в толщу слизистой оболочки полости матки, питающийся ее кровью через ворсины хориона, имеющий амниотическую оболочку, заполненную амниотической жидкостью, приобретший первичные очертания благодаря наличию начальных складок туловища. Его внутренние органы представлены первичными хордой, нервной и кишечной трубками, самыми примитивными прообразами кровеносных и лимфатических сосудов, а также почек, печени и селезенки. Имеются зачатки практически всех внутренних органов.
Дата: 2019-12-22, просмотров: 408.