Слабость родовой деятельности: этиология, диагностика, лечение.
К аномалиям относят варианты сократительной деятельности, при которых нарушен характер хотя бы одного из ее показателей (тонус, интенсивность, продолжительность, интервал, ритмичность, частота и координированность сокращений).
Классификация. Первую классификацию, основанную на клинико-физиологическом принципе, в нашей стране создал И. И. Яковлев (1969).
С клинической точки зрения рационально выделять патологию сокращений матки перед родами и во время родового акта. Перед родами аномальные схватки определяют клиническую картину патологического прелиминарного периода.
Клинические факторы, обусловливающие возникновение аномалий родовых сил, делят на 5 групп:
1) акушерские (преждевременное излитие околоплодных вод, диспропорция между размерами головки плода и размерами родового канала, дистрофические и структурные изменения в матке, ригидность шейки матки, перерастяжение матки в связи с многоводием, многоплодием, аномалии расположения плаценты, тазовые предлежания плода, поздний гестоз);
2) факторы, связанные с патологией репродуктивной системы (инфантилизм, аномалии развития половых органов, возраст женщины старше 30 лет и моложе 18 лет, нарушения менструального цикла, нейроэндокринные нарушения, искусственные аборты, операции на матке, миома, воспалительные заболевания женских половых органов);
3) общесоматические заболевания, инфекции, интоксикации, органические заболевания ЦНС, ожирение различного генеза, диэнцефальная патология, анемия;
4) факторы, исходящие от плода (гипотрофия плода, внутриутробные инфекции плода, анэнцефалия и другие пороки развития, перезрелый плод, иммуноконфликтная беременность, фетоплацентарная недостаточность);
5) ятрогенные факторы (необоснованное и несвоевременное применение родостимулирующих средств и методов, неумелое обезболивание родов, несвоевременное вскрытие плодного пузыря, грубые исследования и манипуляции).
Операция кесарево сечения: разновидности, показания.
Кесарево сечение — акушерская операция, в ходе которой плод и послед извлекаются из матки через искусственно созданный разрез в ее стенке. Термин «кесарево сечение» (sectio caesarea) является сочетанием двух слов: secare — резать и caceelere — рассекать.
Показания к кесареву сечению.
Выделяют абсолютные и относительные показания к кесареву сечению.
Первыми в истории развития абдоминального родоразрешения возникли абсолютные показания, которыми являлись такие акушерские ситуации, когда извлечь плод через естественные родовые пути невозможно даже в уменьшенном виде (т. е. после плодоразрушающей операции).
Классификация показаний к кесареву сечению
А. Абсолютные показания:
I. Патология, исклюгающая влагалищное родоразрешение:
1) сужение таза III и IV степеней, когда истинная акушерская конъюгата составляет 7,5—8,0 см или меньше;
2) таз с резко уменьшенными размерами и измененной формой вследствие переломов или других причин (кососмещение, ассимиляционные, спондилолистетические факторы);
3) таз с резко выраженными остеомиелитическими изменениями;
4) камни мочевого пузыря, блокирующие малый таз;
5) опухоли таза, шеечные миомы, опухоли яичников, мочевого пузыря, блокирующие родовые пути;
6) выраженные рубцовые сужения шейки матки и влагалища;
7) полное предлежание плаценты.
Б. Относительные показания:
1) анатомически узкий таз I и II степеней сужения в сочетании с другими неблагоприятными факторами (тазовое предлежание плода, неправильные вставления головки, крупный плод, переношенная беременность, мертворождение в анамнезе);
2) неправильные вставления головки — переднеголовное, лобное, передний вид лицевого вставления, высокое прямое стояние сагиттального шва;
3) врожденный вывих бедра, анкилозы тазобедренного сустава;
4) рубец на матке после кесарева сечения или других операций с благоприятным заживлением при наличии дополнительных акушерских осложнений;
5) угрожающая или начавшаяся гипоксия плода;
6) аномалии родовых сил (слабость родовой деятельности, дискоординированная родовая деятельность), не поддающиеся консервативной терапии или сочетающиеся с другими относительными показаниями;
7) тазовые предлежания плода;
8) случаи неполного предлежания плаценты при наличии других отягощающих моментов;
9) поздний гестоз легкой или средней степени тяжести, требующий родоразрешения при отсутствии условий для его проведения через естественные родовые пути;
10) переношенная беременность при отсутствии готовности организма беременной к родам или в сочетании с другими акушерскими осложнениями;
11) угроза образования мочеполового или кишечно-полового свища;
12) возраст первородящей свыше 30 лет в сочетании с другими неблагоприятными для естественного родоразрешения факторами;
13) отягощенный акушерский или гинекологический анамнез (мертворождения, невынашивание беременности, длительное бесплодие);
14) крупный плод;
15) выпадение пуповины;
16) пороки развития матки;
17) экстрагенитальные заболевания, требующие быстрого родоразрешения при отсутствии условий для его проведения через естественные родовые пути.
Кровотечение при полном предлежании плаценты и нежизнеспособном плоде, любые показания при наличии мертвого плода, некоторые экстрагенитальные заболевания требуют выполнения кесарева сечения в интересах матери.
К показаниям, обусловленным интересами плода, относятся: угрожающая или начавшаяся гипоксия плода, гемолитическая болезнь плода, тазовые предлежания, лицевое вставление головки, многоплодная беременность. В современном акушерстве имеется тенденция к расширению показаний к кесареву сечению в интересах плода. Успехи неонатологии в выхаживании недоношенных детей способствовали появлению показаний для кесарева сечения в интересах недоношенного плода: тазовое предлежание плода при преждевременных родах, двойня с массой менее 2500 г и наличием тазового предлежания одного из плодов. Узкий таз. Выраженные степени анатомического сужения таза встречаются редко и, являясь абсолютным показанием для кесарева сечения, не представляют сложности для выбора способа родоразрешения. Вопрос о выпол
нении кесарева сечения при III и IV степенях сужения таза обычно решается заранее, и операция проводится в плановом порядке в конце беременности.
Гораздо труднее решить вопрос о способе родоразрешения при I и II степенях сужения. В случаях сочетания с другими неблагоприятными факторами (крупный плод, тазовое предлежание плода, переношенная беременность, первородящая старшего возраста) методом выбора становится кесарево сечение.
Однако нередко необходимость окончания родов операцией кесарева сечения возникает только в процессе родов, когда выявляется клиническое несоответствие размеров головки плода и таза матери. Промедление с операцией в этом случае опасно тяжелыми осложнениями: разрывом матки, гибелью плода, угрозой образования мочеполовых свищей. Таким образом, в ведении родов у роженицы с узким тазом определяющее значение имеет выявление функционального, клинически узкого таза, а при его наличии — немедленное родоразрешение операцией кесарева сечения. С другой стороны, возникновение в родах клинически узкого таза требует выяснения причины, что в ряде случаев позволяет выявить гидроцефалию плода и избежать ненужного кесарева сечения, применив плодоразрушающую операцию.
Предлежание плаценты в настоящее время часто является показанием для операции кесарева сечения. Абсолютным показанием является полное предлежание плаценты, при котором другие способы родоразрешения невозможны.
Неполное предлежание плаценты менее опасно, и при нем во многих случаях возможно родоразрешение через естественные родовые пути. Определяющим в выборе метода родоразрешения при неполном предлежании плаценты является степень и интенсивность кровотечения. При значительном кровотечении (кровопотеря более 250 мл) независимо от состояния плода кесарево сечение становится операцией выбора. Применявшиеся ранее операции при неполном предлежании плаценты, как поворот плода на ножку при неполном раскрытии маточного зева по Брекстону Гиксу, метрейриз, кожно-головные щипцы, полностью утратили свое значение в современном акушерстве. Преимуществами кесарева сечения перед влагалищными способами родоразрешения при предлежании плаценты являются:
1) возможность его выполнения во время беременности и независимо от периода родов;
2) кесарево сечение является более асептичным методом родоразрешения;
3) большая возможность спасения не только доношенных, но и недоношенных, но жизнеспособных детей;
4) предлежание плаценты может сочетаться с истинным ее приращением, что требует расширения объема оперативного лечения вплоть до экстирпации матки.
Преждевременная отслойка нормально расположенной плаценты требует немедленного родоразрешения. В случае отсутствия условий для такового через естественные родовые пути показана операция кесарева сечения независимо от состояния плода. Запоздалая диагностика и отсроченное оперативное вмешательство ведут к грозным для жизни матери осложнениям: маточно-плацентарной апоплексии (матка Кувелера) и коагулопатическому кровотечению, которые являются основными причинами материнской летальности.
Наличие рубца на матке после перенесенного кесарева сечения, разрыва или перфорации матки, операции по поводу порока развития матки часто является показанием для абдоминального родоразрешения. В то же время рубец на матке принципиально не исключает возможность родоразрешения через естественные родовые пути. Повторное кесарево сечение показано в следующих случаях: 1) сохранились показания, которые явились причиной предыдущего кесарева сечения; 2) перерыв между кесаревым сечением и настоящей беременностью менее 1 года (неблагоприятным для состояния рубца считается также длительный перерыв более 4 лет); 3) имелись осложнения послеоперационного периода, ухудшающие заживление рубца на матке; 4) два и более кесарева сечения в анамнезе.
Абдоминальное родоразрешение безусловно необходимо при наличии явно неполноценного рубца (по данным пальпации и ультразвукового исследования), а также при возникновении в родах угрозы разрыва матки по рубцу. В редких случаях, когда имелось корпоральное кесарево сечение в анамнезе, показано плановое кесарево сечение в связи со значительной угрозой разрыва матки. В современном акушерстве после вынужденного корпорального кесарева сечения, как правило, производится стерилизация.
Перенесенный разрыв матки всегда служит показанием к кесареву сечению в плановом порядке, однако такие операции являются редким исключением, так как ушивание разрыва матки обычно выполняется со стерилизацией.
Приконсервативной миомэктомии в анамнезе кесарево сечение является операцией выбора в тех случаях, когда разрез матки затрагивал все ее слои.
Наличие рубца после перфорации матки при искусственном аборте обычно не требует планового кесарева сечения. Необходимость в абдоминальном родоразрешении возникает в случае появления признаков угрозы разрыва матки в процессе родов.
Высокая перинатальная смертность при косых и поперегных положениях плода в случаях родоразрешения через естественные родовые пути обусловливает применение кесарева сечения как метода выбора при живом плоде. Абдоминальное родоразрешение производится в плановом порядке при доношенной беременности. Классический наружновнутренний поворот плода с последующим извлечением используется только в исключительных случаях. Кесарево сечение бывает необходимым при запущенном поперечном положении и мертвом плоде, если производство плодоразрушающей операции опасно в связи с возможностью разрыва матки.
Лобное вставление, передний вид переднеголовного и лицевого вставлений, задний вид высокого прямого стояния сагиттального шва являются показаниями для абдоминального родоразрешения при наличии доношенного плода. При других вариантах неправильных вставлений головки вопрос о кесаревом сечении решается положительно при сочетании с другими осложнениями беременности и родов (крупный плод, переношенная беременность, узкий таз, слабость родовой деятельности). В случаях, когда родоразрешение проводится через естественные родовые пути, необходимо тщательное наблюдение за появлением признаков несоответствия между размерами головки плода и таза матери. Диспропорция между размерами головки плода и размерами таза матери при неправильных вставлениях головки обусловливается также и тем, что эти вставления нередко встречаются при различных формах сужения таза. Выявление признаков клинически узкого таза требует немедленного абдоминального родоразрешения.
Роды в тазовом предлежании плода относятся к патологическим. Даже при отсутствии большинства осложнений, присущих этим родам, в периоде изгнания плоду всегда угрожает гипоксия и интранатальная гибель из-за сдавления пуповины и нарушения маточно-плацентарного кровообращения. На благоприятный исход родов можно надеяться только при самых оптимальных условиях течения родового акта (средние размеры плода, нормальные размеры таза, своевременное излитие околоплодных вод, хорошая родовая деятельность). При сочетании тазового предлежания с другими неблагоприятными факторами (сужение таза I—II степени, старший возраст первородящей, крупный плод, переношенная беременность, преждевременное излитие вод, слабость родовой деятельности, предлежание и выпадение пуповины, наличие позднего гестоза, неполного предлежания плаценты), когда родоразрешение через естественные родовые пути не гарантирует рождение живого здорового ребенка, тазовое предлежание является одним из важнейших компонентов сочетанных показаний к кесареву сечению.
Гипоксия плода может являться основным, единственным показанием к абдоминальному родоразрешению или быть одним из сочетанных показаний. Во всех случаях, когда заболевание матери оказывает влияние на состояние плода, при появлении первых признаков гипоксии плода и отсутствии условий для срочного родоразрешения через естественные родовые пути необходимо проводить абдоминальное родоразрешение.
Сопутствующим показанием к кесареву сечению гипоксия плода может явиться во многих акушерских ситуациях: при небольших сужениях таза, позднем гестозе, тазовых предлежаниях плода. Особенно неблагоприятна в прогностическом отношении гипоксия плода при слабости родовой деятельности, перенашивании беременности, у первородящих старшего возраста. В этих случаях в еще большей степени выбор метода родоразрешения должен склоняться в пользу кесарева сечения. Решение вопроса об абдоминальном родоразрешении при появлении признаков гипоксии плода не должно быть запоздалым, поэтому основным в этой проблеме является своевременная диагностика нарушений состояния плода. При ведении рожениц группы высокого риска необходимо проводить комплексную оценку состояния плода с помощью кардиотокографии, допплерометрин, амниоскопии, определения характера родовой деятельности (наружная или внутренняя гистерография), определения КОС плода и роженицы, исследования рН околоплодных вод.
Сочетание беременности и миомы матки. Наличие миомы матки часто сочетается с осложнениями, при которых может потребоваться абдоминальное родоразрешение: поперечные и косые положения плода, предлежание плаценты, слабость родовой деятельности. Кроме того, неблагоприятное (шеечно-перешеечное) расположение узлов создает непреодолимое препятствие для раскрытия шейки и продвижения плода.
Абдоминальное родоразрешение может стать необходимым в связи с осложнениями миомы (нарушение питания или некроз узла), а также при других показаниях, требующих хирургического лечения миомы. Таким образом, тактика ведения родов у роженицы с миомой матки зависит, с одной стороны, от величины топографии, количества и состояния миоматозных узлов, с другой — от особенностей течения родового акта.
Аномалии родовой деятельности являются нередким осложнением родового акта. Общеизвестно их неблагоприятное влияние на состояние плода. Поэтому решение вопроса об абдоминальном родоразрешении при неэффективности консервативной терапии, слабой или дискоординированной родовой деятельности не должно быть запоздалым, так как запоздалое родоразрешение резко увеличивает частоту асфиксии новорожденных. При неэффективности родостимулирующей терапии роль кесарева сечения значительно возросла в связи с тем, что
в последние годы в интересах охраны плода не используют вакуум-экстракцию плода и извлечение плода за тазовый конец. Слабость родовой деятельности является частым и существенным компонентом в сочетанных показаниях к кесареву сечению при относительных степенях сужения таза, у первородящих старшего возраста, при тазовых предлежаниях плода, перенашивании, гипоксии плода, заднем виде затылочного вставления головки.
Поздний гестоз представляет опасность для матери и плода в связи с неизбежным развитием хронической гипоксии, хронического нарушения периферического кровообращения и развития дистрофических изменений в паренхима
тозных органах, угрозой преждевременной отслойки нормально расположенной плаценты. Своевременное прерывание беременности у больных с поздним гестозом, при неэффективности его лечения, остается ведущим компонентом мероприятий в борьбе с тяжелыми последствиями этой патологии. Отсутствие условий для быстрого влагалищного родоразрешения в случаях, когда показано прерывание беременности (при тяжелых формах гестоза, нарастании симптомов на фоне проводимого лечения, длительном течении при неэффективности терапии), является показанием для абдоминального родоразрешения. В то же время следует учитывать, что кесарево сечение не является идеальным методом родоразрешения больных с поздним гестозом. Обычная кровопотеря при кесаревом сечении 800—1000 мл нежелательна для этих больных в связи с имеющимся у них дефицитом объема циркулирующей крови, гипопротеинемией, циркуляторной гипоксией. Предрасположенность беременных с поздним гестозом к развитию послеродовых воспалительных заболеваний возрастает после оперативного родоразрешения.
Таким образом, кесарево сечение у больных с поздним гестозом применяется как метод досрочного родоразрешения или как компонент реанимационных мероприятий при тяжелых формах заболевания.
Заболевания внутренних органов, хирургическая патология, нервно-психические заболевания требуют прерывания беременности, если течение заболевания резко ухудшается во время беременности и создает угрозу жизни женщины.
Кесарево сечение в этих случаях имеет преимущества перед влагалищным родоразрешением, так как может быть произведено в любой момент, достаточно быстро и независимо от состояния родовых путей. Иногда на выбор метода
родоразрешения оказывает влияние возможность произвести стерилизацию.
При экстрагенитальных заболеваниях часто выполняется малое кесарево сечение — абдоминальное родоразрешение в сроки беременности до 28 нед., когда плод является нежизнеспособным. Заключение о времени и способе прерывания беременности или об окончании родов абдоминальным путем вырабатывается акушером совместно с врачом той специальности, к которой относится данное заболевание.
К безусловным показаниям для родоразрешения путем операции кесарева сечения относятся: изолированная или преобладающая митральная или аортальная недостаточность, особенно при низких показателях минутного объема сердца и работы левого желудочка; митральный стеноз, протекающий с повторными приступами отека легких или не купирующимся медикаментозными средствами отеком легких.
Косвенными показаниями к кесареву сечению служат активная фаза ревматизма и бактериальный эндокардит. Противопоказаниями к абдоминальному родоразрешению являются пороки сердца, сопровождающиеся легочной гипертензией III степени, кардиомегалией, мерцательной аритмией, и пороки трехстворчатого клапана, при наличии которых исход кесарева сечения неблагоприятен.
При наличии гипертонической болезни у беременных или роженицы родоразрешение путем кесарева сечения применяется только при появлении церебральных симптомов (нарушение мозгового кровообращения) и отсутствии условий для немедленного родоразрешения через естественные родовые пути.
Абдоминальное родоразрешение показано при пневмонии с наличием легочного сердца, так как характерное для этого заболевания увеличение объема циркулирующей крови дополнительно возрастает при каждой схватке за счет
притока крови из матки, что может привести к острой правожелудочковой недостаточности. Вопрос о применении кесарева сечения может встать при родоразрешении женщин, перенесших операцию на легких с удалением боль
шого количества легочной ткани.
Родоразрешение беременных с сахарным диабетом обычно проводится досрочно в сроки беременности 35—37 нед., когда плод достаточно жизнеспособен и еще в незначительной степени подвергся токсическому воздействию ацидоза.
При наличии диабетической ретинопатии, гестозе, крупном плоде, гипоксии плода, мертворождении в анамнезе, отсутствии эффекта от лечения сахарного диабета, у первородящих, особенно старшего возраста, родоразрешение проводится путем операции кесарева сечения.
В случае внезапной смерти женщины во время родов плод может быть извлечен живым в течение ближайших минут после смерти матери. Операция проводится только в случаях, когда плод жизнеспособен. При этом выполняется
корпоральное кесарево сечение с соблюдением правил асептики.
Противопоказания к кесареву сечению. В связи с этим во многих случаях противопоказанием к кесареву сечению является неблагоприятное состояние плода: анте- и интранатальная гибель плода, глубокая недоношенность, уродства плода, выраженная или длительная гипоксия плода, при которой нельзя исключить мертворождение или постнатальную гибель.
Другим противопоказанием для абдоминального родоразрешения по относительным показаниям является инфекция в родах. К группе высокого риска по развитию инфекционных осложнений относятся роженицы, имеющие длительный безводный период (более 12 ч), неоднократные влагалищные обследования в родах (3 и более), длительный родовой акт (свыше 24 ч). При появлении температуры, гнойных выделений из половых путей, изменений в анализах крови, свидетельствующих о воспалении, роженица расценивается как имеющая клинически выраженную инфекцию в родах.
В современных условиях принципиально положительно решен вопрос о возможности кесарева сечения при инфицированных родах. Во время операции на первый план выдвигается необходимость адекватных профилактических и лечебных мероприятий, направленных на блокирование инфекционного процесса.
К ним относятся антибактериальная и детоксикационная терапия; бережная оперативная техника с минимальной травматизацией тканей, хорошим гемостазом, правильным наложением швов; в случаях выраженной инфекции выполняется гистерэктомия. Во время операции сразу после извлечения ребенка могут быть применены внутривенно большие дозы антибиотиков широкого спектра действия (например, клафоран 2 г). Кроме того, в профилактике послеоперационных септических осложнений важнейшее значение имеет грамотное ведение послеоперационного периода: своевременная коррекция кровопотери, водно-электролитных нарушений, кислотно-основного состояния, адекватная антибактериальная терапия, иммунокоррекция.
Таким образом, при выяснении противопоказаний к кесареву сечению надо иметь в виду, что они имеют значение только в тех случаях, когда операция проводится по относительным показаниям. Противопоказания следует также
учитывать, если родоразрешение операцией кесарева сечения является методом выбора. При витальных показаниях к кесареву сечению в интересах матери наличие противопоказаний теряет свое значение.
Подготовка к операции. При подготовке беременной к плановой операции кесарева сечения проводится подробное обследование, включающее исследование биохимических показателей крови, ЭКГ, определение группы крови и резус-фактора, исследование мазков на наличие гонококков, определение степени чистоты влагалища, осмотр терапевтом и по показаниям — осмотр другими специалистами, накануне и в день операции необходим осмотр анестезиологом. Кроме того, при подготовке к плановой операции кесарева сечения обязательно проводится комплексная оценка состояния плода (ультразвуковое исследование, амниоскопия, кардиотокография). Во многих случаях перед операцией требуется проведение санации влагалища. В случае экстренной операции необходимо подробно собрать анамнез, включая аллергический и гемотрансфузионный, провести объективное обследование беременной или роженицы и оценить состояние плода.
Следует помнить, что во всех случаях, когда кесарево сечение производится по относительным показаниям, одним из основных условий для его выполнения является живой и жизнеспособный плод. Другим условием является определение оптимального времени операции, когда хирургическое родоразрешение не будет слишком поспешным вмешательством или, наоборот, запоздалым. Для выполнения кесарева сечения необходимо также получить согласие матери на операцию.
До операции проводится комплекс гигиенических мероприятий: сбриваются волосы на лобке и животе, беременная или роженица моется в душе, опорожняется кишечник и мочевой пузырь.
Предоперационная медикаментозная подготовка проводится в следующих целях:
1) достижение психического покоя и устранение страха (барбитураты, седуксен, реланиум);
2) предупреждение побочных влияний наркотических и анестезирующих средств, устранение нежелательных нейровегетативных реакций (атропин, метацин);
3) профилактика и лечение некоторых осложнений беременности и родов (поздний гестоз, нарушение свертывания крови, кровотечения);
4) профилактика и лечение гипоксии плода.
В обеспечении операции участвуют бригада хирургов (оператор и 2 ассистента), операционная сестра, анестезиолог, медицинская сестра-анестезистка, акушерка, врач-неонатолог.
На операционном столе необходимо выпустить мочу катетером, какая бы ни была уверенность в том, что мочевой пузырь пуст. Можно также ввести в пузырь постоянный резиновый катетер. Брюшная стенка на достаточной площади обрабатывается антисептическим раствором. Хорошие результаты дает трехкратная обработка брюшной стенки современными антисептиками — 0,5% раствором роккала или дегмицида, йодопирона.
Техника операции кесарева сечения. Методикой выбора является интраперитонеальное кесарево сечение с поперечньм разрезом в нижнем сегменте матки. Эта методика обеспечивает относительно небольшую травматизацию миометрия и хорошую перитонизацию раны, что создает благоприятные условия для заживления и формирования полноценного рубца.
Классическое (корпоральное) кесарево сечение, при котором тело матки рассекается продольно, в современном акушерстве применяется в редких случаях, например, при наличии миомы матки и необходимости гистерэктомии, при операции на умершей женщине, при интенсивном кровотечении. При продольном рассечении тела матки возникает значительная травма мышечных волокон, сосудов, нервов, что препятствует формированию полноценного рубца. Единственным преимуществом этой методики кесарева сечения является быстрота вскрытия матки и извлечения плода.
К редко выполняемым относится также методика экстраперитонеального кесарева сечения, при котором паравезикально или ретровезикально обнажают нижний сегмент матки без вскрытия брюшины. Этот способ абдоминального родоразрешения противопоказан при подозрении на разрыв матки, при преждевременной отслойке нормально расположенной плаценты, предлежании плаценты, варикозном расширении вен нижнего сегмента матки, наличии миомы матки, необходимости выполнения стерилизации.Основным показанием для его выполнения являются инфицированные роды.
Операция экстраперитонеального кесарева сечения технически сложна, опасна серьезными осложнениями (кровотечение из предпузырной клетчатки, травма мочевого пузыря, мочеточника) и во многих случаях сопровождается нарушением целостности брюшины.
Матка при доношенной беременности заполняет малый таз, брюшную полость и своим дном упирается в нижнюю поверхность печени. По форме матка представляет овоид, ротированный слева направо, т. е. левое ребро и левая круглая маточная связка приближены к передней брюшной стенке, а правое ребро матки — к заднебоковой. Дно матки покрыто спереди сальником и поперечной ободочной кишкой, передняя поверхность тела матки и перешеек свободны от петель кишечника и непосредственно прилегают к передней брюшной стенке. Брюшина, покрывающая матку, в области ее дна и тела тесно связана с мышечным слоем, в области нижнего сегмента брюшина подвижна за счет подлежащей клетчатки. Верхний край этой легко отделяющейся, имеющей белесоватый цвет брюшины соответствует верхней границе нижнего маточного сегмента. Задняя стенка мочевого пузыря отделяется от нижнего сегмента матки слоем рыхлой клетчатки, толщина которой книзу увеличивается до 1 см и более. Нижний сегмент матки спереди и с боков непосредственно прилегает к стенкам таза, но доступ к нему при чревосечении ограничивает мочевой пузырь.
Опорожненный мочевой пузырь находится в полости малого таза.
В наполненном состоянии пузырь поднимается в брюшную полость и располагается кпереди от нижнего сегмента или, что бывает реже, остается в малом тазу, выпячивая книзу переднюю влагалищную стенку. Во время родов даже опорожненный мочевой пузырь лежит выше лобкового сочленения, поднимаясь иногда на 5—6 см выше лобка.
Топография нижнего сегмента матки меняется в зависимости от периода родов. В конце беременности и в начале I периода родов нижний сегмент находится в малом тазу. В конце I периода и начале II периода родов нижний сегмент матки целиком находится над плоскостью входа в малый таз.
Таким образом, при чревосечении необходимо четко определить ориентиры тела матки, нижнего сегмента, прилегающей к нему части мочевого пузыря и пузырно-маточной складки с учетом асимметрии положения матки.
Этиология и патогенез.
Различают острую и хроническую гипоксию плода. Причинами хронической гипоксии плода являются следующие:
1) заболевания матери, ведущие к развитию у нее гипоксии (декомпенсированные пороки сердца, сахарный диабет, анемия, бронхолегочная патология, интоксикации, в том числе инфекционные) и неблагоприятные условия труда (профессиональная вредность);
2) осложнения беременности (и связанное с ними нарушение развития плаценты) и расстройство маточно-плацентарного кровообращения (поздний гестоз, перенашивание, многоводие);
3) заболевания плода (тяжелые формы гемолитической болезни, генерализованной внутриутробной инфекции, пороки развития).
Острая гипоксия плода возникает в результате:
1) неадекватной перфузии крови к плоду из материнской части плаценты;
2) отслойки плаценты;
3) прекращения тока крови по пуповине при ее пережатии;
4) истощения компенсаторно-приспособительных реакций плода и его неспособности переносить изменения оксигенации, связанные с сократительной деятельностью матки даже в условиях нормального родового акта. Подобное состояние возникает в связи с нарушением развития плода (гипотрофия, анемия) или в результате медикаментозных воздействий (обезболивание родов).
Плод более резистентен к гипоксии, чем взрослый. Факторами, обеспечивающими адаптацию плода к гипоксии, являются:
1) увеличенное сродство к кислороду фетального гемоглобина;
2) повышенная способность тканей поглощать кислород из крови;
3) высокая тканевая резистентность к ацидозу.
Патогенез внутриутробной гипоксии плода.
Нарушение трансплацентарной диффузии кислорода и транспорта кислорода от матери к плоду ведет к гипоксемии плода, в результате чего активируются его компенсаторно-приспособительные механизмы. Последовательно происходят следующие процессы:
1) увеличение интенсивности маточно-плацентарного кровотока;
2) возрастание продукции катехоламинов, ренина, вазопрессина, глюкокортикоидов;
3) повышение сосудистого тонуса и за счет этого — сокращение значительной части сосудистого русла; депонирование крови в печени облегчает системное кровообращение плода;
4) перераспределение крови с преимущественным снабжением мозга, сердца, надпочечников и уменьшением кровотока в легких, почках, желудочно-кишечном тракте и теле плода;
5) увеличение сердечного выброса;
6) возрастание систолического артериального давления и центрального венозного давления.
При длительно сохраняющейся гипоксии плода или при дополнительном резком уменьшении поступления кислорода наступает следующий этап реакции плода, характеризующийся максимальным вовлечением биохимических функциональных резервов и появлением первых признаков истощения компенсаторно-приспособительных реакций. Наблюдается усиление анаэробного гликолиза, мобилизация гликогена из депо (печень, сердце, почки) и активация фосфолипаз. Вслед за усилением отдачи кислорода уменьшается его потребление тканями плода, что способствует развитию гипоксии тканей. Характерной чертой данного этапа является появление ацидоза крови. В условиях прогрессирующей гипоксии наблюдается отхождение мекония в околоплодные воды.
Появляется брадикардия плода, вследствие которой увеличивается продолжительность диастолы, что способствует улучшению наполнения левого желудочка и поддержанию силы сердечных сокращений. Это позволяет временно сохранить нормальными сердечный выброс и систолическое артериальное давление. В этих условиях мозговой кровоток еще достаточен для функции органа, хотя возникает перераспределение крови в мозге с преимущественным снабжением подкорковых отделов.
На последнем этапе адаптации к гипоксии происходит истощение компенсаторно-приспособительных реакций, что ведет к значительному снижению напряжения кислорода и возрастанию Рс0 , развитию и прогрессированию метаболического ацидоза. В условиях метаболического ацидоза наступает падение сосудистого тонуса, повышается проницаемость сосудистой стенки. Вначале возникает внутриклеточный отек, затем отек тканей — за счет выхода жидкости из сосудистого пространства. Нарушается синтез простагландина, что способствует изменению сосудистого тонуса и усилению агрегации тромбоцитов, нарушению микроциркуляции и ишемии ткани мозга. Продолжает повышаться центральное венозное давление, падает системное артериальное давление, уменьшается сердечный выброс, возникает гипоперфузия мозга, что ведет к еще более глубоким нарушениям метаболизма в нервной ткани. Истощение энергетических ресурсов изменяет функциональную активность АТФаз. В результате увеличивается выход из клетки калия и повышается внутриклеточное содержание натрия, что способствует деполяризации клеточных мембран. Увеличение кальциевых каналов и повышение внутриклеточного кальция вызывает активацию фосфолипазы А2, что способствует усилению перекисного окисления липидов, увеличению продукции свободных радикалов кислорода и эндоперекисей, вызывающих повреждение клеточных мембран и усугубляющих расстройство микроциркуляции, особенно в мозге. Там появляются участки ишемии с последующим некрозом, что ведет к необратимым изменениям нервной ткани и смерти плода.
Диагностика. При диагностике гипоксии плода необходима комплексная оценка результатов различных методов исследования.
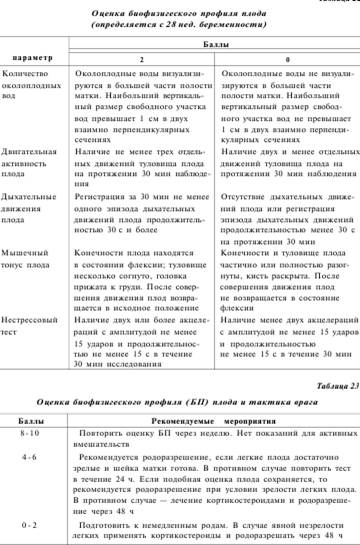
Одним из наиболее простых и распространенных методов контроля за функциональным состоянием плода во время беременности и в родах является регистрация его сердечной деятельности. Для диагностики нарушений жизнедеятельности плода определяют частоту, ритм, вариабельность сердцебиения во время функциональных проб, к которым относят нестрессовый (НСТ), степ-тест и контрактильный стрессовый (КСТ) тесты. Оценку частоты сердечных сокращений (ЧСС) необходимо проводить с учетом срока беременности (брадикардия в I, тахикардия во II и нормокардия в III триместрах). Урежение ЧСС до 80 уд/мин и менее указывает на тяжелую гипоксию плода, а стойкость этого симптома является плохим прогностическим признаком.
Достаточно ранние и четкие критерии гипоксии плода можно получить при анализе ЭКГ и ФКГ плода: деформация комплекса QRS, его увеличение свыше 0,07 с, увеличение интервала Р(Т_до 0,12 с и появление шумов на ФКГ.
Для суждения о характере ЧСС необходимо использовать длительное мониторное наблюдение, выявляющее нормальные колебания ЧСС от 120 до 160 уд/мин.
Низкий вариационный размах ЧСС в течение не менее часа наблюдения (монотонный сердечный ритм) свидетельствует о высоком риске для плода. Анализ сердечного ритма и его реактивности у плода в последнем триместре беременности должны проводиться с учетом его функционального состояния (активное или спокойное). Поскольку фаза спокойного сна может продолжаться до 30— 40 мин, продолжительность регистрации сердечного ритма должна быть не менее 60 мин.
Учащение сердцебиений плода на 15—35 ударов в ответ на шевеление (положительный «миокардиальный рефлекс» или реактивный НСТ-тест) характеризует нормальное его состояние. НСТ-тест свидетельствует о гипоксии плода при наличии брадикардии, которая определяется как снижение ЧСС на 40 уд/мин по сравнению с базальной ЧСС (90 уд/мин), зарегистрированной в течение минуты.
В тех случаях, когда учащение сердцебиения плода выражено слабо или отсутствует (нереактивный НСТ-тест), производится проба с функциональной нагрузкой: беременная в течение 3—4 мин поднимается и спускается по двум ступенькам. До и после нагрузки регистрируют сердечную деятельность плода.
При этом происходит уменьшение объема кровотока в матке, но ЧСС остается в физиологических границах 120—160 уд/мин. При гипоксии плода либо возникает монотонность ритма ЧСС без физиологических ее колебаний, либо появляется тахикардия, либо развивается стойкая брадикардия.
Окситоциновый тест позволяет создать модель, близкую по воздействию на плод родовой деятельности. Под влиянием окситоцина уменьшается кровоток в межворсинчатом пространстве, что проявляется, в свою очередь, реакцией ЧСС плода. При гипоксии внутриутробного плода ЧСС либо возрастает (более 160 уд/мин), либо (при выраженной гипоксии) снижается (менее 120 уд/мин).
Наиболее неблагоприятно появление монотонности ритма (10—50% тахограммы). При своей распространенности окситоциновый тест имеет ряд противопоказаний: угроза прерывания беременности, рубец на матке, предлежание плаценты, тяжелые формы позднего гестоза.
Проводятся пробы с задержкой дыхания на вдохе и выдохе. В норме задержка дыхания сопровождается изменением ЧСС в среднем на ±7 уд/мин. Задержка дыхания на вдохе вызывает урежение, а на выдохе — учащение ЧСС плода. Особенно показательна проба «на выдохе». При гипоксии плода наблюдается парадоксальная реакция или отсутствие изменений ЧСС.
При холодовом тесте (термическая проба) происходит уменьшение ЧСС в пределах 10 уд/мин, при гипоксии изменения ритма отсутствуют или реакция бывает извращенной.
При всех перечисленных тестах наиболее показательны длительность и скорость изменений ритма, амплитуда учащения или замедления ритма сердечных сокращений плода. Весьма информативным следует считать окситоциновый тест.
В настоящее время разработан способ определения функционального состояния плода, основанный на изменении ЭКГ и ФКГ при непосредственном воздействии на плод звуком. В качестве звукового раздражителя служит звуковой сигнал частотой 3 кГц, длительностью 5 с, интенсивностью 95—100 дБ. При физиологически протекающей беременности воздействие звуковым раздражителем на плод вызывает изменение ЧСС в пределах 15—20 уд/мин. Отсутствие изменений ЧСС или увеличение (не более чем на 1—8 уд/мин) свидетельствует о гипоксии плода.
Звуковой тест, являющийся в настоящее время единственной функциональной пробой, неопосредованной через организм матери, реализуется через слуховой анализатор плода и может быть использован как для оценки интегративной функции слухового анализатора и ЦНС плода в целом, так и для оценки зрелости компенсаторно-приспособительных механизмов и слухового порога плода, коррелирующего с насыщением крови кислородом.
В настоящее время установлено, что значительное снижение двигательной активности плода является угрожающим признаком. Большую информативность несут ощущения самой беременной шевелений плода, поскольку совпадение ее субъективных ощущений с данными объективного исследования наблюдается в 82—87% случаев. Беременная в течение 30 мин подсчитывает движения плода (5 или более движений плода — показатель хорошего состояния плода). В последние годы в связи с разработкой и внедрением ультразвуковой диагностической аппаратуры появилась возможность неинвазивного измерения скорости кровотока в сосудах плода, пуповины, маточной артерии и на основании
полученных данных выявлять ранние признаки нарушения кровообращения в системе мать—плацента—плод. Первое исследование рекомендуется проводить уже на 16—20-й неделе беременности, так как в этот период можно выявить нарушение в системе кровообращения плода еще до того, как возникли изменения фетометрических показателей. Допплерография позволяет выявить критическое состояние плода раньше, чем оно может быть установлено на основании КТГ плода. Допплерометрия помогает установить качественные изменения кровообращения плода. С помощью кордоцентеза (пункция пуповины), анализируя полученные пробы крови, можно получить количественные данные рН крови, гликемии, Рсо , Р0 . Однако применение этого метода, кроме наличия аппаратуры, требует высокой квалификации врача, поэтому пока используется в крупных акушерских стационарах.
Применение наиболее информативных биофизических методов контроля за состоянием плода не исключает параллельную оценку биохимических маркеров фетоплацентарной системы.
Определение уровня активности окситоциназы (ОЦ) сыворотки крови дает возможность своевременно выявить плацентарную недостаточность и провести ее коррекцию, а также выбрать время для досрочного прерывания беременности. Прогностически неблагоприятным является отсутствие роста активности ОЦ по мере прогрессирования срока беременности, повышение ее по сравнению с уровнем у здоровых женщин, а также резкое понижение активности ОЦ сыворотки крови.
Внедрение в практику радиоизотопных методов диагностики позволило определять содержание плацентарного лактогена в сыворотке крови беременной. Концентрация его зависит от массы плаценты и срока беременности (в норме — 10 мгк/мл в 36 нед., с некоторым снижением к моменту родов). При плацентарной недостаточности уровень лактогена снижается в 2 раза, а при гипоксии плода — в 3 раза.
К современным методам оценки состояния плода относится и ультразвуковая диагностика, позволяющая определить величину бипариетального размера головки плода, толщину и площадь плаценты.
Указанные методы диагностики гипоксии плода применимы во время беременности и в I периоде родов, но наибольшее значение приобретают электро- и фонокардиография плода. Наиболее информативным является изменение ЧСС в ответ на схватку. Тахикардия (выше 180 уд/мин) и брадикардия (ниже 100 уд/мин) должны расцениваться как симптом тяжелой гипоксии.
В то же время только постоянное мониторное наблюдение или прямая электрокардиография позволяют четко выявить ранние симптомы начинающейся асфиксии плода. На фоне периодически изменяющейся базальной ЧСС плода выделяют 3 типа реакции сердечного ритма плода на шевеление или на схватку.
1. Раннее снижение ЧСС плода, синхронное со схватками, выражается замедлением ритма сердцебиения, возникает одновременно с началом схватки. В конце схватки восстанавливается первоначальная основная ЧСС. Этот чисто рефлекторный процесс является следствием повышения внутричерепного давления у плода во время схватки. Повышение давления оказывает возбуждающее действие на центр блуждающего нерва плода, что и приводит к временному замедлению ЧСС, не связанному с нарушением газообмена.
2. Позднее замедление ЧСС плода, возникающее после начала схватки и заканчивающееся с восстановлением базальной ЧСС через 20—40 с после завершения схватки. Эти изменения ритма сердечных сокращений плода связаны с нарушением маточно-плацентарного кровообращения. На развитие стаза в межворсинчатом пространстве, гипоксии, гиперкапнии требуется время, так же как и на восстановление первоначального уровня газообмена, что и проявляется изменением ЧСС плода.
3. Существует изменчивая форма снижения частоты; ее связывают с патологией пуповины.
Признаком гипоксии плода является позднее замедление ЧСС плода. Ценность этого признака состоит в возможности получения ранней информации о состоянии плода, когда ЧСС в паузе между схватками нормальна. Дополнением к электрокардиографии в родах в группах высокого риска является обнаружение мекония в околоплодных водах при головном предлежании плода, а также определение КОС крови плода, полученной из предлежащей головки Повторное подтверждение ацидоза (рН <7,2) является показанием к немедленному родоразрешению.
Профилактика и лечение. Профилактика гипоксии плода заключается в выявлении и лечении осложнений беременности (поздние гестозы, резус-конфликт, перенашивание), экстрагенитальной патологии. В то же время имеется целый комплекс мероприятий, непосредственно направленных на улучшение плацентарно-маточного кровообращения, снятие метаболического ацидоза у плода.
Одним из компонентов лечения гипоксии плода остается кислородотерапия.
Кислород необходимо вдыхать по 10—15 мин в количестве 10—12 л/мин с такими же интервалами. Длительное (более 30 мин) вдыхание чистого кислорода может привести к гипероксидации и к окислению сурфактанта, что снижает поверхностное натяжение альвеол и полноценное расправление легких. Чрезмерное насыщение крови плода кислородом приводит к снижению кровотока через артериальный проток, уменьшению сопротивления легочных сосудов плода, сужению сосудов пуповины.
С целью активации окислительно-восстановительных процессов, улучшения маточно-плацентарного кровообращения беременной или роженице внутривенно вводят глюкозу: либо 20—40 мл в виде 40% раствора струйно, либо 200—300 мл в виде 10% или 5% раствора капельно с добавлением 2—4 мл 1% раствора сигетина и соответствующих количеств инсулина или 3 мл 5% раствора унитиола и 3 мл 5% раствора аскорбиновой кислоты.
К средствам, улучшающим маточно-плацентарный кровоток, относятся токолитики (р-адреномиметики) — гинипрал, партусистен, беротек, алупент, а также эуфиллин, курантил, трентал.
С целью стимуляции созревания сурфактантной системы легких и профилактики дыхательной недостаточности новорожденных при лечении гипоксии плода у женщин с угрозой прерывания беременности до 36-недельного срока и при подготовке к досрочному родоразрешению необходимо использовать синтетический глюкокортикоид дексаметазон 4 раза в день в течение 3 сут. Последний прием должен быть не позднее чем за 24 ч до родоразрешения. Разовая доза — 1 мг, суточная — 4 мг, курсовая — 12 мг. При затянувшихся преждевременных родах дексаметазон назначается по 1 мг через 6 ч. Последний прием дексаметазона должен быть проведен не менее чем за 6 ч до родоразрешения. Для ускорения созревания легких плода используют также этимизол либо в виде ежедневных внутривенных инъекций — 1 мл 1,5% раствора в 100 мл изотонического раствора натрия хлорида или глюкозы, либо по 1/4 таблетки (0,025 г) 2 раза в день. За 3—4 ч до родоразрешения при выявлении гипоксии плода можно ввести внутривенно капельно 2 мл 1,5% этимизола в 200 мл 5% раствора глюкозы, тем самым уменьшить вероятность развития дыхательной недостаточности у новорожденных. Назначение дексаметазона и этимизола особенно важно при проведении преждевременных родов, осложнившихся гипоксией плода.
Основными сурфактантами, участвующими в становлении функции внешнего дыхания, являются лецитин и сфингомиелин, о зрелости легких внутриутробного плода можно судить по коэффициенту лецитин/сфингомиелин (Л/С) после определения этих липидов в околоплодных водах. Соотношение 2:1 считается показанием к проведению профилактики синдрома дыхательной недостаточности.
При хронической гипоксии и гипотрофии плода дети рождаются с дефицитом массы за счет потери липидов, что предопределяет потребность в последних. Неблагоприятное соотношение между массой тела и его поверхностью вызывает необходимость в больших затратах энергии, основным источником которой у новорожденных также являются липиды. Увеличенный расход липидов способствует развитию гликемии. На этом основано использование экзогенных фосфолипидов (в виде эссенциале). Эссенциале способствует улучшению плацентарно-маточного кровообращения, транспортной функции плаценты и более быстрому становлению обменных процессов у плода, что выражается увеличением его массы. Схема применения эссенциале при хронической гипоксии и гипотрофии плода в III триместре беременности: 10 дней по 10 мл препарата (в ампулах) внутривенно в 200 мл 5% раствора глюкозы с одновременным применением его внутрь по 5 капсул ежедневно до родоразрешения.
После родов показано продолжение лечения новорожденного: по 1—2 мл раствора эссенциале внутривенно в 5—10 мл 5% раствора глюкозы в течение 7 дней. Применение в общем комплексе эссенциале позволяет значительно повысить эффективность лечения хронической гипоксии на фоне отставания плода в развитии.
А. Состояние матери:
1) возраст первородящей 35 лет;
2) сахарный диабет;
3) гипертоническая болезнь;
4) хронические заболевания почек;
5) анемия (НЬ <100 г/л);
6) поздний гестоз;
7) многоводие;
8) изоиммунизация по системе АВО и резус-фактору;
9) многоплодная беременность;
10) предлежание плаценты;
11) отслойка плаценты и связанное с ней кровотечение до начала родовой деятельности;
12) алкогольная интоксикация;
13) употребление наркотиков, барбитуратов, транквилизаторов и психотропных средств;
14) воспалительные заболевания гениталий во время беременности;
15) инфекционные заболевания во время беременности, особенно в последнем триместре.
Б. Условия рождения:
1) преждевременный разрыв плодных оболочек;
2) аномалии положения плода;
3) тазовое предлежание;
4) длительные роды (латентная фаза I периода родов 14 ч или длительность прелиминарного периода 18 ч, длительность активной фазы I периода родов 6 ч, II периода — 2 ч);
5) нарушение кровообращения в пуповине (прижатие, обвитие, короткая пуповина);
6) акушерские щипцы или вакуум-экстракция плода;
7) падение АД матери;
8) введение седативных средств или анальгетиков внутривенно за 1 ч до родов или внутримышечно за 2 ч.
В. Состояние плода:
1) задержка внутриутробного развития;
2) переношенный плод;
3) недоношенный плод;
4) незрелость сурфактантной системы легких;
5) отхождение мекония в околоплодные воды;
6) нарушение сердечного ритма;
7) дыхательный и метаболический ацидоз;
8) уродства плода.
Патогенез. В основе патогенеза асфиксии новорожденного лежит нарушение гемодинамики у плода, возникающее вследствие расстройства маточно-плацентарного кровообращения. В норме сразу после рождения ребенок делает интенсивный первый вдох, что ведет к заполнению воздухом альвеолярного пространства, падению сопротивляемости сосудов малого круга кровообращения, возрастанию кровотока в легких и увеличению системного артериального давления. Прохождение оксигенированной крови через артериальный кровоток ведет к закрытию фетальных шунтов и ускоряет постнатальные изменения кровообращения. Кроме того, активируется синтез сурфактанта, который необходим для расправления легких и их нормального функционирования.
В результате гипоксии у плода изменяется функциональное состояние стволовых отделов мозга, что способствует преждевременному возникновению глубоких вдохов и аспирации околоплодных вод. При нарастании ацидоза наступает угнетение дыхательного центра. В этих условиях после рождения сохраняется высокое сопротивление сосудов малого круга кровообращения, что ведет к гипоперфузии легких и существенно затрудняет их расправление, это усугубляется нарушением выброса и синтеза сурфактанта. Если у новорожденного не возникает достаточно интенсивный первый вдох, не происходит расправления легких, не устанавливается эффективная вентиляция, то продолжает падать Р0 , возрастает Рсо и снижается рН крови. В результате этого сохраняется высокое сопротивление сосудов малого круга кровообращения, остаются открытыми фетальные шунты, поддерживается фетальная циркуляция крови, что способствует нарастанию гипоксии и ацидоза. В случае затянувшейся асфиксии быстро усугубляется гипоксическое поражение нервных клеток, в организме возникают необратимые процессы.
Тяжелое поражение нервных клеток особенно отчетливо выявляется в тех зонах мозга, которые участвуют в регуляции деятельности жизненно важных систем — сердечно-сосудистой и дыхательной. Реанимацию новорожденных можно рассматривать как процесс, обратный описанным патофизиологическим этапам асфиксии. Чтобы определить адекватный объем реанимационных мероприятий и тактику лечения постгипоксического состояния, важно установить, в какой стадии асфиксии находится ребенок при рождении. С этой целью всем новорожденным проводят оценку по шкале Апгар через минуту и повторно через 5, 10 и 20 мин.
Как правило, существует тесная связь между числом баллов по шкале Апгар и величиной рН артериальной крови.
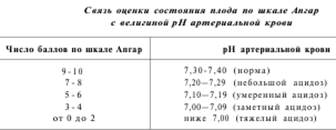
Согласно международной классификации болезней (Женева, 1980), выделяют тяжелую и легкую степени тяжести асфиксии новорожденных.
Легкая асфиксия: оценка по шкале Апгар в 1-ю минуту жизни 4—6 баллов, через 5 минут 8—10 баллов.
Тяжелая асфиксия: оценка по шкале Апгар в 1-ю минуту жизни 0—3 балла, к 5-й минуте становится выше 6—7 баллов.
Реанимация новорожденного при асфиксии.
Первый этап. Первичная реанимация при рождении ребенка в асфиксии проводится в родильном зале.
Отсасывание содержимого носовых ходов и полости рта производится во время родов после прорезывания головки.
После отсечения пуповины новорожденного кладут с наклоном головы (15°) на стол, обогреваемый источником лучистого тепла. Ребенка необходимо быстро обтереть, так как потеря тепла у него в связи с испарением очень велика, а механизм теплообразования в условиях гипоксии оказывается нарушенным.
У детей, подвергшихся переохлаждению, усугубляется обменный ацидоз, гипоксия и может развиться гипогликемия.
При рождении ребенка в тяжелой асфиксии следует немедленно интубировать трахею и отсосать слизь и околоплодные воды.
Необходимо прослушать дыхательные шумы, чтобы убедиться в правильном положении эндотрахеальной трубки и хорошем газовом обмене. В случае брадикардии (80 уд/мин) помощник проводит массаж сердца с частотой 100— 120 движений в минуту, координируя его с ИВЛ 100-процентным кислородом (3 надавливания на грудину — 1 вдох) до тех пор, пока собственный сердечный ритм ребенка не достигнет 100 уд/мин.
Одновременно второй помощник катетеризирует пупочную вену и медленно вводит 5—10% раствор глюкозы вместе с кокарбоксилазой (8—10 мл/кг). Последняя не только улучшает метаболизм, увеличивая образование АТФ, но и способствует нормализации состава электролитов в клетках и устранению внутриклеточного ацидоза. Кроме того, устраняя избыток пировиноградной и молочной кислот, она нормализует рН плазмы и тканевой жидкости.
Если сердечная деятельность не восстанавливается или сохраняется брадикардия, необходимо ввести внутривенно 0,05—0,1 мл 0,1% раствора атропина, а при отсутствии эффекта — 0,1 мл 0,1% адреналина. Последний можно ввести непосредственно в эндотрахеальную трубку. Для точности дозирования 1 мл препарата разводят до 10 мл изотоническим раствором натрия хлорида и вводят 0,5—1 мл.
Пристойкой брадикардии вводят 1 мл 10% раствора кальция глюконата.
Стимуляторы дыхания применяются только в том случае, если известно, что за час до рождения ребенка мать получала наркотические вещества.
С целью борьбы с медикаментозной депрессией вводят налоксон (0,01 мл/кг внутривенно или внутримышечно или этимизол 0,1 мл/кг).
В тех случаях, когда асфиксия новорожденного возникла на фоне длительной хронической внутриутробной гипоксии (о чем свидетельствует тяжелая экстрагенитальная патология матери, осложнение беременности поздним гестозом, перенашивание), то для устранения возможного метаболического ацидоза ребенку после восстановления адекватного легочного дыхания следует ввести в вену 5% раствор натрия бикарбоната в дозе 2—2,5 мл/кг.
Если через 5 мин после начала реанимационных мероприятий оценка новрожденного по шкале Апгар остается не выше 6 баллов, рекомендуется ввести внутривенно раствор преднизолона (1 мг/кг) или гидрокортизона (5 мг/кг).
В случае эффективности проводимых мероприятий частота сердечных сокращений и артериальное давление возрастают, увеличивается пульсовое давление, падает центральное венозное давление и ребенок розовеет.
При рождении ребенка в легкой асфиксии достаточно эффективной оказывается вентиляция 100-процентным кислородом через маску с помощью аппарата или системы Айра. Поток 02 не должен превышать 10 л в минуту, а частота дыхания — 40 в минуту.
Второй этап реанимации состоит в оценке эффективности ИВЛ и адекватности объема циркулирующей крови.
ИВЛ через 3 мин прекращают на 15—30 с, чтобы проконтролировать появление спонтанных дыхательных движений. Однако этот момент не является показанием для прекращения ИВЛ, так как часто сохраняется частичный ателектаз легких, самостоятельное дыхание недостаточно эффективно. В этих случаях ИВЛ должна быть продолжена, причем необходимо подобрать такую минимальную концентрацию кислорода, при которой нет цианоза, а напряжение кислорода в тканях составляет 60—70 мм рт. ст. Используют ИВЛ с положительным давлением в конце выдоха 2—5 см вод.ст.
При синдроме массивной аспирации перед ИВЛ необходимо провести санацию трахеобронхиального дерева 2% раствором натрия гидрокарбоната и отсосать содержимое желудка.
Третий этап реанимации включает переход на самостоятельное дыхание, профилактику вторичной гипоксии, коррекцию нарушений метаболизма.
Если через 20 мин от начала реанимации самостоятельное дыхание не восстанавливается, оживление ребенка следует прекратить.
Лечение
При локализованных и генерализованных формах постнатальных инфекций, помимо чисто врачебных действий, требуется принятие мер санитарно-эпидемиологического характера.
В комплекс лечебных средств включают антибиотики, детоксикационные средства, иммуноглобулины, витамины, сердечные препараты.
До получения результатов бактериологического исследования при тяжелом течении заболевания применяют комбинацию антибиотиков пенициллинового ряда с аминогликозидами или кефзол. После идентификации возбудителя применяют препараты направленного действия. Стимулирующая терапия включает применение плазмотрансфузии и иммуноглобулинов. Используют плазмозаменители детоксикационного и реологического действия (гемодез, реополиглюкин) В целях улучшения обменных и окислительно-восстановительных процессов назначают витамины С, Вг В2, В6. Инфузионную терапию проводят с учетом потери электролитов и жидкости. При необходимости осуществляют форсированный диурез с помощью сорбита, маннита, лазикса и эуфиллина. Назначают сердечные гликозиды. Проводят оксигенотерапию (ИВЛ, оксибаротерапия).
Большое значение имеют организация ухода и вскармливание ребенка материнским молоком.
Профилактика. Необходимо неукоснительно выполнять санитарно-гигиенические и противоэпидемические мероприятия в родильном доме, направленные на выявление и ликвидацию источника инфекции и путей ее передачи, на повышение устойчивости плода к инфекции новорожденного, раннее прикладывание к груди матери, своевременное выявление новорожденных группы риска (по внутриутробному инфицированию) и санация очагов инфекции.
Этиология.
1) патология матки;
2) аномалии хромосомного аппарата;
3) иммунологические нарушения;
4) эндокринная патология;
5) инфекционные факторы;
6) соматические заболевания и интоксикации;
7) психогенные факторы;
8) осложненное течение беременности.
К патологии матки, способствующей самопроизвольному прерыванию, относят аномалии развития мюллерова протока (перегородка, седловидная, двурогая матка), синехии в полости матки, истмико-цервикальную недостаточность, гипоплазию матки и миому.
Эндокринная патология с глубокими изменениями функций органов чаще приводит к бесплодию, чем к невынашиванию. Самопроизвольные выкидыши обычно происходят у женщин со стертыми формами гормональных нарушений. Это относится к гипофункции яичников, как правило, выражающейся лютеиновой недостаточностью, а также андрогенемией надпочечникового и яичникового генеза.
Частой причиной невынашивания является инфекция материнского организма.
В эту группу этиологических факторов относят как общие острые и хронические инфекционные заболевания матери, так и местные поражения полового аппарата, вызванные бактериальной флорой,
микоплазмами, хламидиями, токсоплазмами, листериями, вирусами, грибами.
Патогенез. При самопроизвольных выкидышах любая из вышеперечисленных причин в конечном счете приводит к усилению сократительной активности матки, отделению плодного яйца от стенки матки и его изгнанию. В I и начале II триместра (до полного формирования плаценты) плодное яйцо отделяется и выделяется из матки без вскрытия плодного пузыря. В более поздние сроки при сформировавшейся плаценте прерывание беременности происходит по типу родового акта: раскрывается шейка матки, изливаются околоплодные воды, рождается плод, а затем послед.
Клиническая картина.
В клиническом течении самопроизвольного выкидыша различают следующие стадии, или формы: угрожающий выкидыш, начинающийся выкидыш, аборт «в ходу», полный и неполный аборты.
Для угрожающего выкидыша характерно усиление сократительной активности мышц матки, однако плодное яйцо полностью сохраняет связь с маткой.
Клинически данная форма выкидыша проявляется слабыми ноющими болями в нижних отделах живота и(или) в крестце. Кровотечение отсутствует.
При начавшемся выкидыше повышенная сократительная активность миометрия приводит к частичной отслойке плодного яйца и появлению небольших кровянистых выделений из шеечного канала. Боли усиливаются, иногда приобретают характер слабых схваток. Начавшийся выкидыш во II триместре может проявляться болевым симптомом без кровянистых выделений. При влагалищном исследовании можно обнаружить укорочение шейки матки и небольшое открытие наружного зева.
Дальнейшее прогрессирование прерывания беременности обозначается как аборт «в ходу». Плодное яйцо теряет связь с плодовместилищем и опускается в нижний отдел матки или в шеечный канал. Аборт «в ходу» сопровождается сильными схваткообразными болями в нижних отделах живота и значительным и обильным кровотечением. При ригидном наружном зеве плодное яйцо может целиком изгоняться из полости матки в шеечный канал. Шейка матки значительно увеличивается в объеме, а тело — сокращается. Данная разновидность аборта «в ходу» называется шеечным абортом.
Если часть плодного яйца вышла за пределы матки, а в полости матки содержатся лишь его остатки, то такой аборт называется неполным. Ведущим симптомом данного этапа прерывания беременности является кровотечение разной степени выраженности: от небольшого до обильного, приводящего к развитию геморрагического шока.
При полном аборте плодное яйцо отторгается целиком, в матке могут оставаться только части децидуальной оболочки. Подобная форма аборта наблюдается чрезвычайно редко, а если и встречается, то, как правило, в конце II триместра.
Клинические проявления самопроизвольного аборта зависят от срока беременности, формы аборта и причины, вызвавшей прерывание беременности.
В I триместре для выкидыша характерно сочетание болевого симптома и кровянистых выделений. Во II триместре начальными проявлениями аборта являются схваткообразные боли в нижних отделах живота, кровотечение присоединяется после рождения плода.
Исключение составляет прерывание беременности на фоне предлежания плаценты, когда ведущим симптомом становится кровотечение обильное.
Угрожающий выкидыш проявляется незначительными болями внизу живота.
Начавшийся выкидыш сопровождается усилением болей и возможным появлением скудных кровянистых выделений. Для аборта «в ходу» характерно резкое усиление болей схваткообразного характера и обильное кровотечение.
Для неполного аборта типично уменьшение болей на фоне продолжающегося кровотечения разной степени выраженности. При полном аборте затихают боли и прекращается кровотечение.
Особенности клинических проявлений самопроизвольного выкидыша могут быть обусловлены этиологическим фактором, вызвавшим его. Так, генетические факторы приводят к выкидышу в ранние сроки беременности. Аборт, причиной которого является истмико-цервикальная недостаточность, происходит во II триместре беременности, начинается с излития околоплодных вод и заканчивается быстрым рождением плода на фоне слабых малоболезненных схваток.
Прерывание беременности при антифосфолипидном синдроме (АФС) реализуется через развитие хронической формы ДВС-синдрома. Гибель эмбриона или плода часто связана с тромбозом децидуальных и/или плацентарных сосудов. Возможно формирование синдрома неразвивающейся беременности.
В анамнезе у женщин с антифосфолипидным синдромом имеются привычное невынашивание, антенатальная гибель плода. Для АФС характерны тромбозы глубоких и поверхностных вен, артериальные тромбозы в мозговых, коронарных, мезентериальных сосудах, в артериолах сетчатки и гломерул почек.
Аборты на фоне андрогенемии в ранние сроки начинаются с кровянистых выделений, затем присоединяется болевой симптом, нередко в подобных случаях формируется синдром неразвивающейся беременности; в поздние сроки может наступить внутриутробная гибель плода.
Гибель плодного яйца с последующим изгнанием его из матки может наблюдаться при наличии хронической и острой инфекции, кровотечение при этом редко бывает обильным.
Диагностика. Диагноз самопроизвольного выкидыша обычно не вызывает затруднений. Он основывается на жалобах, предъявляемых больной; данных общего и гинекологического обследования; результатах кольпоцитологического, гормонального и ультразвукового методов исследования.
Общее состояние больной может быть обусловлено как наличием самой беременности, так и степенью кровопотери, связанной с формой самопроизвольного выкидыша. При угрожающем и начавшемся выкидышах состояние женщин обычно удовлетворительное, если не наслаивается ранний гестоз и если выкидыш не провоцируется тяжелой соматической патологией.
При аборте «в ходу», неполном и полном абортах состояние больной зависит от продолжительности, интенсивности и степени кровопотери. Длительные, небольшие кровотечения приводят к анемизации больной, выраженность которой обусловливает состояние женщины. Острая кровопотеря может приводить к шоковому состоянию.
Данные гинекологигеского исследования при угрожающем выкидыше свидетельствуют о соответствии размеров матки сроку задержки месячных.
· Матка реагирует на пальпацию сокращением.
· Структурных изменений со стороны шейки матки нет.
· шейка матки может быть несколько укороченной со слегка зияющим наружным зевом.
· Спазмированное тело матки, соответствующее сроку беременности,
· нижний полюс плодного яйца, легко дотигаемый через шеечный канал, свидетельствуют об аборте «в ходу».
При неполном аборте размеры матки не соответствуют (меньше) сроку беременности, а шеечный канал или наружный зев приоткрыт.
Лабораторные и аппаратные методы применяются для ранней диагностики и динамического наблюдения начальных этапов прерывания беременности.
Кольпоцитологическое исследование помогает выявлять угрозу прерывания беременности задолго до появления клинических симптомов. Известно, что кариопикнотический индекс (КПИ) в первые 12 нед. беременности не должен превышать 10%, в 13—16 нед. он равняется 3—9%, в более поздние сроки КПИ держится в пределах 5%. Повышение КПИ свидетельствует об угрозе прерывания беременности.
Прогностическую ценность имеет определение в плазме крови содержания хориогонина, эстрадиола и прогестерона.
Хориогонический гонадотропин человека в сыворотке крови беременной составляет в I триместре — 45 ООО— 200 000 МЕ/л, во II триместре - 70 000-100 000 МЕ/л. мочи. Если количество 17-КС превышает 42 мкмоль/л, то угроза самопроизвольного выкидыша становится реальной. У беременных с АФС в венозной крови выявляют волчаночный антикоагулянт и антитела к кардиолипину, тромбоцитопению.
Эхографическими признаками угрожающего выкидыша в ранние сроки беременности являются
· расположение плодного яйца в нижних отделах матки,
· появление нечетких контуров,
· деформации, перетяжек плодного яйца,
· локального напряжения миометрия.
С конца I триместра беременности при угрозе ее прерывания можно выявить участки отслойки плаценты, измерить диаметр перешейка, который не должен превышать 5 мм.
Лечение. При угрозе самопроизвольного выкидыша лечение следует проводить с учетом срока беременности, стадии клинического течения и причины заболевания. Начинать терапию необходимо как можно раньше, ибо сохранить беременность легче в стадии угрожающего выкидыша, труднее — в стадии начавшегося и невозможно — во всех последующих. Назначая лечение и подбирая дозу медикаментозных препаратов, в I триместре беременности нужно помнить об их возможном эмбриотоксическом и тератогенном действии.
Лечение женщин с угрожающим и начавшимся самопроизвольным выкидышем должно осуществляться только в стационарных условиях.
Лечение состоит из следующего комплекса мероприятий:
1) полноценная, сбалансированная, богатая витаминами диета;
2) постельный режим;
3) немедикаментозные методы воздействия;
4) лекарственные средства, снижающие психоэмоциональное напряжение и расслабляющие гладкую мускулатуру тела матки.
В качестве седативных средств в I триместре лучше ограничиться настоем корня валерианы, травы пустырника. Во II триместре можно применять транквилизаторы (сибазон, реланиум).
В качестве спазмолитических средств используют папаверин, но-шпу, метацин, баралгин. Расслаблению мускулатуры матки может способствовать внутримышечное введение 25% раствора магния сульфата по 10 мл с интервалом 12 ч.
Тормозящее действие на сократительную активность миометрия оказывают некоторые В-адреномиметики: партусистен, ритодрин, алупент. Их используют начиная с 20-недельного срока беременности.
Гестагены (туринал, прогестерон, дюфастон, утрожестан) применяют в I триместре беременности в случае ранее диагностированной недостаточности функции желтого тела.
У женщин с гипоплазией и пороками развития матки, с установленной до наступления беременности гипофункцией яичников, при появлении кровянистых выделений гестагены сочетают с эстрогенами. В качестве эстрогенных средств используют этинилэстрадиол (микрофоллин), фолликулин или препа
раты 17-В-эстрадиола и эстрадиола валерата. Эстрогены можно назначать с 5-й недели беременности. У женщин с потенциально корригируемой гипофункцией яичников положительный результат дает включение в комплекс лечебных средств хориогонина. Одновременно продолжается прием эстрогенов и гестагенов.
Женщинам с угрожающим и начавшимся выкидышем, страдающим гиперандрогенией надпочечникового генеза, патогенетически обосновано назначение малых доз кортикостероидов (предйизолон или дексаметазон). Лечение проводят под контролем экскреции 17-КС в суточном количестве мочи. Во всех случаях начавшегося выкидыша, сопровождающегося кровотечением, не исключается прием симптоматических средств: аскорутин, этамзилат.
С целью снижения медикаментозной нагрузки на организм матери и развивающегося плода в комплекс лечебных мероприятий, направленных на ликвидацию угрозы прерывания беременности, рекомендуется включать физические факторы.
Наибольшее распространение находят следующие физиотерапевтические процедуры, оказывающие действие на центральные или периферические механизмы, регулирующие сократительную деятельность матки: эндоназальная гальванизация; электрофорез магния синусоидальным модулированным током; индуктотермия области почек; электрорелаксация матки с помощью переменного синусоидального тока.
Для торможения сократительной деятельности матки можно использовать различные методы рефлексотерапии.
При истмико-цервикальной недостаточности медикаментозные и физические методы лечения являются вспомогательными. Основным методом терапии в подобных случаях признана хирургическая коррекция, которую целесообразно проводить в 12—13 нед. беременности. Коррекцию истмико-цервикальной недостаточности можно осуществлять без хирургического вмешательства с помощью акушерского разгружающего пессария, который уменьшает нагрузку на несостоятельную шейку и приводит к ее замыканию.
Для лечения беременных с АФС используют антиагреганты (трентал, курантил), малые дозы аспирина и гепарина (фраксипарина), эфферентные методы терапии (плазмаферез).
Неполный медицинский аборт.
Неполный аборт — состояние, при котором происходит задержка отслоившегося плодного яйца в полости матки. Эмбрион может спровоцировать инфицирование и развитие мясистого заноса. Патология обычно возникает после 12 недель беременности. Если имело место медикаментозное прерывание беременности, признакинесостоявшегося аборта возникают спустя несколько недель после приема препаратов.
95. Перфорация матки, как осложнение искусственного аборта: клиника,
диагностика, лечение, профилактика.
Наиболее тяжелым осложнением искусственного аборта является перфорация стенок матки, которая может быть произведена любым инструментом, использующимся для выскабливания матки: маточным зондом, расширителями, кюреткой и реже — абортцангом.
При подозрении на перфорацию матки врач обязан прекратить дальнейшие манипуляции и, не извлекая инструмента, которым произведена перфорация, оценить ситуацию с помощью более опытного специалиста. Если врач вовремя не заметил перфорацию, существует опасность повреждения органов брюшной полости (особенно опасны перфорации, при которых происходит захватывание органов брюшной полости абортцангом). При перфорации матки, независимо от ее размеров, локализации и самочувствия больной, показано чревосечение.
Объем хирургического вмешательства зависит от размеров и локализации перфорационного отверстия и обязательно включает ревизию соседних органов.
Свежие и небольшие повреждения матки обычно зашивают; при значительном повреждении матки, а также перфорации в области сосудистого пучка производится надвлагалищная ампутация или экстирпация матки.
Неполное удаление плодного яйца является одним из наиболее частых осложнений искусственного аборта. В послеоперационном периоде наблюдаются длительные кровянистые выделения, схваткообразные боли внизу живота, в дальнейшем присоединяются инфекционные осложнения. Диагноз подтверждается при бимануальном обследовании, при котором обнаруживается приоткрытый наружный зев цервикального канала, увеличенная, мягковатой консистенции матка. Существенную помощь в диагностике остатков плодного яйца может оказать ультразвуковое исследование. При подтверждении диагноза показано повторное выскабливание полости матки.
Слабость родовой деятельности: этиология, диагностика, лечение.
К аномалиям относят варианты сократительной деятельности, при которых нарушен характер хотя бы одного из ее показателей (тонус, интенсивность, продолжительность, интервал, ритмичность, частота и координированность сокращений).
Классификация. Первую классификацию, основанную на клинико-физиологическом принципе, в нашей стране создал И. И. Яковлев (1969).
С клинической точки зрения рационально выделять патологию сокращений матки перед родами и во время родового акта. Перед родами аномальные схватки определяют клиническую картину патологического прелиминарного периода.
Дата: 2019-07-24, просмотров: 383.