Инородные тела верхних дыхательных путей вызывают клинику ОДН различной степени тяжести. Данное патологическое состояние наиболее часто встречается у детей и психически больных. Тяжесть клинической картины зависит от величины инородного тела. Клинические симптомы, возникающие при этом, будут являться характерными признаками ОДН: возникает приступ удушья, сопровождающийся сильным кашлем, осиплостью голоса, афонией, болями в горле или груди. Одышка носит инспираторный характер.
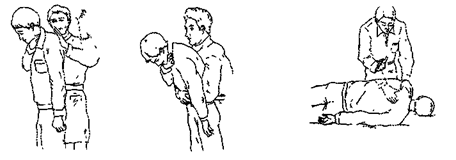
Неотложная помощь. При наличии сознания у пострадавшего нужно попытаться удалить инородное тело из верхних дыхательных путей при помощи удара по спине (см. рис. 1), или компрессии живота, производимых на высоте вдоха (см. рис. 2). При нарушенном сознании или его отсутствии производятся удары по спине (см. рис. 3). Если таким образом не удается восстановить проходимость дыхательных путей и нет возможности выполнить экстренную прямую ларингоскопию, производится конико- или трахеостомия, с последующим удалением инородного тела эндоскопическим или хирургическим методом.
Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии (ТЭЛА) — определяется как синдром острой дыхательной и сердечной недостаточностей, возникающий при попадании тромба или эмбола в систему легочных артерий.Этиология. Предрасполагающими факторами для возникновения ТЭЛА является наличие периферического тромбофлебита или флеботромбоза, пожилой возраст, хронические и острые заболевания ССС, злокачественные новообразования, длительная иммобилизация, переломы костей, любые хирургические вмешательства и т. д.
Патогенез. Механическая закупорка общего ствола легочной артерии массивным тромбом или эмболом вызывает каскад патологических рефлекторных реакций:
1. Мгновенно наступает генерализованный артериолоспазм в малом круге кровообращения и коллапс сосудов большого круга. Клинически это проявляется падением АД и быстрым нарастанием артериальной гипертензии малого круга (увеличивается ЦВД).
2. Генерализованный артериолоспазм сопровождается тотальным бронхиолоспазмом, что вызывает развитие ОДН.
3. Быстро формируется правожелудочковая недостаточность, возникающая в результате работы правого желудочка против высокого сопротивления в малом круге.
4. Формируется малый выброс левого желудочка в связи с катастрофическим уменьшением поступления в него крови из легких. Падение ударного объема левого желудочка вызывает развитие рефлекторного артериолоспазма в системе микроциркуляции и нарушение кровоснабжения самого сердца, что может спровоцировать появление фатальных нарушений ритма или развитие ОИМ. Данные патологические изменения быстро приводят к формированию острой тотальной сердечной недостаточности.
5. Массивное поступление из мест ишемии в кровоток большого количества биологически активных веществ: гистамина, серотонина, некоторых простагландинов повышает проницаемость клеточных мембран и способствует возникновению интероцептивных болей.
Анатомические варианты ТЭЛА по локализации
А. Проксимальный уровень эмболической окклюзии:
1) сегментарные артерии;
2) долевые и промежуточные артерии;
3) главные легочные артерии и легочный ствол.
Б. Сторона поражения:
1) левая; 2) правая; 3) двустороннее.
Клинические формы ТЭЛА
1. Молниеносная. Смерть наступает в течение нескольких минут.
2. Острая (быстрая). Смерть может наступить в течение 10—30 минут.
3. Подострая. Смерть может наступить в течение нескольких часов, суток.
4. Хроническая. Характеризуется прогрессирующей правожелудочковой недостаточностью.
5. Рецидивирующая.
6. Стертая.
Клиника. В клинической картине ПЕРВОЕ МЕСТО ЗАНИМАЕТ ВНЕЗАПНО ПОЯВЛЯЮЩАЯСЯ ОДЫШКА, как в состоянии покоя, так и после незначительной физической нагрузки. По характеру одышка «тихая», число дыханий от 24 до 72 в 1 мин. Она может сопровождаться мучительным, непродуктивным кашлем. Практически сразу появляется компенсаторная тахикардия, пульс приобретает нитевидный характер, причем у каждого четвертого больного может возникнуть мерцательная аритмия. Происходит быстрое падение АД, развивается ангинозный синдром. В зависимости от локализации тромба, болевой синдром может иметь характер ангинозо-подобного, легочно-плеврального, абдоминального или смешанно-
го. Кожные покровы приобретают бледную окраску (возможен пепельный оттенок), на ощупь влажные, холодные. На фоне малого выброса возникают синдромы поражения ЦНС: неадекватность поведения, психомоторное возбуждение.
Следует подчеркнуть, что кровохарканье более характерно для 6—9 дня заболевания, а не для 1—2 суток.
Помощь в диагностике ТЭЛА могут оказать электрокардиография и рентгенография органов грудной клетки. Убедительных лабораторных данных, подтверждающих данную патологию, в настоящее время нет.
ЭКГ. Отмечаются неспецифические признаки перегрузки правых отделов сердца: картина SIQII, ТIII, которая состоит из глубокого зубцаSвIстандартном отведении, глубокого зубцаQи инверсии зубца Т вIIIотведении. Кроме этого, наблюдается увеличение зубцаRвIIIотведении и смещение переходной зоны влево (вV4—V6), расщепление комплексаQRSвV1—V2, а также признаки блокады правой ножки пучка Гиса, однако, данный симптом может и отсутствовать.
Рентгенологические данные. Характерна деформация корня легкого и отсутствие сосудистого рисунка на стороне поражения, очаги уплотнения в легких с плевральной реакцией (особенно множественные). Следует подчеркнуть, что довольно часто рентгенологическая картина отстает от клиники. Кроме этого, нужно знать следующее: для получения качественного снимка необходимо исследование больного на стационарном рентгенологическом аппарате с задержкой дыхания. Передвижные аппараты, как правило, затрудняют получение качественного снимка. Исходя из этого, врач должен однозначно решить вопрос: нужно ли больному, находящемуся в тяжелом состоянии, рентгенологическое исследование.
Дата: 2019-05-28, просмотров: 338.