Проба Кравкого-Пуркинье.
На черный квадрат 20х20см наклеивают 4 квадратика размером 3х3см из голубой, желтой, красной, зеленой бумаги (рис.6). Цветные квадратики показывают больному в затемненной комнате на расстоянии 40-50см от глаза. В норме, через 30-40сек. Становится различимый желтый квадрат, потом голубой. При нарушении светоощущения на месте желтого квадрата пациент различает светлое пятно через 50-60сек. Голубой квадрат не выявляется.
Ориентировочная оценка бинокулярного зрения
Опыт со спицами.
Врач и пациент располагаются друг против друга на расстоянии 70-80см., каждый удерживая спицу за кончики. Обследуемый должен дотронуться свободным концом до кончика спицы врача. Исследование проводят бинокулярно. При отсутствии бинокулярного зрения отмечается промахивание (рис.7).
Ориентировочная оценка выстояния глазного яблока
Линейка устанавливается перпендикулярно на нарушенный край орбиты (рис.8) и определяется, напротив какого деления находится вершина роговицы исследуемого глаза.
Ориентировочная оценка внутриглазного давления
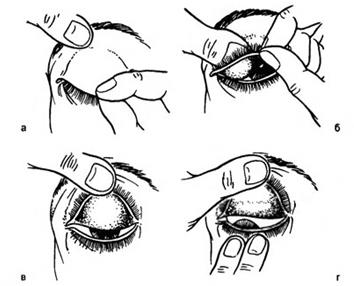
Больной смотрит вниз. Указательный палец врача помещается на верхние веки над хрящом. Затем врач попеременно каждым из этих пальцев надавливает на глаз, при этом ощущается плотность глазного яблока (рис.9). При нормальном давлении в глазу ощущается плотность вареного яйца без скорлупы, что составляет примерно 20мм.рт.ст.; плотность лимона соответствует примерно 30мм.рт.ст.; плотность яблока - 40мм.рт.ст.
6
III. Методики выполнения некоторых процедур,
Необходимых для оказания первой неотложной помощи.
Промывание глаза
а) В стаканчик наливают раствор. Пациент наклоняет голову так, чтобы веки оказались в стаканчике. Прижимают его к коже и поднимают голову. Жидкость при этом не должна вытекать из стаканчика. Пациент должен в течение 1 мин. поморгать. Сменить раствор и повторить процедуру. В конце процедуры промокнуть остатки раствора.
б) Промывание глаз с помощью влажного комка ваты. Комок ваты погрузить в раствор и, не отжимая, приложить его к глазу. Проводить ватой едва касаясь век, не нажимая на них.
в) Промывание конъюнктивального мешка с помощью резиновой груши. Промывание делают над тазиком. В стерильный баллон набрать жидкость, оттянуть нижнее веко (при этом пациент смотрит вверх), и направить струю на конъюнктиву свода, а затем под верхнее веко для промывания верхнего свода (рис.10).
2) Закапывание капель в глаз (рис.11).
Запрокинуть голову больного и попросить посмотреть вверх. Набрать пипеткой препарат. Оттянуть нижнее веко ватным шариком и, не касаясь ресниц, с расстояния 2-5см. Держать пипетку кончиком вниз под углом 45 градусов, закапать капли на конъюнктиву нижнего свода. Во избежание попадания капель в полость носа, нужно на 1 мин указательным пальцем прижать область слезного мешка.
8
3) Закладывание глазной мази (рис.12).
а) Закладывание из тюбика. Оттянуть нижнее веко. Продвигать тюбик от внутреннего угла глаза кнаружи, выдавливая мазь на нижнюю конъюнктивальную складку, отпустив нижнее веко
б) Закладывание стеклянной палочкой. Оттянуть нижнее веко и заложить за него лопаточку мазью к глазному яблоку. Отпустить нижнее веко и попросить больного без усилия сомкнуть веки. Извлечь лопатку из-под сомкнутых век по направлению к виску. После введения мази через сомкнутые веки произвести легкий круговой массаж, чтобы распределить мазь.
Выворот верхнего века
Поднять верхнее веко (рис.13). Захватить его 2-м и 1-м пальцами правой руки и оттянуть слегка кпереди и книзу. Одновременно, пальцы левой руки поместить так, чтобы большой палец находился под бровью верхнего века. Правой рукой резко оттянуть веко кпереди и кверху, как бы наворачивая его 1-ый палец левой руки или стеклянную палочку. Для удержания вывернутого века в таком положении, 1-ый палец левой руки быстро переместить, прижимая им ресницы к брови.
Наложение повязок
а) Монокулярная повязка. Повязка накладывается на ватно-марлевую прокладку. Первый тур бинта проводят по лбу вокруг головы, оставляя свободным конец бинта в 20-25см для завязывания, второй тур накладывают из-под уха на пораженный глаз, затем снова проводят тур по лбу вокруг головы, потом ниже уха, тур бинта на глаз и так чередуют оба тура (рис.14).
б) Бинокулярная повязка. Повязка накладывается на ватно-марлевую прокладку. Свободный край бинта остается со стороны правого глаза, марлевые подушечки фиксируются первым туром бинта вокруг головы, из-под уха повязка направляется на правый глаз, от него через лоб на затыльную область, и снова на лоб, со лба тур идет на второй глаз, затем - под ухо, после этого хода делается круговой закрепляющий ход через лоб и затылок, затем под мочку правого уха и на правый глаз и т.д. Узел завязывают сбоку или на лбу (рис. 15).
в) Монокулярная навеска. Ватно-марлевая подушечка размером 70х70см, состоящая из сантиметрового слоя гигроскопической ваты, заключенной между двумя слоями стерильной марли, накладывается на сомкнутые веки и фиксируется к коже щеки и лба полосками липкой ленты или пластырь (рис. 16).
9
Острые заболевания орбиты.
Флегмона орбиты. Осложнение гнойных процессов век, слезного мешка, общей инфекции. На фоне гиперемированных отечных плотных век отмечается выстояние глазного яблока кпереди (экзофтальм).
Температура тела повышается, появляется озноб, выраженное общее недомогание. Заболевание опасно для жизни из-за возможного тромбоза кавернозного синуса. Для лечения флегмоны орбиты внутримышечно вводятся антибиотики широкого спектра, местно дезинфицирующие капли, глазная мазь с антибиотиками и срочная госпитализация в ЛОР отделение или в хирургическую стоматологию, где обеспечивается консультация офтальмолога.
3. Острые заболевания слезных органов.
Острый дакриоаденит. Причина заболевания инфекция (грипп, ангина, корь, скарлатина). В верхне – наружном углу глазницы появляется припухлость. Глазное яблоко смещается, что приводит к возникновению двоения. Пальпация этой зоны болезненна. При возникновении такого состояния в глаз необходимо закапать антибактериальные капли и больного срочно госпитализировать в глазное или
13
инфекционное отделение.
Флегмонозный дакриоцистит. Гиперемия, отек тканей появляется у внутреннего угла глазной щели. Из слезного мешка в конъюнктивальную полость поступает гной. Пальпация очага воспаления резко болезненна. Отмечается конъюнктивит. После однократной дозы антибиотика в/м и закапывания в конъюнктивальную полость антибактериальных капель, больных необходимо госпитализировать в глазное отделение.
4. Острые заболевания конъюнктивы.
Острый конъюнктивит возникает вследствие внедрения в конъюнктиву микробов, вирусов, грибков или может быть следствием аллергической реакции на воздействие некоторых веществ. Основными клиническими признаками являются: покраснение конъюнктивы глазного яблока и век, отделяемое, отек, шероховатость поверхности конъюнктивы век и переходных складок за счет гипертрофии сосочков. Неотложная помощь заключается в туалете глаза с помощью гигроскопической ваты, смоченной 3% раствором борной кислоты, настоями трав: аптечной ромашки (50 гр. залить 0,5л кипящей воды, настоять 15 мин. процедить), донника (35 гр. растения залить 0,5л кипящей воды. Настоять 10 мин, процедить, цветов бузины черной (25 гр. залить 0,5 кипящей воды, настоять 15 мин. процедить), отварами василька (25 гр. цветов кипятить в 0,3л воды 3 мин, процедить). Между промываниями закапывать антибактериальные капли с интервалом 2-3 часа в течении 7-10 дней. На ночь закладывается мазь (левомицетиновая, тетрациклиновая, колбициновая).
При вирусных конъюнктивитах назначаются противовирусные препараты (офтальмоферон), при аллергических – антигистаминные (офтан-дексаметазон).
Повязку на глаз накладывать нельзя! Поскольку острый конъюнктивит очень заразен, члены семьи больного должны строго соблюдать ряд правил:
1. Нельзя пользоваться общим полотенцем.
2. В период заболевания больные не должны посещать работу, школу, детсады.
3. Больным до прекращения выделения из глаз необходимо ежедневно менять полотенце, постельное белье.
4. Всем лицам, находившимся в контакте, в течении 2-3 дней профилактически закапывают капли (офтальмоферон).
5. Острые заболевания роговицы.
Кератиты – воспалительные заболевания роговицы. Этиология их многообразна, но имеется ряд характерных клинических признаков. Главным клиническим признаком кератита является нарушение прозрачности, связанное с появлением инфильтрата которое сочетается с перикорнеальной инъекцией, больные жалуются на боли чувство инородного тела, отмечается кератосиндром: светобоязнь, слезотечение, блефароспазм. Оказание помощи заключается в закапывание антибактериальных капель. После проверки внутриглазного давления
14
(контрольным методом), закапывают препараты, расширяющие зрачок (0,25% скополамин, 1% атропин) для предотвращения образования задних спаек (синехий), назначают внутрь анальгин, 500мг цифрана. Из-за светобоязни больным надевают очки с затемненным стеклом. Повязку на глаз накладывать нельзя. Больного немедленно направляют в стационар.
6. Острые заболевания сосудистого тракта глаза.
Увеиты. Больные жалуются на сильные боли в глазу, усиливающиеся при пальпации глаза. Радужка изменяются в цвете, зрачок приобретает неправильную форму, сужается. Глаз при пальпации гипотоничен. Неотложная помощь заключается в назначении антибиотиков (местно и в/м); препаратов, расширяющих зрачок; глюкокортикостероидов (0,1% раствор дексаметазона). На глаз накладывается теплая повязка, дают обезболивающее средство и срочно направляют больного в глазное отделение.
7. Острый приступ глаукомы.
Приступ характеризуется сильной болью, которая возникает внезапно, чаще в одном глазу и могут быть настолько сильными, что больной может потерять сознание. Они могут иррадиировать в сердце, живот. Кроме боли отмечается резкое снижение зрения, радужные круги вокруг точечного источника света, тошнота, рвота. Приступ возникает под влиянием различных факторов: эмоционального напряжения, длительного пребывания в темноте, в результате расширения зрачка с помощью лекарств. При осмотре таких больных отмечается: значительное снижение зрения, покраснения глаза, расширенный зрачок, мелкая передняя камера. При пальпации глазное яблоко плотное, напоминает камень. При оказании первой помощи необходимо закапывать 1% р-р пилокарпина (первый час каждые 15 мин., 2-ой час – через каждые 30 минут, затем через каждые 3 часа), тимолол малеат 0,5% однократно, внутрь 2 таблетки диакарба (0,5г), высокие (до середины икроножных мышц) горячие ванны. Можно внутримышечно ввести 2 мл лазикса. Если приступ в течении 3-4 часов не купируется, при отсутствии противопоказаний со стороны общего состояния больного (острые заболевания почек, печени, болезни крови, сердечная недостаточность III ст., гипотония) больному вводят в/м «литическую смесь» (1 мл 2,5% р-р аминазина, 1 мл 1% р-ра димедрола, 1 мл 2% р-ра промедола). После инъекции больной должен 3-4 часа находиться в постели во избежание ортостатического коллапса. Больные подлежат срочной госпитализации в стационар. Если приступ не купируется в течение 24 ч после помощи в стационаре, им производят лазерную или хирургическую иридэктомию.
8. Острая патология со стороны зрительного нерва сетчатки и ее сосудов.
Клиническая картина при заболеваниях этих отделов глазного яблока не сопровождается болевыми ощущениями и изменениями со стороны переднего отделения глаз. Основой диагностики является характерные жалобы, исследования остроты зрения, поля зрения и офтальмоскопия.
15
Неврит зрительного нерва является осложнением различных заболеваний: заболевание головного мозга и его оболочек, воспалительные заболевания глазного яблока и глазницы, лор-органов, патология зубов, общих острых и хронических инфекций, токсико-аллергических состояний. Процесс начинается остро без предвестников. Больные жалуются на значительное снижение зрения, вплоть до светоощущения. Реакция зрачков на свет заметно снижается. Через несколько дней обнаруживается центральная скотома. Больные подлежат неотложной госпитализации в глазное отделение.
При остром отравлении метиловым спиртом, токсический неврит наступает через несколько часов после приема жидкости. Зрение быстро снижается на обоих глазах. Зрачки расширены, реакции на свет нет. При сильном отравлении возможен летальный исход. Неотложная помощь таким больным заключается в быстром и обильном промывании желудка 1% р-ром гидрокарбоната натрия. В качестве антидота применяют этиловый спирт: 100мл 30% р-ра внутрь, затем каждые 2 часа по 50 мл, в последующие сутки по 100мл 2 раза в день. В коматозном состоянии в/в капельно 5% р-р – до 1 мл/кг в сутки (в расчете на 96º спирт). Капельные инфузии раствора глюкозы с аскорбиновой кислотой, сердечно-сосудистые средства. Показан гемодиализ, люмбальная пункция.
Непроходимость сосудов сетчатки. Сюда относят непроходимость центральной артерии сетчатки и ее ветвей (ЦАС) и непроходимость центральной вены сетчатки и ее ветви (ЦВС).
Непроходимость ЦАС. В анамнезе таких больных выявляется гипертоническая болезнь, атеросклероз, ревмотические эндокардиты, порок сердца. Снижение зрения нередко появляется через несколько часов после чрезмерной нагрузки или психических перенапряжений или же чаще бывают при вставании с постели по утрам. Неотложная помощь: больного уложить без подушки, под язык дать таблетку нитроглицерина (0,5 мг) или 2-3 капли 1% раствора на сахаре. Далее проводится пальцевой массаж глазного яблока в течении 15 минут. Для снижения ВГД (с целью усиления кровотока в сетчатке) необходимо закапать 1 каплю 0,5% р-ра тимолола. Диакарб не применяется, т.к. у пациентов может повышаться вязкость крови в связи с его диуретическим эффетом.
В качестве сосудорасширяющего средства используют газовую смесь: больной заполняет выдыхаемым воздухом полиэтиленовый мешок, затем в течение нескольких минут продолжает дышать (вдох и выдох в мешок) этой смесью. Внутривенно вводят спазмолитики – 2,4% раствор эуфиллина разводится в 20мл 20% раствора глюкозы (вводить медленно в течение 5минут при положении лежа), подкожно 2мл 2% раствора папаверина, внутрь 0,1гр никотиновой кислоты. При проведении процедуры необходимо следить за АД, не допускать его резкого снижения. Больные подлежат срочной госпитализации в глазное отделение.
Тромбоз ЦВС наступает обычно у пожилых людей, страдающих гипертонией, атеросклерозом, нарушением функции свертывания крови. Зрение снижается не так резко как при закупорке ЦАС.
16
При оказании помощи: необходимо измерить АД (обычно оно оказывается повышенным). Больному дают клофелин под язык. Для повышения перфузионного давления в сосудах глаза – закапывается раствор пилокарпина. Эти мероприятия ослабляют развитие транссудативной макулопатии (отека). Далее – срочная госпитализация в глазное отделение.
Отслойка сетчатки. Данная патология характеризуется специфическими жалобами: появление вспышек света, «молний», ощущение надвигающейся «занавесы». Зрение снижается. В анамнезе выявляется наличие высокой близорукости, физического напряжения, ушибы головы или травмы глазного яблока.
Первая помощь таким больным заключается в обеспечении постельного режима, лучше с бинокулярной повязкой. Срочная госпитализация в глазной стационар. При транспортировке необходимо избегать тряски, резких движений.
Инородное тело роговицы.
После анестезии 0,25% раствором дикаина удаляют с помощью копья или инъекционной иглы. Далее зкапывают 0, 25% р-р левомецитина, закладывают 1% тетрациклиновую мазь, на глаз – монокулярную повязку. Для лучшей эпителизации роговицы - корнерегель или солкосерил-гель.
Проникающие ранения глаз.
Проникающие ранения характеризуются следующими признаками:
1. выпадение оболочек в рану;
2. инородное тело в глазу;
3. воздух в стекловидном теле;
20
4. напротив входного отверстия повреждение глубжележащих отделов глаза.
Неотложная помощь таким больным заключается в местном закапывании антибиотиков (тобрекс, ципромед, левомецитин 0,25% р-р), анестезирующих средств (0,25% р-р дикаина). Накладывается бинокулярная повязка, внутримышечно – противостолбнячная сыворотка (1500- 3000МЕ) по Безредке, обезболивающие средства, антибиотики широкого спектра действия.
После оказания неотложной помощи больные подлежат срочной госпитализации.
Ранение глазницы. При данной патологии важно установить направление хода раневого канала.
Сагиттальное направление раневого канала – часто сопровождается повреждением головного мозга.
Поперечное направление – повреждается глазное яблоко, зрительные нервы, решетчатые пазухи, лобные доли головного мозга.
Вертикальное направление – повреждается лобная, верхнечелюстная пазухи, основание черепа, шейная часть позвоночника.
Для определения повреждения стенок орбиты характерны следующие симптомы:
1.Крепитация при пальпации краёв орбиты. При нарушении целостности стенок, воздух из пазух выходит под кожу.
2.Симптом «ступеньки» орбитального края.
3.Нарушение положения глазного яблока (западение, выстояние).
4.Ограничение подвижности глазного яблока вследствие ущемления
глазодвигательных мышц обломками кости.
5.Внезапная односторонняя слепота вследствие сдавления зрительного нерва.
При повреждении орбиты в зоне верхней глазничной щели возникает «синдром верхней глазничной щели», в результате сдавления образований в этой области.
Синдром включает в себя: птоз, полную офтальмоплегию, мидриаз, расстройство чувствительности кожи век, конъюнктивы, роговицы, экзофтальм.
Неотложная помощь при ранениях глазницы заключается в наложении стерильной повязки, введении ПСС, с профилактической целью в/м антибиотики широкого спектра, обезболивающие препараты и на машине «скорой помощи» (на носилках) направить в нейрохирургическое или офтальмологическое отделение больницы.
Антисептические средства.
Sol . Kaliipermarganatis 0,02% 500 ml
D . S .Для промывания.
Sol . Acidi borici 2% 500 ml
D . S . Для промывания.
Sol . Natriihidrocarbonatis 2% 500 ml
D . S . Для промывания.
Vit а bact 0,05% 10 ml
D . S . Глазные капли.
Вяжущие средства.
Sol . Zinci sulfatis 0,25% 10 ml
D . S .Глазные капли.
Sol . Tannini 1% 10 ml
D . S .Глазные капли.
Противовирусные препараты.
Sol . Oftan - IDU 0,1% 10 ml
D . S .Глазные капли.
Ung . Flozenali 0,5% 10,0
D . S .Глазная мазь.
Ung . Zoviraxi 3% 10,0
D . S .Глазная мазь
Ung . Oxalini 0,25% 10,0
D . S .Глазная мазь
23
Poludani 100 ME
D . t . d N 10
S . Разводить в 2 мл дистиллированной воды.
Местные анестетики.
Sol . Dicaini 0,25% 10 ml
D . S .Глазные капли.
Sol . Trimecaini 4% 10 ml
D . S .Глазные капли.
Sol . Novocaini 4% 10 ml
D . S .Глазные капли.
VIII. Ситуационные задачи
1. Мужчина, работая в саду, появилась краснота глаза, светобоязнь, слезотечение чувство инородного тела, зрение снизилось.
Объективно: Зрение правого глаза 0,1, не корригируется. Перикорнеальная инъекция. На роговице инфильтрат желтого цвета.
Поставить диагноз. Оказать помощь.
2.У мужчины на фоне простудного заболевания, появился кератосиндром на левом глазу: покраснение, светобоязнь, слезотечение. Зрение снизилось.
При осмотре: зрение этого глаза 0,2, не корригируется. Перикорнеальная инъекция, на роговице инфильтрат в виде веточки дерева, чувствительность роговицы снижена.
Поставьте диагноз. Какие медикаментозные средства используются при этом заболевании?
3.Молодой человек жалуется на светобоязнь, слезотечение, ухудшение зрения правого глаза.
Объективно: ресницы нижнего края века правого глаза обращены в сторону роговицы.
Прозрачность роговицы нарушена.
Поставить диагноз. Оказать помощь.
28
4.Молодой человек жалуется на чувство «песка», покраснение глаз, отделяемое. По утрам трудно открывать глаза, так как бывают склеены слизисто- гнойным отделяемым.
При осмотре: конъюнктива век и глазного яблока гиперемирована. По мере приближения к роговице интенсивность покраснения уменьшается. В уголках глаз гнойное отделяемое. Поверхность конъюнктивы неровная. Роговица и глубже- лежащие отделы глаз не изменены. Зрение сохранено.
Поставить диагноз. Оказать первую помощь.
5.У мужчины пятидесяти лет, несколько часов назад появились сильные головные боли, тошнота, боли в правом глазу. Глаз покраснел. Зрение снизилось.
При осмотре: глаз красный, застойная инъекция, роговица отечная. Передняя камера мелкая из-за бомбажа радужки. Зрачок широкий, на свет не реагирует. При пальпации глаз плотный как «камень».
Поставить диагноз. Перечислить объем неотложной помощи.
6.У мужчины, сорока лет, появилось покраснение глаза, сильные боли в правом глазу. Зрение снизилось.
Объективно: зрение правого глаза 0,5 не корригируется. Инъекция более выражена вокруг роговицы и по мере приближения к переходной складке интенсивность ее уменьшается.
При пальпации глаз мягкий, болезненность в глазу усиливается. На задней поверхности роговицы преципитаты. Передняя камера средней глубины. Рисунок радужки сглажен, зрачок 2мм, реакция на свет ослаблена.
Поставить диагноз. Оказать помощь.
7.У мужчины, пятидесяти лет, появились: слезотечение, светобоязнь, гнойное отделяемое из правого глаза, припухлость кожи у внутреннего угла этого глаза.
Объективно: отмечается покраснение кожи, опухолевидное образование в области слезного мешка правого глаза. При надавливании на эту зону, выделяется слизисто-гнойное отделяемое из нижней слизистой точки.
Поставить диагноз. Оказать неотложную помощь.
8.Во время побелки яблонь мужчине 35 лет, попал раствор извести в левый глаз.
Объективно: зрение левого глаза 0,1 , не корригируется. Конъюнктива отечная, гиперемирована, роговица мутная, глубь лежащие отделы глаза видны плохо.
Поставить диагноз. Оказать неотложную помощь.
9.Молодой человек получил удар по левому глазу.
Объективно: отмечается отек и подкожное кровоизлияние в области нижнего и верхнего века левого глаза. Глазная щель сужена. Положение глазного яблока
29
правильное, подвижность в норме. Роговица не изменена. В передней камере кровь. Зрачок в центре, овальной формы. Острота зрения 1,0.
Поставить диагноз. Оказать неотложную помощь.
10.Женщина 50 лет, проснувшись утром, обнаружила, что правый глаз не видит.
При осмотре со стороны переднего отрезка глаза патологии не обнаружено. Глаз спокойный, подвижность сохранена, оптические среды прозрачные. Зрачок в центре, черного цвета.
Поставить диагноз. Оказать неотложную помощь.
30
Приложение 1.
По степеням тяжести.
Таблица №1.

31
Рис. 4 Сетка Амслера.
Рис. 5 Очаговая патология сетчатки.
35

Рис. 6 Квадраты желтого, голубого, красного и зеленого цветов для проведения пробы Кравкова-Пуркинье.
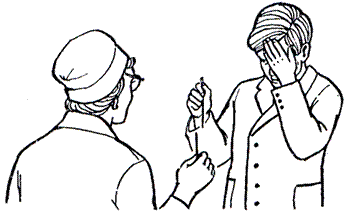
Рис. 7 Проба Кальфа (исследование бинокулярного зрения).
36
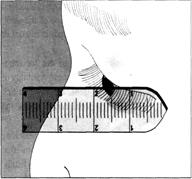

Рис. 8 Экзофтальмометрия с помощью линейки и
экзофтальмометра.
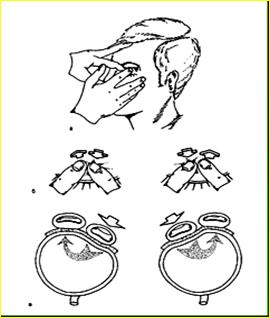
Рис. 9 Пальпаторное измерение ВГД.
37
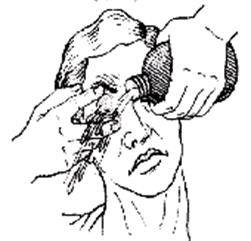
Рис. 10. Промывание глаз при ожоге.
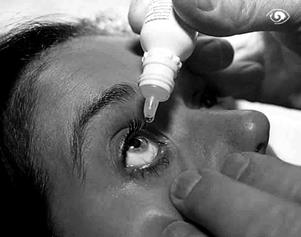
Рис. 11 Закапывание капель в глаз
38

Рис. 12 Закладывание глазной мази
Рис. 13 Этапы выворота верхнего века.
39
|
|
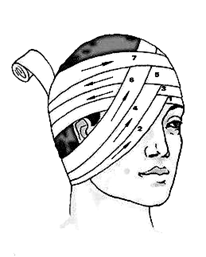
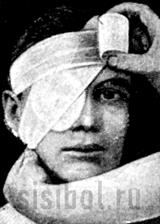
Рис. 14 Монокулярная повязка
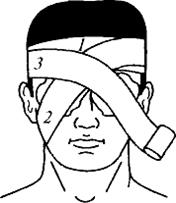
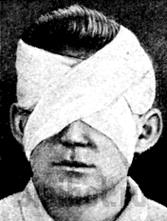
Рис. 15 Бинокулярная повязка
40
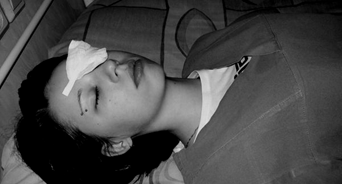
Рис. 16. Монокулярная навеска.
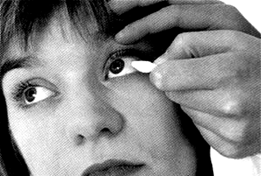
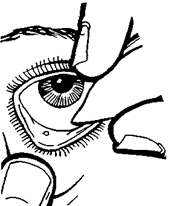
Рис. 17. Удаление поверхностно расположенных инородных тел
из глаза.
41
Список литературы
Основная
1. Егоров Е.А. Неотложная офтальмология. - М.: ГЭОТАР-МЕД, 2002г. – 220с.
2. Ковалевский Е.И. «Глазные болезни». - М.: Медицина, 1995г. – 480с.
3. Копаева В.Г. «Глазные болезни». - М.: Медицина, 2002г. – 560с.
4. Нестеров А.П., Малова В.М. «Глазные болезни». – М.: Лидер-М, 2008г. – 315с.
5. Сидоренко Е.И. «Офтальмология». - М.: ГЭОТАР-МЕД, 2002г. – 404с.
Дополнительная
1. Егоров Е.А. Клинические лекции по офтальмологии: учеб. пособие для системы послевуз. Проф. Образования врачей. - М.: ГЭОТАР-МЕД, 2007г. – 287с.
2. Офтальмология: национальное руководство / под ред. С.Э.Аветисова. - М.: ГЭОТАР-МЕД, 2008г. – 944с.
3. Кански Д.Д. офтальмология. Атлас-справочник: пер. с англ. – М.: Мед-лит., 2009. – 184с.
4. Мошетова Л.К., Нестеров А.П. Клинические рекомендации. Офтальмология. - М.: ГЭОТАР-МЕД, 2007г. – 256с.
5. Хамитова Г.Х., Нугуманова А.М. Заболевания конъюнктивы. Мет. пособие.— Казань: КГМУ, 2005г. – 42с.
6. Хамитова Г.Х., Нугуманова А.М. Заболевания слезных органов. Мет. пособие.— Казань: КГМУ, 2006г. – 18с.
7. Хаппе В. «Офтальмология. Справочник практического врача». – М., 2004 г.
42
Примечания
Проба Кравкого-Пуркинье.
На черный квадрат 20х20см наклеивают 4 квадратика размером 3х3см из голубой, желтой, красной, зеленой бумаги (рис.6). Цветные квадратики показывают больному в затемненной комнате на расстоянии 40-50см от глаза. В норме, через 30-40сек. Становится различимый желтый квадрат, потом голубой. При нарушении светоощущения на месте желтого квадрата пациент различает светлое пятно через 50-60сек. Голубой квадрат не выявляется.
Ориентировочная оценка бинокулярного зрения
Опыт со спицами.
Врач и пациент располагаются друг против друга на расстоянии 70-80см., каждый удерживая спицу за кончики. Обследуемый должен дотронуться свободным концом до кончика спицы врача. Исследование проводят бинокулярно. При отсутствии бинокулярного зрения отмечается промахивание (рис.7).
Ориентировочная оценка выстояния глазного яблока
Линейка устанавливается перпендикулярно на нарушенный край орбиты (рис.8) и определяется, напротив какого деления находится вершина роговицы исследуемого глаза.
Ориентировочная оценка внутриглазного давления
Больной смотрит вниз. Указательный палец врача помещается на верхние веки над хрящом. Затем врач попеременно каждым из этих пальцев надавливает на глаз, при этом ощущается плотность глазного яблока (рис.9). При нормальном давлении в глазу ощущается плотность вареного яйца без скорлупы, что составляет примерно 20мм.рт.ст.; плотность лимона соответствует примерно 30мм.рт.ст.; плотность яблока - 40мм.рт.ст.
6
II Физиологические параметры органа зрения
Края орбиты - При пальпации в норме отсутствуют: дефект, бугристость, припухлость, крепитация.
Положения глаза в орбите - При нормальном положении глазного яблока в орбите, оно почти не выступает из ее полости. При ориентировочной оценке вершина роговицы располагается на 13-18см. Разница между двумя глазами должна быть не более 2мм. Световой рефлекс от зеркала офтальмоскопа должен отражаться в центре зрачка каждого глаза.
Объем движения глазных яблок - При максимальном отведении глазного яблока кнаружи - наружный край должен доходить до наружной спайки век; кнутри - до области слезного мясца. При взгляде книзу за краем нижнего века должно быть больше половины роговой. При взгляде вверх - роговая оболочка заходит за край век приблизительно на 2мм.
Характер движения - В норме равномерное, иногда в крайних положениях возможен нистагм.
Исследование конвергенции - Палец, на который смотрит больной, приближают к глазу по средней линии. В норме, расхождение отмечается на достаточно близком расстоянии.
Веки
Положение - В норме нижний край на 0,5-1,0мм ниже лимба роговицы. Верхнее веко на 2мм прикрывает верхний лимб.
Ширина глазной щели - В норме длина 3-3,5мм, ширина 1,5см.
Состояние кожных покровов - Кожа в норме тонкая нежная, под ней рыхлая клетчатка.
Переднее и заднее ребро - Переднее - слегка закруглено, вдоль него растут ресницы. Заднее ребро – острое, плотно прилегает к глазному яблоку. В норме ресницы растут кнаружи. Верхние ресницы загибаются концами кверху, нижние – книзу.
Конъюнктива
Поверхность – гладкая, цвет – бледно-розовый, отделяемое – скудное, слизистое.
Слезные органы
Слезная железа - Кожа над железой не изменена, припухлости не отмечается, при пальпации безболезненна.
Слезные точки - В норме - погружены в слезное озеро.
Слезный мешок - В норме пуст и при надавливании на него из слезных точек ничего не выделяется.
7
Роговица
Прозрачность - В норме прозрачная.
Зеркальность - В норме изображения отражаются от поверхности роговицы.
Сосуды - Отсутствуют
Чувствительность - В норме высокая. При дотрагивании нитевидным концом ватного фитиля пациент пытается сомкнуть веки.
Передняя камера - В норме равномерная, влагопрозрачная.
Радужная оболочка
Цвет - Одинаковый на обоих глазах
Рисунок – Четкий
Зрачок - Размеры в среднем 2,5-4мм, одинаковой величины, расположены в центре, форма круглая, реакция на свет живая.
Цилиарное тело - При пальпации безболезненно.
Хрусталик - Прозрачный, зрачок черный.
Дата: 2019-03-06, просмотров: 333.