Симптоматические гипертензии — вторичные артериальные гипертензии, возникающие вследствие поражения органов и систем, регулирующих АД. Частота симптоматических гипертензий (по разным оценкам) составляет 10–25% всех артериальных гипертензий.
• Этиология.
† Поражения почек: острые и хронические гломерулонефриты и пиелонефриты, обструктивные нефропатии, поликистоз почек, заболевания соединительной ткани почек, диабетическая нефропатия, гидронефроз, врождённая гипоплазия почек, травмы почек, ренинсекретирующие опухоли, первичная задержка соли (например, синдром Лиддла).
† ЛС и экзогенные вещества, например пероральные контрацептивы, глюкокортикоиды, антидепрессанты, симпатомиметики, алкалоиды спорыньи, препараты лития, НПВС, циклоспорин, эритропоэтин, алкоголь, кокаин, пищевые продукты с тирамином в сочетании с ингибиторами моноаминооксидазы.
† Эндокринные заболевания: акромегалия, гипотиреоз, гиперкальциемия, гипертиреоз, синдром Иценко–Кушинга, альдостеронизм, врождённая гиперплазия надпочечников, феохромоцитома, вненадпочечниковая хромаффинома.
† Сосудистая патология: коарктация аорты и её основных ветвей, стеноз почечной артерии.
† Осложнения беременности.
† Систолические сердечно-сосудистые артериальные гипертензии (недостаточность аортального клапана, склероз аорты, артериовенозные фистулы, открытый артериальный проток.
† Неврологическая патология: повышение внутричерепного давления, опухоли мозга, энцефалиты, респираторный ацидоз, апноэ во время сна, острая порфирия, отравление свинцом, синдром Гийена–Барре.
• Проявления. Клиническая картина симптоматических артериальных гипертензий неспецифична и определяется поражением органов-мишеней.
† Поражение ЦНС: головная боль (основной симптом, часто при пробуждении и, как правило, в затылочной области), головокружение, нарушения зрения, преходящее нарушение мозгового кровообращения или инсульт, кровоизлияния в сетчатку или отёк соска зрительного нерва, двигательные расстройства и расстройства чувствительности.
† Признаки поражения сердца: сердцебиение, боли в грудной клетке, одышка (в связи с выраженными изменениями сердца при артериальной гипертензии каждый второй пациент имеет сердечные симптомы), клинические проявления ИБС, дисфункция левого желудочка или сердечная недостаточность.
† Поражение почек: жажда, полиурия, никтурия, гематурия.
† Поражение периферических артерий: холодные конечности, перемежающаяся хромота (поэтому необходимо сравнение пульса на лучевых и бедренных артериях для определения разницы наполнения и времени прихода пульсовой волны).
• Осложнения. Исследование, проведённое Американской Ассоциацией Кардиологов (июнь 1998 г.), показало, что риск инфаркта миокарда и инсульта значительно уменьшается при снижении диастолического АД до 83 мм рт.ст. (а не до 90, как рекомендовали ранее).
Гипертоническая болезнь
Гипертоническая болезнь — артериальная гипертензия неизвестной этиологии. Диагноз гипертонической болезни (эссенциальной, первичной артериальной гипертензии) устанавливают лишь методом исключения вторичных (симптоматических) артериальных гипертензий. Определение «эссенциальная» означает, что стойко повышенное АД при гипертонической болезни составляет сущность (главное содержание) этой артериальной гипертензии. Каких‑либо изменений в других органах, которые могли бы привести к артериальной гипертензии, при обычном обследовании не находят.
• Частота эссенциальной артериальной гипертензии составляет 95% всех артериальных гипертензий (при тщательном обследовании пациентов в специализированных стационарах эта величина снижается до 75%).
• Генетические аспекты.
† Семейный анамнез. Позволяет выявить наследственную предрасположенность к гипертонической болезни полигенной природы.
† Существует множество генетически детерминированных нарушений структуры и функции мембран клеток как возбудимого, так и невозбудимого типа в отношении транспорта Na+ и Ca2+.
• Этиология гипертонической болезни.
† Основная причина: повторный, как правило, затяжной психоэмоциональный стресс. Стресс‑реакция носит выраженный отрицательный эмоциональный характер.
† Главные факторы риска (условия, способствующие развитию гипертонической болезни) представлены на рис. 22–39.

Рис. 22–39. Факторы, участвующие в развитии гипертонической болезни. ГБ — гипертоническая болезнь, РАС — ренин-ангиотензиновая система, СНС — симпатическая нервная система.
‡ Избыток Na+ обусловливает (помимо прочего) два важных эффекта:
§ Усиление транспорта жидкости в клетки и их набухание. Набухание клеток стенок сосудов ведёт к их утолщению, сужению их просвета, повышению ригидности сосудов и снижению способности их к вазодилатации.
§ Повышение чувствительности миоцитов стенок сосудов и сердца к вазоконстрикторным факторам.
‡ Расстройства функций мембранных рецепторов, воспринимающих нейромедиаторы и другие БАВ, регулирующие АД. Это создаёт условие для доминирования эффектов гипертензивных факторов.
‡ Нарушения экспрессии генов, контролирующих синтез клетками эндотелия сосудорасширяющих агентов (оксида азота, простациклина, ПгE).
‡ Факторы окружающей среды. Наибольшее значение имеют профессиональные вредности (например, постоянный шум, необходимость напряжения внимания), условия проживания (включая коммунальные), интоксикация (особенно алкоголем, никотином, наркотиками), травмы мозга (ушибы, сотрясения, электротравма и др.).
‡ Индивидуальные характеристики организма.
§ Возраст. С возрастом (особенно после 40 лет) доминируют опосредованные диэнцефально‑гипоталамической областью мозга (они участвуют в регуляции АД) гипертензивные реакции на различные экзо‑ и эндогенные воздействия.
§ Повышенная масса тела, высокий уровень холестерина в сыворотке крови, избыточная продукция ренина.
§ Особенности реакции ССС на раздражители. Заключаются в доминировании гипертензивных реакций на самые различные воздействия. Даже незначительные эмоциональные (особенно негативного характера) влияния, а также факторы внешней среды приводят к существенному повышению АД.
• Классификация гипертонической болезни
† В России принята классификация гипертонической болезни (классификация ВОЗ, 1978), представленная в табл. 22‑6.
Таблица 22–6. Классификация гипертонической болезни.
| I стадия — повышение АД более 160/95 мм рт.ст. без органических изменений в сердечно-сосудистой системе |
| II стадия — повышение АД более 160/95 мм рт.ст. в сочетании с изменениями органов–мишеней (сердце, почки, головной мозг, сосуды глазного дна), обусловленные артериальной гипертензией, но без нарушения их функций |
| III стадия — артериальная гипертензия, сочетающаяся с поражением органов–мишеней (сердце, почки, головной мозг, глазное дно) с нарушением их функций |
† Формы эссенциальной артериальной гипертензии.
‡ Пограничная. Разновидность эссенциальной артериальной гипертензии, наблюдающаяся у лиц молодого и среднего возраста, характеризующаяся колебаниями АД от нормы до 140/90–159/94 мм рт.ст. Нормализация АД происходит спонтанно. Признаки поражения органов-мишеней, типичные для эссенциальной артериальной гипертензии, отсутствуют. Пограничная артериальная гипертензия встречается примерно у 20–25% лиц; у 20–25% из них затем развивается эссенциальная артериальная гипертензия, у 30% пограничная артериальная гипертензия сохраняется многие годы или всю жизнь, у остальных АД со временем нормализуется.
‡ Гиперадренергическая. Характеризуется синусовой тахикардией, неустойчивым АД с преобладанием систолического компонента, потливостью, гиперемией лица, чувством тревоги, пульсирующими головными болями. Проявляется в начальном периоде заболевания (у 15% больных сохраняется и в дальнейшем).
‡ Гипергидратационная (натрий-, объёмзависимая). Проявляется отёчностью лица, параорбитальных областей; колебаниями диуреза с преходящей олигурией; при употреблении симпатолитиков — задержкой натрия и воды; бледными кожными покровами; постоянными распирающими головными болями.
‡ Злокачественная. Быстро прогрессирующее заболевание с повышением АД до очень высоких величин с нарушением зрения, развитием энцефалопатии, отёка лёгких, почечной недостаточности. Злокачественная эссенциальная артериальная гипертензия чаще развивается при симптоматических артериальных гипертензиях.
• Основные звенья патогенеза гипертонической болезни.
† Стадия I гипертонической болезни.
‡ Инициальный фактор патогенеза гипертонической болезни — развитие невротического состояния. Характеризуется включением центрогенного нейрогенного звена патогенеза гипертонической болезни (рис. 22–40).
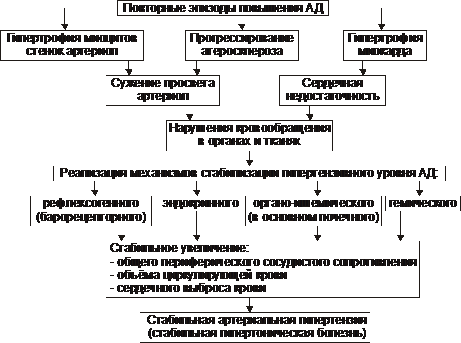
Рис. 22–40. Основные звенья патогенеза гипертонической болезни (стадия 1).
Центрогенный нейрогенный механизм включает:
‡ Формирование корково‑подкоркового комплекса устойчивого возбуждения. Он включает симпатические ядра заднего отдела гипоталамуса, а также адренергические структуры ретикулярной формации и сосудодвигательного центра.
‡ Усиление прессорных (гипертензивных) влияний на ССС. Реализуется по двум взаимозависимым — нервному и гуморальному — каналам.
Нейрогенные гипертензивные эффекты заключаются в активации симпатических нервных влияний на стенку артериол, венул, вен и на сердце.
§ Артериолы. Происходит длительное сужение их просвета и повышение ОПСС. Уровень АД в этих условиях существенно увеличивается.
При хронически повышенной симпатической стимуляции развивается гипертрофия ГМК артериол. Это потенцирует артериальную гипертензию и приводит к дальнейшему сужению просвета.
§ Венулы и вены. Симпатические нервные влияния приводят к сужению просвета ёмкостных сосудов, увеличению притока венозной крови к сердцу и — в связи с этим — повышению ударного и сердечного выбросов.
§ Сердце. Катехоламины реализуют свои положительные хроно‑ и инотропные эффекты. Это потенцирует увеличение сердечного выброса и повышение АД.
Гуморальные гипертензивные эффекты характеризуется активацией образования и высвобождения БАВ с гипертензивным действием: АДГ (вазопрессина), адреналина, АКТГ и кортикостероидов (минерало‑ и глюкокортикоидов), T3 и T4, эндотелина.
‡ Реализацию действия указанных выше гуморальных агентов. Это, параллельно с активацией симпатической нервной системы, обеспечивает повышение ОПСС, веноконстрикцию и увеличение (в связи с этим) возврата венозной крови к сердцу, увеличение ОЦК, увеличение сердечного выброса.
Эти эффекты закрепляют повышенный уровень АД или увеличивают его дополнительно.
‡ Нарастающая гипертрофия ГМК артериол и миокарда и развитие атеросклероза. Эти изменения являются результатом длительно повышенного АД. Они обусловливают нарушения кровообращения в органах и тканях (ишемию, венозную гиперемию), развитие гипоксии (в начале — циркуляторного, а затем — смешанного типа).
Данный этап развития гипертонической болезни обозначают как стадия I (стадия становления гипертонической болезни, или транзиторная). На этой стадии происходит повторное, преходящее, более или менее длительное, повышение АД выше нормы, но признаки поражения внутренних органов отсутствуют.
† Стадия II гипертонической болезни
‡ Стабилизация АД на повышенном уровне. Механизмы реализации этой стадии гипертонической болезни приведены на рис. 22–41.

Рис. 22–41. Основные звенья патогенеза гипертонической болезни (стадия 2).
Стабилизацию АД на повышенном уровне обеспечивают рефлексогенный, эндокринный, гемический механизмы.
§ Рефлексогенный (барорецепторный). Заключается в нарастающем снижении (или даже прекращении) афферентной депрессорной импульсации от барорецепторов дуги аорты, синокаротидной и других зон в адрес сосудодвигательного (прессорного) центра.
§ Эндокринный фактор. Характеризуется стимуляцией продукции и инкреции в кровь гормонов с гипертензивным действием.
§ Метаболический (гипоксический, органо‑ишемический). Включает почечные гипертензивные механизмы (вазоренальный и ренопаренхиматозный) и органо-ишемические. Они проявляются появлением избытка БАВ с гипертензивным действием, уменьшением образования БАВ с гипотензивным эффектом.
§ Гемический. Заключается в развитии в связи с хронической гипоксией полицитемии (в основном, за счёт значительного эритроцитоза) и повышенной вязкости крови (в связи с полицитемией и диспротеинемией).
Этот этап формирования гипертонической болезни обозначают как стадия II (стадия стабильной гипертензии).
На этой стадии регистрируются стабильно повышенное (гипертензивное) АД, а также признаки поражения тканей и внутренних органов (гипертрофия сердца, выраженный атеро‑ и артериосклероз, нефросклероз и другие).
† Стадия III гипертонической болезни
Проявляется органическими изменениями и характеризуется повреждением структурных элементов, грубыми расстройствами функций тканей и органов с развитием полиорганной недостаточности. Наиболее часто наблюдаются:
§ Выраженный атеро‑ и артериосклероз, приводящие к инфарктам в различных органах (наиболее часто — миокарда) и инсультам.
§ Кардиомиопатии. Одной из причин является нарушение сбалансированности роста структур миокарда — комплекс изнашивания гипертрофированного сердца.
§ Склеротическое поражение почек (первично сморщенная почка). Это название указывает на первично гипертензивный генез патологии почек при гипертонической болезни.
§ Дистрофические и склеротические изменения в других органах (мозге, эндокринных железах, сетчатке, сердце).
Описанный этап развития гипертонической болезни обозначают как стадия III гипертонической болезни, или стадия органных изменений.
Дата: 2019-02-25, просмотров: 384.