Для гепатита В характерно циклическое течение. Инкубационный период длится от 45 до 180 дней (обычно 2–4 мес).
В течении острого гепатита В выделяют преджелтушный, желтушный периоды и период реконвалесценции. Болезнь начинается мгновенно.
Преджелтушный период длится 1–5 нед. Характерны астеновегетативный (слабость, утомляемость, разбитость) и диспепсический (ухудшение аппетита, снижение вкусовых ощущений, тошнота, иногда рвота, горечь во рту, тяжесть и тупые боли в правом подреберье) синдромы.
Часты головная боль, нарушения сна. Примерно у 20–30% больных наблюдают боли в крупных суставах, уртикарную сыпь, повышение температуры тела, реже кожный зуд. Ещё до появления желтухи увеличивается печень (иногда и селезёнка), моча становится тёмной, в сыворотке крови повышается в 20–30 раз активность АЛТ и АСТ; в крови обнаруживают специфические маркёры HBV-инфекции (HBSAg, HВE-антиген, анти-НВС IgM). Преджелтушный период может отсутствовать, тогда потемнение мочи и желтушность склер служат первыми симптомами болезни.
С появлением желтухи самочувствие больных ухудшается: нарастает слабость, аппетит снижается вплоть до анорексии, отмечают постоянную тошноту, сухость и горечь во рту, нередко головную боль и головокружение и т.д., однако прекращается артралгия и нормализуется температура тела. В этот период печень обычно ещё более увеличивается: она мягкая, с гладкой поверхностью, чувствительна при пальпации. Желтуха нарастает постепенно, достигая своего максимума на 2–3-й неделе, интенсивность её может быть значительной. Моча становится тёмной, кал на высоте желтухи становится ахоличным. Продолжительность желтушного периода варьирует от нескольких дней до нескольких месяцев, чаще составляет 2–6 недель.
Гиперферментемию (с преимущественным повышением активности АЛТ в 30–50 раз) регистрируют в течение всего желтушного периода, затем происходит постепенное снижение её уровня. Белково-синтетическая функция печени при гепатите В нарушается при тяжёлом течении болезни, что проявляется снижением показателя сулемовой пробы, содержания альбумина, протромбинового индекса, активности β-липопротеидов. Показатель тимоловой пробы обычно не повышается.
В периферической крови каких-либо существенных отклонений от нормы нет, количество лейкоцитов нормальное или понижено.
Период реконвалесценции (выздоровления) может продолжаться до полугода. Клинико-биохимические изменения исчезают медленно. Относительно быстро нормализуется содержание билирубина в сыворотке крови (в течение 2–4 нед), а повышенная активность ферментов сохраняется от 1 до 3 мес. У ряда больных можно наблюдать волнообразный характер гиперферментемии в период реконвалесценции.
Необходимо учитывать, что рецидив заболевания с ферментативным обострением и гипербилирубинемией требует исключения HDV-инфекции.
Клинические варианты вирусного гепатита В могут быть самыми разнообразными: желтушный, безжелтушный, стёртый, инаппарантный (субклинический). Судить о частоте каждого из них сложно, так как диагностируют и соответственно регистрируют обычно только желтушный вариант. Между тем, по данным эпидемиологических исследований, безжелтушный вариант встречают в 20–40 раз чаще желтушного.
Одна из особенностей желтушного варианта гепатита В — выраженность в ряде случаев холестатического синдрома. При этом интоксикация незначительная, основная жалоба пациентов — зуд кожи; желтуха интенсивная, с зеленоватым или серо- зелёным оттенком кожи, сохраняется длительно. Печень значительно увеличена, плотная. Кал ахоличный, моча тёмная в течение длительного времени. В сыворотке крови — высокая билирубинемия, повышенное содержание холестерина и активности ЩФ, а уровень гипералатемии относительно невысок (5–10 норм). Желтушный период может затягиваться до 2–4 мес, полная нормализация биохимических сдвигов происходит ещё позже.
Вирусный гепатит В может протекать в лёгкой, среднетяжёлой или тяжёлой форме. Наиболее информативным для оценки тяжести вирусного гепатита признают синдром печёночной интоксикации, который проявляется слабостью, адинамией, снижением аппетита, вегетососудистыми нарушениями, а в отдельных случаях и нарушением сознания. Именно выраженность интоксикации (в сочетании с результатами лабораторного исследования, прежде всего протромбиновой активностью) характеризует тяжесть гепатита.
При лёгкой форме гепатита В интоксикацию не наблюдают или она незначительно выражена, интенсивность желтухи невелика, биохимические пробы выявляют лишь повышение билирубина в крови и гиперферментемию (при этом коэффициент де Ритиса менее 1). При среднетяжёлой форме интоксикация проявляется умеренной слабостью, непостоянной головной болью, снижением аппетита, тошнотой; желтуха яркая и стойкая. Биохимически, кроме изменений, присущих лёгкой форме, может выявляться незначительное снижение протромбиновой активности.
Тяжёлая форма гепатита В характеризуется нарастанием выраженности признаков интоксикации (слабость, аппетит отсутствует, постоянная тошнота, частая рвота). Появляются новые клинические признаки: адинамия, головокружение, мелькание мушек перед глазами, тахикардия, болезненность в области печени, сокращение размеров печени, геморрагический синдром (кровотечения из носа, кровоподтёки в местах инъекций и т.д.), лихорадка, желтуха обычно нарастает. Одновременно отмечают значительное снижение протромбиновой активности и показателя сулемовой пробы, возможно снижение активности трансфераз при нарастающей гипербилирубинемии.
Наиболее неблагоприятным осложнением тяжёлой формы вирусного гепатита В служит ОПЭ как проявление остро\ й или подострой дистрофии печени, которая, как и молниеносное (фульминантное) течение гепатита В, встречается редко (1–2% случаев). В случае развития указанных осложнений у 80–90% больных наступает летальный исход. Начальным проявлением ОПЭ становятся жалобы на головные боли. По мере нарастания тяжести заболевания могут появиться симптомы ОПЭ — инверсия сна, вялость и сонливость, заторможенность или возбуждение, негативизм, апатия или агрессия (I степень), «хлопающий» тремор, мелькание мушек перед глазами, чувство «провалов» (I–II степень), эхолалия, отсутствие продуктивного контакта с больным, сопор (III степень), полное отсутствие сознания, арефлексия (IV степень).
Диагностика гепатита В
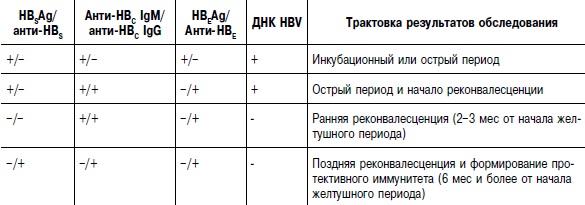
Острый гепатит В диагностируют на основании эпидемиологического анамнеза (переливание крови, операция, внутривенное введение наркотиков, другие парентеральные вмешательства, случайные половые связи в течение последних 6 месяцев, тесный контакт с носителями HBSAg) и клинико-лабораторных данных (постепенное начало, длительный преджелтушный период с диспепсическими расстройствами, артралгиями и экзантемой, выраженной слабостью; ухудшение самочувствия на фоне появления желтухи; гиперферментемия), однако эти данные не позволяют дифференцировать вирусный гепатит В от других вирусных гепатитов, поэтому необходима его верификация путём выявления специфических маркёров острой HBV-инфекции: HBSAg, анти-НВС IgM, HBEAg. Следует помнить, что HBSAg может выявляться в сыворотке крови «здоровых» носителей и больных хроническим гепатитом В. HBSAg появляется в крови через 3–5 нед после инфицирования, т.е. ещё в инкубационном периоде. Он обнаруживается у 80% больных острым гепатитом В. При гладком течении гепатит В в период реконвалесценции HBSAg исчезает, а через 3–4 месяца от начала заболевания появляются анти-HBS. Анти-HBS в сочетании с анти-HBС IgG при отсутствии HBSAg в крови нередко обнаруживают у взрослого населения, особенно часто в старших возрастных группах, что служит свидетельством перенесённой ранее инфекции HBV. При тяжёлом течении гепатита В HBSAg может выявляться только наиболее чувствительными методами и только в небольшой концентрации, при этом антитела к HBS-антигену появляются рано. При фульминантном течении HBSAg может не выявляться (так как в печени не происходит репродукция вируса вследствие массивного некроза), выявляются только анти-HBS. Таким образом, интерпретация положительного или отрицательного ответа на наличие HBSAg и анти-HBS требует учёта клинических данных, периода болезни и сопоставления с результатами выявления других маркёров HBV-инфекции.
Самым достоверным специфическим маркёром острого гепатита В являются анти-НВС IgM, которые появляются в конце инкубационного периода и сохраняются в течение всего периода клинических проявлений. В стадии реконвалесценции (4–6-й месяц от начала заболевания) анти-НВС IgM исчезают и появляются анти-НВС IgG (они сохраняются пожизненно). У вирусоносителей HBV анти-НВС IgM в крови отсутствуют. НВС-антиген в сыворотке крови не выявляют, его можно обнаружить лишь в ядрах гепатоцитов при исследовании биоптатов печени. У 10–20% больных острым гепатитом В анти-НВС IgM становится единственным маркёром вирусного гепатита В, это относится и к гепатиту В фульминантного течения.
В инкубационном периоде одновременно с HBSAg в сыворотке крови циркулирует HBE-антиген. Через несколько дней (3–8) после появления желтухи HBEAg исчезает из крови и появляются анти-НВЕ; такая сероконверсия всегда свидетельствует об остром гепатите В. Наличие HBEAg в крови отражает продолжающуюся репликативную фазу острой HBV-инфекции, а если HBEAg обнаруживается более 2–3 мес — склонность к хронизации процесса. Установлено, что инфекционная активность сыворотки, содержащей HBEAg, существенно выше, чем сыворотки с наличием анти-НВЕ. Индикация HBEAg и анти-НВЕ имеет не столько диагностическое, сколько эпидемиологическое и прогностическое значение.
Антигены и антитела к HBV определяются обычно методом ИФА.
В последнее десятилетие разработаны и внедрены в клиническую практику молекулярно-биологические методы, в частности, ПЦР, позволяющая выявить ДНК HBV в сыворотке крови, лимфоцитах, клетках печени, что указывает на репликацию HBV, являясь иногда единственным её маркёром, особенно в случае скрытой HBV-инфекции. Индикация HBV ДНК также позволяет диагностировать гепатит, вызванный мутантными штаммами HBV, при которых не выявляются другие маркёры — HBEAg, HBSAg и т.д. Суммарное исследование всех антигенов и антител и применение молекулярно-генетических методов в динамике болезни позволяет не только констатировать наличие НВV-инфекции, но и различать острую инфекцию (HBSAg в сочетании с анти-НВС IgM) от хронической (HBSAg в сочетании с анти-НВС IgG), судить о выздоровлении и сформировавшемся протективном иммунитете (анти-HBS более 10 ME), регистрировать сероконверсию — HBEAg/анти-НВЕ), выявить репликативную активность HBV (ДНК HBV+), определить форму хронического ВГВ (НВЕ-негативный или НВЕ-позитивный), прогнозировать течение болезни, судить об эффективности проводимой терапии.
Динамика сывороточных маркёров HBV при остром гепатите B и трактовка лабораторных показателей
Дата: 2019-02-02, просмотров: 424.