Лабораторная работа
О КАЗАНИЕ ПЕРВОЙ ПОМОЩИ ПОСТРАДАВШИМ
Цель работы: ознакомление с основными способами и приемами по оказанию первой помощи пострадавшим от различных поражающих факторов, приобретение навыка их выбора и применения в жизни и профессиональной деятельности.
Теоретический материал
Вызов скорой помощи с мобильных телефонов МТС - 030
Вызов скорой помощи с телефонов МЕГАФОН - 030
Вызов скорой помощи с мобильных телефонов TELE2 - 030
Точки прижатия артерий
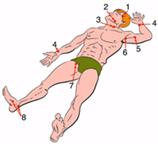
| 1. Височная 2.Челюстная 3.Сонная 4. Лучевая 5. Плечевая 6. Подмышечная 7. Бедренная 8. Большеберцовая На конечностях точка прижатия артерии к кости должна быть выше места кровотечения. На шее и голове - ниже раны или в ране (прижать пальцем). |
Пальцевое прижатие
Осуществляется по правилу 3Д: давить десять-десять. Это означает, что необходимо прижать артерию двумя руками (10 пальцами) к кости на 10 минут. Этого времени будет достаточно для остановки несильных кровотечений. Однако при обильной потере крови пальцевое прижатие не является надёжной мерой.
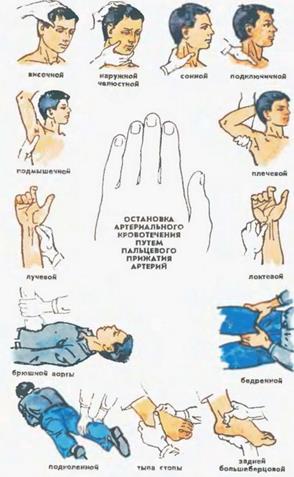
Места прижатия при кровотечениях из конкретных артерий
| Артерия | Место прижатия |
| Височная артерия | Височная кость |
| Наружная челюстная артерия | Нижняя челюсть |
| Сонная артерия | 7-й шейный позвонок |
| Подключичная артерия | Внутренняя поверхность ключицы |
| Подмышечная артерия | Головка плечевой кости |
| Плечевая артерия | Плечевая кость, внутренняя поверхность, под бицепсом |
| Локтевая артерия | Локтевая кость, по передней поверхности предплечья, со стороны мизинца |
| Лучевая артерия | Лучевая кость, по передней поверхности предплечья, со стороны большого пальца |
| Бедренная артерия | Бедренная кость |
| Подколенная артерия | Большеберцовая кость, по задней поверхности голени |
| Задняя большеберцовая артерия | Большеберцовая кость, по внутренней поверхности голени |
| Артерии тыла стопа | Предплюсневые кости стопы, по передней поверхности |
Способы временной остановки наружного кровотечения
Зажать кровоточащий сосуд (рану)
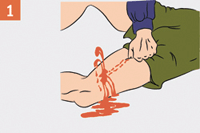
| Артерию следует сильно прижать мякотью двух-четырех пальцев или кулаком к близлежащим костным образованиям до исчезновения пульса. |
Пальцевое прижатие артерии болезненно для пострадавшего и требует большой выдержки и силы от оказывающего помощь. До наложения жгута не отпускай прижатую артерию, чтобы не возобновилось кровотечение. Если начал уставать, попроси кого-либо из присутствующих прижать твои пальцы сверху.
Первая помощь при ранениях
Раной называется любое повреждение, связанное с нарушением целостности кожи или слизистых оболочек.
Независимо от происхождения рана характеризуется следующими признаками: болью, зиянием (расхождением) краев раны, кровотечением и нарушением функций.
Интенсивность боли зависит от количества нервных окончаний в области повреждения, от характера ранящего оружия и от индивидуальных особенностей организма.
Зияние или расхождение краев раны зависит от размера раны, сократимости мягких тканей, характера повреждения. Сила кровотечения определяется видом и количеством поврежденных сосудов в области ранения.
Нарушение функции зависит от области повреждения и наиболее значительны при повреждении суставов, позвоночника, черепа, внутренних органов.
Классификация ран различна. Наиболее удобно деление ран в зависимости от вида ранящего предмета.
От острого оружия:
а) резаные раны возникают от воздействия острого режущего предмета (ножа, скальпеля, бритвы, стекла и т.д.) и характеризуются сравнительно небольшой глубиной, ровными краями, значительным кровотечением (сосуды, пересеченные под углом, вдоль или поперек плохо тромбируются) и хорошим заживлением с образованием хорошего линейного рубца;
б) колотые раны являются результатом воздействия штыка, шила, гвоздя и т.д. Колотая рана характеризуется глубоким извитым раневым каналом, небольшим размером наружного отверстия, отсутствием или слабо выраженным наружным кровотечением при опасном повреждении внутренних органов и крупных сосудов;
в) рубленые раны образуются при ударе острым и тяжелым предметом (сабля, топор и т.д.), сопровождаются повреждением не только мягких тканей, но и костей, и внутренних органов. Заживление таких ран длительное с различными осложнениями (остеомиелит, деформация кости, нарушение функции конечности).
От тупых предметов различают раны:
а) ушибленные;
б) рваные;
в) размозженные.
Эти раны возникают от воздействия какого-либо тупого предмета (палка, камень и т.д.) и характеризуются обширным повреждением мягких тканей, небольшой глубиной, неровными краями и слабо выраженным кровотечением. Раны, нанесенные тупыми предметами, медленно заживают, в большинстве случаев нагнаиваются (обрывки омертвевших тканей являются хорошей питательной средой для микробов), и сопровождаются не только повреждением мягких тканей, но и костного скелета.
От огнестрельного оружия различают:
а) сквозные раны, при которых имеется входное отверстие (меньшего размера с втянутыми краями), раневой канал и выходное отверстие (более крупного размера с развороченными краями);
б) слепые раны, при которых имеется раневой канал и лишь одно входное отверстие. Пуля или осколок остается в тканях человека;
в) касательные раны характеризуются наличием раневой борозды, т.к. пуля или осколок лишь задевают кожные покровы.
Значительно реже имеют место:
а) укушенные раны (в результате укуса человека или животного). Течение таких ран осложняется развитием инфекции или заражением ран вирусом бешенства;
б) отравленные раны возникают при укусе змей, скорпионов;
в) комбинированные раны - при заражении раны радиоактивными и отравляющими веществами («раны-миксты»).
В зависимости от проникновения в полости тела (брюшная или грудная полость, полость черепа) все раны делятся на проникающие и непроникающие.
Кроме того, принято делить раны на чистые (нанесенные стерильным инструментом в момент оперативного вмешательства) и инфицированные (случайные).
Первая помощь при любом ранении заключается, прежде всего, в обнаружении раны, снятии одежды и обуви с пострадавшего. Брюки, рубашка, гимнастерка разрезаются по шву сбоку на стороне ранения, обувь - сзади. Снятие одежды производится в первую очередь со здоровой конечности и только потом с больной.
Нельзя ни в коем случае дотрагиваться до раны руками, извлекать из нее глубоко вошедшие инородные тела, удалять прилипшие к ней остатки одежды. Рану нельзя промывать водой - это способствует инфицированию. Её промывают раствором перекиси водорода. Затем кожу вокруг раны следует обработать спиртом, бензином, зеленкой или йодом (прижигающими), после этого наложить повязку с помощью стерильного бинта, индивидуального перевязочного пакета или любой чистой ткани. При необходимости (кровотечении) накладывают жгут или закрутку из подручного материала. При обширных ранениях производится иммобилизация (создание неподвижности) с помощью шин или подручных средств.
Первая помощь при ранении живота
| Нельзя вправлять выпавшие органы в брюшную полость. Запрещено пить и есть! Для утоления чувства жажды смачивай губы. |

| Вокруг выпавших органов положи валик из марлевых бинтов (защити выпавшие внутренние органы). |

| Поверх валиков наложи асептическую повязку. Не прижимая выпавшие органы, прибинтуй повязку к животу. |

| Наложи холод на повязку. |
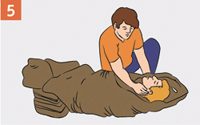
| Защити пострадавшего от переохлаждения. Укутай теплыми одеялами, одеждой. |
Вызови (самостоятельно или с помощью окружающих) "скорую помощь", обеспечь доставку пострадавшего в лечебное учреждение.
Первая помощь при проникающем ранении грудной клетки
Признаки: кровотечение из раны на грудной клетке с образованием пузырей, подсасывание воздуха через рану.
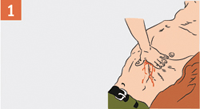
| При отсутствии в ране инородного предмета прижми ладонь к ране и закрой в нее доступ воздуха. Если рана сквозная, закрой входное и выходное раневые отверстия. |

| Закрой рану воздухонепроницаемым материалом (герметизируй рану), зафиксируй этот материал повязкой или пластырем. |
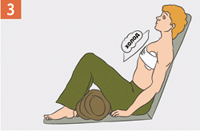
| Придай пострадавшему положение "полусидя". Приложи холод к ране, подложив тканевую прокладку. |
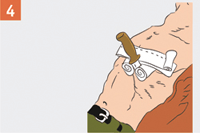
| При наличии в ране инородного предмета зафиксируй его валиками из бинта, пластырем или повязкой. Извлекать из раны инородные предметы на месте происшествия запрещается! |
Вызови (самостоятельно или с помощью окружающих) "скорую помощь", обеспечь доставку пострадавшего в лечебное учреждение.
Первая помощь при ожогах
Ожог - это повреждение тканей под действием высокой температуры, едких химических веществ, электротока и излучений.
Соответственно повреждающему фактору ожоги делятся на термические, химические, электрические и радиационные (лучевые).
Для ожогов имеет значение не только вид фактора поражения, но и длительность (экспозиция) его действия.
Наиболее часто встречаются термические ожоги. В зависимости от температуры и длительности ее воздействия образуются ожоги различной степени.
Ожог I степени характеризуются покраснением и отеком пораженного участка кожи, и жгучей болью.
При ожоге II степени на фоне покрасневшей кожи появляются небольшие пузыри, наполненные прозрачным содержимым, и ощущается резкая боль.
Ожоги III степени характеризуются обширными пузырями, часть из которых вскрывается. На месте вскрывшихся пузырей видна влажная розовая поверхность с участками бледного белесоватого цвета или плотный сухой темно-серый струп (корочка).
Ожоги I, II степени называют поверхностными, т.к. поражается только поверхностный слой кожи (до ростового слоя). Заживление таких ожогов происходит самопроизвольно. При ожогах III степени поражаются все слои кожи, а при ожогах IV степени (обугливание) поражается кожа, подкожная клетчатка и подлежащие ткани вплоть до костей. Заживление ожогов III и IV степени невозможно без пересадки кожи.
Тяжесть ожога характеризуется не только глубиной, но и площадью поражения.
Площадь поражения определяется двумя способами:
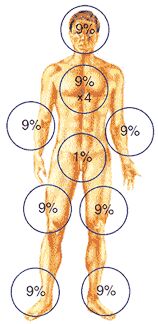
1. Правило ладони: площадь ладони человека составляет приблизительно 1% от поверхности тела (1,6 м2).
2. Правило девятки:
Чтобы определить долю поврежденной поверхности, в человеческом теле принято выделять 11 сегментов по 9 процентов (так называемое правило «девяток»).
Вся поверхность тела разбита на участки, кратные 9 от общей поверхности тела, принятой за 100%. Голова и шея составляют 9%, верхняя конечность - 9%, нижняя конечность - 18%, задняя и передняя поверхность туловища - по 18% и область промежности - 1%. При обширных ожогах всегда возникает нарушение жизнедеятельности различных органов и систем организма, которое проявляется в виде ожоговой болезни.
Важная информация
Никогда не прикладывайте лед к месту ожога, не смазывайте его маслом, жиром, мазью или кремом.
Оказание первой помощи пострадавшему предусматривает:
1. Вынос из зоны огня.
2. Тушение горящей одежды (покрыть одеялом, мешком, пальто, т.е. прекратить доступ воздуха к огню).
3. Одежду, прилипшую к ране, не отрывать, а обрезать ножницами.
4. Наложение стерильной сухой повязки на область ожога (если нет стерильного перевязочного материала, то можно использовать любую чистую свежевыглаженную хлопчатобумажную ткань, простынь). Повязки с мазями, жирами, красящими веществами загрязняют ожоговую поверхность, затрудняют последующую диагностику и лечение ожогов, поэтому не рекомендуются к использованию.
5. Провести иммобилизацию при обширных ожогах.
6. Создать полный покой пострадавшему.
7. Вызвать медработника, скорую помощь.
Первая помощь при термических ожогах

| Убедись, что тебе ничто не угрожает. Останови (сбей с ног) пострадавшего. |

| Потуши горящую одежду любым способом (накрой человека покрывалом). |
Вызови (самостоятельно или с помощью окружающих) "скорую помощь". Обеспечь доставку пострадавшего в ожоговое отделение больницы.
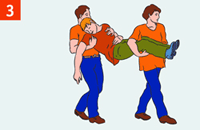
| Вынеси (выведи) пострадавшего за пределы зоны поражения. Орошать место ожога разведенным водой спиртом (1:1), водкой 2-3 минуты (охлаждение, дезинфекция, обезболивание), затем холодной водой 15-30 минут. |
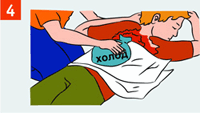
| Пузыри не вскрывать, прилипшую одежду обрезать вокруг ожоговой раны! Из раны не удалять посторонние предметы и прилипшую одежду! Наложи на ожоговую поверхность стерильную повязку и холод поверх повязки. Дай обильное теплое подсоленное питье (минеральную воду). |
4.4. Первая помощь при переломах
Переломом называется частичное или полное нарушение целости кости, при полном переломе кости костные отломки, как правило, смещаются, при частичном переломе - образуются трещины или надлом.
Переломы делятся на травматические и патологические (при туберкулезе, остеомиелите, опухолях).
Травматические переломы делятся на:
- открытые (с повреждением кожи в месте перелома);
- закрытые (без повреждения кожи).
В зависимости от направления повреждающей силы переломы делятся на поперечные, косые, продольные, винтообразные, оскольчатые. Наиболее тяжело протекают оскольчатые переломы со смещением кости.
Основными признаками перелома являются:
а) боль, которая усиливается при движении или ощупывании места перелома;
б) нарушение функции конечности;
в) деформация (изменение нормальной формы) сломанного участка кости;
г) укорочение конечности;
д) появление подвижности в месте повреждения;
е) крепитация (шум трения отломков кости друг о друга) при ощупывании.
Первая помощь должна быть направлена на снятие боли и наложение фиксирующей повязки или транспортной шины и остановке кровотечения при открытом переломе. Для уменьшения боли и кровотечения на область повреждения целесообразно наложить полотенце, смоченное холодной водой или пузырь со льдом. Затем осторожно приступить к наложению шины.
При открытых переломах производится временная остановка кровотечения, накладывается стерильная повязка на рану (причем ни в коем случае нельзя удалять из раны или вправлять в рану костные отломки), а затем проводится транспортная иммобилизация (создание неподвижности поврежденной конечности).
Для иммобилизации используется чаще всего специальные шины. Если нет стандартных шин, то применяют шины, сделанные из подручного материала (доски, палки, лыжи, штакетник, фанера, ветки деревьев и т. д.)
Шину накладывают таким образом, чтобы она фиксировала два сустава, выше и ниже места перелома. При переломе плечевой или бедренной кости фиксируются три сустава.
При наложении шин необходимо соблюдать ряд основных правил:
1. Шина подгоняется по здоровой конечности.
2. Шина накладывается поверх одежды и обуви.
3. На костные выступы обязательно помещаются ватные прокладки.
4. Шина прибинтовывается бинтами от периферии к центру.
5. Шина накладывается в функционально выгодном положении конечности, т. е. конечность слегка сгибают в суставах, чтобы ослабить натяжение мышц и сухожилий. Наложение шин при отдельных видах переломов имеет свои особенности.
При переломе костей кисти шину накладывают от кончиков пальцев до середины предплечья. Пальцы должны быть полусогнуты. В руку вкладывается ватно-марлевый валик. Предплечье поворачивают ладонной поверхностью к туловищу. Руку подвешивают на косынке.
При переломе костей предплечья шина должна идти от кончиков пальцев до середины плеча. Руку сгибают в локтевом суставе под прямым углом, предплечье поворачивают к туловищу, пальцы должны быть полусогнуты. Шину прибинтовывают, а руку подвешивают на косынке.
При переломе плечевой кости шина должна захватывать всю поврежденную конечность от кончиков пальцев до внутреннего угла лопатки здоровой стороны. При этом фиксируются лучезапястный, локтевой и плечевой суставы. Руку сгибают в локтевом суставе, ладонь поворачивают к груди, накладывают шину и подвешивают на косынке или прибинтовывают к туловищу.
При переломе костей стопы шина изгибается в виде буквы «Г» и накладывается по задней поверхности голени и подошвенной поверхности стопы, которая фиксируется под прямым углом к голени. Длина шины должна быть от кончиков пальцев до середины голени.
При переломе костей голени шина накладывается так же, как и в предыдущем случае, только шина должна идти от кончиков пальцев до середины бедра.
При переломе бедренной кости иммобилизацию проводят с помощью трех шин. Одна из шин идет от подмышечной впадины до края стопы, другая - от промежности до края стопы, третья шина идет по задней поверхности бедра, голени и подошвенной поверхности стопы до кончиков пальцев.
При отсутствии шин и подручных материалов поврежденную конечность можно прибинтовать к здоровой конечности. После иммобилизации пострадавшего необходимо доставить в лечебное учреждение.
Первая помощь при переломах костей

| Убедись, что ни тебе, ни пострадавшему ничто не угрожает, вынеси (выведи) пострадавшего за пределы зоны поражения. |
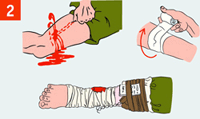
| При открытых переломах сначала останови наружное кровотечение. |

| Обеспечь неподвижность места переломов костей с помощью шин или подручных средств (ветка, доска) поверх одежды. |
Вызови (самостоятельно или с помощью окружающих) "скорую помощь".
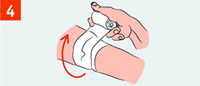
| Наложи на рану асептическую повязку. При открытом переломе. |

| Положи холод (пакет со льдом) на повязку над раной (на больное место). |

| Укутай пострадавшего теплым (спасательным) одеялом, одеждой. |
Правила иммобилизации (обездвиживания)
Иммобилизация является обязательным мероприятием. Только при угрозе пострадавшему спасателю допустимо сначала перенести пострадавшего в безопасное место.
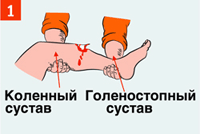
| Иммобилизация выполняется с обездвиживанием двух соседних суставов, расположенных выше и ниже места перелома. |
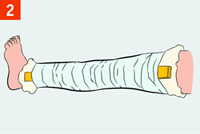
| В качестве иммобилизирующего средства (шины) можно использовать плоские узкие предметы: палки, доски, линейки, прутья, фанеру, картон и др. Острые края и углы шин из подручных средств должны быть сглажены. Шину после наложения необходимо зафиксировать бинтами или пластырем. Шину при закрытых переломах (без повреждения кожи) накладывают поверх одежды. |
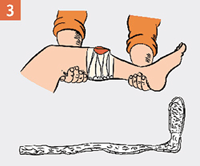
| При открытых переломах нельзя прикладывать шину к местам, где выступают наружу костные отломки. |
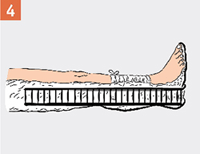
| Шину на всем протяжении (исключая уровень перелома) прикрепить к конечности бинтом, плотно, но не очень туго, чтобы не нарушалось кровообращение. При переломе нижней конечности шины накладывать с двух сторон. |
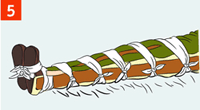
| При отсутствии шин или подручных средств поврежденную ногу можно иммобилизировать, прибинтовав ее к здоровой ноге, а руку - к туловищу. |
4.5. Первая помощь при синдроме длительного сдавления
В результате длительного сдавливания или раздавливания конечности тяжелым предметом (при землетрясениях, оползнях, лавинах, обвалах в шахтах и т. д.) у человека возникает повреждение мягких тканей и в результате всасывания в кровь общее отравление продуктами распада тканей. Это поражение называется синдромом длительного сдавления или травматическим токсикозом.
В результате длительного сдавливания мягких тканей в них нарушается кровообращение, что приводит к возникновению в мышцах участков омертвения и распада тканей. Развитие некробиотических процессов ведет к выбросу в кровяное русло токсичных продуктов распада тканей. Это является причиной тяжелого токсического шока. В дальнейшем миоглобин (мышечный белок) оседает в почечных канальцах, что вызывает тяжелое поражение почек и развитие почечной недостаточности. При отсутствии эффективной помощи пострадавшие погибают в ранние сроки после травмы от шока или в течение первых 7-10 дней от почечной недостаточности.
Сразу после освобождения пострадавшего из-под развалин или завалов его состояние может быть удовлетворительным. Боль, которая в начале сдавливания конечности была очень сильной, через несколько часов притупляется. Освобождение конечности (без наложения жгута) спасателями вызывает резкое ухудшение состояния пострадавшего с потерей сознания, падением артериального давления и непроизвольным мочеиспусканием. Кожа поврежденной конечности сначала бледная, постепенно приобретает багрово-синюшную окраску. Конечность холодная на ощупь, пульс не определяется, движение отсутствует. Позднее конечность отекает, и появляются нестерпимые боли. Вскоре появляются признаки тяжелого поражения почек (резкое сокращение количества выделяемой мочи вплоть до полного ее отсутствия).
Неотложная помощь: перед освобождением конечности необходимо наложить жгут выше места сдавливания так же, как и при временной остановке кровотечения. Если перед освобождением конечности из-под тяжести не удалось наложить жгут, то его накладывают сразу после ее освобождения. Затем её иммобилизуют транспортной шиной (даже при отсутствии переломов) и придают ей возвышенное положение (подкладывают подушку, валик, одежду и пр.), пострадавшему дают внутрь обезболивающее средство - анальгин, седалгин и др., и пострадавшего срочно эвакуируют в лечебное учреждение.
4.6. Понятие о реанимации, признаки клинической и биологической смерти
Реанимация или оживление представляет собой восстановление жизненно-важных функций организма, прежде всего дыхания и кровообращения.
Реанимацию проводят тогда, когда отсутствуют дыхание и сердечная деятельность или они угнетены настолько, что не обеспечивают минимальных потребностей организма.
Такое состояние, т.е. отсутствие дыхательной и сердечной деятельности, может возникнуть при:
- поражении электротоком, молнией;
- инфаркте миокарда;
- тяжелой механической травме жизненно важных органов;
- остром отравлении;
- утоплении или удушье разного происхождения;
- общем замерзании;
- различных видах шока, коме, коллапсе.
Возможность оживления основана на том, что смерть никогда не наступает сразу, ей всегда предшествует переходная стадия - терминальное состояние. Изменения, происходящие в организме при умирании, не сразу необратимы и при своевременном оказании помощи могут быть полностью устранены.
В терминальном состоянии различают агонию и клиническую смерть. Агония характеризуется затемненным сознанием, резким нарушением сердечной деятельности и падением артериального давления, расстройством дыхания, отсутствием пульса. Кожа пострадавшего холодная, бледная или с синюшным оттенком. После агонии наступает клиническая смерть.
Затемнение сознания - нарушение психических функций, характеризующееся гл. обр. расстройством восприятия и переработки впечатлений и ведущее обыкновенно к дезориентировке. Простейшей формой 3. сознания является бессознательное состояние, т. е. полное уничтожение на известный промежуток времени как видимых псих. проявлений, так и субъективных переживаний, развивающееся в результате или травматических повреждений, или резких изменений условий мозгового кровообращения (сотрясения и ушибы мозга, мозговые кровоизлияния, спазмы мозговых сосудов, расстройства общего кровообращения, вызывающие анемию мозга, и пр.).
Каждый человек, даже не имеющий никакого отношения к медицине, должен знать и уметь применить простые приемы оживления (реанимации) при внезапной смерти в первые 2-3-4 минуты, т.е. не допустить перехода клинической смерти в биологическую.
Клиническая смерть характеризуется остановкой кровообращения и дыхания, но при этом сохраняется возможность восстановления жизнедеятельности.
Самые высокоорганизованные клетки человеческого тела - клетки коры головного мозга могут жить без кислорода не более 5-6 минут. После этого срока они безвозвратно гибнут. Клиническая смерть переходит в биологическую или необратимую смерть.
Следует знать, что продолжительность клинической смерти в 5-6 минут имеет место при внезапном развитии умирания, когда сохранены тканевые запасы кислорода и энергии и не успели развиться явления кислородного голодания клеток. Если же смерть возникает в результате длительной и тяжелой болезни, как ее естественный финал, то в этих условиях клиническая смерть быстро переходит в биологическую, и даже быстро и правильно проведенная реанимация не дает положительного результата.
Эффективность приемов оживления зависит, прежде всего, от фактора времени: при внезапной остановке кровообращения реанимация, начатая в первые 3 минуты, дает положительные результаты в 15-18 раз чаще, чем в случаях, когда она проводилась на 4-5-ой минуте.
Успех в борьбе с клинической смертью находится в прямой зависимости от быстроты действий человека, который первым увидел умирающего. К сожалению, довольно часто случается, что человек, даже обладающий навыками реанимации, теряет драгоценные секунды, т.к. не имеет четкого представления о диагностике остановки кровообращения.
Признаки остановки кровообращения делятся на ранние, появляющиеся в первые 10-15 секунд, и поздние, которые наблюдаются в первые 20-60 секунд клинической смерти.
К ранним признакам относятся:
1. исчезновение пульса на крупных артериях;
2. отсутствие сознания;
3. судороги.
Исчезновение пульса на сонной артерии - самый ранний симптом прекращения кровообращения. Время, затраченное на поиски пульса, должно быть минимальным. Второй и третий пальцы располагаются на области гортани, а затем, без сильного надавливания ими, прощупывается боковая поверхность шеи в области поперченного отростка IV шейного позвонка, приблизительно посередине шеи сбоку. Следует иметь в виду, что отсутствие пульса на лучевой артерии не является достоверным признаком остановки кровообращения. Например, во время кровотечения, при резком спазме сосудов пульс на лучевой артерии не прощупывается, но при этом больной может быть в ясном сознании.
Потеря сознания появляется через 10-12 секунд после прекращения кровотока по артериальным стволам мозга. Следует знать, что ориентация только по данному признаку может привезти к ошибке. Например, обморок или инсульт можно принять за остановку кровообращения. Поэтому отсутствие сознания надо считать ранним и достоверным, но не единственным признаком отсутствия кровоснабжения мозга. Для констатации остановки кровообращения считается достаточным наличие трех признаков (сказано выше) - исчезновение пульса на крупных артериях (сонной), отсутствие сознания, судороги.
Судороги не являются постоянным признаком, но иногда бывают первым, что бросается в глаза. Практика показывает, что много людей было спасено от смерти только потому, что врачи или просто грамотные люди, но не медики, верно оценили появившиеся судороги и не отнесли их на счет эпилепсии, а мгновенно проверили другие признаки остановки кровообращения.
К поздним признакам остановки кровообращения следует отнести:
1. расширение зрачков;
2. остановка дыхания;
3. изменение цвета кожи.
Расширение зрачков без их реакции на свет является признаком кислородного голодания коры головного мозга. Это довольно достоверный признак. Одновременно с расширением зрачков наблюдается появление «сухого селедочного блеска». Глаз выглядит мертвым в связи с прекращением слезоотделения и мгновенным подсыханием роговицы.
Следует помнить, что ширина зрачка может зависеть от влияния некоторых медикаментозных средств. Так, атропин расширяет зрачок, а наркотические анальгетики и фосфорорганические соединения - сужают.
Остановка дыхания или дыхание агонального типа - один из абсолютных ориентиров. Установить отсутствие самостоятельного дыхания не представляет труда. Особого внимания заслуживает агональное дыхание - это судорожное дыхание с большой амплитудой дыхательных движений, коротким максимальным вдохом и быстрым и полным выдохом, с частотой 2-6 дыханий в минуту (так дышат рыбы, выброшенные на берег). Дыхание агонального типа является неоспоримым признаком остановки кровообращения. Практика показывает, что если в этом случае начать непрямой массаж сердца, то можно обойтись без искусственного дыхания, т.к. обычно быстро восстанавливается самостоятельное дыхание.
Появление землисто-серой окраски кожи является наименее четким симптомом остановки кровообращения. На цвет кожи может влиять содержание гемоглобина в крови, а также действие некоторых химических веществ. Так, при отравлении угарным газом и цианидами сохраняется розовый цвет кожи.
Суммируя сказанное, сделаем вывод, что наиболее достоверными признаками остановки кровообращения являются:
1. исчезновение пульса на крупных сосудах;
2. потеря сознания;
3. остановка дыхания;
4. расширение зрачков.
При наличии этих признаков диагноз «Клиническая смерть» не вызывает сомнений и необходимо проведение мероприятий высшей срочности - искусственной вентиляции легких и непрямого массажа сердца.
Приемы сердечно-легочной реанимации. Искусственная вентиляция легких и непрямой массаж сердца
Основные задачи при возвращении к жизни человека (реанимации), находящегося в клинической смерти, заключаются в обеспечении проходимости дыхательных путей, поддержания вентиляции легких и кровообращения.
Экстренное восстановление проходимости верхних дыхательных путей. Этот метод состоит из нескольких приемов. Прежде всего, больного укладывают горизонтально на спину. Голову максимально запрокидывают назад, под плечевой пояс подкладывают валик из ткани или кусок дерева (бревна), или спасатель подкладывает одну руку под шею, а другую помещает на лоб больного. Необходимость проведения этого приема связана с тем, что в бессознательном состоянии у человека происходит расслабление мышц шеи и головы. В результате этого происходит западение корня языка и надгортанника и закупорка дыхательных путей. Это явление возникает при горизонтальном положении больного на спине (даже на животе), а при наклоне головы пострадавшего вперед (иногда несведущие люди, оказывающие помощь, даже подкладывают под голову подушку) закупорка наступает в 100% случаев. Хорошо известно, что значительная часть людей, впавших в бессознательное состояние, погибает от удушения собственным языком. При запрокидывании головы назад язык отодвигается вперед и освобождает дыхательные пути.
После запрокидывании головы делается пробный вдох «ото рта ко рту» (техника излагается ниже). В случае неэффективности пробного вдоха максимально выдвигают нижнюю челюсть вперед и вверх. Для этого либо поднимают подбородок одной рукой, помещая один палец в рот пострадавшего, либо захватывают нижнюю челюсть двумя руками у основания, зубы нижней челюсти должны располагаться впереди линии зубов верхней челюсти.
Оптимальные условия для обеспечения проходимости верхних дыхательных путей создаются при одновременном запрокидывании головы, предельном выдвижении нижней челюсти и раскрытии рта больного.
Причиной закупорки воздухоносных путей кроме корня языка могут быть инородные тела (зубные протезы, сгустки крови, слизь). Их необходимо быстро убрать при помощи платка на пальце или салфетки, затрачивая на эту манипуляцию минимальное время. Голова пострадавшего в это время должна быть повернута набок, чтобы предупредить попадание инородных тел в дыхательные пути.
Лабораторная работа
О КАЗАНИЕ ПЕРВОЙ ПОМОЩИ ПОСТРАДАВШИМ
Цель работы: ознакомление с основными способами и приемами по оказанию первой помощи пострадавшим от различных поражающих факторов, приобретение навыка их выбора и применения в жизни и профессиональной деятельности.
Теоретический материал
Дата: 2019-12-09, просмотров: 419.