МИНИСТЕРСТВО ОБРАЗОВАНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
СИБИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
МАТОЧНЫЕ КРОВОТЕЧЕНИЯ
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Учебно-методическое пособие
для студентов 6 курса медицинского университета
ТОМСК – 2003

УДК 618.14-005.1
Р 71
М 346
Учебно-методическое пособие для студентов медицинских ВУЗов. МАТОЧНЫЕ КРОВОТЕЧЕНИЯ. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
Авторы:
Радионченко Анна Алексеевна, член-корр. РАМН, доктор мед.наук,
профессор кафедры акушерства и гинекологии СибГМУ;
Болотова Валентина Петровна кандидат мед.наук, доцент кафедры
акушерства и гинекологии СибГМУ;
Стрелис Лариса Степановна, кандидат мед.наук, доцент кафедры
акушерства и гинекологии СибГМУ.
Под редакцией:
Евтушенко Ирины Дмитриевны, доктора мед.наук, профессора,
заведующей кафедрой акушерства и гинекологии СибГМУ.
Настоящее пособие предназначается для студентов 6 курса медицинского университета, которые начинают учиться мышлению не от общего к частному, от болезни к больному, а в противоположном направлении – от жалобы к болезни. В освоении методики работы «у постели больной» будущему врачу помогут клиническая лекция, графологические структуры, перечень органических и функциональных заболеваний, сопровождающихся кровотечением, список медикаментов и гормональных средств. Методическое пособие утверждено учебно-методической комиссией лечебного факультета (протокол №1 от 21.10.2002 г.) и центральным методическим советом СибГМУ (протокол №4 от 26.02.2003 г.). Рекомендовано к изданию Учебно-методическим объединением по медицинскому и фармацевтическому образованию ВУЗов России (16.06.2003 г.).
Рецензенты:
И. С. Сидорова, член-корр. РАМН, доктор мед.наук, ММА им. И.М. Сеченова;
А. Д. Макацария, доктор мед.наук, ММА им. И.М. Сеченова;
Л.И. Кох, доктор мед.наук, СибГМУ.
СОДЕРЖАНИЕ УЧЕБНО-МЕТОДИЧЕСКОГО ПОСОБИЯ «МАТОЧНЫЕ КРОВОТЕЧЕНИЯ. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ»
Стр.
| 1. | Цель обучения | 3 |
| 2. | Клиническая лекция | 4 |
| 3. | Приложение №1 | |
| (перечень заболеваний с синдромом маточного кровотечения) | 11 | |
| 4. | Приложение №2 | |
| (основные и дополнительные методы диагностики) | 12 | |
| 5. | Приложение №3 | |
| (морфологическая картина эндометрия) | 13 | |
| 6. | Приложение №4 | |
| (тесты функциональной диагностики яичников) | 14 | |
| 7. | Графологические структуры | 15 |
| 8. | Перечень медикаментов | 17 |
| 9. | Вопросы для самоподготовки | 18 |
| 10. | Контроль знаний. Ситуационные клинические задачи | |
| (диагностические и лечебные) | 19 | |
| 11. | Список сокращений | 26 |
| 12. | Список литературы | 27 |
ЦЕЛЬ:
Студент должен уметь: поставить предварительный диагноз гинекологического заболевания, сопровождающегося маточным кровотечением, построить план обследования, оказать экстренную помощь.
Студент должен знать: причины маточных кровотечений в ювенильном детородном, климактерическом периодах жизни женщины и в постменопаузе, клиническую картину, диагностические методы, лечебные мероприятия для гемостаза, регуляции и подавления менструальной функции.
МАТОЧНЫЕ КРОВОТЕЧЕНИЯ В ЮВЕНИЛЬНОМ, ДЕТОРОДНОМ, КЛИМАКТЕРИЧЕСКОМ ВОЗРАСТЕ
И В ПОСТМЕНОПАУЗЕ
(клиническая лекция)
«Маточные кровотечения – сказанное страдание чаще встречается и умение бороться с ним составляет жизненную необходимость врача»
В.Ф. Снегирёв (1885)
Маточные кровотечения (менорагия, метрорагия) являются одним из самых частых симптомов различных гинекологических заболеваний (лейомиома, эндометриоз, нарушенная беременность и т.д.). Кроме того, маточное кровотечение может быть признаком эндокринопатии или какой-либо системной болезни (аденома гипофиза, туберкулез и другие). В связи с этим, практикующий врач часто испытывает трудности в решении проблем дифференциального диагноза. Та или иная диагностическая гипотеза возникает во время беседы с больной и первичного (базисного) исследования. Согласно предварительного диагноза оказывается неотложная помощь по остановке маточного кровотечения. Окончательное каузальное лечение назначается после постановки заключительного диагноза (см. приложение №1).
Для формулирования окончательного диагноза используют как основные, так и дополнительные методы обследования (см. приложение №2).
Маточные кровотечения в ювенильном возрасте
занимают первое место в структуре гинекологической патологии периода полового созревания (30%). Известно, что основной причиной маточного кровотечения в данном возрасте являются болезни крови (в 60% случаев) – патология системы гемостаза первичного (врождённого) или вторичного (приобретённого) генеза. Из заболеваний системы гемостаза, проявляющихся маточными кровотечениями, в 70% случаев определяют тромбоцитопатию, в 23% – синдром Виллебранда, в 3% – идиопатическую тромбоцитопеническую пурпуру. В остальных случаях – наследственные нарушения коагуляционного гемостаза (гемофилия-С, дефицит факторов свёртывания и др.), а также лейкоз, апластические анемии, геморрагические васкулиты. Учитывая ведущую роль патологии системы крови в генезе маточных кровотечений ювенильного возраста, пациентам необходимо проведение специальных диагностических мероприятий: определение количества тромбоцитов, длительности кровотечения, времени свертывания крови, коагулограммы (АВР, АЧТВ, ПТИ, фибриноген, РФМК), тестов оценки агрегации тромбоцитов, фактора Виллебранда, при необходимости – обследование в специализированном гематологическом Центре.
Органическая патология половой или экстрагенитальной сферы является причиной маточного кровотечения ювенильного возраста в 20% случаев. К заболеваниям половой системы, сопровождающимся маточным кровотечением, относятся аномалии развития половых органов, генитальный эндометриоз, миома матки, гормонопродуцирующие опухоли яичников, полипоз эндометрия, воспалительные заболевания (генитальный туберкулёз, хламидиоз, гонорея и другие ИППП, кольпит вирусного или смешанного генеза), травматические повреждения (инородное тело и др.), а также нежелательная беременность (самопроизвольный аборт). Экстрагенитальные заболевания, включающие синдром маточного кровотечения: патология печени, заболевания щитовидной железы, органические поражения ЦНС (опухоли гипофиза и гипоталамуса) и др.
Истинные ювенильные маточные кровотечения (ДМК) составляют среди маточных кровотечений периода полового созревания 20% случаев (Гуркин Ю.А., 1999), в патогенезе которых имеет место нарушение механизма становления положительной обратной связи и незрелость гипоталамо-гипофизарно-яичниковой системы. Кровотечения в основном обусловлены ановуляцией при множественной атрезии фолликулов (90%). Диагноз ДМК ювенильного возраста формируется только при исключении у пациентки органической патологии, которая может быть причиной маточного кровотечения. В связи с этим, кроме основных диагностических мероприятий, необходимо проведение дополнительного обследования: исследование системы гемостаза, функции печени, надпочечников, щитовидной железы, консультации смежных специалистов.
Лечение маточного кровотечения в ювенильном возрасте состоит из двух этапов. На первом этапе, независимо от причины, проводится остановка кровотечения и лечение осложнений (анемии, вторичного бактериального эндомиометрита и вторичных нарушений в системе гемостаза). С целью остановки кровотечения применяют негормональные (медикаментозные и немедикаментозные) средства, гормональные препараты, выскабливание полости матки. При отсутствии осложнений терапию начинают с негормональных методов: препаратов, усиливающих свёртывающий потенциал крови (этамзилат, дицинон, памба и др.), сокращающих матку средств (метилэргометрин, окситоцин и др.) и кровоостанавливающих препаратов (викасол, препараты кальция), растительных сборов, физиотерапевтических процедур и рефлексотерапии. При определённых показаниях (неэффективность негормонального лечения, анемия, гиперплазия эндометрия) используют гормональные препараты – однофазные оральные контрацептивы (ригевидон, микрогинон и др.) по гемостатической схеме в средней суточной дозе не более 3-4 таблеток. Расширение шеечного канала и выскабливание полости матки применяется только по жизненным показаниям.
Таблица 1. Выбор метода остановки кровотечения в ювенильном возрасте
| Метод гемостаза | Показания | Примечание |
| Негормональные методы | Удовлетворительное состояние подростка Отсутствие анемии | Препараты, стимулирующие свёртывающий потенциал крови, нельзя применять при гиперкоагуляции и в сочетании с гормональными препаратами Физиотерапию нельзя применять пациенткам с патологией системы гемостаза |
| Гормональные препараты | Гиперплазия эндометрия по УЗИ Наличие анемии Отсутствие эффекта от негормональных методов в течение 3-4 суток Рецидивирующий характер кровотечений | Гормональные препараты нельзя применять при: гиперкоагуляции нарушении функции печени активной фазе ревматизма Гестагены нельзя применять пациенткам с обильным кровотечением и/или анемией |
| Хирургическое лечение | Неэффективность консервативного лечения при утяжелении состояния пациентки Развитие острой постгеморрагической анемии (Hb<70 г/л) Подозрение на полип или полипоз эндометрия по УЗИ (М-эхо более 16-18 мм) Рецидивы кровотечения в течение 2 лет на фоне лечения | Независимо от причины кровотечения хирургическое вмешательство должно проводиться с учётом нарушений системы гемостаза |
Вторым этапом терапии является лечение основного заболевания. В случае дисфункционального кровотечения проводят мероприятия по нормализации функции гипоталамо-гипофизарно-яичниковой системы (витаминотерапия, физиолечение, оральные контрацептивы, гестагены).
Для лечения постгеморрагической анемии применяются препараты железа в сочетании с витаминами (сорбифер, вифер, фенюльс и др.). Парентеральное введение препаратов железа детям противопоказано. Гемотрансфузии рекомендованы в крайних случаях, только при анемии тяжёлой степени тяжести.
Маточные кровотечения в детородном возрасте, также как и в другие периоды жизни женщины, могут быть неорганической (ДМК) и органической природы. В раннем детородном периоде большинство кровотечений из половых органов связано с беременностью или овуляторными нарушениями (ДМК).
При обследовании женщины с жалобой на маточное кровотечение никогда не следует забывать про возможную беременность (самопроизвольный аборт, внематочная беременность, плацентарный полип), поэтому обязательно обследование начинается с теста на хорионический гонадотропин. При отсутствии беременности продолжается диагностический поиск.
Дисфункциональные маточные кровотечения в детородном возрасте встречаются в 18% случаев. Диагноз ставится методом исключения органической патологии. Частая причина дисфункциональных маточных кровотечений – ановуляция. Ановуляторные кровотечения обусловлены длительным влиянием эстрогенов на эндометрий, что приводит к его гиперплазии. Время от времени эндометрий отторгается, начинается кровотечение – продолжительное необильное или обильное после периода отсутствия менструаций. Для уточнения диагноза ДМК изучается функция яичников с помощью специальных тестов (см. приложение №4) и морфология эндометрия (см. приложение №3). Гистологический результат «гиперплазия эндометрия» вполне соответствует диагнозу дисфункционального маточного кровотечения.
У женщин старше 35 лет органические причины кровотечений из половых органов встречаются чаще, чем в других возрастных группах. Миома матки в этом возрасте встречается в 50% случаев. Матка при миоме увеличена, бугриста, локализацию и размеры миоматозных узлов уточняют при УЗИ малого таза. В большинстве случаев до появления кровянистых выделений или кровотечения пациентки, имеющие миому матки, не предъявляют жалоб.
Кроме миомы матки, у женщин детородного возраста межменструальные кровотечения и гиперполименорею могут вызывать аденомиоз, полип эндометрия или патология шейки матки (остроконечные кондиломы, герпес, цервицит). Нередко диагностируется эндометрит как при наличии факторов риска ВЗОТ, так и при их отсутствии.
Маточные кровотечения, ассоциированные с контрацепцией, наблюдаются у пациенток, применяющих оральные контрацептивы, инъекционный препарат депо-провера, а также подкожный имплантант, выделяющий левоноргестрел (норплант). Лечение в подобных случаях консервативное, можно использовать эстрогены, иногда эффективны НПВС. Нередко гиперполименорея встречается у женщин, использующих ВМК.
Кровотечения из половых органов у женщин детородного возраста, особенно более старшего возраста, могут быть симптомом злокачественных опухолей – рака шейки матки и рака тела матки, в редких случаях рака влагалища. Эти заболевания диагностируют на основании биопсии шейки матки и эндометрия, тщательного осмотра слизистой влагалища, а также других методов (см. приложение №2).
Перечень основных заболеваний, вызывающих маточные кровотечения у женщин детородного возраста, завершается эндокринными заболеваниями и нарушениями системы гемостаза. Гипо- и гипертиреоз, гиперандрогения, микро- и макроаденомы гипофиза, а также нарушения в системе гемостаза могут оказаться именно той причиной, которая способствует возникновению маточных кровотечений, особенно в случаях неэффективности применяемого лечения. Например, по данным Р.А. Саидовой и А.Д. Макацария, при патологических маточных кровотечениях часто имеет место сочетание заболевания репродуктивной системы и дефектов системы гемостаза (до 65%).
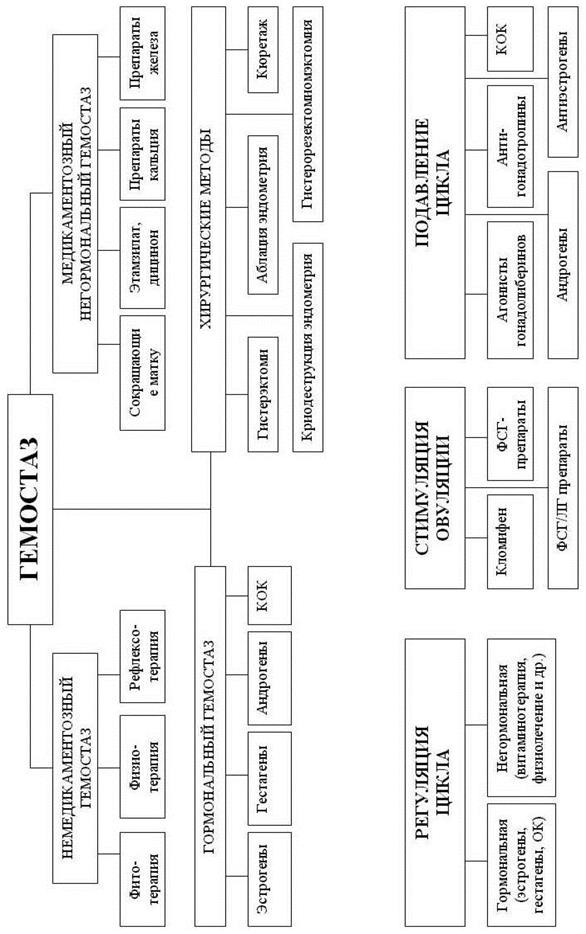
Лечение. Несмотря на важность постановки заключительного диагноза, необходимо немедленно начинать мероприятия по остановке кровотечения. Гемостаз может быть как консервативным, так и хирургическим (схема №1). Выбор способа остановки кровотечения зависит от возраста больной, интенсивности кровотечения, а также от предварительной диагностической гипотезы. Используются сокращающие матку средства (окситоцин, эрготал и др.), препараты, усиливающие свертывающий потенциал крови (этамзилат, дицинон, хлористый кальций, памба). Широко применяются с целью гемостаза комбинированные оральные контрацептивы (ригевидон, овидон, микрогинон и др.) по схеме Пинкуса. При неэффективности гормонального гемостаза органическая причина кровотечения более вероятна, чем функциональная.
Широко известен хирургический метод остановки маточного кровотечения - выскабливание полости матки, который является одновременно и методом диагностики. Материал, полученный при этой операции, обязательно подвергается морфологическому исследованию, результат которого в большинстве случаев позволяет поставить окончательный диагноз. Успешная остановка маточного кровотечения у женщин детородного возраста не исключает возможности рецидива менорагии или метрорагии. В связи с этим, следующим этапом лечения является регуляция цикла, стимуляция овуляции или подавление цикла (схема №2). Назначение гормональных препаратов, а также оперативное вмешательство должны проводиться с учётом выявленных нарушений гемостаза.
Маточное кровотечение в климактерическом периоде.
В переходном периоде жизни женщины при наличии маточного кровотечения дифференциальный диагноз начинается с исключения рака и предрака эндометрия. В этот период жизни увеличивается заболеваемость атипической гиперплазией эндометрия (предрак), а рак эндометрия является причиной маточного кровотечения в 10% случаев. (Э.Новак, 2002)
С целью диагностики состояния эндометрия используется раздельное диагностическое выскабливание полости матки и шеечного канала, аспирационная биопсия, цитологическое исследование, гистероскопия с прицельной биопсией эндометрия. Как правило, инвазивным методам исследования предшествует влагалищное УЗИ. Если по УЗИ толщина эндометрия не превышает 5 мм, гиперплазия эндометрия или рак тела матки маловероятны. Если толщина эндометрия превышает 5 мм или определяется другая патология, то гистероскопия с биопсией эндометрия является методом выбора в дальнейшем обследовании больной. Морфологическое исследование эндометрия является основным в диагностике маточных кровотечений в климактерическом возрасте.
Кроме предрака и рака тела матки, к заболеваниям органической природы, которые сопровождаются маточным кровотечением в климактерическом периоде, относятся миома матки, эндометриоз, опухоль яичника, рак шейки матки, беременность и др. Диагностический поиск, как обычно, проводится с помощью основных и дополнительных методов обследования (см. приложение №2). Эффективность диагностических мероприятий представляется следующим образом: гистерография – 72 %, гистероскопия с диагностическим выскабливанием – 96%, УЗИ – 84%, цитология – от 32 до 50%, диагностическое выскабливание – 78%.
После исключения органической патологии может быть поставлен диагноз климактерического кровотечения, обусловленного ановуляцией. Ановуляция -одна из самых частых , но далеко не самая серьезная причина кровотечений в климаксе. Ановуляторные циклы вполне естественны в переходном периоде, в большинстве случаев они протекают без патологических маточных кровотечений. Однако, нередко ановуляция сопровождается ациклическими обильными или длительными кровотечениями. Морфологическое состояние эндометрия в подобных случаях может быть различным, от физиологической картины (пролиферация, секреция) и атрофических изменений эндометрия (переходный эндометрий) до гиперпластических процессов (железистая, железисто-кистозная гиперплазия, железистые и фиброзные полипы). Гиперпластические процессы эндометрия встречаются достаточно часто при маточных кровотечениях у женщин климактерического возраста и свидетельствуют о наличии овуляторных нарушений (ДМК). Несмотря на доброкачественный характер дисфункциональных маточных кровотечений и гиперпластических процессов эндометрия, возможны рецидивы с длительными изнурительными кровотечениями и малокровием, а также имеется риск малигнизации. В связи с этим, разработаны различные схемы регуляции или подавления менструации с помощью современных гормональных средств антиэстрогенного или антигонадотропного действия (17-ОПК, депо-провера, провера, даназол, депостат, гестринон и другие). При неффективности консервативного лечения, при обнаружении гормональноактивных структур в яичниках и некоторых других ситуациях показано хирургическое лечение (эндоскопическая аблация эндометрия, тотальная гистерэктомия с придатками.).
Кровотечения из половых органов в постменопаузе могут быть обусловлены как доброкачественными, так и злокачественными заболеваниями, а также ассоциированы с заместительной гормонотерапией. Относительная частота причин кровотечений из половых органов в постменопаузе:
· атрофия эндометрия и атрофический вагинит (30%)
· ЗГТ (30%)
· рак тела матки (15%)
· полипы эндометрия или шейки матки (10%),
· гиперплазия эндометрия (5%)
· рак шейки матки, саркома матки и др. (10%)
При любом кровотечении из половых органов в постменопаузе в первую очередь исключают злокачественную опухоль (УЗИ, биопсия эндометрия, цитологическое исследование шейки матки, опухолевые маркёры).
Особого внимания заслуживают пациентки, которые используют ЗГТ. Заместительная гормонотерапия в постменопаузе проводится по разным схемам, в том числе в циклическом режиме, который предполагает кровотечение отмены. Если ЗГТ проводится в непрерывном режиме, то возобновление кровянистых выделений после длительного перерыва требует неотложной биопсии эндометрия.
Атрофический вагинит и полипы шейки матки могут проявляться контактными кровянистыми выделениями. Полипы шейки матки удаляют, атрофический вагинит лечат эстрогенами для местного или системного применения (овестин, эстриол).
Тактика лечения гиперплазии эндометрия в постменопаузе зависит от её вида и, следовательно, риска малигнизации. Особенно высокий риск рака тела матки наблюдается при сложной атипической гиперплазии эндометрия.
Таким образом, маточные кровотечения в ювенильном, детородном, климактерическом возрасте и в постменопаузе требуют тщательно проведённой дифференциальной диагностики перед окончательным лечением (схема №1), а также быстрых и решительных действий по остановке кровотечения (схема №2). Большой выбор современных гормональных препаратов (см. перечень медикаментов) и новейшие хирургические технологии (схема №2) позволяют осуществить индивидуальный подход в зависимости от основного заболевания, интенсивности кровотечения, осложнений и возраста больной.
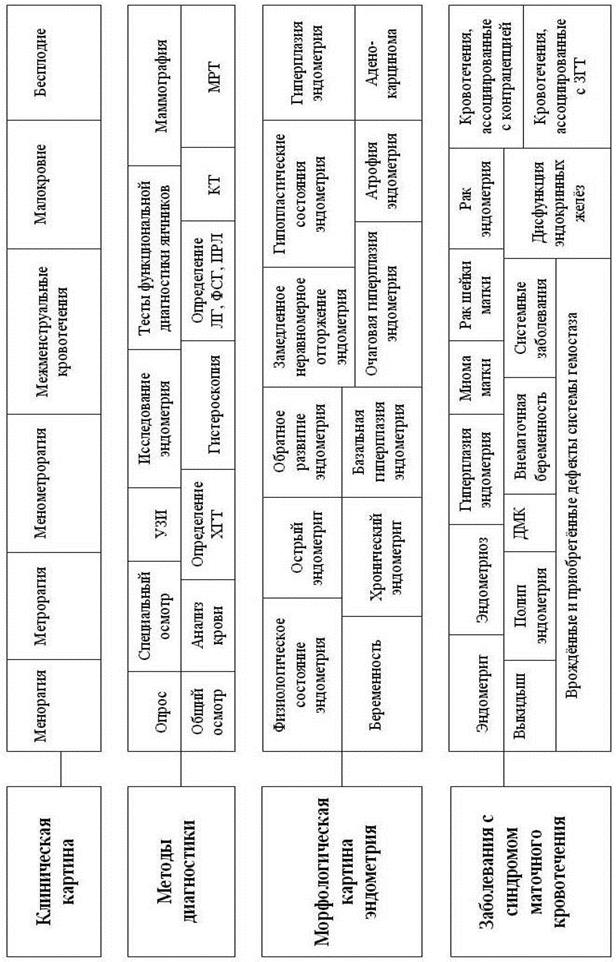
ПРИЛОЖЕНИЕ № 1
ПЕРЕЧЕНЬ ЗАБОЛЕВАНИЙ, СОПРОВОЖДАЮЩИХСЯ МАТОЧНЫМ КРОВОТЕЧЕНИЕМ
· Острый или хронический эндометрит
· Полипы эндометрия
· Лейомиома (миома матки)
· Эндометриоз (аденомиоз)
· Беременность (аборт, внематочная беременность, плацентарный полип)
· Гиперплазия эндометрия
· Карцинома эндометрия
· Рак шейки матки
· Внутриматочный контрацептив
· Овуляторная дисфункция (ДМК)
· Дисфункция эндокринных желёз (гипотиреоз, гипертиреоз, аденома гипофиза)
· Врождённые и приобретённые дефекты системы гемостаза
· Системные заболевания (болезни крови, болезни печени и др.)
· Маточные кровотечения, ассоциированные с гормональной и внутриматочной контрацепцией
· Маточные кровотечения, ассоциированные с ЗГТ
ПРИЛОЖЕНИЕ № 2
ОСНОВНЫЕ И ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ПРИ МАТОЧНЫХ КРОВОТЕЧЕНИЯХ
ОСНОВНЫЕ МЕТОДЫ:
· Опрос
· Общий осмотр (включая физикальное обследование)
· Специальный осмотр (включая физикальное обследование, осмотр влагалища и шейки матки в зеркалах, пап-мазки)
· Анализ крови (тромбоциты и лейкоцитарная формула)
· Осмотр и пальпация молочных желёз
ДОПОЛНИТЕЛЬНЫЕ:
· Менструальный календарь
· Экспресс-тест на ХГТ с мочой
· Определение уровня ХГТ в сыворотке крови
· Ультразвуковое исследование органов малого таза
· Исследование эндометрия (биопсия, аспирация ткани, диагностическое выскабливание полости матки, цитология)
· Гистероскопия
· Тесты функциональной диагностики яичников
· Определение гонадотропинов в сыворотке крови (ФСГ, ЛГ, ПРЛ)
· МРТ или КТ органов малого таза; головного мозга
· Маммография
ПРИЛОЖЕНИЕ № 3
МОРФОЛОГИЧЕСКАЯ КАРТИНА ЭНДОМЕТРИЯ
ПРИ МАТОЧНЫХ КРОВОТЕЧЕНИЯХ
· Физиологическое состояние эндометрия (пролиферация, секреция)
· Беременность (неполный выкидыш)
· Острый эндометрит
· Хронический эндометрит
· Обратное развитие эндометрия
· Замедленное неравномерное отторжение эндометрия
· Базальная гиперплазия эндометрия
· Очаговая гиперплазия эндометрия
· Гиперплазия (железистая, железисто-кистозная)
· Гиперпластический смешанный эндометрий
· Гипопластические состояния эндометрия
· Гипопластический смешанный эндометрий
· Атрофия эндометрия и другие
· Аденокарцинома эндометрия
ПРИЛОЖЕНИЕ № 4
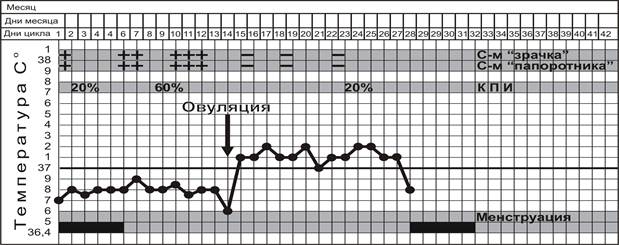
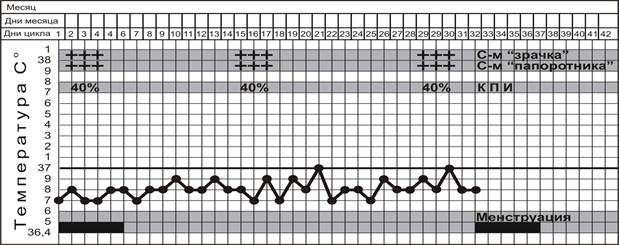
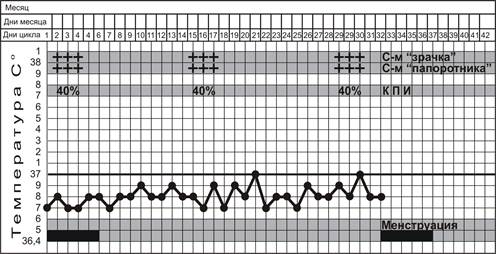
ТЕСТЫ ФУНКЦИОНАЛЬНОЙ ДИАГНОСТИКИ ЯИЧНИКОВ
| А. Двухфазная базальная температура | |||
|
| |||
|
| |||
|
| |||
|
| 
| 
| |
| Симптом «зрачка» | Симптом «папоротника» (кристаллизации шеечной слизи) (+) (++) (+++) | Кариопикнотический индекс (КПИ) | |
| Схема №1. МАТОЧНОЕ КРОВОТЕЧЕНИЕ (графологическая структура) |
| ||
| Схема №2. МЕТОДЫ ТЕРАПИИ ПРИ МАТОЧНЫХ КРОВОТЕЧЕНИЯХ (графологическая структура) |
| ||
КОНТРОЛЬНЫЕ ВОПРОСЫ ДЛЯ САМОПОДГОТОВКИ СТУДЕНТОВ
1. Чем отличается маточное кровотечение по типу метроррагии от кровотечения по типу меноррагии?
2. С какими заболеваниями проводится дифференциальный диагноз маточных кровотечений в детородном возрасте?
3. С какими заболеваниями проводится дифференциальный диагноз маточных кровотечений в климактерическом возрасте и постменопаузе?
4. С какими заболеваниями проводится дифференциальный диагноз маточных кровотечений в ювенильном возрасте?
5. Какие основные методы исследования используются для постановки предварительного диагноза?
6. Какие дополнительные методы обследования пациентов с маточным кровотечением используются для уточнения диагноза?
7. Консультации каких смежных специалистов необходимы для уточнения диагноза?
8. Какие лечебные мероприятия проводятся с целью остановки маточного кровотечения в детородном возрасте?
9. Какие лечебные мероприятия проводятся с целью остановки маточного кровотечения в климактерическом возрасте и постменопаузе?
10. Какие лечебные мероприятия проводятся с целью остановки маточного кровотечения в ювенильном возрасте?
КОНТРОЛЬ ЗНАНИЙ
СИТУАЦИОННЫЕ КЛИНИЧЕСКИЕ ЗАДАЧИ
ПО ТЕМЕ «МАТОЧНЫЕ КРОВОТЕЧЕНИЯ»
«ЮВЕНИЛЬНОЕ МАТОЧНОЕ КРОВОТЕЧЕНИЕ»
ЗАДАЧА 1
(диагностическая)
Больная 14 лет поступила в стационар с жалобами на кровянистые выделения из половых путей, которые появились после задержки менструации на 3 мес. и продолжаются в течение 12 дней. Из анамнеза: имеет частые носовые кровотечения. При осмотре: кожные покровы бледные, пульс 82 в мин, ритмичный, АД 110/70 мм рт ст., уровень гемоглобина периферической крови 92 г/л. Живот мягкий, безболезненный. Результаты гинекологического исследования: наружные половые органы развиты правильно, оволосение по женскому типу, девственная плева цела. При ректо-абдоминальном исследовании: матка нормальных размеров, плотная, безболезненная; придатки с обеих сторон не увеличены, выделения из половых путей кровянистые, умеренные.
Ответьте на вопросы (один или несколько правильных ответов!)
I. При каких заболеваниях может наблюдаться описанная клиническая картина?
1. Дисфункциональное маточное кровотечение ювенильного периода
2. Тромбоцитопатия
3. Тромбоцитопения (болезнь Верльгофа)
4. Болезнь Виллебранда
II. Какие дополнительные исследования необходимо провести больной в первую очередь?
1. Анализ крови с подсчетом количества тромбоцитов и ретикулоцитов
2. УЗИ органов малого таза
3. Изучение состояния системы гемостаза
4. Диагностическое выскабливание полости матки
III. В патогенезе нарушений менструальной функции у девочек пубертатного периода основное значение имеют:
1. Нарушение цирхорального ритма выделения гонадолиберина
2. Нарушение циклического образования и выделения гонадотропинов
3. Нарушение процессов роста и созревания фолликулов в яичниках
4. Отсутствие овуляции
ЗАДАЧА 1 А
(лечебная)
Больная 14 лет поступила в стационар с ситуацией, описанной в задаче №1. После проведённого обследования пациентке поставлен диагноз:
Ювенильное маточное кровотечение. Дизагрегационная тромбоцитопатия. Хроническая постгеморрагическая железодефицитная анемия 2 степени тяжести.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Тактика ведения больной:
1. Гормональный гемостаз гестагенами
2. Выскабливание полости матки
3. Экстренная гемотрансфузия
4. Назначение комбинированных эстроген-гестагенных препаратов (ОК) по гемостатической схеме.
II. Укажите метод остановки кровотечения у девочек, который применяется в крайнем случае:
1. Электростимуляция шейки матки
2. Гормональный гемостаз
3. Прием аминокапроновой кислоты
4. Выскабливание полости матки
III. С целью регуляции менструального цикла у девочек пубертатного периода используют:
1. Циклическую витаминотерапию
2. Иглорефлексотерапию
3. Циклическую гормональную терапию
4. Комбинированные эстроген-гестагенные препараты по контрацептивной схеме или во 2-ю фазу менструального цикла
Эталон ответа
| к задаче №1 (диагностическая): | к задаче №1А (лечебная): |
| I-1, 2, 3, 4; II-1, 2, 3; III-1, 2, 3, 4. | I-4; II-4; III-1, 2, 3, 4. |
«МАТОЧНОЕ КРОВОТЕЧЕНИЕ
В ДЕТОРОДНОМ ВОЗРАСТЕ»
ЗАДАЧА 2
(диагностическая)
Больная О., 38 лет, направлена в клинику для обследования в связи с наличием симптомов гиперполименореи и вторичной анемии (Нв 80 г/л.). При объективном обследовании установлено увеличение матки, соответствующее 10-недельному сроку беременности. Шейка матки нормальных размеров, зев закрыт. В зеркалах: шейка матки бледной окраски, без эрозии. Пациентка не желает подвергаться оперативному вмешательству с удалением матки.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Какое дополнительное обследование позволит обсуждать вопрос о лечении?
1. Цитология шейки матки
2. Цитологическое исследование аспирата из полости матки
3. УЗИ органов малого таза
4. Гистероскопия с биопсией эндометрия и эндоцервикса
II Миома матки регрессирует спонтанно:
1. В пременопауэе
2. В любом возрасте
3. В детородном возрасте
4. В постменопаузе
III При каком расположении миоматозного узла наблюдаются особенно обильные кровотечения:
1. Субсерозное
2. Интрамуральное
3. Перешеечное
4. Субмукозное
ЗАДАЧА 2 А
(лечебная)
Больная 38 лет направлена в гинекологический стационар с клинической картиной, описанной в задаче №2. После проведённого обследования пациентке поставлен диагноз:
Миома матки 10 недель. Субмукозная миома I типа. Гиперполименорея. Хроническая постгеморрагическая железодефицитная анемия 2 степени тяжести.
Ответьте на вопросы (один или несколько правильных ответов!)
I Какое консервативное лечение можно применить при отсутствии противопоказаний:
1. Агонисты гонадолиберина
2. Бальнеотерапия
3. Антигонадотропины
4. Андрогены
II Назовите радикальные операции при миоме матки:
1. Субтотальная гистерэктомия
2. Энуклеация миоматозного узла
3. Тотальная гистерэктомия
4. Резекция матки
III. Органосохраняющие операции при миоме матки, кроме:
1. Энуклеация миоматозного узла
2. Гистерорезектомиомэктомия
3. Дефундация матки
4. Субтотальная гистерэктомия
Эталон ответа
| к задаче №2 (диагностическая): | к задаче №2А (лечебная): |
| I-1, 2, 3, 4; II-4; III-4. | I-1, 2, 3; II-1, 3; III-4. |
«МАТОЧНОЕ КРОВОТЕЧЕНИЕ В ПЕРИМЕНОПАУЗЕ»
ЗАДАЧА 3
(диагностическая)
Пациентка 52 года в течении двух лет применяет ЗГТ «Климонорм». В течение последнего месяца отмечает длительные беспорядочные мажущие кровянистые выделения из половых путей. При осмотре: матка нормальных размеров, подвижна, безболезненна, грушевидной формы. Шеечный канал закрыт. Шейка матки без эрозии. Кровянистые выделения из матки в небольшом количестве.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Какая УЗ-картина возможна в данном случае:
1. Гиперплазия эндометрия
2. Полип эндометрия
3. Субмукозный миоматозный узел
4. Выкидыш
II. Какой из перечисленных методов обследования наиболее информативен:
1. УЗИ органов малого таза
2. Диагностическое выскабливание полости матки
3. Аспирационная биопсия
4. Гистероскопия с диагностическим выскабливанием полости матки
III. Какой результат морфологического исследования эндометрия может иметь место у данной больной:
1. Железистая гиперплазия эндометрия
2. Атипичная гиперплазия эндометрия
3. Полип эндометрия
4. Аденокарцинома
ЗАДАЧА 3 А
(лечебная)
Пациентке 52 года с клинической картиной, описанной в задаче №3, после проведённого обследования пациентке поставлен диагноз:
Перименопауза. Метроррагия. Железистая гиперплазия эндометрия на фоне ЗГТ.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Какой из консервативных методов лечения гиперпластического процесса можно использовать для данной больной.
1. Гестагены
2. Агонисты гонадолиберина
3. Антигонадотропины
4. Эстрогены
II. Назовите метод контроля за эффективностью лечения:
1. Диагностическое выскабливание полости матки
2. Онкоцитологическое исследование влагалищного содержимого
3. Аспирационная биопсия эндометрия
4. Лапароскопия
III. Причиной рецидива гиперпластического процесса эндометрия может быть:
1. Неэффективность гормональной терапии
2. Наличие гормональноактивных структур в яичниках
3. Недостаточная дозировка назначенного препарата
4. Любая из перечисленных
Эталон ответа
| к задаче №3 (диагностическая): | к задаче №3А (лечебная): |
| I-1, 2, 3; II-4; III-1, 2, 3, 4. | I-1, 2, 3; II-1, 3; III- 4. |
СПИСОК СОКРАЩЕНИЙ
17-ОПК..... 17 оксипрогестеронкапронат
АВР ......... активированное время рекальцификации
АЧТВ........ активированное частичное тромбиновое время
ВМК......... внутриматочный контрацептив
ДМК......... дисфункциональное маточное кровотечение
ЗГТ........... заместительная гормональная терапия
ИППП....... инфекции, передаваемые половым путём
КОК.......... комбинированные оральные контрацептивы
КТ............. компьютерная томография
ЛГ............. лютеинизирующий гормон
МПА......... медроксипрогестерон ацетат
МРТ.......... магнитнорезонансная томография
НПВС....... нестероидные противовоспалительные средства
ОК............. оральные контрацептивы
ПРЛ.......... пролактин
ПТИ.......... протромбиновый индекс
РФМК....... растворимые комплексы мономеров фибрина
УЗИ........... ультразвуковое исследование
ФГС.......... фолликулостимулирующий гормон
ХГТ........... хорионический гонадотропин
ЦНС.......... центральная нервная система
СПИСОК ЛИТЕРАТУРЫ
1. Гинекологическая эндокринология / под ред. Жмакина К.Н.– М.: Медицина, 1980. – 527 с.
2. Гинекология по Э. Новаку. КСМ. – Изд-во Практика, Москва, 2002
3. Гуркин Ю.А. Гинекология подростков. – С.-П.: «Фолиант», 1998. – С.193-226
4. Коколина В.Ф. Гинекологическая эндокринология детей и подростков.- МИА, Москва, 1998. – С. 154-164.
5. Практическое руководство по гинекологической эндокринологии / под ред. Серова В.Н. – Москва, 1995.
6. Руководство по эндокринной гинекологии / под ред. Вихляевой Е.М. – М.: МИА, 1997. – С.307-342.
7. Макацария А.Д., Бицадзе В.О. Тромбофилические состояния в акушерской практике. – Russo, Москва, 2001. – 705 с.
8. Сметник В.П.. Тумилович Л.Г. Неоперативная гинекология. – СОТИС, Санкт-Петербург, 1995. – 202с.
9. Стрелис Л.С., Радионченко А.А., Болотова В.П. Ювенильные маточные кровотечения (методические рекомендации). – Томск, 2001. – 20 с.
10. Хмельницкий О.К. Цитологическая и гистологическая диагностика заболеваний шейки и тела матки. – СОТИС, Санкт-Петербург, 2000.
11. Хохлова И.Д., Кудрина Е.А. Диагностика и лечение гиперпластических процессов эндометрия // «Акушерство и гинекология», №4, 1996. – С.50-55
МИНИСТЕРСТВО ОБРАЗОВАНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
СИБИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
МАТОЧНЫЕ КРОВОТЕЧЕНИЯ
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Учебно-методическое пособие
для студентов 6 курса медицинского университета

ТОМСК – 2003

УДК 618.14-005.1
Р 71
М 346
Учебно-методическое пособие для студентов медицинских ВУЗов. МАТОЧНЫЕ КРОВОТЕЧЕНИЯ. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
Авторы:
Радионченко Анна Алексеевна, член-корр. РАМН, доктор мед.наук,
профессор кафедры акушерства и гинекологии СибГМУ;
Болотова Валентина Петровна кандидат мед.наук, доцент кафедры
акушерства и гинекологии СибГМУ;
Стрелис Лариса Степановна, кандидат мед.наук, доцент кафедры
акушерства и гинекологии СибГМУ.
Под редакцией:
Евтушенко Ирины Дмитриевны, доктора мед.наук, профессора,
заведующей кафедрой акушерства и гинекологии СибГМУ.
Настоящее пособие предназначается для студентов 6 курса медицинского университета, которые начинают учиться мышлению не от общего к частному, от болезни к больному, а в противоположном направлении – от жалобы к болезни. В освоении методики работы «у постели больной» будущему врачу помогут клиническая лекция, графологические структуры, перечень органических и функциональных заболеваний, сопровождающихся кровотечением, список медикаментов и гормональных средств. Методическое пособие утверждено учебно-методической комиссией лечебного факультета (протокол №1 от 21.10.2002 г.) и центральным методическим советом СибГМУ (протокол №4 от 26.02.2003 г.). Рекомендовано к изданию Учебно-методическим объединением по медицинскому и фармацевтическому образованию ВУЗов России (16.06.2003 г.).
Рецензенты:
И. С. Сидорова, член-корр. РАМН, доктор мед.наук, ММА им. И.М. Сеченова;
А. Д. Макацария, доктор мед.наук, ММА им. И.М. Сеченова;
Л.И. Кох, доктор мед.наук, СибГМУ.
СОДЕРЖАНИЕ УЧЕБНО-МЕТОДИЧЕСКОГО ПОСОБИЯ «МАТОЧНЫЕ КРОВОТЕЧЕНИЯ. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ»
Стр.
| 1. | Цель обучения | 3 |
| 2. | Клиническая лекция | 4 |
| 3. | Приложение №1 | |
| (перечень заболеваний с синдромом маточного кровотечения) | 11 | |
| 4. | Приложение №2 | |
| (основные и дополнительные методы диагностики) | 12 | |
| 5. | Приложение №3 | |
| (морфологическая картина эндометрия) | 13 | |
| 6. | Приложение №4 | |
| (тесты функциональной диагностики яичников) | 14 | |
| 7. | Графологические структуры | 15 |
| 8. | Перечень медикаментов | 17 |
| 9. | Вопросы для самоподготовки | 18 |
| 10. | Контроль знаний. Ситуационные клинические задачи | |
| (диагностические и лечебные) | 19 | |
| 11. | Список сокращений | 26 |
| 12. | Список литературы | 27 |
ЦЕЛЬ:
Студент должен уметь: поставить предварительный диагноз гинекологического заболевания, сопровождающегося маточным кровотечением, построить план обследования, оказать экстренную помощь.
Студент должен знать: причины маточных кровотечений в ювенильном детородном, климактерическом периодах жизни женщины и в постменопаузе, клиническую картину, диагностические методы, лечебные мероприятия для гемостаза, регуляции и подавления менструальной функции.
МАТОЧНЫЕ КРОВОТЕЧЕНИЯ В ЮВЕНИЛЬНОМ, ДЕТОРОДНОМ, КЛИМАКТЕРИЧЕСКОМ ВОЗРАСТЕ
И В ПОСТМЕНОПАУЗЕ
(клиническая лекция)
«Маточные кровотечения – сказанное страдание чаще встречается и умение бороться с ним составляет жизненную необходимость врача»
В.Ф. Снегирёв (1885)
Маточные кровотечения (менорагия, метрорагия) являются одним из самых частых симптомов различных гинекологических заболеваний (лейомиома, эндометриоз, нарушенная беременность и т.д.). Кроме того, маточное кровотечение может быть признаком эндокринопатии или какой-либо системной болезни (аденома гипофиза, туберкулез и другие). В связи с этим, практикующий врач часто испытывает трудности в решении проблем дифференциального диагноза. Та или иная диагностическая гипотеза возникает во время беседы с больной и первичного (базисного) исследования. Согласно предварительного диагноза оказывается неотложная помощь по остановке маточного кровотечения. Окончательное каузальное лечение назначается после постановки заключительного диагноза (см. приложение №1).
Для формулирования окончательного диагноза используют как основные, так и дополнительные методы обследования (см. приложение №2).
Маточные кровотечения в ювенильном возрасте
занимают первое место в структуре гинекологической патологии периода полового созревания (30%). Известно, что основной причиной маточного кровотечения в данном возрасте являются болезни крови (в 60% случаев) – патология системы гемостаза первичного (врождённого) или вторичного (приобретённого) генеза. Из заболеваний системы гемостаза, проявляющихся маточными кровотечениями, в 70% случаев определяют тромбоцитопатию, в 23% – синдром Виллебранда, в 3% – идиопатическую тромбоцитопеническую пурпуру. В остальных случаях – наследственные нарушения коагуляционного гемостаза (гемофилия-С, дефицит факторов свёртывания и др.), а также лейкоз, апластические анемии, геморрагические васкулиты. Учитывая ведущую роль патологии системы крови в генезе маточных кровотечений ювенильного возраста, пациентам необходимо проведение специальных диагностических мероприятий: определение количества тромбоцитов, длительности кровотечения, времени свертывания крови, коагулограммы (АВР, АЧТВ, ПТИ, фибриноген, РФМК), тестов оценки агрегации тромбоцитов, фактора Виллебранда, при необходимости – обследование в специализированном гематологическом Центре.
Органическая патология половой или экстрагенитальной сферы является причиной маточного кровотечения ювенильного возраста в 20% случаев. К заболеваниям половой системы, сопровождающимся маточным кровотечением, относятся аномалии развития половых органов, генитальный эндометриоз, миома матки, гормонопродуцирующие опухоли яичников, полипоз эндометрия, воспалительные заболевания (генитальный туберкулёз, хламидиоз, гонорея и другие ИППП, кольпит вирусного или смешанного генеза), травматические повреждения (инородное тело и др.), а также нежелательная беременность (самопроизвольный аборт). Экстрагенитальные заболевания, включающие синдром маточного кровотечения: патология печени, заболевания щитовидной железы, органические поражения ЦНС (опухоли гипофиза и гипоталамуса) и др.
Истинные ювенильные маточные кровотечения (ДМК) составляют среди маточных кровотечений периода полового созревания 20% случаев (Гуркин Ю.А., 1999), в патогенезе которых имеет место нарушение механизма становления положительной обратной связи и незрелость гипоталамо-гипофизарно-яичниковой системы. Кровотечения в основном обусловлены ановуляцией при множественной атрезии фолликулов (90%). Диагноз ДМК ювенильного возраста формируется только при исключении у пациентки органической патологии, которая может быть причиной маточного кровотечения. В связи с этим, кроме основных диагностических мероприятий, необходимо проведение дополнительного обследования: исследование системы гемостаза, функции печени, надпочечников, щитовидной железы, консультации смежных специалистов.
Лечение маточного кровотечения в ювенильном возрасте состоит из двух этапов. На первом этапе, независимо от причины, проводится остановка кровотечения и лечение осложнений (анемии, вторичного бактериального эндомиометрита и вторичных нарушений в системе гемостаза). С целью остановки кровотечения применяют негормональные (медикаментозные и немедикаментозные) средства, гормональные препараты, выскабливание полости матки. При отсутствии осложнений терапию начинают с негормональных методов: препаратов, усиливающих свёртывающий потенциал крови (этамзилат, дицинон, памба и др.), сокращающих матку средств (метилэргометрин, окситоцин и др.) и кровоостанавливающих препаратов (викасол, препараты кальция), растительных сборов, физиотерапевтических процедур и рефлексотерапии. При определённых показаниях (неэффективность негормонального лечения, анемия, гиперплазия эндометрия) используют гормональные препараты – однофазные оральные контрацептивы (ригевидон, микрогинон и др.) по гемостатической схеме в средней суточной дозе не более 3-4 таблеток. Расширение шеечного канала и выскабливание полости матки применяется только по жизненным показаниям.
Таблица 1. Выбор метода остановки кровотечения в ювенильном возрасте
| Метод гемостаза | Показания | Примечание |
| Негормональные методы | Удовлетворительное состояние подростка Отсутствие анемии | Препараты, стимулирующие свёртывающий потенциал крови, нельзя применять при гиперкоагуляции и в сочетании с гормональными препаратами Физиотерапию нельзя применять пациенткам с патологией системы гемостаза |
| Гормональные препараты | Гиперплазия эндометрия по УЗИ Наличие анемии Отсутствие эффекта от негормональных методов в течение 3-4 суток Рецидивирующий характер кровотечений | Гормональные препараты нельзя применять при: гиперкоагуляции нарушении функции печени активной фазе ревматизма Гестагены нельзя применять пациенткам с обильным кровотечением и/или анемией |
| Хирургическое лечение | Неэффективность консервативного лечения при утяжелении состояния пациентки Развитие острой постгеморрагической анемии (Hb<70 г/л) Подозрение на полип или полипоз эндометрия по УЗИ (М-эхо более 16-18 мм) Рецидивы кровотечения в течение 2 лет на фоне лечения | Независимо от причины кровотечения хирургическое вмешательство должно проводиться с учётом нарушений системы гемостаза |
Вторым этапом терапии является лечение основного заболевания. В случае дисфункционального кровотечения проводят мероприятия по нормализации функции гипоталамо-гипофизарно-яичниковой системы (витаминотерапия, физиолечение, оральные контрацептивы, гестагены).
Для лечения постгеморрагической анемии применяются препараты железа в сочетании с витаминами (сорбифер, вифер, фенюльс и др.). Парентеральное введение препаратов железа детям противопоказано. Гемотрансфузии рекомендованы в крайних случаях, только при анемии тяжёлой степени тяжести.
Маточные кровотечения в детородном возрасте, также как и в другие периоды жизни женщины, могут быть неорганической (ДМК) и органической природы. В раннем детородном периоде большинство кровотечений из половых органов связано с беременностью или овуляторными нарушениями (ДМК).
При обследовании женщины с жалобой на маточное кровотечение никогда не следует забывать про возможную беременность (самопроизвольный аборт, внематочная беременность, плацентарный полип), поэтому обязательно обследование начинается с теста на хорионический гонадотропин. При отсутствии беременности продолжается диагностический поиск.
Дисфункциональные маточные кровотечения в детородном возрасте встречаются в 18% случаев. Диагноз ставится методом исключения органической патологии. Частая причина дисфункциональных маточных кровотечений – ановуляция. Ановуляторные кровотечения обусловлены длительным влиянием эстрогенов на эндометрий, что приводит к его гиперплазии. Время от времени эндометрий отторгается, начинается кровотечение – продолжительное необильное или обильное после периода отсутствия менструаций. Для уточнения диагноза ДМК изучается функция яичников с помощью специальных тестов (см. приложение №4) и морфология эндометрия (см. приложение №3). Гистологический результат «гиперплазия эндометрия» вполне соответствует диагнозу дисфункционального маточного кровотечения.
У женщин старше 35 лет органические причины кровотечений из половых органов встречаются чаще, чем в других возрастных группах. Миома матки в этом возрасте встречается в 50% случаев. Матка при миоме увеличена, бугриста, локализацию и размеры миоматозных узлов уточняют при УЗИ малого таза. В большинстве случаев до появления кровянистых выделений или кровотечения пациентки, имеющие миому матки, не предъявляют жалоб.
Кроме миомы матки, у женщин детородного возраста межменструальные кровотечения и гиперполименорею могут вызывать аденомиоз, полип эндометрия или патология шейки матки (остроконечные кондиломы, герпес, цервицит). Нередко диагностируется эндометрит как при наличии факторов риска ВЗОТ, так и при их отсутствии.
Маточные кровотечения, ассоциированные с контрацепцией, наблюдаются у пациенток, применяющих оральные контрацептивы, инъекционный препарат депо-провера, а также подкожный имплантант, выделяющий левоноргестрел (норплант). Лечение в подобных случаях консервативное, можно использовать эстрогены, иногда эффективны НПВС. Нередко гиперполименорея встречается у женщин, использующих ВМК.
Кровотечения из половых органов у женщин детородного возраста, особенно более старшего возраста, могут быть симптомом злокачественных опухолей – рака шейки матки и рака тела матки, в редких случаях рака влагалища. Эти заболевания диагностируют на основании биопсии шейки матки и эндометрия, тщательного осмотра слизистой влагалища, а также других методов (см. приложение №2).
Перечень основных заболеваний, вызывающих маточные кровотечения у женщин детородного возраста, завершается эндокринными заболеваниями и нарушениями системы гемостаза. Гипо- и гипертиреоз, гиперандрогения, микро- и макроаденомы гипофиза, а также нарушения в системе гемостаза могут оказаться именно той причиной, которая способствует возникновению маточных кровотечений, особенно в случаях неэффективности применяемого лечения. Например, по данным Р.А. Саидовой и А.Д. Макацария, при патологических маточных кровотечениях часто имеет место сочетание заболевания репродуктивной системы и дефектов системы гемостаза (до 65%).
Лечение. Несмотря на важность постановки заключительного диагноза, необходимо немедленно начинать мероприятия по остановке кровотечения. Гемостаз может быть как консервативным, так и хирургическим (схема №1). Выбор способа остановки кровотечения зависит от возраста больной, интенсивности кровотечения, а также от предварительной диагностической гипотезы. Используются сокращающие матку средства (окситоцин, эрготал и др.), препараты, усиливающие свертывающий потенциал крови (этамзилат, дицинон, хлористый кальций, памба). Широко применяются с целью гемостаза комбинированные оральные контрацептивы (ригевидон, овидон, микрогинон и др.) по схеме Пинкуса. При неэффективности гормонального гемостаза органическая причина кровотечения более вероятна, чем функциональная.
Широко известен хирургический метод остановки маточного кровотечения - выскабливание полости матки, который является одновременно и методом диагностики. Материал, полученный при этой операции, обязательно подвергается морфологическому исследованию, результат которого в большинстве случаев позволяет поставить окончательный диагноз. Успешная остановка маточного кровотечения у женщин детородного возраста не исключает возможности рецидива менорагии или метрорагии. В связи с этим, следующим этапом лечения является регуляция цикла, стимуляция овуляции или подавление цикла (схема №2). Назначение гормональных препаратов, а также оперативное вмешательство должны проводиться с учётом выявленных нарушений гемостаза.
Маточное кровотечение в климактерическом периоде.
В переходном периоде жизни женщины при наличии маточного кровотечения дифференциальный диагноз начинается с исключения рака и предрака эндометрия. В этот период жизни увеличивается заболеваемость атипической гиперплазией эндометрия (предрак), а рак эндометрия является причиной маточного кровотечения в 10% случаев. (Э.Новак, 2002)
С целью диагностики состояния эндометрия используется раздельное диагностическое выскабливание полости матки и шеечного канала, аспирационная биопсия, цитологическое исследование, гистероскопия с прицельной биопсией эндометрия. Как правило, инвазивным методам исследования предшествует влагалищное УЗИ. Если по УЗИ толщина эндометрия не превышает 5 мм, гиперплазия эндометрия или рак тела матки маловероятны. Если толщина эндометрия превышает 5 мм или определяется другая патология, то гистероскопия с биопсией эндометрия является методом выбора в дальнейшем обследовании больной. Морфологическое исследование эндометрия является основным в диагностике маточных кровотечений в климактерическом возрасте.
Кроме предрака и рака тела матки, к заболеваниям органической природы, которые сопровождаются маточным кровотечением в климактерическом периоде, относятся миома матки, эндометриоз, опухоль яичника, рак шейки матки, беременность и др. Диагностический поиск, как обычно, проводится с помощью основных и дополнительных методов обследования (см. приложение №2). Эффективность диагностических мероприятий представляется следующим образом: гистерография – 72 %, гистероскопия с диагностическим выскабливанием – 96%, УЗИ – 84%, цитология – от 32 до 50%, диагностическое выскабливание – 78%.
После исключения органической патологии может быть поставлен диагноз климактерического кровотечения, обусловленного ановуляцией. Ановуляция -одна из самых частых , но далеко не самая серьезная причина кровотечений в климаксе. Ановуляторные циклы вполне естественны в переходном периоде, в большинстве случаев они протекают без патологических маточных кровотечений. Однако, нередко ановуляция сопровождается ациклическими обильными или длительными кровотечениями. Морфологическое состояние эндометрия в подобных случаях может быть различным, от физиологической картины (пролиферация, секреция) и атрофических изменений эндометрия (переходный эндометрий) до гиперпластических процессов (железистая, железисто-кистозная гиперплазия, железистые и фиброзные полипы). Гиперпластические процессы эндометрия встречаются достаточно часто при маточных кровотечениях у женщин климактерического возраста и свидетельствуют о наличии овуляторных нарушений (ДМК). Несмотря на доброкачественный характер дисфункциональных маточных кровотечений и гиперпластических процессов эндометрия, возможны рецидивы с длительными изнурительными кровотечениями и малокровием, а также имеется риск малигнизации. В связи с этим, разработаны различные схемы регуляции или подавления менструации с помощью современных гормональных средств антиэстрогенного или антигонадотропного действия (17-ОПК, депо-провера, провера, даназол, депостат, гестринон и другие). При неффективности консервативного лечения, при обнаружении гормональноактивных структур в яичниках и некоторых других ситуациях показано хирургическое лечение (эндоскопическая аблация эндометрия, тотальная гистерэктомия с придатками.).
Кровотечения из половых органов в постменопаузе могут быть обусловлены как доброкачественными, так и злокачественными заболеваниями, а также ассоциированы с заместительной гормонотерапией. Относительная частота причин кровотечений из половых органов в постменопаузе:
· атрофия эндометрия и атрофический вагинит (30%)
· ЗГТ (30%)
· рак тела матки (15%)
· полипы эндометрия или шейки матки (10%),
· гиперплазия эндометрия (5%)
· рак шейки матки, саркома матки и др. (10%)
При любом кровотечении из половых органов в постменопаузе в первую очередь исключают злокачественную опухоль (УЗИ, биопсия эндометрия, цитологическое исследование шейки матки, опухолевые маркёры).
Особого внимания заслуживают пациентки, которые используют ЗГТ. Заместительная гормонотерапия в постменопаузе проводится по разным схемам, в том числе в циклическом режиме, который предполагает кровотечение отмены. Если ЗГТ проводится в непрерывном режиме, то возобновление кровянистых выделений после длительного перерыва требует неотложной биопсии эндометрия.
Атрофический вагинит и полипы шейки матки могут проявляться контактными кровянистыми выделениями. Полипы шейки матки удаляют, атрофический вагинит лечат эстрогенами для местного или системного применения (овестин, эстриол).
Тактика лечения гиперплазии эндометрия в постменопаузе зависит от её вида и, следовательно, риска малигнизации. Особенно высокий риск рака тела матки наблюдается при сложной атипической гиперплазии эндометрия.
Таким образом, маточные кровотечения в ювенильном, детородном, климактерическом возрасте и в постменопаузе требуют тщательно проведённой дифференциальной диагностики перед окончательным лечением (схема №1), а также быстрых и решительных действий по остановке кровотечения (схема №2). Большой выбор современных гормональных препаратов (см. перечень медикаментов) и новейшие хирургические технологии (схема №2) позволяют осуществить индивидуальный подход в зависимости от основного заболевания, интенсивности кровотечения, осложнений и возраста больной.
ПРИЛОЖЕНИЕ № 1
ПЕРЕЧЕНЬ ЗАБОЛЕВАНИЙ, СОПРОВОЖДАЮЩИХСЯ МАТОЧНЫМ КРОВОТЕЧЕНИЕМ
· Острый или хронический эндометрит
· Полипы эндометрия
· Лейомиома (миома матки)
· Эндометриоз (аденомиоз)
· Беременность (аборт, внематочная беременность, плацентарный полип)
· Гиперплазия эндометрия
· Карцинома эндометрия
· Рак шейки матки
· Внутриматочный контрацептив
· Овуляторная дисфункция (ДМК)
· Дисфункция эндокринных желёз (гипотиреоз, гипертиреоз, аденома гипофиза)
· Врождённые и приобретённые дефекты системы гемостаза
· Системные заболевания (болезни крови, болезни печени и др.)
· Маточные кровотечения, ассоциированные с гормональной и внутриматочной контрацепцией
· Маточные кровотечения, ассоциированные с ЗГТ
ПРИЛОЖЕНИЕ № 2
ОСНОВНЫЕ И ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ПРИ МАТОЧНЫХ КРОВОТЕЧЕНИЯХ
ОСНОВНЫЕ МЕТОДЫ:
· Опрос
· Общий осмотр (включая физикальное обследование)
· Специальный осмотр (включая физикальное обследование, осмотр влагалища и шейки матки в зеркалах, пап-мазки)
· Анализ крови (тромбоциты и лейкоцитарная формула)
· Осмотр и пальпация молочных желёз
ДОПОЛНИТЕЛЬНЫЕ:
· Менструальный календарь
· Экспресс-тест на ХГТ с мочой
· Определение уровня ХГТ в сыворотке крови
· Ультразвуковое исследование органов малого таза
· Исследование эндометрия (биопсия, аспирация ткани, диагностическое выскабливание полости матки, цитология)
· Гистероскопия
· Тесты функциональной диагностики яичников
· Определение гонадотропинов в сыворотке крови (ФСГ, ЛГ, ПРЛ)
· МРТ или КТ органов малого таза; головного мозга
· Маммография
ПРИЛОЖЕНИЕ № 3
МОРФОЛОГИЧЕСКАЯ КАРТИНА ЭНДОМЕТРИЯ
ПРИ МАТОЧНЫХ КРОВОТЕЧЕНИЯХ
· Физиологическое состояние эндометрия (пролиферация, секреция)
· Беременность (неполный выкидыш)
· Острый эндометрит
· Хронический эндометрит
· Обратное развитие эндометрия
· Замедленное неравномерное отторжение эндометрия
· Базальная гиперплазия эндометрия
· Очаговая гиперплазия эндометрия
· Гиперплазия (железистая, железисто-кистозная)
· Гиперпластический смешанный эндометрий
· Гипопластические состояния эндометрия
· Гипопластический смешанный эндометрий
· Атрофия эндометрия и другие
· Аденокарцинома эндометрия
ПРИЛОЖЕНИЕ № 4
ТЕСТЫ ФУНКЦИОНАЛЬНОЙ ДИАГНОСТИКИ ЯИЧНИКОВ
| А. Двухфазная базальная температура | |||
|
| |||
|
| |||
|
| |||
|
| 
| 
| |
| Симптом «зрачка» | Симптом «папоротника» (кристаллизации шеечной слизи) (+) (++) (+++) | Кариопикнотический индекс (КПИ) | |
| Схема №1. МАТОЧНОЕ КРОВОТЕЧЕНИЕ (графологическая структура) |
| ||
| Схема №2. МЕТОДЫ ТЕРАПИИ ПРИ МАТОЧНЫХ КРОВОТЕЧЕНИЯХ (графологическая структура) |
| ||
ПЕРЕЧЕНЬ МЕДИКАМЕНТОВ, ПРИМЕНЯЕМЫХ В ТЕРАПИИ МАТОЧНЫХ КРОВОТЕЧЕНИЙ
I. НЕГОРМОНАЛЬНЫЕ ПРЕПАРАТЫ:
· Окситоцин
· Гифотоцин
· Метилэргометрин
· Эрготал
· Питуитрин
· Дицинон
· Этамзилат
· Экзацил
· Аминокапроновая кислота
· Памба
· Аскорутин
· Викасол
· Хлорид кальция
· Глюконат кальция
· Экстракт крапивы
· Настойка водяного перца
· Плазма нативная
· Плазма свежезамороженная
· Препараты железа
· Индометацин
· Ибупрофен
II. ГОРМОНАЛЬНЫЕ ПРЕПАРАТЫ:
· Микрофоллин-форте
· Фолликулин
· Дюфастон
· Норколут
· Овидон
· Примолют-нор
· Оргаметрил
· Норэтистерон
· МПА
· 17- ОПК
· Нон-овлон
· Ригевидон
· Микрогинон
· Мерсилон
· Марвелон
· Регулон
· Новинет
· Золадекс
· Диферелин
· Дановал
· Тамоксифен
· Кломифен
КОНТРОЛЬНЫЕ ВОПРОСЫ ДЛЯ САМОПОДГОТОВКИ СТУДЕНТОВ
1. Чем отличается маточное кровотечение по типу метроррагии от кровотечения по типу меноррагии?
2. С какими заболеваниями проводится дифференциальный диагноз маточных кровотечений в детородном возрасте?
3. С какими заболеваниями проводится дифференциальный диагноз маточных кровотечений в климактерическом возрасте и постменопаузе?
4. С какими заболеваниями проводится дифференциальный диагноз маточных кровотечений в ювенильном возрасте?
5. Какие основные методы исследования используются для постановки предварительного диагноза?
6. Какие дополнительные методы обследования пациентов с маточным кровотечением используются для уточнения диагноза?
7. Консультации каких смежных специалистов необходимы для уточнения диагноза?
8. Какие лечебные мероприятия проводятся с целью остановки маточного кровотечения в детородном возрасте?
9. Какие лечебные мероприятия проводятся с целью остановки маточного кровотечения в климактерическом возрасте и постменопаузе?
10. Какие лечебные мероприятия проводятся с целью остановки маточного кровотечения в ювенильном возрасте?
КОНТРОЛЬ ЗНАНИЙ
СИТУАЦИОННЫЕ КЛИНИЧЕСКИЕ ЗАДАЧИ
ПО ТЕМЕ «МАТОЧНЫЕ КРОВОТЕЧЕНИЯ»
«ЮВЕНИЛЬНОЕ МАТОЧНОЕ КРОВОТЕЧЕНИЕ»
ЗАДАЧА 1
(диагностическая)
Больная 14 лет поступила в стационар с жалобами на кровянистые выделения из половых путей, которые появились после задержки менструации на 3 мес. и продолжаются в течение 12 дней. Из анамнеза: имеет частые носовые кровотечения. При осмотре: кожные покровы бледные, пульс 82 в мин, ритмичный, АД 110/70 мм рт ст., уровень гемоглобина периферической крови 92 г/л. Живот мягкий, безболезненный. Результаты гинекологического исследования: наружные половые органы развиты правильно, оволосение по женскому типу, девственная плева цела. При ректо-абдоминальном исследовании: матка нормальных размеров, плотная, безболезненная; придатки с обеих сторон не увеличены, выделения из половых путей кровянистые, умеренные.
Ответьте на вопросы (один или несколько правильных ответов!)
I. При каких заболеваниях может наблюдаться описанная клиническая картина?
1. Дисфункциональное маточное кровотечение ювенильного периода
2. Тромбоцитопатия
3. Тромбоцитопения (болезнь Верльгофа)
4. Болезнь Виллебранда
II. Какие дополнительные исследования необходимо провести больной в первую очередь?
1. Анализ крови с подсчетом количества тромбоцитов и ретикулоцитов
2. УЗИ органов малого таза
3. Изучение состояния системы гемостаза
4. Диагностическое выскабливание полости матки
III. В патогенезе нарушений менструальной функции у девочек пубертатного периода основное значение имеют:
1. Нарушение цирхорального ритма выделения гонадолиберина
2. Нарушение циклического образования и выделения гонадотропинов
3. Нарушение процессов роста и созревания фолликулов в яичниках
4. Отсутствие овуляции
ЗАДАЧА 1 А
(лечебная)
Больная 14 лет поступила в стационар с ситуацией, описанной в задаче №1. После проведённого обследования пациентке поставлен диагноз:
Ювенильное маточное кровотечение. Дизагрегационная тромбоцитопатия. Хроническая постгеморрагическая железодефицитная анемия 2 степени тяжести.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Тактика ведения больной:
1. Гормональный гемостаз гестагенами
2. Выскабливание полости матки
3. Экстренная гемотрансфузия
4. Назначение комбинированных эстроген-гестагенных препаратов (ОК) по гемостатической схеме.
II. Укажите метод остановки кровотечения у девочек, который применяется в крайнем случае:
1. Электростимуляция шейки матки
2. Гормональный гемостаз
3. Прием аминокапроновой кислоты
4. Выскабливание полости матки
III. С целью регуляции менструального цикла у девочек пубертатного периода используют:
1. Циклическую витаминотерапию
2. Иглорефлексотерапию
3. Циклическую гормональную терапию
4. Комбинированные эстроген-гестагенные препараты по контрацептивной схеме или во 2-ю фазу менструального цикла
Эталон ответа
| к задаче №1 (диагностическая): | к задаче №1А (лечебная): |
| I-1, 2, 3, 4; II-1, 2, 3; III-1, 2, 3, 4. | I-4; II-4; III-1, 2, 3, 4. |
«МАТОЧНОЕ КРОВОТЕЧЕНИЕ
В ДЕТОРОДНОМ ВОЗРАСТЕ»
ЗАДАЧА 2
(диагностическая)
Больная О., 38 лет, направлена в клинику для обследования в связи с наличием симптомов гиперполименореи и вторичной анемии (Нв 80 г/л.). При объективном обследовании установлено увеличение матки, соответствующее 10-недельному сроку беременности. Шейка матки нормальных размеров, зев закрыт. В зеркалах: шейка матки бледной окраски, без эрозии. Пациентка не желает подвергаться оперативному вмешательству с удалением матки.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Какое дополнительное обследование позволит обсуждать вопрос о лечении?
1. Цитология шейки матки
2. Цитологическое исследование аспирата из полости матки
3. УЗИ органов малого таза
4. Гистероскопия с биопсией эндометрия и эндоцервикса
II Миома матки регрессирует спонтанно:
1. В пременопауэе
2. В любом возрасте
3. В детородном возрасте
4. В постменопаузе
III При каком расположении миоматозного узла наблюдаются особенно обильные кровотечения:
1. Субсерозное
2. Интрамуральное
3. Перешеечное
4. Субмукозное
ЗАДАЧА 2 А
(лечебная)
Больная 38 лет направлена в гинекологический стационар с клинической картиной, описанной в задаче №2. После проведённого обследования пациентке поставлен диагноз:
Миома матки 10 недель. Субмукозная миома I типа. Гиперполименорея. Хроническая постгеморрагическая железодефицитная анемия 2 степени тяжести.
Ответьте на вопросы (один или несколько правильных ответов!)
I Какое консервативное лечение можно применить при отсутствии противопоказаний:
1. Агонисты гонадолиберина
2. Бальнеотерапия
3. Антигонадотропины
4. Андрогены
II Назовите радикальные операции при миоме матки:
1. Субтотальная гистерэктомия
2. Энуклеация миоматозного узла
3. Тотальная гистерэктомия
4. Резекция матки
III. Органосохраняющие операции при миоме матки, кроме:
1. Энуклеация миоматозного узла
2. Гистерорезектомиомэктомия
3. Дефундация матки
4. Субтотальная гистерэктомия
Эталон ответа
| к задаче №2 (диагностическая): | к задаче №2А (лечебная): |
| I-1, 2, 3, 4; II-4; III-4. | I-1, 2, 3; II-1, 3; III-4. |
«МАТОЧНОЕ КРОВОТЕЧЕНИЕ В ПЕРИМЕНОПАУЗЕ»
ЗАДАЧА 3
(диагностическая)
Пациентка 52 года в течении двух лет применяет ЗГТ «Климонорм». В течение последнего месяца отмечает длительные беспорядочные мажущие кровянистые выделения из половых путей. При осмотре: матка нормальных размеров, подвижна, безболезненна, грушевидной формы. Шеечный канал закрыт. Шейка матки без эрозии. Кровянистые выделения из матки в небольшом количестве.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Какая УЗ-картина возможна в данном случае:
1. Гиперплазия эндометрия
2. Полип эндометрия
3. Субмукозный миоматозный узел
4. Выкидыш
II. Какой из перечисленных методов обследования наиболее информативен:
1. УЗИ органов малого таза
2. Диагностическое выскабливание полости матки
3. Аспирационная биопсия
4. Гистероскопия с диагностическим выскабливанием полости матки
III. Какой результат морфологического исследования эндометрия может иметь место у данной больной:
1. Железистая гиперплазия эндометрия
2. Атипичная гиперплазия эндометрия
3. Полип эндометрия
4. Аденокарцинома
ЗАДАЧА 3 А
(лечебная)
Пациентке 52 года с клинической картиной, описанной в задаче №3, после проведённого обследования пациентке поставлен диагноз:
Перименопауза. Метроррагия. Железистая гиперплазия эндометрия на фоне ЗГТ.
Ответьте на вопросы (один или несколько правильных ответов!)
I. Какой из консервативных методов лечения гиперпластического процесса можно использовать для данной больной.
1. Гестагены
2. Агонисты гонадолиберина
3. Антигонадотропины
4. Эстрогены
II. Назовите метод контроля за эффективностью лечения:
1. Диагностическое выскабливание полости матки
2. Онкоцитологическое исследование влагалищного содержимого
3. Аспирационная биопсия эндометрия
4. Лапароскопия
III. Причиной рецидива гиперпластического процесса эндометрия может быть:
1. Неэффективность гормональной терапии
2. Наличие гормональноактивных структур в яичниках
3. Недостаточная дозировка назначенного препарата
4. Любая из перечисленных
Эталон ответа
| к задаче №3 (диагностическая): | к задаче №3А (лечебная): |
| I-1, 2, 3; II-4; III-1, 2, 3, 4. | I-1, 2, 3; II-1, 3; III- 4. |
СПИСОК СОКРАЩЕНИЙ
17-ОПК..... 17 оксипрогестеронкапронат
АВР ......... активированное время рекальцификации
АЧТВ........ активированное частичное тромбиновое время
ВМК......... внутриматочный контрацептив
ДМК......... дисфункциональное маточное кровотечение
ЗГТ........... заместительная гормональная терапия
ИППП....... инфекции, передаваемые половым путём
КОК.......... комбинированные оральные контрацептивы
КТ............. компьютерная томография
ЛГ............. лютеинизирующий гормон
МПА......... медроксипрогестерон ацетат
МРТ.......... магнитнорезонансная томография
НПВС....... нестероидные противовоспалительные средства
ОК............. оральные контрацептивы
ПРЛ.......... пролактин
ПТИ.......... протромбиновый индекс
РФМК....... растворимые комплексы мономеров фибрина
УЗИ........... ультразвуковое исследование
ФГС.......... фолликулостимулирующий гормон
ХГТ........... хорионический гонадотропин
ЦНС.......... центральная нервная система
СПИСОК ЛИТЕРАТУРЫ
1. Гинекологическая эндокринология / под ред. Жмакина К.Н.– М.: Медицина, 1980. – 527 с.
2. Гинекология по Э. Новаку. КСМ. – Изд-во Практика, Москва, 2002
3. Гуркин Ю.А. Гинекология подростков. – С.-П.: «Фолиант», 1998. – С.193-226
4. Коколина В.Ф. Гинекологическая эндокринология детей и подростков.- МИА, Москва, 1998. – С. 154-164.
5. Практическое руководство по гинекологической эндокринологии / под ред. Серова В.Н. – Москва, 1995.
6. Руководство по эндокринной гинекологии / под ред. Вихляевой Е.М. – М.: МИА, 1997. – С.307-342.
7. Макацария А.Д., Бицадзе В.О. Тромбофилические состояния в акушерской практике. – Russo, Москва, 2001. – 705 с.
8. Сметник В.П.. Тумилович Л.Г. Неоперативная гинекология. – СОТИС, Санкт-Петербург, 1995. – 202с.
9. Стрелис Л.С., Радионченко А.А., Болотова В.П. Ювенильные маточные кровотечения (методические рекомендации). – Томск, 2001. – 20 с.
10. Хмельницкий О.К. Цитологическая и гистологическая диагностика заболеваний шейки и тела матки. – СОТИС, Санкт-Петербург, 2000.
11. Хохлова И.Д., Кудрина Е.А. Диагностика и лечение гиперпластических процессов эндометрия // «Акушерство и гинекология», №4, 1996. – С.50-55
Дата: 2019-12-10, просмотров: 372.